
Сестринский процесс при полиомиелите
Полиомиелит – острое инфекционное заболевание вирусной природы, сопровождающееся развитием вялых парезов и параличей вследствие поражения двигательных клеток передних рогов спинного мозга.
Эпидемиология.
Единственным источником инфекции является человек (больной или вирусоноситель). Вирус выделяется во внешнюю среду с выделениями из полости рта, носа и с фекалиями. Наибольшей восприимчивостью к полиомиелиту обладают дети первых 4 лет жизни. В настоящее время в связи с высоким поствакцинальным коллективным иммунитетом заболеваемость полиомиелитом носит спорадический характер.Внимание:
Этиология.
Возбудитель относится к группе энтеровирусов. Они устойчивы во внешней среде, инактивируются при кипячении, УФ-облучении, воздействии хлорсодержащих веществ.
Патогенез.
Вначале возбудитель попадает на поверхностный эпителий носоглотки и пищеварительного тракта. При хорошей местной защите возбудитель может быть нейтрализован. При недостаточном уровне защиты возбудитель проникает в лимфоидный аппарат кишечника и носоглотки, где происходит его репродукция. Затем он проникает в кровь и в ЦНС. Поражается серое вещество головного и спинного мозга, наиболее часто – двигательные нейроны передних рогов спинного мозга.
Механизм передачи


Аэрозольный
Фекально-оральный
Пути передачи:
Воздушно-капельный
воздушно-пылевой
контактно-бытовой
Клиническая картина.
Различают типичные (спинальная, бульбарная, понтинная) и атипичные (инаппарантная, катаральная, менингеальная) формы полиомиелита, по тяжести течения – легкая, среднетяжелая и тяжелые формы. Течение болезни может быть абортивным (малая болезнь), острым с восстановлением утраченных функций или без него.
Наиболее характерной из типичных форм является спинальная, при которой наблюдаются 4 периода:
инкубационный, составляющий от 3 до 30 дней (в среднем 7-14);
препаралитический продолжительностью 3-6 дней. Он длится от начала заболевания до появления первых признаков поражения двигательной сферы в виде вялых параличей и парезов и характеризуется:
- повышением температуры тела, недомоганием, слабостью, нарушением сна, вялостью; - дисфункцией кишечника, анорексией
- катаральными симптомами (ринит, трахеит, тонзиллит)
- на 2-3 день болезни присоединяются менингеальные и корешковые симптомы, состояние ухудшается – беспокоит резкая головная боль, рвота, боли в конечностях и спине, выражены гиперестезия и ригидность мышц затылка, спины, вздрагивание и подергивание отдельных мышечных групп.
паралитический длительностью от нескольких дней до 2 недель:
- появляются парезы и параличи без нарушения чувствительности, чаще нижних конечностей;
- при поражении шейного и грудного отделов спинного мозга развиваются параличи мышц шеи и рук;
-возможны нарушения тазовых органов, поражения межреберных мышц и диафрагмы. Глубина поражения различна – от легких парезов до выраженных параличей;
восстановительный – продолжается 2 года. Наблюдаются остаточные явления: паралич и атрофия мышц, чаще нижних конечностей.
Реже встречаются следующие формы:
Понтинная, при которой развивается паралич мимической мускулатуры, чаще с одной стороны
Бульбарная – с нарушением глотания, поперхиванием, гнусавостью речи, провисанием небной занавески
Инаппарантная – «здоровое» носительство без клинических симптомов
Катаральная с картиной только ринита, тонзиллита и др.
Менингеальная – на первый план выступают менингеальные симптомы.
Благодаря многолетней вакцинопрофилактике изменилась клиническая картина полиомиелита. Тяжелые паралитические формы встречаются только у непривитых детей. У вакцинированных детей полиомиелит протекает в виде легкого паретического заболевания, заканчивающегося выздоровлением. Исход паралитической формы – пожизненный паралич и отставание пораженной конечности в росте. Заболевание не рецидивирует и не прогрессирует.
Лабораторно-инструментальная диагностика.
Вирусологическое исследование (фекалии, смыв из зева, кровь, ликвор);
Серологические анализы (нарастание титра специфических антител)
Электромиография определяет место поражения, функцию, мотонейронов спинного мозга и мышц).
Основные принципы лечения полиомиелита.
Специфического лечения не существует.
Обязательная госпитализация ребенка в специализированное отделение инфекционной больницы и лечение до полной санации от возбудителя.
строгий постельный режим
дезинтоксикационная терапия.
дегидратационная терапия
при выраженном болевом синдроме – болеутоляющие средства.
витаминотерапия
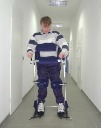
ортопедический режим для предотвращения контрактур (лечение правильным положением)
восстановительное лечение – прозерин, дибазол, галантамин (препараты, способствующие улучшению проведения нервно-мышечного импульса)
для улучшения обменных процессов – церебролизин, глютаминовая кислота, аминолон)
анаболические гормоны – ретаболил (для усиления синтеза белков и нарастания мышечной массы)
лечебная физкультура и массаж, физиотерапевтические процедуры.
Противоэпидемические мероприятия в очаге инфекции.
Ранняя изоляция больного до 40 дней от начала заболевания
Карантин
Наблюдение за контактными в течение 30 дней
Заключительная дезинфекция в очаге
Эпидемиологическое обследование
Специфическая профилактика полиомиелита
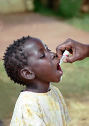
Проводится оральной полиомиелитной вакциной (ОПВ) по схеме: 3-х кратно на первом году жизни, начиная с 3-х мес. через каждые 45 дней. Прием ОПВ сочетают с АКДС. I ревакцинация ОПВ проводится в 18 мес. однократно. II RV – в 24 мес. однократно. III RV – в 6 лет однократно. Противопоказаний к проведению прививок практически нет.
