- •Передмова
- •Частина 1. Загальні питання фтизіатрії
- •Розділ 1. Етапи розвитку вчення про туберкульоз
- •Розділ 2. Епідеміологія туберкульозу в Україні та світі
- •Захворюваність на туберкульоз у Європі*
- •Динаміка захворюваності на всі форми активного туберкульозу та смертності від туберкульозу в Україні (на 100 тисяч населення)
- •Захворюваність на всі форми активного туберкульозу в Україні за 2008 рік (на 100 тисяч населення)
- •Захворюваність на туберкульоз та віл-інфекцію в Україні (на 100 тисяч населення)
- •Література:
- •Розділ 3. Організація і система боротьби з туберкульозом в Україні
- •Структура протитуберкульозної служби в Україні
- •Облікова медична документація протитуберкульозної служби
- •Література:
- •Розділ 4. Етіологія туберкульозу
- •Література:
- •Розділ 5. Патогенез і патоморфологія туберкульозу
- •Основні етапи запального процесу при туберкульозі (за Перельман м.І., Корякіним в.А, 1996)
- •Патоморфологія туберкульозу
- •Література:
- •Розділ 6. Імунологія і генетика туберкульозу
- •Література:
- •Контрольні питання:
- •РОзділ 7. Методика та організація раннього і cвоєчасного виявлення туберкульозу у дітей, підлітків і дорослих
- •Доросле населення
- •Збір скарг і анамнезу захворювання
- •Контрольні питання:
- •Література:
- •Флюорографія – метод своєчасного виявлення захворювань органів дихання у дорослих
- •Контрольні питання:
- •Література:
- •Бактеріоскопічне дослідження харкотиння – метод виявлення туберкульозу
- •Правила обстеження харкотиння для виявлення туберкульозу.
- •Правила збору якісного зразка харкотиння
- •За результатами дослідження харкотиння в лабораторії у форму тб 05 заносяться результати:
- •Інтерпретація результатів дослідження в лікувально-профілактичному закладі загальної медичної мережі
- •Алгоритм виявлення та діагностики туберкульозу
- •Пацієнт зі скаргами або особи з групи ризику Загальна лікувальна мережа
- •3. Триразове мікроскопічне дослідження мокротиння на кислотостійкі бактерії (ксб) Рентгенологічне обстеження органів грудної клітки
- •Перше відвідування пацієнта:
- •1. Провести збір скарг та анамнезу
- •2. Провести фізикальне обстеження
- •Протитуберкульозна мережа
- •4. Направити в протитуберкульозний заклад
- •Контрольні питання:
- •Література:
- •Туберкулінодіагностика – метод раннього виявлення туберкульозу у дітей та підлітків
- •Техніка проведення проби Манту
- •Відмінності між післявакцинальною і інфекційною алергіями
- •Контрольні питання:
- •Література:
- •Розділ 8. Участь медичних працівників загальної мережі у своєчасному виявленні туберкульозу
- •Розділ 9. Діагностика туберкульозу
- •Особливості об’єктивної симптоматики хворих на туберкульоз
- •Лабораторна діагностика туберкульозу
- •Бактеріологічна діагностика туберкульозу
- •Тести ампліфікації нуклеїнових кислот
- •Методи рентгенологічної діагностики туберкульозу органів дихання
- •Основні рентгенологічні симптоми.
- •1. Симптом “патологічно зміненого легеневого малюнка”.
- •2. Симптом “патології коренів легенів”.
- •3. Симптом “вогнищевого затемнення”
- •Симптом “інфільтративного затемнення”
- •Симптом “дисемінованого затемнення”
- •Симптом “порожнинного утворення”
- •Симптом “підвищеної прозорості легеневого поля”
- •9. Симптом “патології серединної тіні”
- •Симптом “вільної рідини в плевральній порожнині”
- •Інші рентгенологічні методики
- •Туберкулінодіагностика – як метод діагностики туберкульозу
- •Контрольні питання:
- •Література:
- •Розділ 10. Профілактика туберкульозу
- •Неспецифічна профілактика
- •Специфічна профілактика
- •Спосіб застосування і дозування
- •Ускладнення
- •Протипоказання до вакцинації
- •Протипоказання до ревакцинації
- •Спосіб застосування і дозування вакцини бцж-м
- •Заходи у вогнищі туберкульозної інфекції
- •Протиепідемічні заходи у вогнищах туберкульозу
- •Епідеміологічне обстеження вогнища туберкульозу та протиепідемічні заходи за місцем проживання хворого
- •Епідеміологічне обстеження вогнища та протиепідемічні заходи за місцем роботи або навчання хворого
- •Методи, засоби та режими знезараження окремих об’єктів при туберкульозі
- •Особиста гігієна осіб – бактеріовиділювачів
- •Хіміопрофілактика
- •Класифікація вогнищ туберкульозу та хіміопрофілактика контактних осіб
- •Контрольні питання
- •Література:
- •Клінічна класифікація туберкульозу Затверджено наказом моз України №385 від 09.06.06 і. Тип туберкульозного процесу:
- •II. Клінічні форми туберкульозу
- •Ііі. Характеристика туберкульозного процесу
- •2. Наявність деструкції.
- •3. Етіологічне підтвердження діагнозу туберкульозу.
- •IV. Ускладнення туберкульозу
- •V. Клінічна та диспансерна категорія обліку хворого
- •VI. Ефективність лікування хворих на туберкульоз
- •1. Ефективне лікування
- •VII. Наслідки туберкульозу (в90)
- •Приклади діагнозів
- •Зміна діагнозу у хворого на туберкульоз за результатами його лікування
- •Основні терміни та питання диспансерної тактики
- •Визначення випадку
- •Бактеріовиділювачі
- •Контрольні питання.
- •Контрольні питання:
- •Література:
- •Дисемінований туберкульоз
- •Контрольні питання:
- •Література:
- •Вогнищевий туберкульоз легень
- •Контрольні питання:
- •Інфільтративний туберкульоз легень
- •Контрольні питання:
- •Література:
- •Казеозна пневмонія
- •Контрольні питання:
- •Література:
- •Туберкульома легень
- •Контрольні питання:
- •Література:
- •Фіброзно-кавернозний туберкульоз легень
- •Контрольні питання:
- •Література:
- •Циротичний туберкульоз легень
- •Контрольні питання:
- •Література:
- •Туберкульоз легень, поєднаний з професійними пиловими захворюваннями легень (коніотуберкульоз)
- •Розділ 13. Клінічні форми позалегеневого туберкульозу Туберкульоз бронхів, трахеї, гортані та верхніх дихальних шляхів (носа, порожнини рота, глотки).
- •Туберкульоз слизуватої оболонки рота
- •Туберкульоз язика
- •Туберкульоз твердого і м’ягкого неба
- •Туберкульоз ясен
- •5. Туберкульозний вовчак
- •Туберкульоз внутрішньогрудних лімфатичних вузлів
- •Контрольні питання:
- •Література:
- •Туберкульозний плеврит
- •Контрольні питання:
- •Література.
- •Туберкульоз центральної нервової системи і мозкових оболонок Туберкульозний менінгіт.
- •Туберкульоз мозкових оболон та центральної нервової системи у дітей
- •Туберкульома головного мозку.
- •Туберкульозна енцефалопатія
- •Контрольні питання:
- •Література:
- •Туберкульоз кісток та суглобів
- •Контрольні питання:
- •Література:
- •Туберкульоз сечово-статевої системи
- •Туберкульоз чоловічих статевих органів.
- •Контрольні питання:
- •Література:
- •Туберкульоз периферичних лімфатичних вузлів
- •Контрольні питання:
- •Література:
- •Туберкульоз кишок, очеревини та брижових лімфатичних вузлів (абдомінальний туберкульоз)
- •Контрольні питання:
- •Література:
- •Туберкульоз шкіри та підшкірної клітковини
- •Контрольні питання:
- •Література:
- •Туберкульоз ока
- •Туберкульоз вуха
- •Туберкульоз надниркових залоз
- •Туберкульоз інших уточнених органів і систем
- •Міліарний туберкульоз
- •Контрольні питання:
- •Література:
- •Туберкульоз без встановленої локалізації
- •Контрольні питання:
- •Література:
- •Розділ 14. Диференційна діагностика внутрішньогрудного туберкульозу
- •Рентгенологічні синдроми при захворюваннях органів дихання
- •Контрольні питання:
- •Література:
- •Розділ 15. Ускладнення туберкульозу Кровохаркання і легенева кровотеча
- •Контрольні питання:
- •Література:
- •Патологічний пневмоторакс
- •Контрольні питання:
- •Література:
- •Дихальна недостатність
- •Контрольні питання:
- •Література:
- •Легеневе серце
- •Контрольні питання:
- •Література:
- •Амілоїдоз внутрішніх органів
- •Контрольні питання
- •Література:
- •Розділ 16. Туберкульоз в поєднанні з іншими захворюваннями Туберкульоз і цукровий діабет
- •Контрольні питання:
- •Література:
- •Туберкульоз і неспецифічні захворювання легень
- •Контрольні питання:
- •Література:
- •Туберкульоз і виразкова хвороба шлунка та дванадцятипалої кишки
- •Контрольні питання:
- •Література:
- •Туберкульоз і рак легень
- •Контрольні питання:
- •Література:
- •Туберкульоз і віл/снід
- •Контрольні питання:
- •Література:
- •Туберкульоз і алкоголізм
- •Контрольні питання:
- •Література:
- •Туберкульоз у осіб, що тривало приймають гормональні препарати
- •Контрольні питання:
- •Розділ 17. Особливості туберкульозу у осіб різних вікових груп
- •Туберкульоз у підлітків
- •Контрольні питання:
- •Література:
- •Туберкульоз в осіб літнього і похилого віку.
- •Контрольні питання:
- •Література:
- •Розділ 18. Туберкульоз і вагітність, материнство
- •Контрольні питання:
- •Література:
- •Частина іv. Лікування туберкульозу розділ 19. Основні принципи та сучасні методи лікування туберкульозу Протитуберкульозні препарати
- •Класифікація протитуберкульозних препаратів
- •Антибактеріальні характеристики препаратів
- •Фармакологічна характеристика антимікобактеріальних препаратів
- •Контрольні питання:
- •Література:
- •Шляхи і методи введення антимікобактеріальних препаратів
- •Основні принципи лікування хворих на туберкульоз
- •1.Раннє або, як менш, своєчасне лікування - лікування повинно розпочинатися безпосередньо після виявлення хворого на туберкульоз.
- •Основні етапи протитуберкульозної терапії
- •Клінічна та диспансерна категорія обліку хворого
- •Режими антибактеріальної терапії
- •Категорії та схеми лікування
- •1. Основні стратегії лікування хворих на мр тб:
- •2. Стандартизоване лікування застосовують:
- •3. Емпіричне лікування застосовують:
- •Основні принципи лікування хворих на мр тб та побудови режиму хіміотерапії (хт):
- •Режими хіміотерапії, які застосовують для лікування хворих на мр тб
- •1. Стандартні режими хіміотерапії
- •2. Індивідуальні режими хіміотерапії
- •3. Емпіричні режими хіміотерапії
- •Контрольні питання:
- •Література:
- •Непереносимість протитуберкульозних препаратів і її усунення
- •Контрольні питання.
- •Література:
- •Патогенетична і симптоматична терапія
- •Контрольні питання
- •Література:
- •Колапсотерапевтичні методи лікування
- •Штучний пневмоторакс
- •Пневмоперитонеум
- •Контрольні питання:
- •Література:
- •Хірургічне лікування хворих на туберкульоз легень
- •Окремі хірургічні втручання Пневмонектомія
- •Лобектомія
- •Сегментектомія
- •Кавернотомія і кавернопластика
- •Торакопластика
- •Екстраплевральний пневмоторакс
- •Плевректомія і декортикація легень
- •Інші методи хірургічного лікування
- •Контрольні питання:
- •Література:
- •Санаторно-курортне лікування хворих на туберкульоз
- •Експертиза працездатності хворих на туберкульоз
- •Контрольні питання
- •Література:
- •Реабілітація хворих на туберкульоз
- •Контрольні питання
- •Література:
- •Розділ 20. Основні положення dots-стратегії в Україні
- •Концепція адаптованої dots-стратегії в Україні
- •Ііі. Діагностику туберкульозу здійснювати шляхом:
- •Іv. Лікування хворих на туберкульоз забезпечувати шляхом:
- •Vі. Моніторинг за туберкульозом здійснювати шляхом:
- •Vіі. Профілактику туберкульозу проводити шляхом:
- •Участь загальної лікувальної мережі у проведенні dots-стратегії
- •Виявлення та діагностика туберкульозу
- •Категорії населення із підвищеним ризиком захворювання на тб
- •Категорії дітей, які підлягають туберклінодіагностиці
- •Діагностика туберкульозу та встановлення випадку захворювання
- •Лікування хворих на туберкульоз по dots-програмі
- •Режими лікування хворих
- •Графік моніторингу лікування хворих і, іі ііі категорії
- •Амбулаторне лікування
- •Медична карта лікування хворого на туберкульоз
- •1.Піб: _________________________________________________________________________ 7. Дата виникнення перших симптомів: __________
- •2. Адреса (повна):___________________________________________________________________ 8. Дата першого звернення: _________________
- •3. Ім’я і адреса близької пацієнту особи: _________________________________________________________ 9. Дата реєстрації: ________________________
- •1.6. Підтримуюча фаза тб 01
- •1.10. Примітки:
- •Прихильність хворих до лікування
- •Лікування за dots-плюс програмою
- •Забезпечення протитуберкульозних закладів антимікобактеріальними препаратами
- •Профілактика туберкульозу
- •Первинна профілактика
- •Вторинна профілактика
- •Рекомендована література
Контрольні питання:
1. Визначення поняття “туберкульоз внутрішньогрудних лімфатичних вузлів” як клінічної форми
туберкульозу, його частота серед інших форм туберкульозу у дітей та підлітків.
2. Патогенез туберкульозу внутрішньогрудних лімфатичних вузлів.
3. Клінічні прояви туберкульозу внутрішньогрудних лімфатичних вузлів, залежно від варіанту:
а) інфільтративний; б) пухлиноподібний /туморозний/; в) “малий”.
4. Рентгенологічна діагностика туберкульозу внутрішньогрудних лімфатичних вузлів.
5. Клініко-рентгенологічний перебіг неускладненого туберкульозу внутрішньогрудних
лімфатичних вузлів.
6. Ускладнений перебіг туберкульозу внутрішньогрудних лімфатичних вузлів, клініко-
рентгенологічні прояви.
7. Диференційна діагностика туберкульозу внутрішньогрудних лімфовузлів.
8. Методика хіміотерапії дітей і підлітків, хворих на туберкульоз внутрішньогрудних
лімфатичних вузлів.
9. Наслідки туберкульозу внутрішньогрудних лімфатичних вузлів.
10. Організація диспансерного нагляду дітей і підлітків з туберкульозом внутрішньогрудних
лімфатичних вузлів.
Література:
1. Грицова Н.А., Усанова В.А. Диагностическое значение и эффективность пробы Манту с 2 ТЕ
ППД-Л для раннего выявления туберкулёза у детей // Украинский пульмонологический журнал.
– 2000. - № 1. – С. 33-36.
2. Організація протитуберкульозних заходів серед дітей в умовах епідемії туберкульозу:
Методичні рекомендації. – К.,2002.
3. Патоморфоз первинних форм туберкульозу у дітей в сучасних умовах / Костроміна В.П. та ін.//
Украинский пульмонологический журнал.– 2002.- № 2.– С.36-39.
4. Туберкулёз у детей / Костромина В.и др.// Доктор.– 2002. - № 4. – С. 41-43.
5. Патогенез и диагностика туберкулёза внутригрудных лимфатических узлов у детей / Довгалюк
И.Ф. и др. // Проблемы туберкулёза и болезней лёгких. – 2004. - № 1. – С.33-36.
Туберкульозний плеврит
Туберкульозний плеврит (в тому числі емпієма) найчастіше супроводжує легеневий і позалегеневий туберкульоз.
Плеврит – запалення плеври з утворенням на її поверхні фібрина чи накопичення у плевральній порожнині рідини. В залежності від характеру запальних змін у плеврі розрізняють сухі (фібринозні) і ексудативні (випотні) плеврити. Патоморфологічно сухі плеврити відрізняються від ексудативних більш обмеженою кількістю рідини в плевральній порожнині.
По характеру рідини ексудативні плеврити поділяються на: а) серозні; б) серозно-фібринозні; в) гнійні; г)геморрагічні; д) хільозні. За локалізацією плеврити бувають: а) реберної частини плеврі; б) діафрагмальної; в) реберно-діафрагмальної; г) парамедіастинальні; д) міждольові. По поширеності – одно- і двобічні.
Виділяють три фази перебігу ексудативного плевриту: 1) зростанння клінічних проявів захворювання і накопичення ексудата в плевральній порожнині; 2) стабілізації; 3) розсмоктування рідини і зникнення клінічних проявів захворювання.
Основними клінічними проявами плевриту є біль у боці, задишка, обмеження дихальної рухливості відповідної половини грудної клітини, шум тертя плеври і симптоми накопичення рідини в плевральній порожнині. По мірі накопичення в плевральній порожнині рідини і розєднання листків плеври біль у боці слабне, а потім припиняється. Одночасно с цим з’являється відчуття повноти і тяжкості у боці, неможливість глибокого вдоху. Плевральні болі іноді супроводжуються сухим нестерпним кашлем, який може спостерігатися доволі рано, до значної плевральної ексудації. Задишка часто буває основним симптомом, вона є постійною даже у спокої, значне посилення її спостерігається при розмові, незначних фізичних навантаженнях. Серед загальних симптомів плевритів відзначаються підвищення температури тіла, поява чи посилення симптомів інтоксикації – головного болю, слабкості, зниження апетиту, прогресуючого схуднення, тощо.
При огляді відзначається відставання або і не участь в акті дихання ураженої половини грудної клітини, яка часто збільшена в обсягу, особливо у нижньо-бокових відділах. Міжреберні проміжки її розширені і дещо зглажені. При пальпації відзначаються послаблене чи відсутнє голосове дріжання з боку ексудату, перкуторно – притуплення перкуторного звуку або тупість над ексудатом. Інтенсивність тупості зростає ззаду і збоку донизу та йде у вигляді косої лінії Елліс-Дамуазо-Соколова. При великих ексудатах, що доходять до другого ребра, верхня межа притуплення розташована більш горизонтально. При тотальних випотах над всією відповідною стороною грудної клітини визначається сплошна тупість. При аускультації у місці найбільшої тупості спостерігається значно послаблене дихання, а іноді – повна відсутність дихальних шумів. Вище тупості звичайно прослуховується послаблене везикулярне або жорстке дихання, а ближче до хребта – м’яке бронхіальне дихання і ателектатичні хрипи.
|
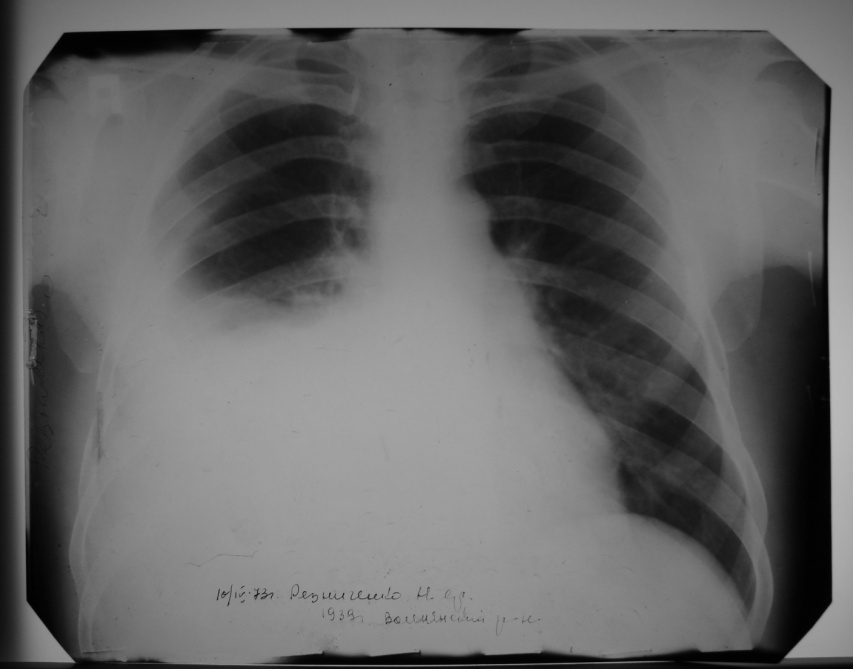
Рентгенологічно випот виглядає як інтенсивне гомогенне затемнення нижніх відділов легенів з косою верхньою межою, що йде ззовні та зверху, досередини і книзу. Над ексудатом визначається менш інтенсивна смуга затемнення, пов’язана зі здавленням легені. При значної кількості рідини в плевральній порожнині тінь її може приховувати майже всю легеню і зробити невидимими зміни у ньому. Якщо ексудат осумкован, внаслідок плевральних зростань, рентгенкартина плеврального випоту втрачує свій характерний вигляд, стає різнооманітною в залежності від положення ексудату в плевральній порожнині та характеру зростань. |
Рентгенологічна картина туберкульозного плевриту |
Туберкульозний плеврит – клінічна форма туберкульозу, яка характеризується запальним процесом плеври з висипами лімфогенного чи гематогенного генезу туберкульозних горбиків і накопиченням рідини. Ураження плеври при туберкульозної інфекції може проявлятися як первине захворювання (при відсутності туберкульозу легень), проте частіше виявляється як вторинне захворювання (в поєднанні з іншими формами туберкульозу).
Розрізняють три варианта розвитку туберкульозного ексудативного плевриту.
Алергічний плеврит виникає у хворих на первинний туберкульоз чи при загостренні хронічної первинної інфекції. Ці плеврити дуже часто не мають локальних проявів основного захворювання. Клінічно алергічний тубплеврит характеризується гострим розвитком зі значною температурною реакцією і швидким накопиченням рідини в плевральній порожнині.
Перифокальний плеврит є результатом залучення в запальний процес плевральних листків при наявності субкортикально розташованого активного туберкульозного процесу чи ураженні бронхопульмональних лімфатичних вузлів. Характер ексудату часто фібринозний або серозно-фібринозний, що нерідко обумовлює клінічну картину локального сухого плевриту. При променевому дослідженні в легенях виявляють різні, характерні для туберкульозу, зміни.
Туберкульоз плеври розвивається у результаті бацилемії, як в період первинної туберкульозної інфекції і може бути єдиним проявом захворювання, так і вторинного генезу зі сполученням з іншими клінічними формами легеневого туберкульозу. Інфікування плеври можливе і при прориві в плевральну порожнину периферично розташованої каверни або розриві плевральних зрощень. Морфологічно на поверхні плеври визначаються: 1) множинна дисемінація дрібних вогнищ; 2) поодинокі великі вогнища; 3) обширна казеозна некротизація плеври. При туберкульозном ураженні плеври нерідко в плевральній рідині знаходять МБТ.
З метою етіологічної діагностики захворювання всім хворим з плевральним випотом проводиться пункція плевральної порожнини з аспірацією рідини і подальшим її дослідженням.
Методика проведення плевральної пункції.
Вона проводиться з діагностичною і терапевтичною цілями. Діагностична або пробна пункція плевральної порожнини проводиться для підтвердження діагнозу ексудативного плевриту, а також для визначення характеру випота. Повторні пункції плевральної порожнини при випотних плевритах з діагностичною метою повинні бути обов'язковими і зайняти певне місце серед інших способів обстеження хворих плевритами. Протипоказань до проведення діагностичних плевральних пункцій немає.
Пункцію здійснюють в 6-7 межребер’ї по задньопідмишечній лінії (частіше на місці найбільшої тупості). При невеликій кількості ексудата крапку пункції намічають при променевому або ультразвуковому дослідженні. Хворий при проведенні процедури сидить на стільці особою до його спинки. Після обробки шкіри 5% спиртовим розчином йоду і спиртом тонкою голкою роблять анестезію шкіри до утворення «лимонної скоринки». Анестезію підшкірної клітковини, м'язів грудної клітини, міжреберних м'язів і парієтальної плеври проводять 1% розчином новокаїну в кількості 5-10 мл. Далі шприцом з товстою голкою і довжиною не менш 10 см пунктують порожнину плеври. Голку вводять по верхньому краю нижче розташованого ребра. При влученні голки в плевральну порожнину виходить своєрідне відчуття зіскользування голки в порожнину. Вільне надходження рідини із просвіту голки свідчить про правильне розташування голки. До голки приєднується гумова перехідна трубка, що пережимається затиском. До перехідної трубки приєднується шланг вакуум-насоса, знімається затиск і включається вакуум-насос. Весь обсяг отриманої рідини направляється для бактеріологічного, цитологічного й біохімічного дослідження.
Рідина при туберкульозному плевриті має характер ексудату з відносною плотністю більш 1,018, підвищеним вмістом білку – більш 30 г/л (часто перевищує 50 г/л). Ексудат переважно серозний, рідше – гнійний чи геморагічний. Опалестуючий серозний випот вважається типовим для туберкульозних плевритів, складається з плазми і вміщує невелику кількість формених елементів крові. В період накопичення ексудату при туберкульозі в серозній рідині можуть переважати нейтрофіли (50-60 %), до 20 % лімфоцитів, небагато еозинофілів, еритроцитів, мезотеліальних клітин. В подальшому цитограма характеризується різким зростанням лімфоцитів (до 90-95 %). Різке зростання нейтрофілів і вмісту белка є показником почавшогося нагноїння і розвитком емпієми. На гнійний характер ексудату вказує наявність 90-100 клітин в полі зору, серед яких 85 % і більше – нейтрофіли.
При необхідності, для уточнення етіології плевриту проводиться торакоскопія і біопсія плеври.
Мікробіологічне дослідження є обов’язковою умовою етіологічної діагностики плевральних випотів. Результати бактеріологічного анализу осаду ексудата доповнюються дослідженням харкотиння, промивних вод бронхів, посівом з осаду ексудата і матеріалів біопсії. Частота виявлення мікобактерій туберкульозу в серозному ексудаті туберкульозної етіології складає 6-15 %, а при посіві матеріалу біопсії – 56-82 %.
Туберкулинові проби можуть бути від негативних до гіперергічних і для диференційної діагностики плевритів мають відносне значення.
Диференційну діагностику туберкульозних плевритів проводять з:
парапневмонічними плевритами;
метастатичними пухлинними плевритами;
злоякісною мезотеліомою;
плевральними випотами при колагенозах (ревматизм, ревматоїдний артрит, системна червона вовчанка, склеродермія);
травматичними плевритами;
панкреатогенними випотами;
аутоімуними випотами;
плевральними випотами при серцевій недостатності (кардіогенні випоти);
діспротеїнемічними плевральними выпотами;
плевральними випотами, обумовленими тромбоемболією легеневої артерії.