
- •Кз«бердянський медичний коледж»зор Самостіна робота Тема:«Захворювання вегетативної нервової системи»
- •Нейрогенна непритомність
- •Виділяють такі варіанти синкопальних станів
- •Мігрень (гемікранія).
- •Виділяється 4 основні форми мігрені:
- •Лікування:
- •Клінічний перебіг має 3 стадії:
- •Лікування:
- •Захворювання периферичного відділу вегетативної нервової системи
Лікування:
– спокій, гімнастика для укріплення вестибулярного апарату, обмежене вживання рідини;
– нейролептики: аміназин в/м, дроперидол, торекан (протиблювотна дія);
– вазоактивні: циннаризин, кавінтон, нікошпан;
– антигістамінні: дімедрол, супрастин, піпольфен;
– в тяжких випадках проводиться пересікання вестибулярної гілки VIII пари ЧМН.
Хвороба Рейно (синдром Рейно) . Це одна з форм ангіотрофоневрозів. Виникає внаслідок ураження судинорухових центрів на різних рівнях ЦНС в результаті чого підвищується тонус вазоконстрикторів, що викликає спазм судин. Спазми провокуються холодом, емоційними переживаннями. Жінки хворіють частіше від чоловіків у 5 разів.
Клінічний перебіг має 3 стадії:
- перша – спазм артерій і капілярів, що зумовлює різке похолодання і поблідніння пальців рук, парестезії і різкий біль у них. Триває такий приступ від кількох хвилин до години, після чого наступає часткове відновлення, або, з часом, переходить в наступну стадію;
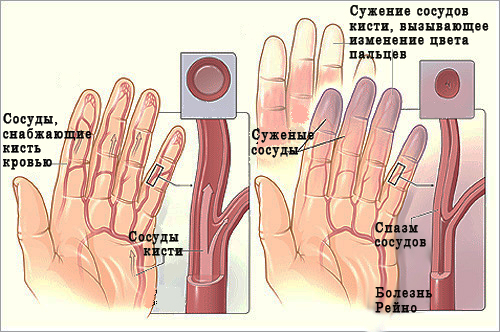
- друга – “місцева асфіксія ” – в результаті тривалого спазму артерій розширяються капіляри, наступає парез вен, в судинах – застій крові, що проявляється ціанозом, сильними болями, парестезіями, втратою чутливості в місцях асфіксії, набряком пальців. Через деякий час ці явища можуть проходити, або переходити в 3-ю стадію;
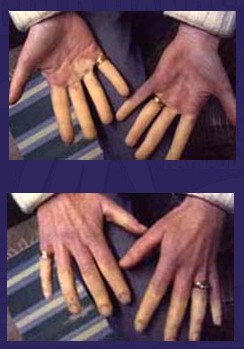
- “трофопаралітична” – внаслідок тривалої асфіксії переважають дистрофічні процеси, біль зникає, на ціанотичній шкірі з’являються пухирі з кров’янистим вмістом, на місці яких виявляється некроз тканин до самої кістки.

Для хвороби Рейно (ідіопатичної форми) характерний початок її в основному у віці 10-20 років, симетричність ураження, тривалість хвороби не менше 2-х років. При синдромі Рейно спостерігається перша, і, можливо, частково 2 стадія.
Лікування:
– усунення холодових подразників; теплові ванни; резерпін, но-шпа, нікотинова кислота, феназепам.
Еритромелалгія (синдром Мітчела). Це одна з форм ангіотрофоневрозів, при якій відбувається розширення судин. Може існувати як самостійна нозологія, або як синдром розсіяного склерозу або склеродермії.
Клінічно проявляється в вигляді приступів пульсуючого пекучого болю переважно в стопах, які супроводжуються місцевою гіперемією. Ніколи не буває трофічних виразок.
Необхідно диференціювати хворобу і синдром еритромелалгії – синдром протікає легше, симптоми не прогресують, ураження частіше однобічне. Лікування : ерготамін, кофеїн, ефедрин, мезатон, ацетилсаліцилова кислота;
Захворювання периферичного відділу вегетативної нервової системи
Захворювання периферичної вегетативної нервової системи включають в себе патологію екстрацеребральних та екстрамедулярних елементів: гангліїв (війчастого, крилопіднебінного, вушного, піднижньощелепного, верхнього шийного симпатичного, зірчастого, решти гангліїв пограничного симпатичного стовбура), нервів, сплетінь (в основному – сонячного сплетіння).
1) Гангліоніт носо-війчастого вузла (лицева симпаталгія, синдром Шарлена). Характеризується приступами гострого болю в ділянці ока з іррадіацією у ділянку носа (при ураженні одного лише війчастого вузла – патологія локалізується тільки в ділянці ока). Приступи тривають від 20-30 хв. до кількох годин, виникають переважно вночі. Біль супроводжується герпетичними висипаннями на шкірі лоба і носа, явищами кератиту, іридоцикліту.
Лікування: для зняття болю застосовується суміш із дикаїну та адреналіну, новокаїнова (лідокаїнова) блокада вузла, ганглерон. Необхідно диференціювати з невралгією трійчастого нерва, при якій біль триває кілька секунд і не супроводжується вегетативними розладами; з мігренню, пучковими головними болями.
2) Гангліоніт крилопіднебінного вузла (синдром Слудера). Проявляється приступами різкого болю у верхній щелепі, під оком, з іррадіацією в м’яке піднебіння, язик, вухо, ділянку сосковидного паростка, шию. Тривалість приступів – від кількох хвилин до кількох годин і навіть діб, виникають частіше вночі, болі посилюються в спокої, під час приступу інтенсивність їх поступово наростає. Супроводжуються почервонінням слизової носа, лиця, кон’юнктиви, набряком лиця і слизової носа. Причиною найчастіше бувають синуіти.
Диференційний діагноз проводиться з тими ж захворюваннями, як і при синдромі Шарлена.
Лікування: змазування 5% кокаїном, новокаїнові блокади, ганглерон, бензогексоній, тегретол, фінлепсин, саліцилати, анальгетики.
3) Синдром “крокодилячих сліз”. Проявляється підвищеною сльозотечею під час їди, чим гостріша їжа, тим більша сльозотеча (епіфора). Деколи проявляється у здорових людей у легкій мірі (очі стають “масними” під час їди). Розвивається внаслідок запального або травматичного ураження лицевого нерва вище колінчастого вузла, проявляється при неповному відновленні після невриту лицевого нерва. Механізм виникнення точно не вияснений.
4) Синдром колінчастого ганглія (синдром Ханта). Є результатом ураження вузла Ханта (вузол колінця), який належить до чутливих волокон лицевого (проміжного) нерва. Причиною найчастіше є вірус вітряної віспи.
При ураженні – приступоподібний або постійний біль у вусі, який ірадіює у верхню щелепу, висок, потилицю, шию; супроводжується герпетичними висипаннями в ділянці зовнішнього слухового проходу, вушної раковини. Деколи спостерігається неврит лицевого нерва.
5) Синдром глоссодинії (синдром глоссалгії, синдром Оппенгейма).
Клінічно проявляється гострим приступоподібним болем в ділянці передніх 2/3 язика, з парестезіями, які починаються з кінчика язика, поширюються на всю ділянку язика. Причина – невідома. Локалізується патологічний процес у вегетативних волокнах IX пари, крилопіднебінному вузлі, шийному відділі симпатичного стовбура.
Лікування: антидепресанти, транквілізатори, корекція шлунково-кишкової дисфункції.
6) Синдром Ейді (пупіллотонія). Однобічний мідріаз (помірне розширення зіниці) з відсутністю прямої і співдружньої реакції на світло, збереження реакції на акомодацію (з повільним звуженням і наступним розширенням ураженої зіниці). Диференційна діагностика проводиться з нейросифілісом (симптом Аргайла-Робертсона).
7) Гангліоніт верхнього шийного симпатичного вузла (синдром Горнера-Клода Бернара). Причиною уражень може бути патологія шийних ребер, стравоходу, щитовидної залози, інфекції, інтоксикації, хронічний тонзиліт.
Клінічно – спостерігаються приступи болю в шиї, потилиці, надпліччі, лиці. Приступи болю можуть тривати від кількох хвилин до кількох днів. Виявляється птоз, міоз (в результаті парезу м’язів ока), енофтальм (слабо виражений), підвищена реакція на світло звуженої зіниці.
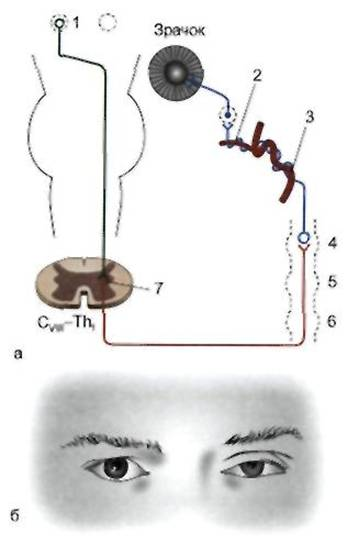
8) Синдром Пті (зворотній синдром Горнера). Виникає при подразнені верхнього шийного симпатичного вузла і його волокон.
Клінічно – мідріаз, екзофтальм, лагофтальм (розширення очної щілини), підвищення внутрішньоочного тиску, гіпергідроз, блідість лиця, вушної раковини.
9) Трунцит (симпатогангліоніт, полігангліоніт). Це ураження гангліїв пограничного симпатичного стовбура; їх всього є 20-25 вузлів. Трунцит характеризується болем у відповідних зонах тулуба у вигляді смуг, свербінням, посиленим потовиділенням, деколи шкірними висипаннями.
10) Солярит (солярний плексит). Сонячне сплетіння (черевне сплетіння) це найбільше симпатичне сплетіння організму.
Клінічні ознаки – приступи інтенсивного болю у животі свердлячого, колючого характеру, з іррадіацією в хребет, поперекову зону. Об’єктивно – болючі точки сонячного сплетіння.
Причиною є патологічний процес в органах, які іннервуються від сонячного сплетіння; а також дисфункція вищих вегетативних центрів. Самостійно рідко зустрічається, тому поставити такий діагноз можна тільки після виключення інших хвороб черевної порожнини.
