
- •Кафедра факультетской терапии и профессиональных болезней
- •Аритмии сердца
- •Учебное пособие для студентов
- •Иваново 2012
- •4. Исходные знания и умения, полученные на предыдущих курсах обучения…..9
- •5. Контрольные вопросы по знаниям, полученным на предыдущих курсах обучения………………………………………………………………………………….10
- •11. Рекомендуемая литература……………………………………………………..60
- •Введение.
- •Цели изучения темы.
- •Ориентировочная основа действий при изучении темы.
- •План изучения темы
- •4. Исходные знания и умения, полученные на предыдущих курсах обучения:
- •5. Контрольные вопросы по знаниям, полученным на предыдущих курсах обучения.
- •6. Основные положения темы. Определения и термины
- •Классификация основных клинических форм аритмий
- •Клиническая и электрокардиографическая характеристика отдельных видов ас и их лечение
- •Преждевременные комплексы (экстрасистолы и парасистолы)
- •2. Ускоренные эктопические ритмы сердца
- •3. Тахиаритмии
- •3.1. Наджелудочковые тахиаритмии
- •3.1.1. Синусовая тахикардия
- •3.1.2. Предсердная тахикардия
- •3.1.3. Атриовентрикулярные тахикардии (реципрокная ав-узловая тахикардия, реципрокные ав-тахикардии с участием дополнительных путей предсердно-желудочкового проведения).
- •3.1.4. Фибрилляция и трепетание предсердий
- •3.2. Желудочковые тахиаритмии
- •3.2.1. Желудочковая тахикардия
- •3.2.2. Фибрилляция и трепетание желудочков
- •4. Дисфункция синусового узла
- •4.1. Синусовая брадикардия
- •4.2. Синоатриальная блокада II степени
- •5. Нарушения атриовентрикулярной проводимости (ав-блокады)
- •7. Вопросы для самоконтроля.
- •10. Ориентировочная основа действий по практическому применению знаний и формированию практических умений по обследованию, тактике лечения и ведения больных.
- •При выборе антиаритмической терапии (аат) следует руководствоваться следующими правилами:
- •Алгоритм действий (лечебная тактика) при основных ас
- •9. Тестовые задания.
- •10. Ситуационные задачи
- •13. Рекомендуемая литература
- •14. Эталоны ответов
- •Аритмии сердца Учебное пособие для студентов
3.1.2. Предсердная тахикардия
Частота сокращений предсердий при предсердной тахикардии составляет преимущественно от 160 до 220 в 1 мин. По клиническому течению она может иметь пароксизмальный, непрерывно рецидивирующий или постоянный характер. Относится к редкому варианту тахикардии, при которой центры автоматизма функционируют в синусовом узле или в миокарде предсердий (автоматическая предсердная тахикардия). Первые приступы предсердной тахикардии возникают у лиц зрелого возраста. Предсердная тахикардия может быть вызвана интоксикацией сердечными гликозидами. В этом случае для нее наиболее характерно сочетание с АВ-блокадой II степени. Некоторые виды предсердной тахикардии (полиморфная, синонимы – политопная, хаотическая) встречаются преимущественно у больных с тяжелыми заболеваниями легких, протекающими с гипоксемией и нарушениями кислотно-щелочного равновесия.
На ЭКГ форма зубцов Р при приступе предсердной тахикардии отличается от формы зубцов Р во время синусового ритма. Интервал PQ остается нормальным или несколько удлинен. Нередко наблюдается АВ-блокада II степени. Внезапному началу приступа могут предшествовать одна или несколько экстрасистол. При полиморфной (политопной) предсердной тахикардии форма предсердных комплексов постоянно меняется. Этот вид тахикардии может быть спровоцирован приемом эуфиллина и других бронхолитических препаратов.
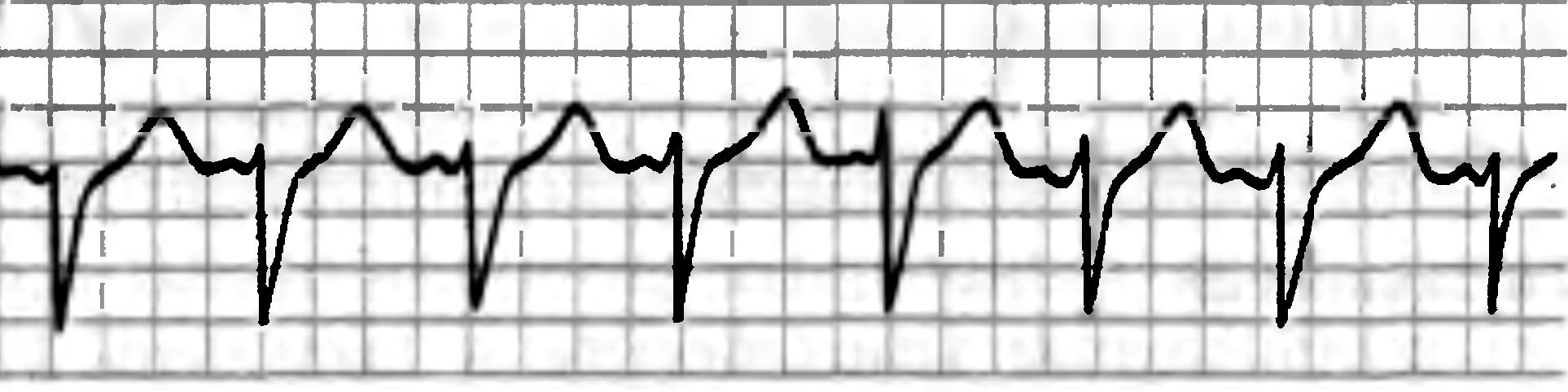
Рис. 6. Пароксизмальная предсердная тахикардия.
Дифференциальный диагноз проводится с синусовой тахикардией, АВ-узловой тахикардией, синдромом WPW, трепетанием предсердий.
Лечение предполагает, прежде всего, устранение факторов, которыми предсердная тахикардия могла быть спровоцирована (отмена сердечных гликозидов, если тахикардия вызвана интоксикацией ими, отмена или уменьшение доз эуфиллина и других бронхолитических препаратов, коррекция ацидоза). При высокой частоте сердечных сокращений сначала необходимо уменьшить частоту сокращений желудочков верапамилом, пропранололом или дигоксином; выбор препарата и способа введения зависит от конкретной клинической ситуации. После этого для восстановления синусового ритма назначают прокаинамид, дизопирамид, пропафенон или амиодарон. Приемы, направленные на стимуляцию блуждающего нерва, предсердную тахикардию не купируют.
3.1.3. Атриовентрикулярные тахикардии (реципрокная ав-узловая тахикардия, реципрокные ав-тахикардии с участием дополнительных путей предсердно-желудочкового проведения).
Эти виды тахикардии обычно дебютируют в детском или молодом возрасте и протекают с ЧСС от 150 до 280 в 1 мин. Приступы тахикардии начинаются и заканчиваются внезапно, а продолжительность может составлять от нескольких секунд до нескольких суток. Электрофизиологический механизм возникновения этих тахикардий – re-entry (повторного входа). Наиболее часто re-entry формируется в АВ-узле с возникновением реципрокной АВ-узловой тахикардии.
Реже функционируют дополнительные пути предсердно-желудочкового проведения, например, пучок Кента при синдроме Вольффа-Паркинсона-Уайта (WPW-синдром). При этом возбуждение проводится от предсердий к желудочкам как по обычному пути через АВ-узел и пучок Гиса, так и по дополнительному аномальному пучку Кента, который имеет более высокую скорость проведения импульса, чем АВ-узел. На ЭКГ (см. рис. 7) WPW-синдром характеризуется укорочением интервала PQ менее 0,12 с, появлением Δ(дельта)-волны, расширением (> 0,1 с) и деформацией комплекса QRS. Ведущим клиническим проявлением WPW-синдрома являются пароксизмальные тахиаритмии: наджелудочковые реципрокные тахикардии (60-80%), фибрилляция предсердий (10-35%) и трепетание предсердий (5-10%).
При реципрокной АВ-узловой тахикардии и реципрокной АВ-тахикардии, обусловленной наличием дополнительного пути, активация которого происходит только в направлении от миокарда желудочков к миокарду предсердий (ретроградно либо при скрытом WPW-синдроме), а также ортодромной АВ-тахикардии у больных с WPW-синдромом возбуждение от предсердий к желудочкам (антеградно) проводится по АВ-соединению. При этом зубцы Р на ЭКГ отсутствуют (происходит почти одновременная деполяризация миокарда предсердий и желудочков), желудочковый комплекс QRS узкий (импульс от предсердий к желудочкам передается по нормальной проводящей системе сердца) и в его начальной части не определяется Δ-волна (см. рис. 8). Значительно реже при WPW-синдроме циркуляция импульса происходит антеградно по дополнительному пути, а ретроградно – по нормальной проводящей системе (АВ-узлу). В этой ситуации на ЭКГ присутствуют зубцы Р, продолжительность интервала PQ составляет менее 0,1 с, перед комплексом QRS определяется Δ-волна, вследствие чего желудочковый комплекс деформируется и уширяется (рис. 7).
Δ-волна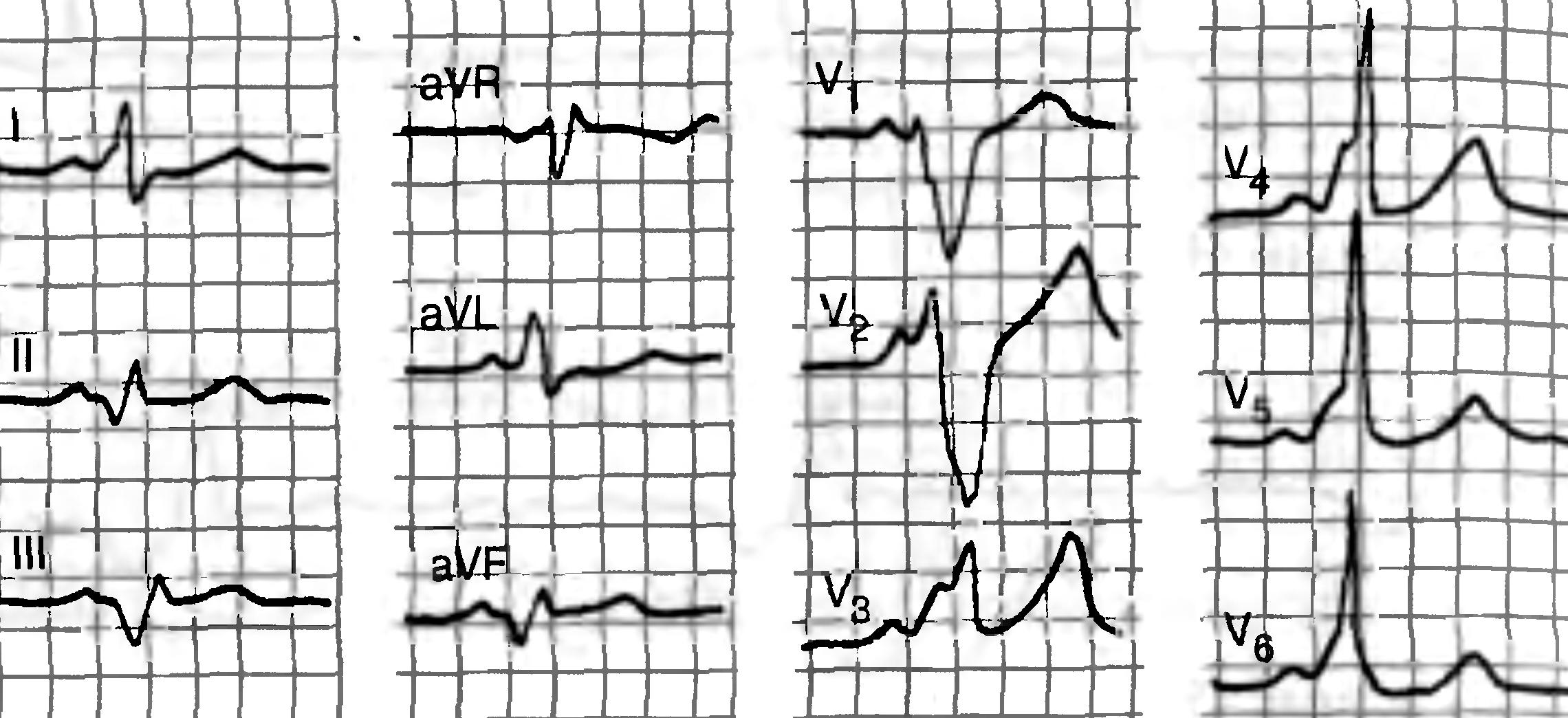
Рис. 7. ЭКГ при синдроме WPW.
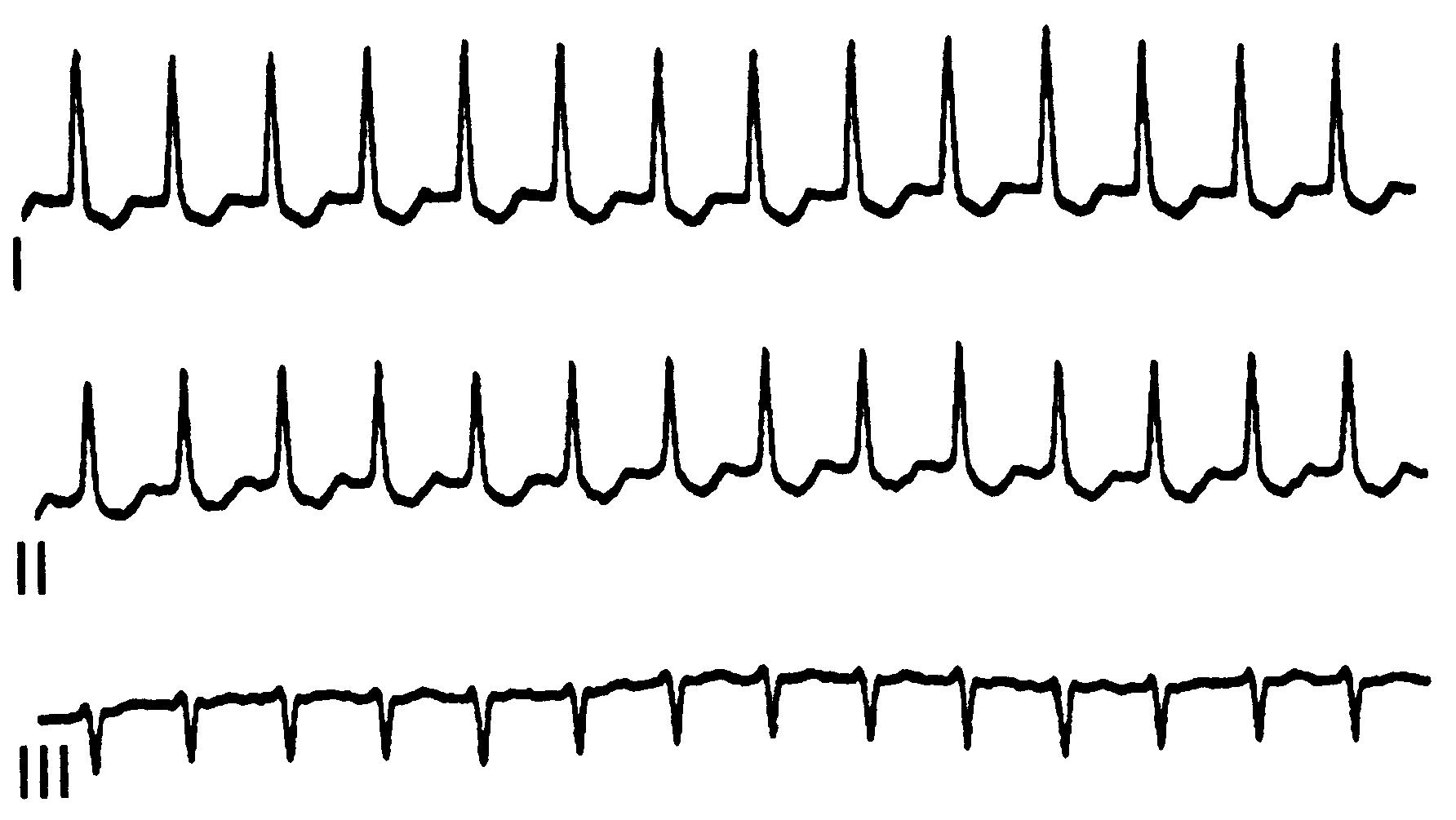
Рис. 8. Пароксизмальная наджелудочковая (реципрокная АВ-узловая) тахикардия.
Лечение гемодинамически значимых наджелудочковых тахикардий, угрожающих жизни больного, должно проводиться в отделении интенсивной терапии. Первичные приемы лечения направлены на стимуляцию блуждающего нерва и могут повторяться после введения первой дозы лекарственного препарата. Повышение тонуса блуждающего нерва достигается методом Вальсальвы (натуживание) или стимуляцией рвотного рефлекса. Широко рекомендуемый в литературе массаж каротидного синуса в виду высокого риска осложнений без специальной подготовки лучше не проводить.
При установленном диагнозе WPW-синдрома с широким комплексом QRS во время пароксизма тахикардии противопоказано применение дигоксина, верапамила и β-адреноблокаторов. Если у такого больного выявлены повреждение миокарда, падение артериального давления, признаки гипоперфузии жизненно важных органов или он постоянно принимает β-адреноблокаторы, то проводится экстренная электрическая кардиоверсия.
Во всех других случаях наджелудочковых пароксизмальных тахикардий, протекающих с узким желудочковым комплексом, средством выбора является аденозин, вводимый внутривенно болюсом в дозе 6 мг за 2 с, через 2 мин. при неэффективности вводится 12 мг за 2 с, при необходимости через 2 мин. – третий болюс в дозе 12 мг. При неэффективности трех болюсов препарата дальнейшее введение нецелесообразно. Аденозин, замедляя проведение только в АВ-узле, может восстановить ритм в течение 20-30 с после введения. Аденозин безопасен при WPW-синдроме, но не рекомендуется при инфаркте миокарда, позволяет дифференцировать наджелудочковую тахикардию с широким желудочковым комплексом и желудочковую тахикардию, так как при последней не урежает ЧСС и не купирует ее, как и пароксизмы мерцания и трепетания предсердий. Однако, следует отметить, что внутривенное введение аденозина в практической деятельности не получило широкого распространения.
Уменьшение ЧСС достигается внутривенным введением 5 мг метопролола или 5 мг пропранолола или 5 мг верапамила (в течение нескольких минут для уменьшения риска падения АД); при необходимости введение препарата повторяют через 5-10 мин. Больным, которые ранее не принимали сердечные гликозиды, можно ввести внутривенно 0,5 мг дигоксина. Если после урежения ЧСС не произошло восстановления синусового ритма, то назначают внутривенную инфузию 300-450 мг амиодарона.
В случаях неэффективности вышеуказанных мероприятий и при угрожающих жизни тахиаритмиях решается вопрос о проведении ургентной электрической кардиоверсии.
Профилактическое лечение назначается при частых рецидивах наджелудочковых тахикардий, однако следует помнить, что длительное назначение антиаритмических средств может повышать риск смертности. Оптимальный выбор эффективного лекарственного препарата может быть сделан на основании оценки их эффективности при купировании пароксизма тахикардии или по результатам электрофизиологического исследования (ЭФИ). Отсутствие адекватных результатов лекарственной терапии требует решения вопроса о выполнении катетерной радиочастотной или ультразвуковой деструкции (абляции) АВ-узла и последующей имплантации электрокардиостимулятора (ЭКС).
При пароксизмальной тахикардии на фоне WPW-синдрома, протекающей с широкими желудочковыми комплексами, внутривенно назначается амиодарон или прокаинамид или пропранолол. Предпочтительным является проведение электрической кардиоверсии, особенно при фибрилляции предсердий в сочетании с WPW-синдромом. Для профилактики тахикардии могут применяться амиодарон, дизопирамид и соталол. Считается целесообразным проведение катетерной радиочастотной деструкции дополнительных путей предсердно-желудочкового проведения.
