
1.4.4. Поняття про місцеву анестезію
Місцева анестезія - це локальна втрата чутливості тканин, яку створюють штучно за допомогою хімічних, фізичних або механічних факторів з метою знеболювання. Основними перевагами місцевої анестезії є її відносна безпека та доступність застосування. Розрізняють такі види місцевої анестезії:
1) поверхневу (термінальну) анестезію, яка може бути здійснена змащуванням слизових оболонок, зрошенням їх, охолодженням, інфільтрацією розчином анестетика за методом "повзучого інфільтрату"; футлярну анестезію за Вишневським;
2) провідникову (регіонарну) анестезію, при якій знеболювання здійснюють за рахунок блокади нервів. Варіантами провідникової анестезії є: блокада нервових стовбурів, сплетінь; внутрішньосудинне або внутрішньокісткове введення анестетика, новокаїнові блокади, а також уведення анестетика в спинномозковий канал або перидуральний простір.
При проведенні місцевої анестезії виділяють чотири періоди: а) введення анестезуючої речовини; б) дія її на рецептори та нервові стовбури; в) повна анестезія, яка триває 1-1,5 год, причому цей період можна продовжити повторним введенням анестезуючої речовини; г) відновлення чутливості.
Місцевоанестезуючі речовини
На сьогодні синтезовано більше 100 засобів, які мають місцевоанестезуючу дію. Серед них найчастіше використовують:
1. Новокаїн (Novocainwn) - засіб, який має незначну токсичність і виражену знеболюючу дію; 0,25-0,5 % розчин використовують для інфільтративної анестезії та новокаїнових блокад (150-500 мл); 1-2% розчин використовують для провідникової (регіонарної) анестезії; 2 % розчин - для епідуральної анестезії (15-20 мл); 5 % розчин - для спинномозкової анестезії (2-3 мл); 10-20 % розчин - для поверхневої (термінальної) анестезії зрошуванням, змащуванням (10 мл).
Максимальна доза новокаїну в перерахунку на суху речовину становить 0,75 г (150 мл 0,5 % розчину).
В окремих випадках у хворих спостерігається підвищена чутливість до новокаїну у вигляді запаморочення голови, загальної слабкості, інколи втрати свідомості, зниження артеріального тиску, кропивниці, судом.
2. Лідокаїн (Lidocainum) - більш ефективний засіб, ніж новокаїн, анестезія настає пізніше, але триває довше. Загальна кількість препарату не повинна перевищувати 0,25 % - 1000 мл, 0,5 % - 500 мл. Для провідникової анестезії застосовують 1-2 % (2% розчин до 50 мл); для епідуральної - 2 % (15-20 мл), для поверхневої (змазуванням, зрошенням) - 1, 2, 5 % розчин (5 % розчин - для поверхневої анестезії до 20 мл). Препарат протипоказаний при серцево-судинній недостатності, атріовентрикулярній блокаді, порушеннях функції нирок і печінки. Загальна доза не повинна перевищувати 300 мг.
3. Тримекаїн (Trimecain) - викликає глибоке, тривале знеболювання. Для інфільтративної поверхневої анестезії використовують такі концентрації: 0,125 % розчин - до 1500 мл; 0,25 % розчин - до 800 мл; 0,5 % розчин - до 400 мл. Для провідникової анестезії використовують 1 % розчин - до 100 мл; 2 % розчин - до 20 мл; для перидуральної анестезії - 1-2 % розчин (до 20-25 мл); для спинномозкової анестезії - 5 % розчин (2-3 мл). Препарат вводять обережно та фракційно. Для поверхневої анестезії використовують 2-5 % розчин.
4. Дикаїн (Dicaіпum) - за своєю активністю переважає новокаїн, тримекаїн, але є досить токсичним. Його використовують в основному для поверхневої анестезії (носоглотка, офтальмологія, ЛОР) у 0,25; 0,5; 1; 2 % розчині; для перидуральної анестезії - 0,25-0,3 % розчин (15-20 мл). Вища терапевтична доза дикаїну для перидуральної анестезії 0,075 г (25 мл 0,3% розчину), для анестезії верхніх дихальних шляхів -0,09 г (3 мл 3 % розчину). Збільшення дози призводить до виникнення токсичних явищ.
Останнім часом з'явилися нові місцевоанестезуючі речовини: артакаїн (ультракаїн), булівакаїн (маркаїн), бумекаїн, лідокатон та ін.
Поверхнева (термінальна) анестезія
Поверхневу (термінальну) анестезію змащуванням або зрошенням слизових оболонок найчастіше використовують в офтальмології, оториноларингології, урології й ендоскопічній практиці. Слизова оболонка носових ходів, порожнини рота, глотки, гортані, бронхів стає нечутливою через 4-8 хв після використання дикаїну, 10-20% розчину новокаїну, 0,25-2% розчин дикаїну. Однак цей метод анестезії не дозволяє точно дозувати кількість препарату, що поступає в організм, тому можливі отруєння.
Анестезія охолодженням
Анестезію охолодженням використовують, в основному для зняття болю при забоях м'яких тканин, спортивних травмах. Вона здійснюється за допомогою розпилювання на шкіру хлоретилу. Останній випускається в спеціальних ампулах із трубочками по 20-50 мл. Спочатку відламують кінчик трубочки і струмінь хлоретилу з відстані 30-40 см спрямовують на шкіру. Хлоретил швидко випаровується, різко охолоджує шкіру, завдяки чому виникає знеболювання. Після відновлення чутливості у хворого в ділянці анестезії можуть виникати неприємні відчуття. Не можна використовувати хлоретил поблизу рота, носа, оскільки може настати загальний наркоз. Попадання хлоретилу в очі може викликати їх пошкодження.
Інфільтративна анестезії
В основі місцевої інфільтративної анестезії лежить просякання анестезуючим розчином тканин у ділянці оперативного втручання, дія на нервові закінчення. З цією метою найчастіше використовують 0,25 або 0,5 % розчин новокаїну.
Методика цієї анестезії розроблена в 1923-1928 pp. O.B. Вишневським і названа ним методом "повзучого інфільтрату": підтиском розчин новокаїну поширюється ("повзе") по тканинах (рис. 1.4.9).

Рис. 1.4.9. Місцева анестезія методом
"повзучого інфільтрату".
Анестезія за О.В. Вишневським проводиться пошарово. Спочатку тонкою голкою інфільтрують шкіру до утворення "лимонної шкірочки", по краю створеного фільтрату проводять наступну ін'єкцію і так продовжують по всій лінії майбутнього розтину. Потім міняють голку на довшу й інфільтрують розчином новокаїну підшкірно-жирову клітковину. Після цього хірург за допомогою скальпеля розтинає шкіру та підшкірно-жирову клітковину. Виділивши апоневроз, хірург створює під ним тугий інфільтрат розчином новокаїну. Таким чином хірург здійснює гідравлічне препарування тканин - роз'єднує їх за допомогою точного введення розчину новокаїну в потрібні тканини. Подальша техніка анестезії має свої особливості та залежить від ділянки і характеру операції. У разі виконання операції на органах черевної порожнини проводять інфільтрацію очеревини, брижі, черевного сплетення та інших анатомічних утворень.
Після неускладненої місцевої анестезії догляд за хворими не має специфічних особливостей і диктується лише характером захворювання і перенесеної операції.
Провідникова (регіонарна) анестезія
Провідникова (регіонарна) анестезія здійснюється шляхом введення анестезуючої речовини в нерв або поблизу нервового стовбура (ендоневрально чи периневрально), завдяки чому припиняється проведення больових імпульсів по нерву (рис. 1.4.10).
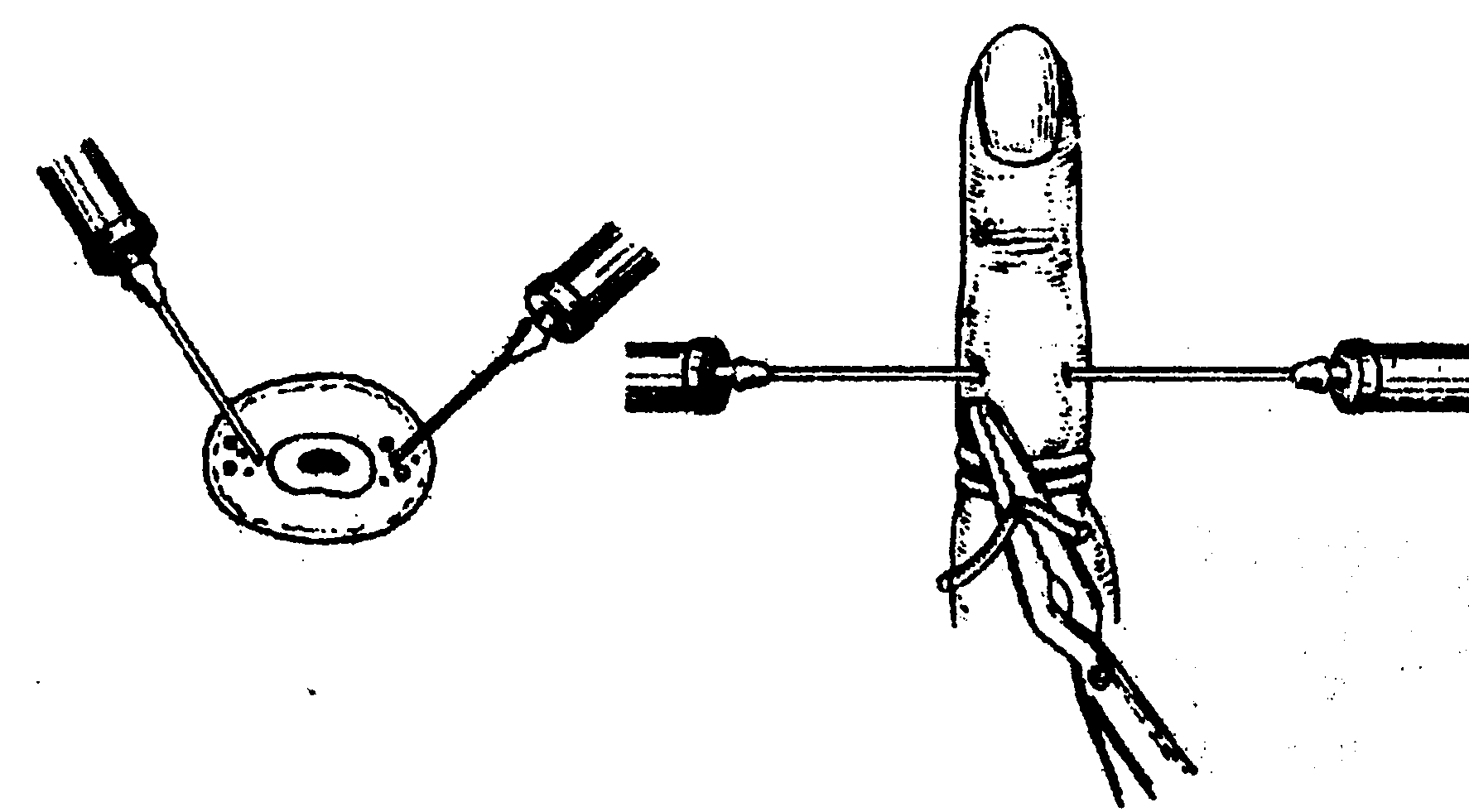
Рис. 1.4.10. Провідникова анестезія за Лукашевичем-Оберстом.
Цей вид анестезії широко використовують у хірургії при операціях на кисті, пальцях (розкриття гнійників, ампутації фаланг). Для цього, як правило, використовують методику, запропоновану Лукашевичем і Оберстом: на основу пальця накладають циркулярний джгут із стерильної тонкої гумової трубки або марлевої смужки, нижче від нього з обох сторін сухожилкових розгиначів уводять по 5-6 мл 1-2 % розчину новокаїну. Дія новокаїну починається через 5-7 хвилин.
При операціях на органах черевної порожнини, верхніх і нижніх кінцівках тощо, проводять анестезію нервових сплетень: наприклад, у ділянку черевного (сонячного) сплетення вводять 0,5-0,25 % розчин новокаїну 120-150 мл.
Внутрішньокісткова анестезія
Внутрішньокісткова анестезія використовується при травмах, операціях на кістках. Речовини, які введені внутрішньокістково, через вени кісток проникають у м'які тканини до нерва. Для введення анестезуючої речовини вибирають таку ділянку, де кортикальний шар кістки є тонким, легко проколюється і має чіткі орієнтири (рис. 1.4.11).
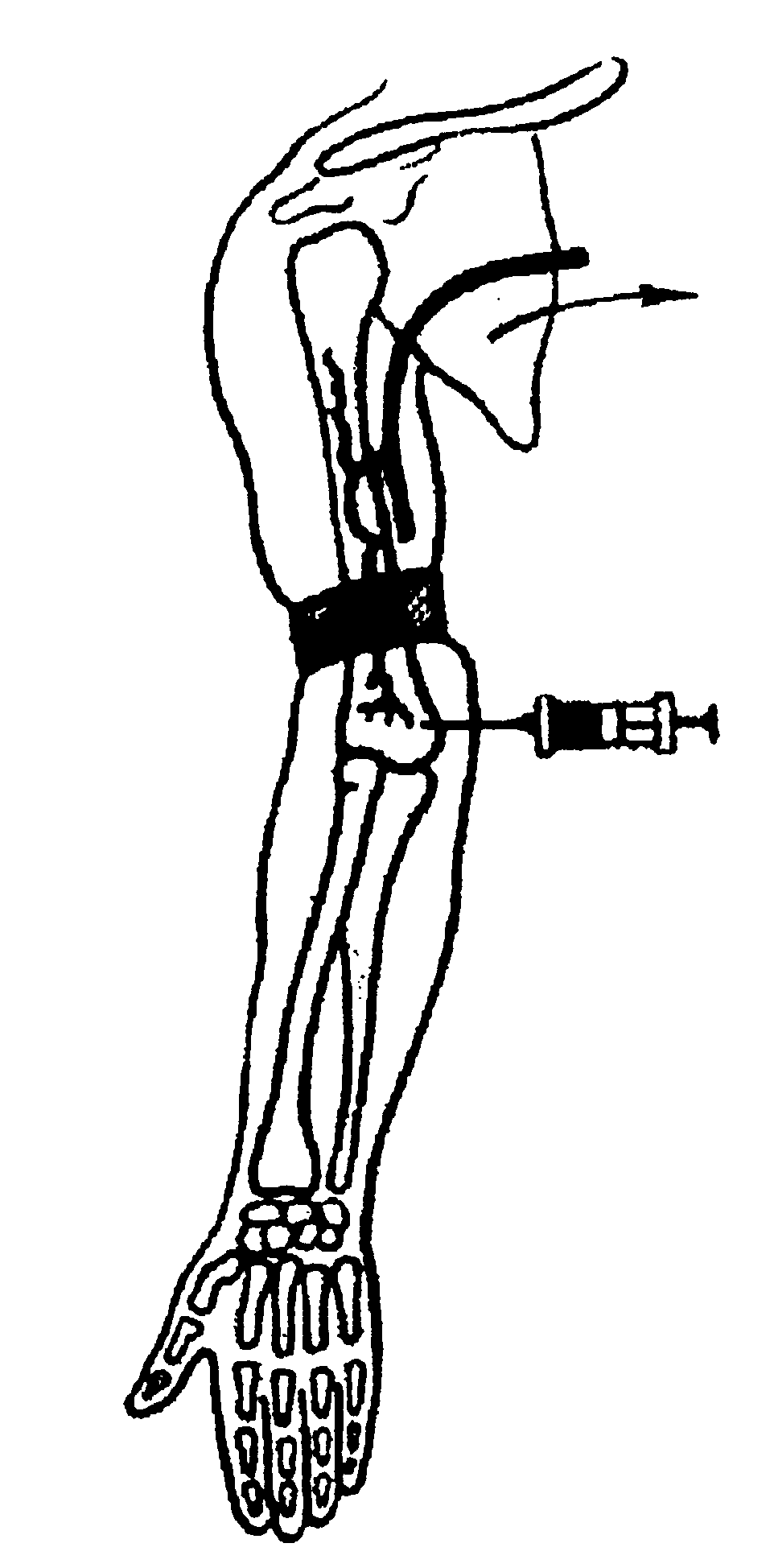
Рис. 1.4.11. Схема внутрішньокісткової анестезії.
Вище місця введення накладають гумовий джгут до зникнення пульсу на периферії артерії. Короткою голкою (Біра, Кассірського) з мандреном проколюють м'які тканини до кісток і коловими рухами проводять голку в губчастий шар кістки на глибину 1,0-1,5 см. Після видалення мандрена крізь голку вводять 0,25 % розчин новокаїну:
на верхніх кінцівках - 25-90 мл, на нижніх - 45-120 мл. Триває анестезія до 2 год. Цей вид знеболювання протипоказаний при тромбофлебіті, варикозному розширенні вен, гнійничкових ураженнях шкіри.
Внутрішньосудинна анестезія
Внутрішньосудинна анестезія (введення розчину новокаїну у вену чи артерію) застосовується виключно при оперативних втручаннях на кінцівках. Введення анестезуючої речовини проводять нижче накладеного джгута (рис. 1.4.12).
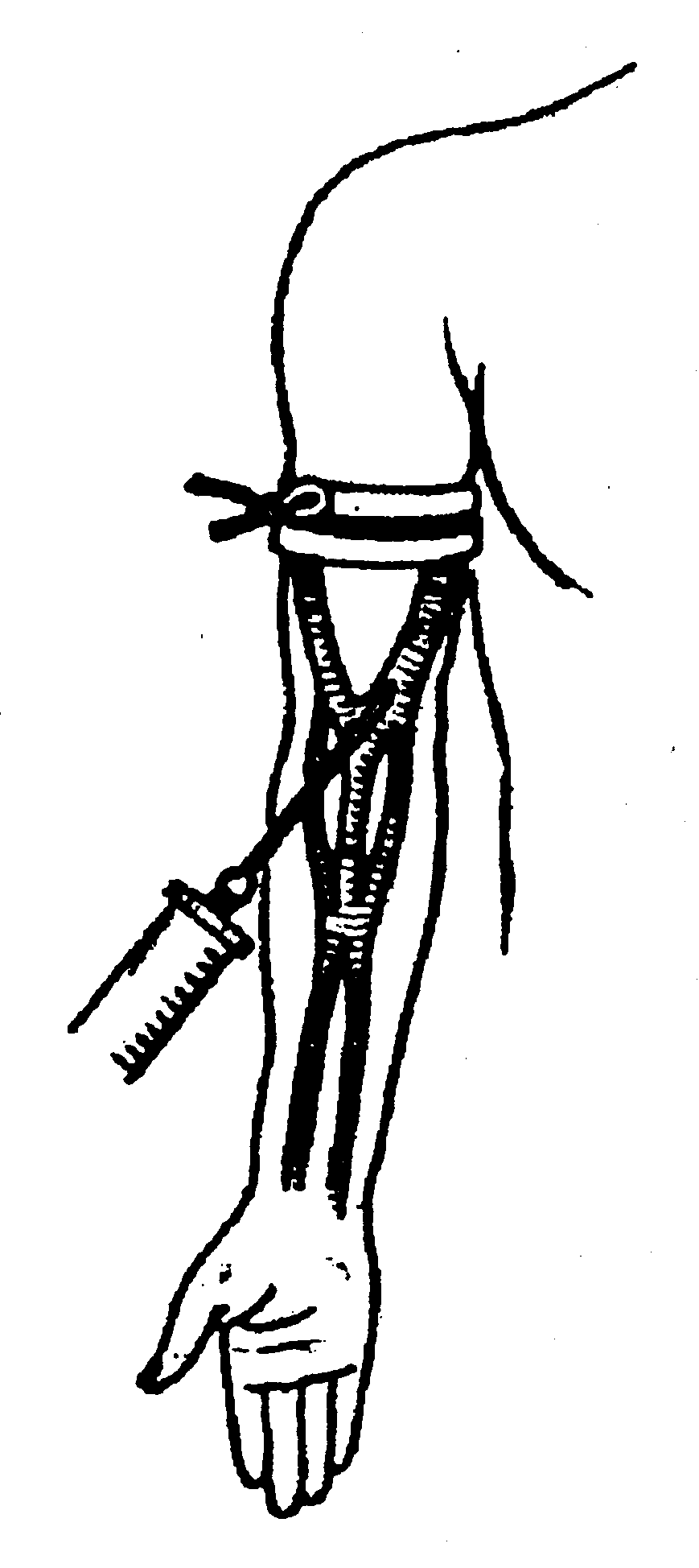
Рис. 1.4.12. Схема внутрішньосудинної анестезії.
Для анестезії верхньої кінцівки використовують 60-80 мл 1 % розчину новокаїну, для нижньої - 100,0-200,0. При цьому потрібно ретельно стежити за станом джгута, тому що попадання новокаїну такої концентрації і кількості в центральний кровообіг може призводити до різкого зниження артеріального тиску та зупинки серцевої діяльності.
Епідуральна анестезія
Використовується при великому операційному ризику: похилий вік пацієнта; хвороби серця, легень, цукровий діабет тощо. Спинний мозок вкритий твердою, павутинною та м'якою (судинною) оболонками. Розчин анестетика вводять над твердою оболонкою, спинного мозку. Це є суто лікарська маніпуляція. Анестезію проводять у положенні хворого сидячи зі зігнутою спиною. Після інфільтраційної анестезії м'яких тканин і проведеної проби на чутливість до анестетика спеціальною голкою достатньо широкого просвіту зі шприцом, обережно і чітко по середній лінії хребта (щоб не попасти в спинномозковий канал) проходять в епідуральний простір між остистими відростками II і III або III і IV поперекових хребців (рис. 1.4.13).
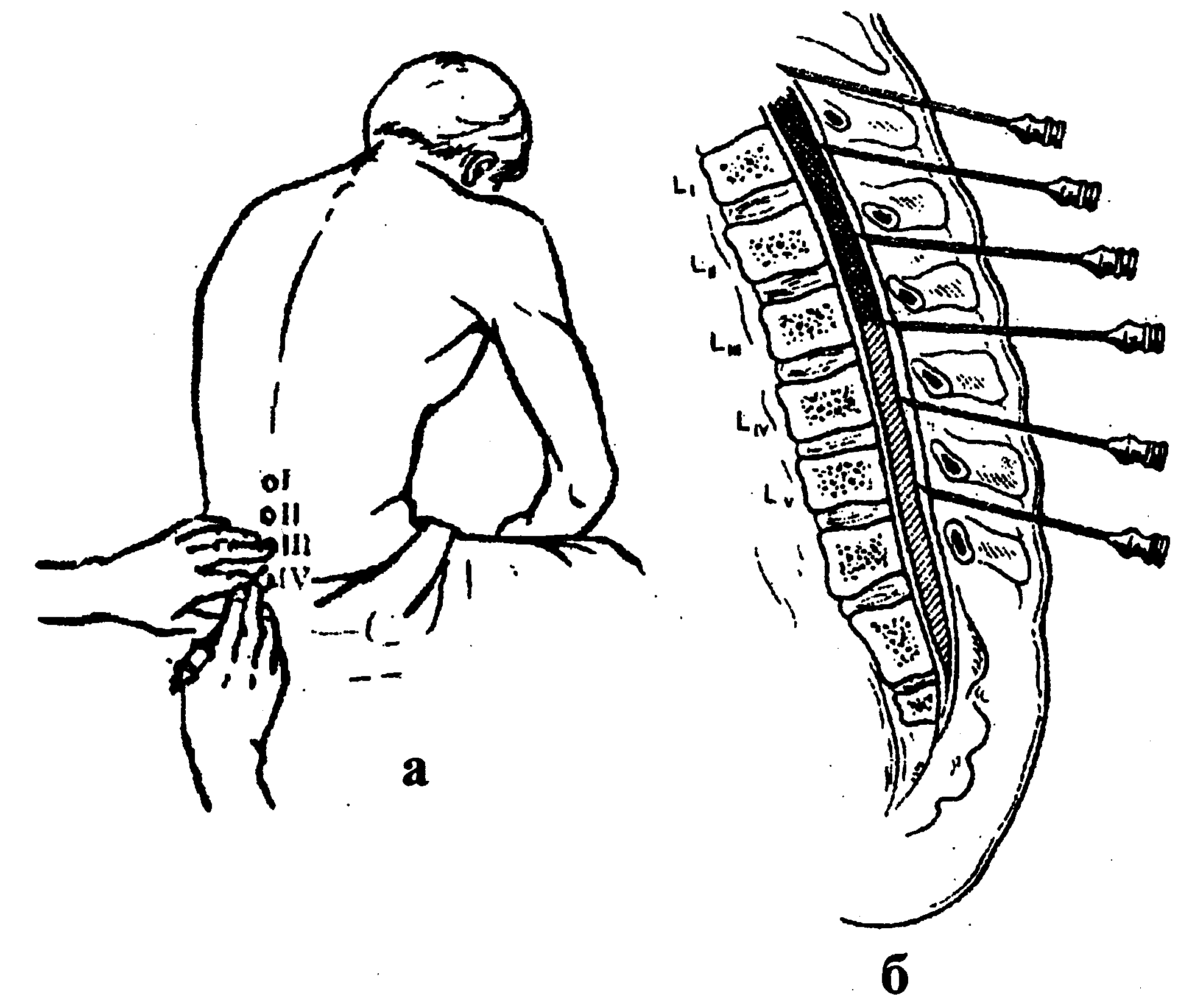
Рис. 1.4.13. Схема епідуральної та спинномозкової пункції:
а - вибір місця пункції;
б - положення голки.
Для епідуральної анестезії використовують 2 % розчин лідокаїну (15-20 мл для одномоментного введення), при необхідності довготривалої епідуральної анестезії проводять катетеризацію епідурального простору. Після введення перших 3-5 мл розчину вичікують 3-5 хв. і в разі відсутності ознак спинальної анестезії вводять всю дозу анестетика.
Спинномозкова анестезія
Використовується при операціях на органах таза і нижніх кінцівках. Анестетик (2 % розчин лідокаїну з розрахунку 1 мг/кг) вводять в субарахноїдальний простір спинного мозку. Це теж суто лікарська маніпуляція.
Для пункції субарахноїдального простору спинного мозку готують шприци з поділками на десяті долі мілілітра, довгі пружні голки Біра з мандреном. Хворого вкладають в положення сидячи або лежачи.
Шкіру обробляють лише спиртом (розчин йоду або його похідних не використовують для профілактики арахноїдитів). Лікар робить прокол, витягує мандрен, поява крапель спиномоз-кової рідини свідчить про правильне розміщення голки, після чого вводить анестетик, обробляє шкіру спиртом і накладає асептичну пов'язку (рис. 1.4.14). Після цього хворого вкладають на операційний стіл, у якого припіднятий головний кінець на 15° (при введенні новокаїну і лідокаїну), тому що розчин анестетика при попаданні в довгастий мозок може викликати зупинку дихання.
При введенні анестетиків (совкаїну), питома вага яких є меншою, ніж ліквору, головний кінець стола слід опустити на 15° нижче.

Рис. 1.4.14. Методика спинномозкової анестезії.
Після спинномозкової анестезії хворого вкладають на спину, подушку під голову не підкладають, таке положення хворий повинен зберігати протягом 2 діб. Так само, як і після наркозу, проводять постійне спостереження за станом гемодинаміки, дихання тощо. Після спиномозкової анестезії може виникати головний біль, нудота, затримка сечовипускання. У цих випадках хворому необхідно ввести 5 % розчин глюкози, 0,9 % розчин NaCl, анальгін, провести катетеризацію сечового міхура.
