
- •3.1. Захворювання і пошкодження голови
- •3.1.1. Вроджені дефекти та деформації
- •3.1.2. Пухлини м'яких покривів черепа
- •3.1.3. Запальні захворювання м'яких тканин голови Фурункул, карбункул
- •3.1.4. Пошкодження м'яких тканин, кісток черепа та головного мозку
- •Дві половини шини з петлями для їх закріплення;
- •Ватно клейончастий валик.
- •3.1.5. Закриті травми головного мозку
- •3.1.6. Запальні захворювання головного мозку Гострий менінгіт
- •Абсцес мозку
- •3.1.7. Пухлини головного мозку
- •3.1.8. Захворювання та пошкодження обличчя Вроджені вади обличчя
- •3.1.9. Запальні захворювання обличчя
- •3.1.10. Пухлини обличчя
- •3.1.11. Захворювання ротової порожнини і слинних залоз
3.1.8. Захворювання та пошкодження обличчя Вроджені вади обличчя
Виникають внаслідок неправильного розвитку зачатків лицьового черепа в період перших двох-трьох місяців внутрішньоутробного життя. Причинами виникнення вад обличчя можуть бути різні екзогенні й ендогенні фактори, які несприятливо впливають на розвиток і ріст плода. До них відносяться: інфекційні захворювання, психічні травми, недостатнє харчування, авітаміноз і т. ін. У значній мірі має значення спадковість. Найбільш часто зустрічаються незаро-щення верхньої губи і твердого неба.
Вроджена розколина губи (заяча губа)
Це одна з частих вроджених вад людини. Зустрічається приблизно у однієї дитини на 1000 новонароджених.
Клініка. Вроджена вада верхньої губи може бути повною, коли поширюється вертикально на всю її товщу та з'єднується з носовим ходом і частковою, коли дефект займає лише вільну ділянку губи. Вроджена розколина верхньої губи може бути однобічною і двобічною (рис. 3.1.10).

Рис. 3.1.10. Вроджена лівобічна розколина губи: а - до операції; б - після операції.
При двобічній розколині верхньої губи середня її частина стає продовженням шкірної частини перегородки носа. Розколина, як правило, поєднується з деформацією крила носа, яке на боці дефекту западає, а основа його вивертається назовні.
Лікування оперативне. Терміни хірургічного лікування залежать від загального стану дитини і виду розколини. Якщо немає протипоказань, операцію слід виконувати не пізніше 6-12 місяців після народження. Останнім часом деякі щелепно-лицеві хірурги з успіхом виконують пластичні операції таким дітям у перші дві доби або через 12-14 днів після народження.
Вроджена розколина піднебіння (вовча паща).
Ця вада розвитку дитини за своєю формою, поширенням і поєднанням з іншими вадами може мати різні варіанти.
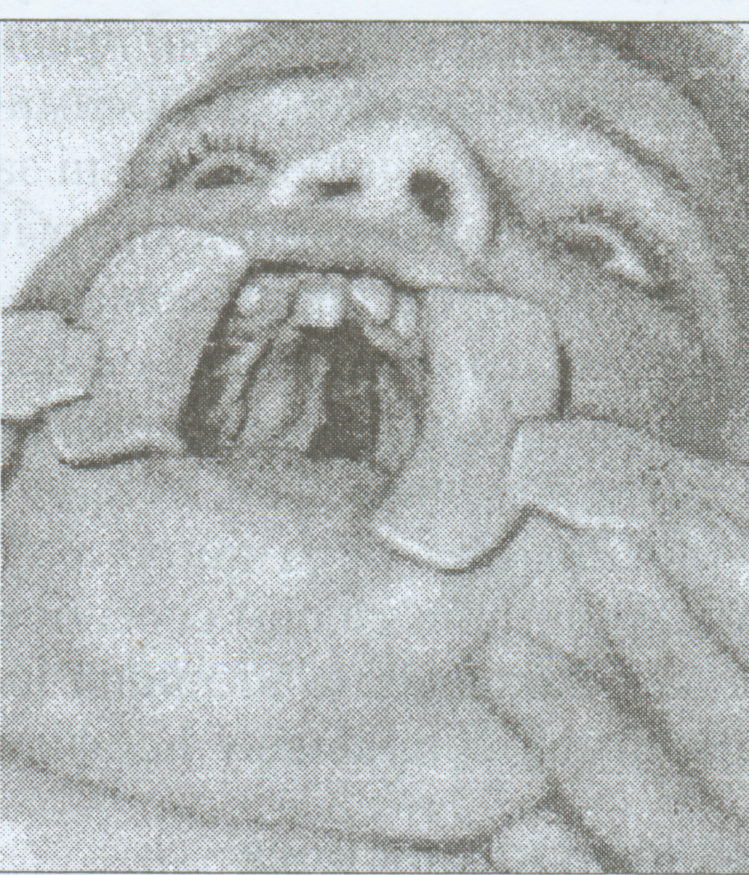
Рис. 3.1.11. Вроджена розколина піднебіння.
Клініка. Розрізняють однобічні (рис. 3.1.11) і двобічні розколини твердого і м'якого піднебіння. При двобічній розколині обидві носові порожнини сполучаються з ротовою порожниною, а нижній край лемеша по середній лінії розколини залишається вільним. При наявності таких розколин піднебіння порушується процес харчування. Молоко затікає в порожнину носа і витікає назовні. Із ростом у дитини порушується фонація, мова стає невиразною.
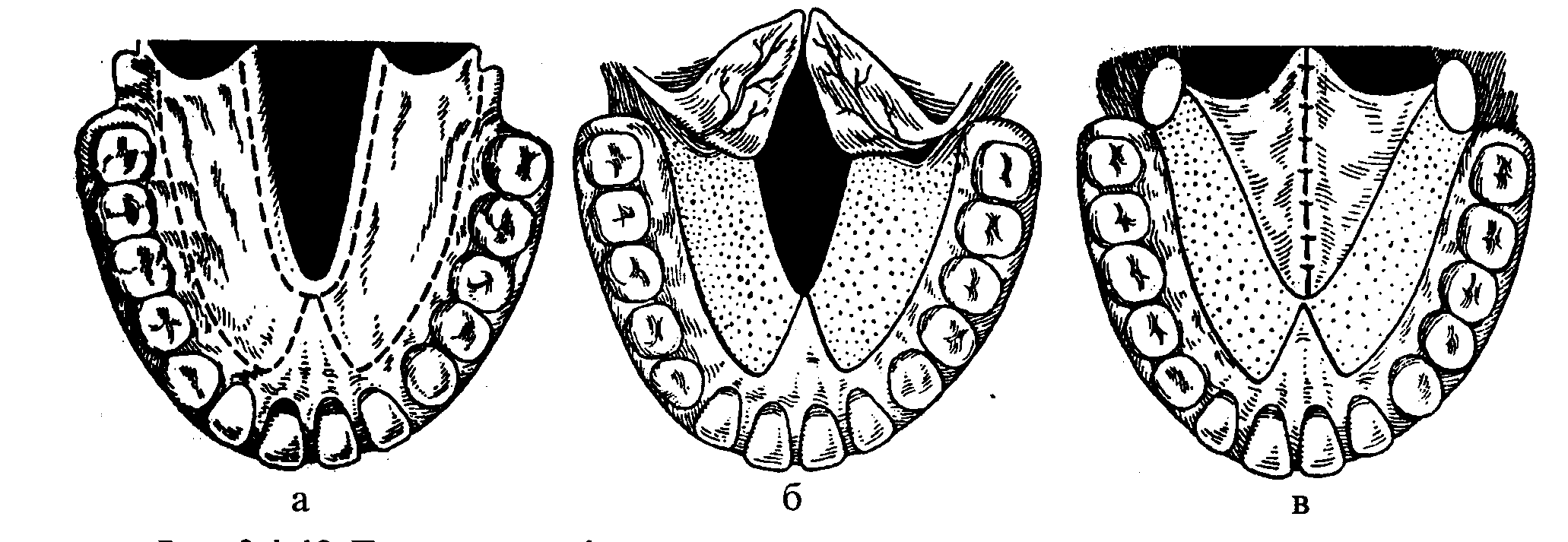
Рис. 3. 1. 12. Етапи операції уранопластики: а - лінії розрізів; б - формування слизисто-надкістничного клаптя; в - пластика м'якого піднебіння.
Лікування оперативне (рис. 3.1.12). Пластична операція при вродженій розколині піднебіння є більш тяжкою і небезпечною для дитини. До операції дитину годують за допомогою спеціального пластмасового обтуратора для піднебіння. При виборі терміну операції враховують характер розколини, ступінь деформації верхньої щелепи, загальний стан дитини. При відсутності протипоказань операцію слід виконувати у віці 4-5 років із наступним відвідуванням логопеда, щоб відновити мову у дитини до початку занять у школі. Вибором операції є радикальна уранопластика, метою якої є ліквідація розколини м'якого піднебіння.
Після операції піднебіння закривають спеціальною захисною пластинкою з пластмаси, яку фіксують до зубів верхньої щелепи.
Пошкодження обличчя
Розрізняють забій, рани, переломи кісток, вивихи нижньої щелепи і т. ін. Найбільш часто буває забій м'яких тканин, при якому виникає біль, набряклість травмованих тканин та утворюється гематома, яка може поширюватися на сусідні ділянки обличчя. У зв'язку з вираженою підшкірною судинною сіткою при пораненнях обличчя, як правило, виникає сильна кровотеча.
Лікування. Хворим із забоями м'яких тканин обличчя призначають холод на місця травми, знеболювальні засоби. При пораненнях обличчя, із-за косметичних наслідків первинна хірургічна обробка ран має свої особливості. Після зупинки кровотечі шкірні краї рани висікають у виключних випадках, а якщо і висікають, то ощадливо і на невеликих ділянках. Закінчують обробку рани ретельним співставленням країв рани і накладанням косметичних тонких шовкових (капронових) швів, останні знімають на 4-5-ий день після операції. При забруднених або уже гнійних ранах лікування проводять звичайним (відкритими або під пов'язкою) способом. При появі здорових грануляцій в окремих випадках накладають вторинні шви. У всіх випадках поранення обличчя слід провести протиправцеву профілактику.
Переломи кісток носа
Переломи кісток носа виникають внаслідок прямої травми. Переломи можуть бути кісток і хрящів.
Клініка. Потерпілі скаржаться на біль, носову кровотечу. При пальпації місця перелому виявляють деформацію і зміщення кісток носа. Для верифікації діагнозу проводять рентгенографію кісток носа.
Лікування Після зупинки кровотечі, кісткові відламки вправляють зі сторони носової порожнини і фіксують їх двома валиками, які розташовують по обидва боки носа.
Переломи щелеп
Переломи щелеп поділяють на переломи верхньої та нижньої щелепи. Переломи верхньої щелепи зустрічаються рідше. Вони бувають трьох типів. При першому типі лінія перелому проходить горизонтально, на межі альвеолярного відростка і тіла щелепи. При другому типі лінія перелому проходить поперечно в ділянці перенісся, внутрішній стінці очної ямки і спускається вниз по щелепно-скроневому шву до крилоподібного відростка. При третьому типі лінія перелому теж починається з перенісся, переходить через дно орбітальної ямки і далі по лобно-скроневому шву через дугу скроневої кістки на щелепний горбик і крилоподібні відростки клиноподібної кісточки (рис. 3.1.13).
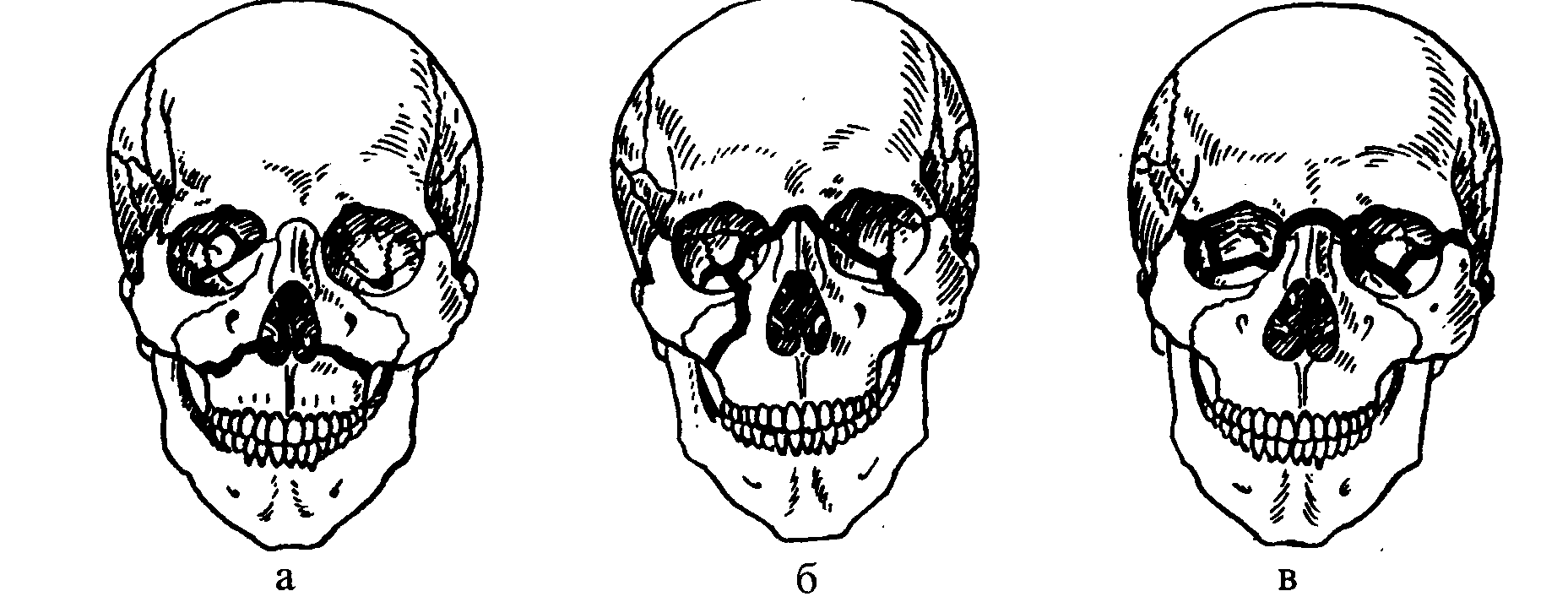
Рис. 3.1.13. Переломи верхньої щелепи (за Лефором): а - перший тип; б- другий тип; в-третій тип.
Частіше спостерігають переломи нижньої щелепи. Розрізняють переломи її тіла, підборідного відділу, кутів віток і альвеолярної частини. Вони можуть бути одиничними, подвійними, множинними, осколковими, без зміщення і зі зміщенням відламків. Переломи нижньої щелепи бувають одно- і двобічними. Переломи щелеп із пошкодженням цілості слизової оболонки рота називають відкритими.
Клініка. При переломах щелеп у потерпілих виникає біль під час жування, утруднене ковтання, порушується прикус і мовлення. При огляді виявляють деформацію обличчя. При переломах верхньої щелепи першого типу за Лефа-ром можна виявити рухомість її відламків разом із зубами. При переломах другого і третього типу у потерпілих виникає крововилив у клітковину очної орбіти і кон'юнктиву й рух верхньої половини обличчя при змиканні щелеп. Для виявлення перелому нижньої щелепи її захоплюють знизу пальцями правої руки, великий палець поміщають на правий кут щелепи, а вказівний на лівий кут. При стисканні щелеп у місці перелому виникає біль, крепітація та зміщення відламків. Переломи щелеп можуть ускладнюватися травматичними контрактурами. Двобічні переломи підборідного відділу нижньої щелепи можуть ускладнюватися западанням язика й асфіксією. Важливе значення для встановлення правильного діагнозу має рентгенографія кісток лицьового черепа в двох проекціях.
Лікування. Перша допомога потерпілим із переломами щелеп полягає в зупинці кровотечі, попередженні западання язика й асфіксії. Для цього проводять ревізію порожнини рота: видаляють згустки крові, сторонні тіла, вивихнуті зуби; при западанні язика його прошивають на відстані 1,5 - 2 см від кінчика ниткою або англійською булавкою і фіксують до пов'язки, частин одежі потерпілого. Фіксувати язик можна також за допомогою притискальної пов'язки до нижньої щелепи (рис. 3.1.14) або "аптечної петлі (рис. 3.1.15).

Рис. 3.1.14. Фіксація язика до нижньої щелепи.
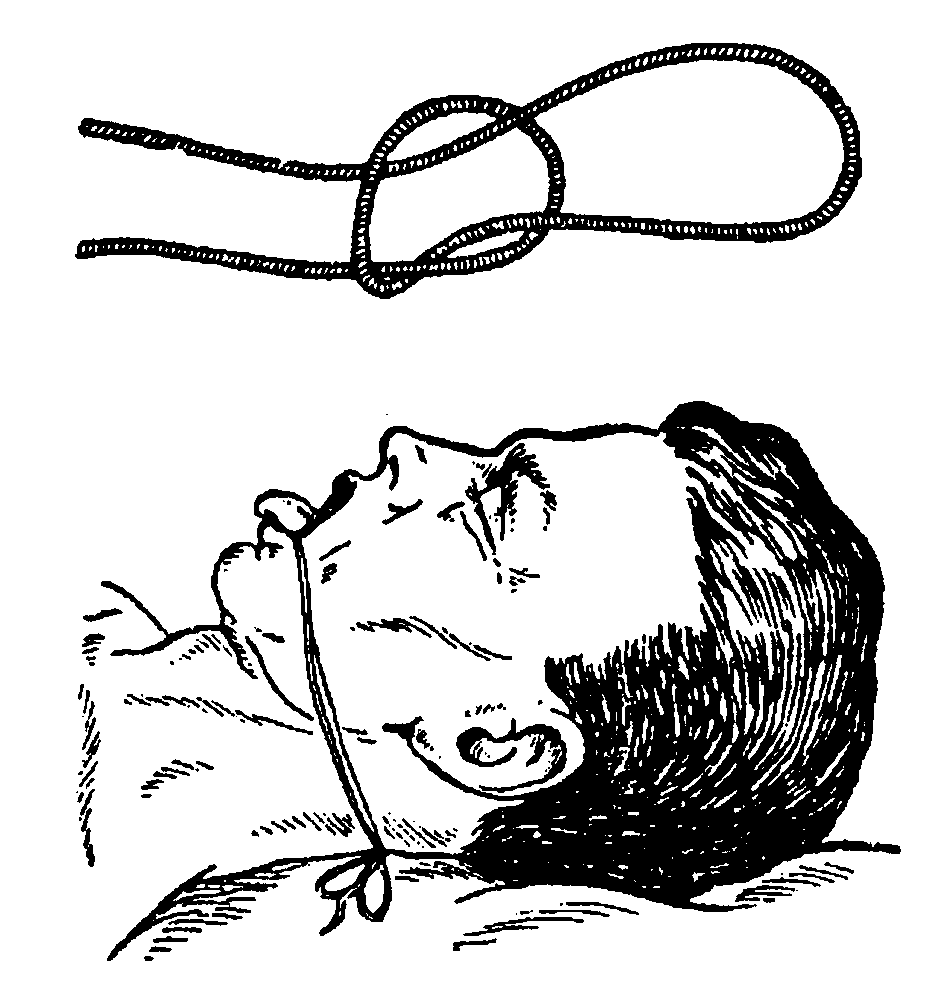
Рис. 3.1.15. Фіксація язика за допомогою "аптечної петлі".
Перед відправкою потерпілого в спеціалізований заклад виконують тимчасову іммобілізацію: при переломах верхньої щелепи в рот кладуть паличку або дощечку та фіксують її кінці до голови бинтом; іммобілізацію нижньої щелепи здійснюють за допомогою стандартних транспортних шин (рис. 3.1.16), при їх відсутності накладають пращеподібну бинтову пов'язку.
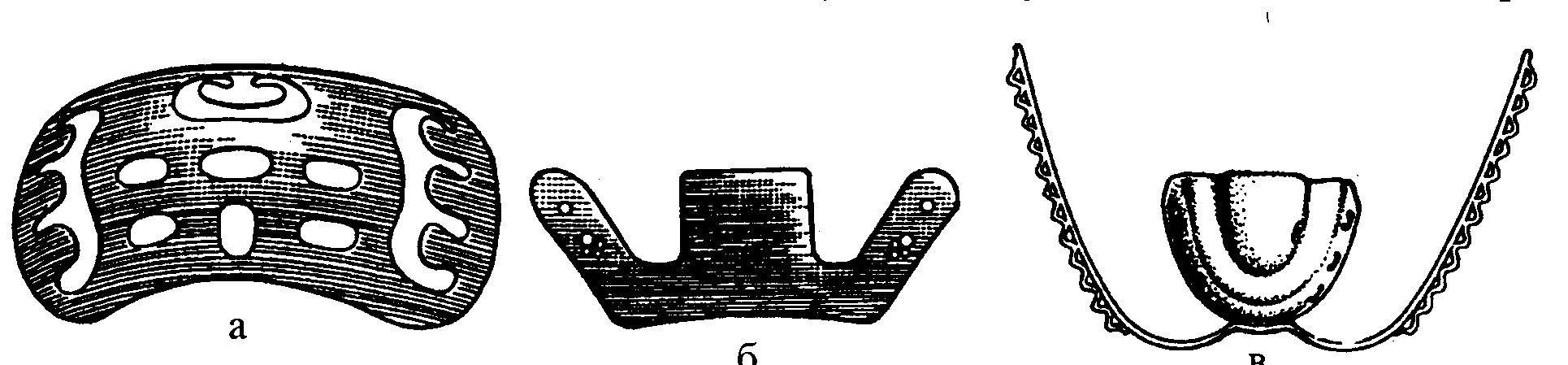
Рис. 3.1.16. Верхньощелепна шина: а - ложка Лімберга;
б - підборідна шина-праща Ентіна;
в - шина-дощечка Лімберга.
Транспортування таких хворих проводять у сидячому положенні, якщо потерпілий без свідомості, його вкладають на ноші вниз обличчям, під груди і голову підкладають скатану одежу, одіяло і доставляють у стоматологічне відділення. У стаціонарах хворим проводять репозицію (співставлення) і фіксацію відламків за допомогою зв'язуючих шин із алюмінієвого дроту або спеціальних шин (рис. 3.1.17).
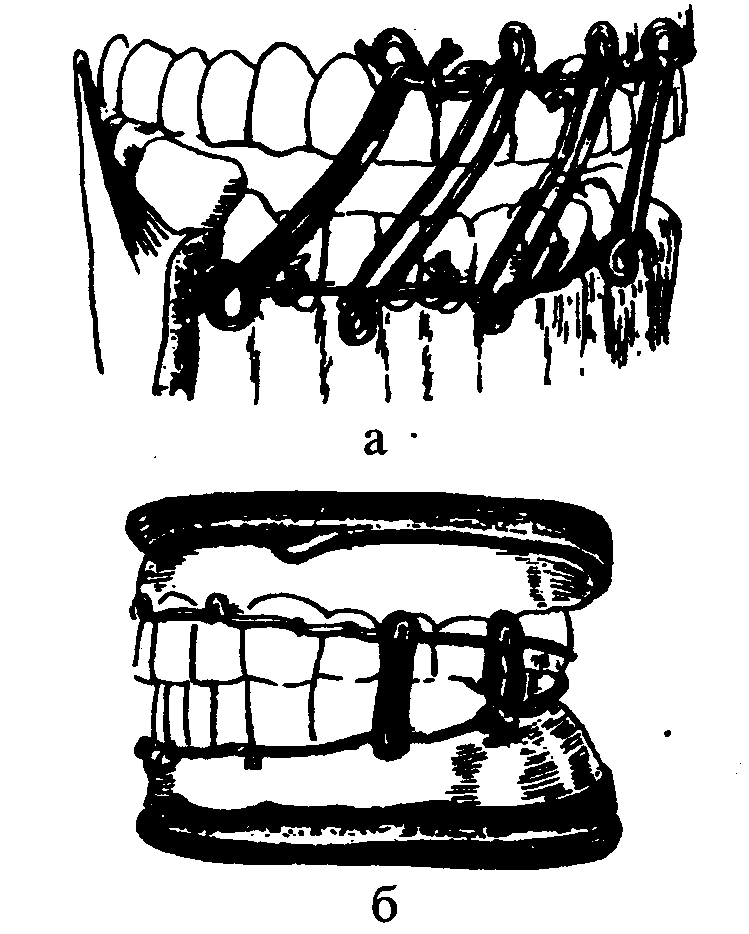
Рис. 3.1.17. Міжщелепневитягнення та фіксація відламків:
а - фас; б - профіль.
Годування хворих здійснюють через зонд. Середній термін фіксації - 4-6 тижнів.
Вивих нижньої щелепи
Вивих нижньої щелепи виникає при широкому розкритті рота (позіханні, крику). Вивих може бути однобічним і двобічним, останній зустрічається частіше.
Клініка. При однобічному передньому вивиху нижньої щелепи її суглобова голівка перескакує через суглобовий горбик скроневої кістки і залишається перед ним. Суглобова сумка, як правило, не розривається, рот напівзакритий. При двобічному вивиху хворий не може закрити рота, нижня щелепа висунута до переду і фіксована, щоки втягнуті, мовлення незрозуміле, відмічається напруження жувальних м'язів, слинотеча і сильний біль. При пальпації спереду від козелка вуха визначається глибока ямка, під скроневою кісткою випуклість.
Лікування. Вправлення вивиху нижньої щелепи проводять під місцевим знеболюванням. Для цього, відступивши на 2 см до переду від козелка, вводять голку на глибину 2-2,5 см і вливають 5-10 мл 1% розчину новокаїну. Після того, як настала анестезія, хворого садять на стілець і підтримують його ззаду. Хірург обгортає свої великі пальці бинтом і бере нижню щелепу так, щоб великий палець лежав на жувальній поверхні задніх корінних зубів і заходив якомога глибше (до висхідної вітки нижньої щелепи), а решта чотири пальці охоплювали щелепу справа, зліва і знизу (рис. 3.1.18).

Рис. 3.1.18. Вправлення вивиху нижньої щелепи.
Захоплену таким чином щелепу відтягують донизу, потім піднімають її вверх і здійснюють рух спереду назад, при цьому чути специфічне клацання і голівка щелепи стає на своє місце. Хірург повинен швидко забрати свої пальці із зубів у сторони до щік, щоб хворий не прикусив їх. Після вправлення вивиху на підборіддя накладають підтримуючу пов'язку. Якщо виникають труднощі і повторні спроби, вправлення є неефективними, тоді проводять двобічну анестезію новокаїном за Берше. З цією метою на відстані 2 см до переду від козелка вуха, під скроневою дугою, перпендикулярно до кістки роблять укол і просувають голку на глибину 2-2,5 см. При цьому вводять 5-10 мл 1% розчину новокаїну. Після анестезії вправлення вивиху значно полегшується, а інколи щелепа самостійно стає на своє місце. Застарілі і невправимі вивихи підлягають оперативному лікуванню.
