
- •1.1. Организация поликлинической акушерско-гинекологической помощи
- •1.2. Организация стационарной акушерской помощи
- •1.3. Организация стационарной гинекологической помощи
- •1.4. Организация акушерско-гинекологической помощи женщинам, работающим на промышленных предприятиях
- •1.5. Организация акушерско-гинекологической помощи в сельской местности
- •1.6. Организация специализированной гинекологической помощи
- •2.1. Источники инфекционных заболеваний
- •2.2. Профилактика инфекционных заболеваний
- •Глава 3
- •3.1. Анатомия женских половых органов
- •1'Ис. 3.2. Внутренние половые органы женщины (вид сзади).
- •3.2. Связочный аппарат половых органов и клетчатка малого таза
- •3.3. Физиология женской половой системы
- •3.4. Анатомия женского таза
- •4Л. Оплодотворение и развитие плодного яйца
- •4.2. Признаки зрелости плода. Размеры зрелого плода
- •4.3. Физиологические изменения в организме женщины но время беременности
- •4.4. Диагностика беременности. Методы обследования беременных и рожениц
- •4.6. Наблюдение и уход за беременной
- •4.7. Гигиена и питание беременной
- •5.1. Клиническое течение родов
- •5.1.1. Период раскрытия
- •— Пояс соприкосновения;
- •— Передние воды; 3 — задние воды.
- •5.1.2. Период изгнания
- •Внутренний поворот туловища и наружный поворот головки. Личико плода поворачивается в зависимости от позиции к соответствующему бедру матери: при первой позиции — к
- •5.2. Оказание помощи в родах
- •5.2.1. Порядок приема и санитарная обработка роженицы
- •5.2.2. Наблюдение и уход за роженицей в периоде раскрытия
- •5.2.3. Наблюдение и помощь роженице в периоде изгнания
- •5.3. Действия акушерки при осмотре родовых путей после родов
- •Глава 6
- •6Л. Обезболивание в первом периоде родов
- •6.2. Обезболивание при акушерских операциях
- •7.1. Факторы риска развития перинатальной патологии
- •7.2. Влияние факторов окружающей среды на развитие эмбриона и плода
- •7.3. Оценка состояния фетоплацентарной системы. Диагностика и лечение плацентарной недостаточности
- •7.4. Гипоксия плода и асфиксия новорожденного
- •7.5. Профилактика перинатальной патологии
- •Организация работы физиологического послеродового отделения
- •Уход за родильницей
- •9.1. Структура и организация работы обсервационного отделения
- •9.2. Послеродовые инфекционные заболевания
- •9.3. Процедуры, выполняемые акушеркой (медицинской сестрой) обсервационного отделения
- •Глава 10
- •10.1. Гестозы (токсикозы беременных)
- •10.2. Кровотечения в первой половине беременности
- •10.3. Кровотечения во второй половине беременности
- •10.4. Заболевания сердечно-сосудистой системы и беременность
- •10.5. Заболевания почек и беременность
- •10.6. Анемии и беременность
- •10.7. Патологические роды
- •10.8. Кровотечения в последовом и раннем послеродовом периодах
- •10.9. Родовой травматизм матери
- •11.1. Структура и организация работы операционного блока
- •11.2. Обязанности операционной сестры
- •11.3. Подготовка к акушерским операциям
- •12.1.2. Общее исследование
- •12.2. Дополнительные (специальные) методы исследования
- •Глава 13
- •13Л. Воспалительные заболевания женских половых органов
- •13.3. Опухоли женских половых органов
- •13.3.1. Фоновые, предраковые заболевания и опухоли матки
- •13.3.2. Опухоли яичников
- •13.3.3. Профилактика злокачественных новообразований женских половых органов
- •Аномалии развития женских половых органов
- •Аномалии положения женских половых органов
- •13.6. Травмы женских половых органов
- •13.7. Нарушения функций репродуктивной системы
- •13.8. Нейроэндокринные и вирильные синдромы
- •13.9. Эндометриоз
- •13.10. Бесплодный брак
- •14Л. Организация работы отделения консервативных методов лечения гинекологических больных
- •14.2. Задачи медицинской сестры отделения консервативной гинекологии
- •14.3. Техника выполнения основных лечебных процедур
- •14.4. Медикаментозная терапия 14.4.1. Противовоспалительная терапия
- •14.4.2. Витаминотерапия
- •14.4.3. Симптоматическая терапия
- •14.4.4. Гормонотерапия
- •14.5. Физиотерапия
- •14.6. Лучевая терапия
- •15.1. Организация работы отделения оперативных методов лечения гинекологических больных
- •15.2. Задачи медицинской сестры отделения оперативной гинекологии
- •15.3. Подготовка больных к гинекологическим операциям
- •15.4. Обезболивание при гинекологических операциях
- •15.5. Интенсивная терапия
- •15.6. Основные гинекологические операции
- •15.7. Уход за гинекологическими больными в послеоперационном периоде
- •Глава 16
- •16.1. Роль медицинской сестры в службе планирования семьи
- •16.2. Современные методы контрацепции
- •16.3. Искусственный аборт и планирование семьи
10.7. Патологические роды
В ряде случаев возникает необходимость в оказании неотложной доврачебной помощи в родах. Медицинская сестра должна распознавать основные виды акушерской патологии и владеть приемами оказания неотложной доврачебной помощи.
10.7.1. Роды при тазовых предлежаниях плода
Тазовым
предлежанием
называется такое продольное положение
плода в матке, при котором тазовый
конец располагается над входом в малый
таз, а головка — в области дна матки.
Роды в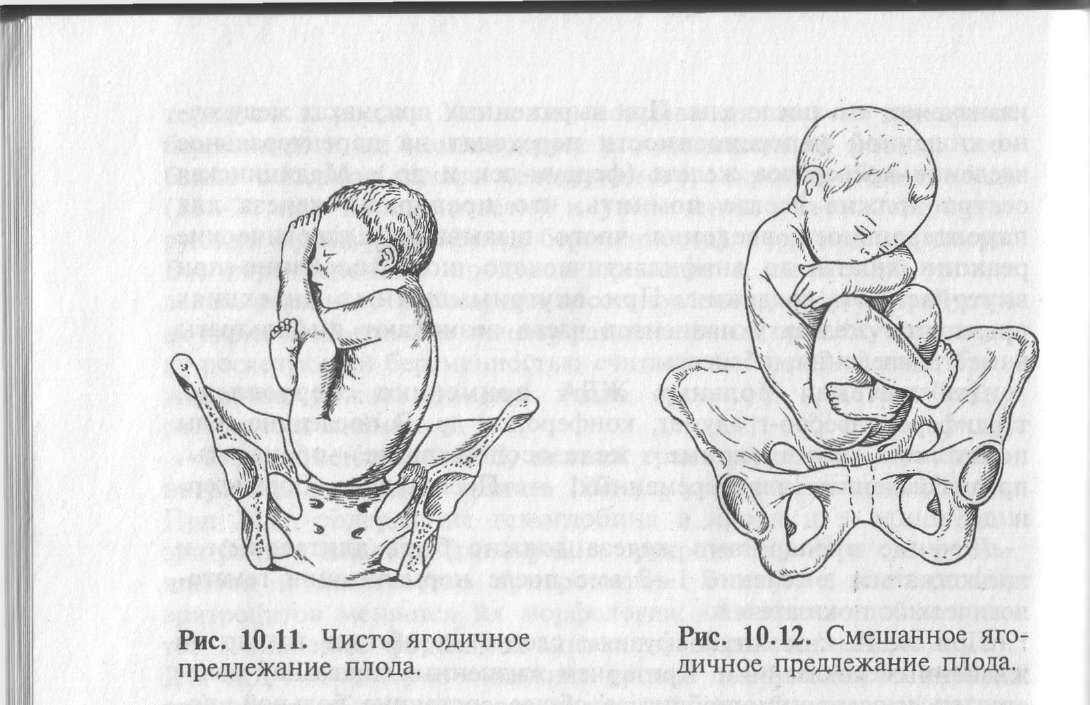
тазовом предлежании наблюдаются у 3—5 % рожениц. Гипоксия плода, родовые травмы, перинатальная смертность при тазовых предлежаниях встречаются в 3—5 раз чаще, чем при головных.
Роды при тазовых предлежаниях рассматриваются как патологические и в связи с этим расширены показания к кесареву сечению в интересах плода. Кесарево сечение производят первобеременным с крупным плодом и при сочетании тазового предлежания плода с другими патологическими состояниями (узкий таз, привычное невынашивание, стимулированная беременность и т.д.).
Различают ягодичные и ножные предлежания. Ягодичные предлежания делятся на чисто ягодичные и смешанные ягодичные предлежания.
При чисто ягодичных предлежаниях над входом в малый таз находятся ягодицы плода, ножки согнуты в тазобедренных и разогнуты в коленных суставах, т.е. ножки вытянуты вдоль туловища (рис. 10.11). Чисто ягодичное предлежание встречается в 65 % случаев всех тазовых предлежаний. Этот вариант считают наиболее благоприятным, так как тазовый конец, имея наибольшую окружность, лучше подготавливает родовые пути для последующего рождения головки.
При смешанном ягодичном предлежании над входом в малый таз находятся ягодицы и согнутые в тазобедренных и коленных суставах ножки (рис. 10.12)
.Рис. 10.13. Полное ножное предлежание плода.
Рис. 10.14. Неполное ножное предлежание плода
.Ножные предлежания делятся на полные, когда предлежат обе ножки (рис. 10.13), и неполные, если предлежит одна ножка, а вторая ножка вытянута вдоль туловища (рис. 10.14).
Диагностика тазового предлежания плода основывается на данных наружного и влагалищного исследований. Отмечается высокое стояние дна матки, что обусловлено высоким расположением тазового конца над входом в малый таз. При пальпации матки в области ее дна определяется округлая, плотная, баллотирующая головка плода, а над входом в малый таз — неправильной формы мягкая предлежащая часть, неспособная к баллотированию. Сердцебиение плода наиболее четко выслушивается выше пупка.
При влагалищном исследовании, особенно при проведении его в родах и после излитая околоплодных вод, вариант тазового предлежания уточняется на основании определения мягких частей плода (ягодиц или ножек).
Из дополнительных методов исследования используют ультразвуковое сканирование.
При тазовом предлежании плода значительно чаще, чем при головном, возникают осложнения в течении родового акта. В настоящее время роды в тазовом предлежании через естественные родовые пути проводят при небольших размерах плода, нормальных размерах таза и хорошей родовой деятельности
.Наиболее частыми осложнениями в родах при тазовом предлежании являются несвоевременное (преждевременное или раннее) излитие околоплодных вод, слабость родовой деятельности, выпадение пуповины, гипоксия плода, запрокидывание ручек и разгибание головки. Роды при тазовом предлежании плода проводит только врач. Беременную с тазовым предлежанием плода заблаговременно госпитализируют в отделение патологии беременных, где составляют план родоразрешения: плановое кесарево сечение или ведение родов через естественные родовые пути.
При ведении родов через естественные родовые пути в периоде раскрытия для предупреждения несвоевременного излитая околоплодных вод роженице назначают строгий постельный режим. Тщательно контролируют состояние плода с помощью кардиомонитора, а в его отсутствие выслушивают сердцебиение акушерским стетоскопом. Проводят профилактику гипоксии плода.
В периоде изгнания при тазовом предлежании в зависимости от его разновидности врач-акушер оказывает пособие по Цо- вьянову или классическое ручное пособие.
Для профилактики слабости потуг всем роженицам во II периоде родов налаживают капельницу для внутривенного капельного введения окситоцина. При врезывании ягодиц роженице внутримышечно вводят 0,5—1 мл 0,1 % раствора атропина с целью предупреждения спазма маточного зева в период прохождения головки плода.
Ручное пособие по Цовьянову (рис. 10.15) при чисто ягодич-
а б
Рис.
10.15.
Пособие по Цовьянову при чисто ягодичном
предлежании плода. Перемещение рук по
мере рождения туловища плода, а — в
начале рождения ягодиц; б — после
рождения туловища до пупка.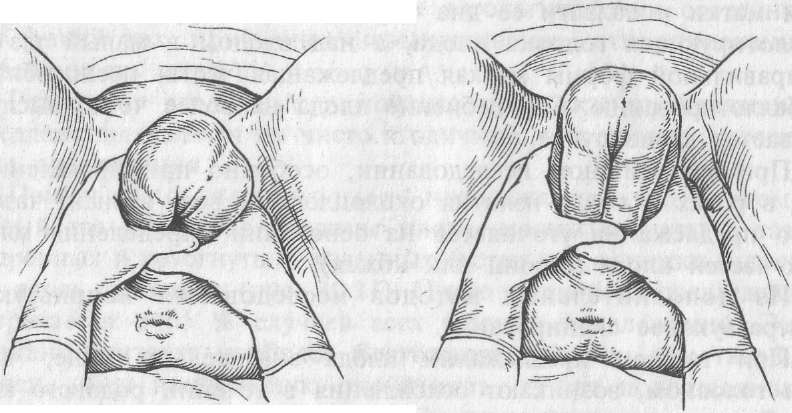
ном предлежании врач оказывает после прорезывания ягодиц. Сущность пособия сводится к предупреждению запрокидывания ручек и разгибания головки плода. Пособие по Цовьянову создает условия для сохранения нормального членорасположения плода. Последующая головка рождается малым косым размером, равным 32 см.
Врач обеими руками захватывает ягодицы плода таким образом, чтобы большие пальцы располагались на прижатых к животу бедрах плода, остальные 4 пальца обеих рук — на поверхности крестца плода. Необходимо, чтобы в процессе рождения туловища ножки плода все время были прижаты к его брюшной стенке. Это достигается постепенным перемещением рук врача вдоль спинки плода к половой щели роженицы. Такой прием предотвращает выпадение ножек и запрокидывание ручек за головку плода. После рождения туловища до нижнего угла передней лопатки врач способствует внутреннему повороту плода и последовательному рождению передней, а затем и задней ручки. Туловище плода, поворачивающееся спинкой кпереди, врач направляет несколько на себя и книзу, способствуя тем самым фиксации подзатылочной ямки под нижним краем симфиза. Затем туловище плода поднимают вверх и кпереди на живот матери. В это время без затруднений рождается головка плода. В момент прорезывания головки акушерка (медицинская сестра) проводит защиту промежности.
10.7.2. Роды при поперечном и косом положениях плода
Поперечным называется такое положение плода, при котором продольные оси плода и матки перекрещены под прямым углом (рис. 10.16). При косом положении плода продольные оси плода и матки перекрещены под острым углом. Поперечное и косое положения плода считаются неправильными, самопроизвольные роды при них невозможны. Запоздалая диагностика поперечного или косого положения плода приводит к тяжелым последствиям для матери и плода.
Характерным осложнением при поперечном или косом положении плода является несвоевременное излитие околоплодных вод, так как нет разграничения между передними и'задни- ми водами.
Раннее излитие
вод влечет за собой другое серьезное
осложнение — запущенное поперечное
положение плода (рис. 10.17). Плечико плода
при этом обычно вколачивается в малый
таз, нередко выпадает ручка. Плод
полностью теряет подвижность. Исправление
такого положения плода на продольное
путем поворота невозможно. При запущенном
поперечном положении плода и
продолжающейся родовой деятельности
может225
1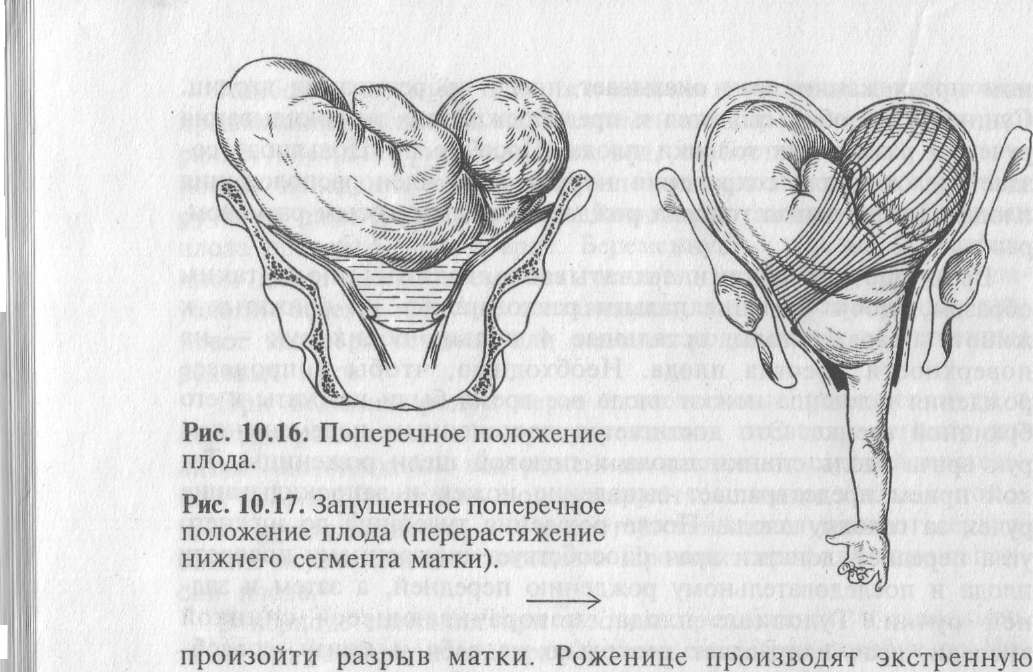
операцию кесарева сечения.
Возникновение поперечного или косого положения плода отмечается при многоводии, многоплодии, чрезмерно растянутой передней брюшной стенке, т.е. в ситуациях, когда имеется повышенная подвижность плода. Кроме того, поперечное положение плода может возникнуть у беременных с предлежанием плаценты, узким тазом, аномалиями развития матки (двурогая, седловидная).
Беременных с поперечным или косым положением плода за 2—3 нед до срока предстоящих родов госпитализируют в отделение патологии беременных для подготовки к плановой операции кесарева сечения.
10.7.3. Роды при разгибательных предлежаниях головки плода
К разгибательным предлежаниям головки плода относится переднеголовное, лобное и лицевое, т.е. три степени разгибания головки (рис. 10.18). Возникновению разгибательного предлежания способствуют узкий таз, крупный плод, многоводие и др. Разгибательное предлежание плода чаще всего диагностируется в процессе родов.
Если при влагалищном исследовании проводной точкой является область большого родничка, то это свидетельствует о переднеголовном предлежании. При лобном предлежании пальпируются лобный шов, надбровные дуги, при лицевом — подбородок, рот плода. При этом, если подбородок обращен к

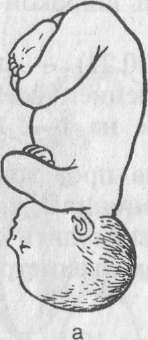

а — переднеголовное предлежание; б — лобное предлежание; в — лицевое предлежание.
симфизу, говорят о переднем виде лицевого предлежания, если подбородок обращен кзади, к крестцу — о заднем виде лицевого предлежания.
Самопроизвольные роды доношенным плодом при разгиба- тельных предлежаниях плода возможны только при передне- головном и переднем виде лицевого предлежания.
Лобное и задний вид лицевого предлежания являются абсолютными показаниями к кесареву сечению.
Запоздалая диагностика лобного и заднего вида лицевого предлежания опасна в связи с возможностью разрыва матки, гибели плода и роженицы.
10.7.4. Роды при узком тазе
Анатомически узким называется таз, у которого хотя бы один размер укорочен по сравнению с нормальным на 1,5—2 см. Клинически узким называется таз, препятствующий течению родов из-за несоответствия головки плода и таза роженицы.
При анатомически узком тазе изменяются не только размеры его, но и форма. Наиболее часто встречающимися формами являются следующие:
поперечносуженный таз (рис. 10.19) — анатомически узкий таз с уменьшением поперечных размеров при нормальном (или увеличенном) размере истинной конъюгаты;
простой плоский таз (рис. 10.20) — анатомически узкий таз с укорочением всех прямых размеров;
8*
227
плоскорахитический таз (рис. 10.21) — анатомически узкий таз с укорочением только прямого размера входа (истинной конъюгаты);таз с уменьшением прямого диаметра широкой части полости;
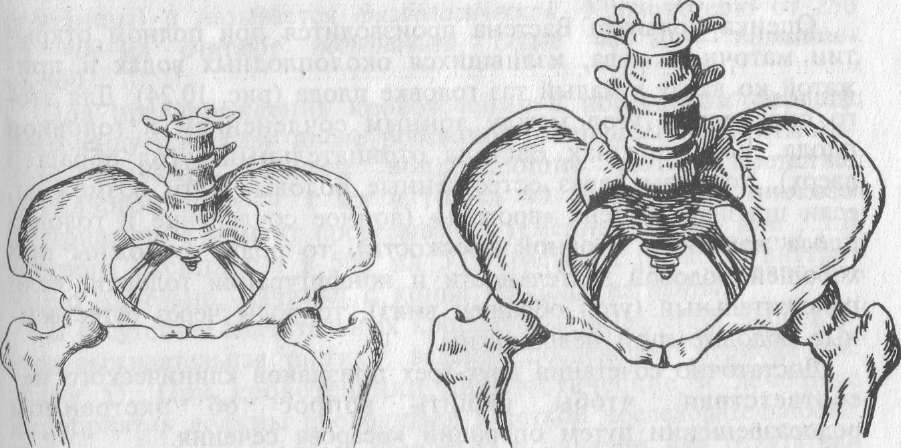
общеравномерносуженный таз (рис. 10.22) — анатомически узкий таз с равномерным уменьшением всех размеров (прямых, косых и поперечных), чаще на 1—2 см.
Оценку формы и степени сужения таза производят как по наружным его размерам, так и по изменениям крестцового ромба (рис. 10.23). С наибольшей точностью судить о строении малого таза можно на основании рентгенопельвиметрии. Различают несколько степеней сужения таза.
Степень I. Величина истинной конъюгаты 10,5—9 см. Роды в данном случае проходят без осложнений.
Степень II. Величина истинной конъюгаты 9—7,5 см. Роды через естественные родовые пути возможны, но часто возникают осложнения.
Степень III. Величина истинной конъюгаты 7,5—6,5 см. Роды доношенным плодом через естественные родовые пути невозможны. При влагалищном родоразрешении показана плодораз- рушающая операция.
Степень IV. Величина истинной конъюгаты менее 6,5 см. Влагалищное родоразрешение при доношенной беременности невозможно даже с применением плодоразрушающей операции.
Клиническое течение родов при узком тазе. Часто осложняется несвоевременным (преждевременным или ранним) излитием околоплодных вод, слабостью родовой деятельности, гипоксией плода, повышенным родовым травматизмом.
Женщины с анатомически узким тазом должны быть госпитализированы в отделение патологии беременных за 2 нед до родов для уточнения формы таза, степени его сужения и выбора метода родоразрешения.
В первом периоде родов при подвижной головке плода роженица должна находиться в кровати для предупреждения раннего излития околоплодных вод. Если в процессе наблюдения за роженицей появляются признаки клинического несоответствия размеров таза и головки, то роды заканчивают операцией кесарева сечения.
К признакам клинического несоответствия размеров таза размерам головки плода относятся:
отсутствие продвижения головки при полном открытии маточного зева и хорошей родовой деятельности;
появление отека шейки матки, распространяющегося на влагалище и наружные половые органы;
появление
потуг при высоко стоящей головке,
появление примеси крови в моче,
положительный признак Вастена.
Рис.
10.20.
Простой плоский таз.
Рис.
10.19.
Поперечносужен- ный таз.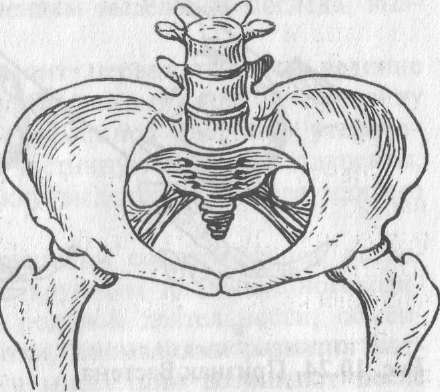
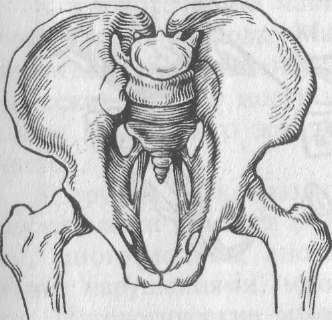
Рис.
10.22.
Общеравномерносу- женный таз.
Рис.
10.21.
Плоскорахитический таз.


![]()

Рис. 10.23. Крестцовый ромб при различных формах узкого таза.
1 - нормальный таз; 2 - плоскорахитический таз; 3 - общеравномерносужен- ный таз; 4 — кососуженный таз
.
Рис.
10.24.
Признак Вастена.
а
— отрицательный (соответствие размеров
таза размерам головки); б — вровень
(незначительное несоответствие размеров
таза размерам головки); в — положительный
(явное несоответствие размеров таза
размерам головки).
Оценка признака Вастена производится при полном открытии маточного зева, излившихся околоплодных водах и прижатой ко входу в малый таз головке плода (рис. 10.24). Для этого определяют угол между лонным сочленением и головкой плода. Если признак Вастена отрицательный (угол обращен вверх), то роды через естественные родовые пути возможны, если признак Вастена «вровень» (лонное сочленение и головка плода находятся в одной плоскости), то роды возможны при хорошей родовой деятельности и конфигурации головки, если положительный (угол обращен вниз), то роды через естественные родовые пути невозможны.
Достаточно сочетания двух-трех признаков клинического несоответствия, чтобы решить вопрос об экстренном родоразрешении путем операции кесарева сечения.
Тщательный контроль за состоянием роженицы с узким тазом позволяет предотвратить такие грозные осложнения, как разрыв матки, разрыв и расхождение лонного сочленения, образование мочеполовых и кишечно-влагалищных свищей. Расширение показаний к кесареву сечению при узком тазе позволило значительно снизить материнскую и перинатальную смертность, предотвратить тяжелую асфиксию и травмы плода.
