
- •1.1. Организация поликлинической акушерско-гинекологической помощи
- •1.2. Организация стационарной акушерской помощи
- •1.3. Организация стационарной гинекологической помощи
- •1.4. Организация акушерско-гинекологической помощи женщинам, работающим на промышленных предприятиях
- •1.5. Организация акушерско-гинекологической помощи в сельской местности
- •1.6. Организация специализированной гинекологической помощи
- •2.1. Источники инфекционных заболеваний
- •2.2. Профилактика инфекционных заболеваний
- •Глава 3
- •3.1. Анатомия женских половых органов
- •1'Ис. 3.2. Внутренние половые органы женщины (вид сзади).
- •3.2. Связочный аппарат половых органов и клетчатка малого таза
- •3.3. Физиология женской половой системы
- •3.4. Анатомия женского таза
- •4Л. Оплодотворение и развитие плодного яйца
- •4.2. Признаки зрелости плода. Размеры зрелого плода
- •4.3. Физиологические изменения в организме женщины но время беременности
- •4.4. Диагностика беременности. Методы обследования беременных и рожениц
- •4.6. Наблюдение и уход за беременной
- •4.7. Гигиена и питание беременной
- •5.1. Клиническое течение родов
- •5.1.1. Период раскрытия
- •— Пояс соприкосновения;
- •— Передние воды; 3 — задние воды.
- •5.1.2. Период изгнания
- •Внутренний поворот туловища и наружный поворот головки. Личико плода поворачивается в зависимости от позиции к соответствующему бедру матери: при первой позиции — к
- •5.2. Оказание помощи в родах
- •5.2.1. Порядок приема и санитарная обработка роженицы
- •5.2.2. Наблюдение и уход за роженицей в периоде раскрытия
- •5.2.3. Наблюдение и помощь роженице в периоде изгнания
- •5.3. Действия акушерки при осмотре родовых путей после родов
- •Глава 6
- •6Л. Обезболивание в первом периоде родов
- •6.2. Обезболивание при акушерских операциях
- •7.1. Факторы риска развития перинатальной патологии
- •7.2. Влияние факторов окружающей среды на развитие эмбриона и плода
- •7.3. Оценка состояния фетоплацентарной системы. Диагностика и лечение плацентарной недостаточности
- •7.4. Гипоксия плода и асфиксия новорожденного
- •7.5. Профилактика перинатальной патологии
- •Организация работы физиологического послеродового отделения
- •Уход за родильницей
- •9.1. Структура и организация работы обсервационного отделения
- •9.2. Послеродовые инфекционные заболевания
- •9.3. Процедуры, выполняемые акушеркой (медицинской сестрой) обсервационного отделения
- •Глава 10
- •10.1. Гестозы (токсикозы беременных)
- •10.2. Кровотечения в первой половине беременности
- •10.3. Кровотечения во второй половине беременности
- •10.4. Заболевания сердечно-сосудистой системы и беременность
- •10.5. Заболевания почек и беременность
- •10.6. Анемии и беременность
- •10.7. Патологические роды
- •10.8. Кровотечения в последовом и раннем послеродовом периодах
- •10.9. Родовой травматизм матери
- •11.1. Структура и организация работы операционного блока
- •11.2. Обязанности операционной сестры
- •11.3. Подготовка к акушерским операциям
- •12.1.2. Общее исследование
- •12.2. Дополнительные (специальные) методы исследования
- •Глава 13
- •13Л. Воспалительные заболевания женских половых органов
- •13.3. Опухоли женских половых органов
- •13.3.1. Фоновые, предраковые заболевания и опухоли матки
- •13.3.2. Опухоли яичников
- •13.3.3. Профилактика злокачественных новообразований женских половых органов
- •Аномалии развития женских половых органов
- •Аномалии положения женских половых органов
- •13.6. Травмы женских половых органов
- •13.7. Нарушения функций репродуктивной системы
- •13.8. Нейроэндокринные и вирильные синдромы
- •13.9. Эндометриоз
- •13.10. Бесплодный брак
- •14Л. Организация работы отделения консервативных методов лечения гинекологических больных
- •14.2. Задачи медицинской сестры отделения консервативной гинекологии
- •14.3. Техника выполнения основных лечебных процедур
- •14.4. Медикаментозная терапия 14.4.1. Противовоспалительная терапия
- •14.4.2. Витаминотерапия
- •14.4.3. Симптоматическая терапия
- •14.4.4. Гормонотерапия
- •14.5. Физиотерапия
- •14.6. Лучевая терапия
- •15.1. Организация работы отделения оперативных методов лечения гинекологических больных
- •15.2. Задачи медицинской сестры отделения оперативной гинекологии
- •15.3. Подготовка больных к гинекологическим операциям
- •15.4. Обезболивание при гинекологических операциях
- •15.5. Интенсивная терапия
- •15.6. Основные гинекологические операции
- •15.7. Уход за гинекологическими больными в послеоперационном периоде
- •Глава 16
- •16.1. Роль медицинской сестры в службе планирования семьи
- •16.2. Современные методы контрацепции
- •16.3. Искусственный аборт и планирование семьи
Рис.
5.8.
Второй момент механизма родов.Внутренний поворот туловища и наружный поворот головки. Личико плода поворачивается в зависимости от позиции к соответствующему бедру матери: при первой позиции — к
а — внутренний поворот головки; б — вид со стороны выхода таза. Стреловидный шов в правом косом размере таза.
Рис.
5.9.
Завершение второго момента механизма
родов.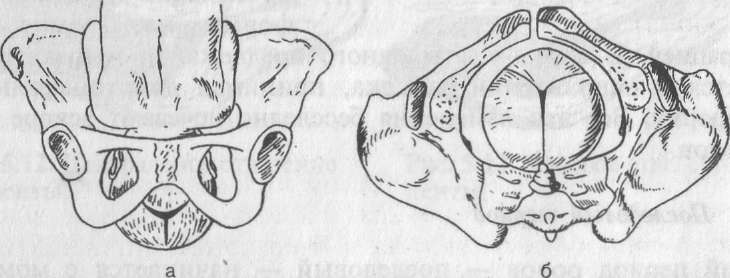
а — внутренний поворот головки закончен; б — вид со стороны выхода таза. Стреловидный шов в правом размере таза.
Рис.
5.10.
Третий момент механизма родов.
а
— начало разгибания головки (соответствует
врезыванию); б — разгибание головки
(соответствует прорезыванию).
Рис. 5.11. Четвертый
момент механизма родов — наружный
поворот головки. Внутренний поворот
плечиков закончен, они прорезываются.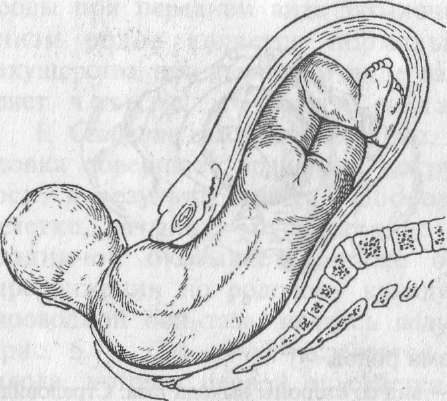
При прохождении головки через родовые пути происходит изменение ее формы, называемое конфигурацией. В случаях затылочного предлежания головка вытягивается в направлении затылка, принимая долихоцефаличес- кую форму. Все эти изменения бесследно исчезают вскоре после родов.
5.1.3. Последовый период
Третий период родов — последовый — начинается с момента рождения плода и завершается рождением последа. Послед включает плаценту, плодные оболочки и пуповину. В последовом периоде под воздействием последовых схваток происходят отделение плаценты от стенок матки и рождение последа. После рождения плода матка значительно уменьшается в размерах, приобретает округлую форму, дно ее опускается до уровня пупка.
Последовые схватки вызывают отделение плаценты от стенок матки, что может происходить двумя способами — от центра — центральное отделение плаценты (рис. 5.12) и с периферических участков плаценты — краевое отделение плаценты (рис. 5.13).
При центральном отделении плаценты кровь, излившаяся из маточно-плацентарных сосудов, скапливается между плацентой и стенкой матки, образуя позадиматочную (ретроплацентарную) гематому. Образование ретроплацентарной гематомы вместе с нарастающими по силе и частоте последовыми схватками способствует дальнейшему отделению плаценты от стенок матки и рождению последа
.
Рис.
5.13.
Краевое отделение плаценты.
Рис.
5.12.
Центральное отделение плаценты.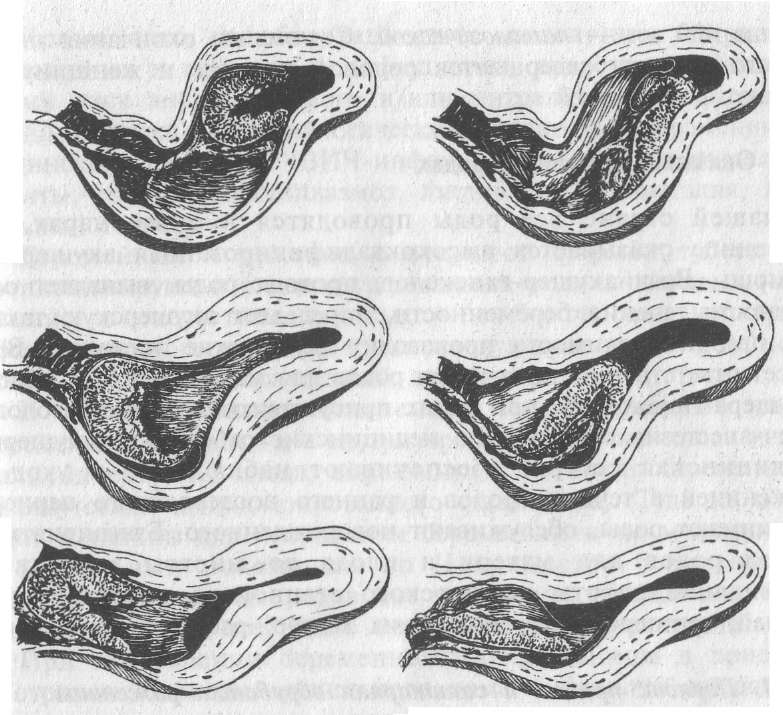
При полном отделении плаценты от стенок матки и перемещении последа в нижний маточный сегмент у роженицы появляются потуги, в результате которых в течение 2—3 мин рождается послед. В случае отделения плаценты с центра послед рождается плодовой поверхностью наружу, а при отделении его от периферии снаружи будет расположена материнская поверхность плаценты.
■ Продолжительность последового периода составляет в среднем 10—15 мин.
Остановке кровотечения после рождения последа способствуют сильное сокращение матки, сокращение маточных сосудов, процесс образования тромбов в просвете сосудов плацентарной площадки. При нормальном течении родов общая кровопотеря не превышает 250 мл. Такая кровопотеря считается физиологической. Кровопотеря от 250 до 400 мл называется пограничной, а
свыше 400 мл — патологической. С момента окончания последового периода завершается родовой процесс и женщину называют родильницей.
