
- •Москва медицина 1998 Издание рекомендовано для перевода академиком рамн
- •Майкл Ферранте
- •Значимость проблемы послеоперационной боли
- •Распространенность проблемы по данным исследований
- •Распространенность проблемы по хирургическим данным
- •Боль, обусловленная хирургическим вмешательством (в порядке снижения интенсивности)1 Операции на желудке
- •Сопоставление разных методов аналгезии (международное исследование)
- •Региональная анестезия/аналгезия и легочные осложнения
- •Региональная анестезия/аналгезия и заболевания в послеоперационном периоде
- •Аналгезия, контролируемая пациентом
- •Премедикация и техника анестезии
- •Факторы, обусловливающие неадекватный контроль послеоперационной боли
- •Недостаток рутинной количественной оценки
- •Побочное действие анальгетиков
- •Индивидуальные различия реакции на анальгетики
- •Направления и пути решения
- •Периферическая нервная система Основы анатомии
- •Микроскопическое строение
- •Трансдукция Характеристика ноцицепторов
- •Категории ноцицепторов
- •Миелинизированные ноцицепторы
- •Немиелинизированные ноцицепторы
- •Роль ноцицепторов в перцепции боли
- •Сенсибилизация и гиперсенсибилизация
- •Биохимические субстраты
- •Трансдукция в глубоких соматических тканях
- •Суставы
- •Трансдукция в висцеральных органах
- •Резюме по вопросам трансдукции
- •Центральная нервная система
- •Ультраструктура спинного мозга
- •Ультраструктура головного мозга
- •Главные структуры ствола мозга
- •Таламус
- •Трансмиссия Первичные афферентные волокна в заднем корешке
- •Первичные афферентные волокна в спинном мозге
- •Терминалы первичных афферентов
- •Нейротрансмиттеры первичных аффекторов
- •Трансмиссионные клетки в спинном мозге Анатомия
- •Центральная гиперсенсибилизация, или нервное перевозбуждение
- •Восходящие ноцицептивные проводящие пути
- •Спиноталамический путь (стп)
- •Вентральный спиноталамический путь
- •Спинно-ретикулярный путь (срп)
- •Спинно-мезэнцефалический путь (смп)
- •Дорсальный столб постсинаптической спинно-медуллярной системы
- •Проприоспинальная мультисинаптическая восходящая система
- •Ростральные центры Ретикулярная формация
- •Таламус
- •Гипоталамус и лимбическая система
- •Кора мозга
- •Резюме по вопросам трансмиссии
- •Модуляция
- •Аналгезия, возникающая при стимуляции
- •Аналгезия, обеспечиваемая опиоидами
- •Анатомия нисходящей модулирующей системы Средний мозг
- •Продолговатый мозг
- •Кора и промежуточный мозг
- •Нейротрансмиттеры нисходящих проводящих путей Норадреналин
- •Серотонин
- •Эндогенные опиоиды
- •Резюме по вопросам модуляции
- •Пути контроля теории боли
- •Периферический отдел автономной нервной системы
- •Ганглии и сплетения периферического отдела автономной нервной системы
- •Эндокринные
- •Обменные
- •Обмен липидов
- •Стрессовые гормоны - это еще не результаты (некоторые предостережения)
- •Заключение
- •Структуры, расположенные в позвоночном канале Спинной мозг
- •Кровоснабжение позвоночного канала Артерии
- •Методы, вызывающие боль Турникетный болевой тест
- •Побочные действия
- •Гастропатия
- •Нспвп и преодоление боли в послеоперационном периоде
- •Опиоиды
- •Соотношение структуры и активности
- •Фармакодинамика Эндогенные опиоидныс пептиды
- •Опиоидные рецепторы
- •Классификация типов рецепторов и их предполагаемое действие
- •Связывание рецепторов и их реакция: истинная активность
- •Пути поступления препаратов
- •Проникновение к рецепторам
- •Фармакология Действие на центральную нервную систему
- •Гипнотическое действие опиоидов (в порядке снижения активности)
- •Метадон
- •Меперидин
- •Алкалоиды Морфин
- •Синтетические опиоиды Леворфанол (лево-дроморан)
- •Метадон (дольфин)
- •Смешанные агонист-антагонисты Налбуфин (нубаин)
- •Частичные агонисты Бупренорфин (бупренекс)
- •Пероральные антагонисты Налтрексон
- •Заключение
- •Список литературы
- •Соотношение рКд к процентному содержанию основных форм и время развития 50% проводникового блока в изолированном нерве
- •Факторы, влияющие на анестезиологическую активность
- •Дозировка
- •Добавки
- •Беременность
- •Фармакокинетика
- •Абсорбция
- •Распределение
- •Метаболизм и выведение
- •Токсичность
- •Общая токсичность
- •Токсичность для центральной нервной системы
- •Токсичность для сердечно-сосудистой системы
- •Различные системные эффекты
- •Аллергические реакции
- •Местное токсическое воздействие
- •Осложнения региональной анестезии
- •Эпидуральная анестезия
- •Уровень блокады
- •Доза препарата
- •Особенности локального анестетика
- •Дополнительное введение вазоконстрикторов
- •Волемическое состояние, объем циркулирующей крови
- •Спинальная анестезия
- •Препараты для локальной анестезии Препараты из группы аминоэфиров Кокаин
- •Прокаин (новокаин)
- •Хлоропрокаин
- •Тетракаин
- •Препараты из группы аминоамидов Лидокаин
- •Мепивакаин
- •Прилокаин
- •Бупивакаин
- •Этидокаин
- •Другие препараты Дибукаин
- •Бензокаин
- •Заключение
- •Список литературы
- •Внутривенная аналгезия, контролируемая пациентом Определение методов акп и параметры дозировок
- •Инфузионная технология акп
- •Характеристика прибора
- •Факторы, относящиеся к оценке акп-инфузоров
- •Безопасность
- •Неблагоприятные реакции и побочное действие
- •Проблемы, связанные с работой приборов (механические проблемы)
- •Взаимодействие прибора и пользователя
- •Образец (парадигма) акп
- •Непрерывная инфузионная аналгезия для преодоления острой боли
- •Индивидуализация требований аналгезии
- •Вопросы фармакокинетики
- •Факторы фармакодинамики
- •Психологические факторы
- •Подкожная аналгезия, контролируемая пациентом
- •Эпидуральная аналгезия, контролируемая пациентом
- •Заключение
- •Список литературы
- •Клиническое использование эпидурального введения опиоидов Механизм действия
- •Значение растворимости в липидах
- •Опиоиды; обычно используемые для эпидурального введения
- •Клиническая характеристика эпидуральных опиоидов (после однократной инъекции)
- •Наступление аналгезии
- •Продолжительность аналгезии
- •Ростральная миграция в цсж
- •Место инъекции
- •Интермитткрующие инъекции или продолжительные инфузии?
- •Опиоиды, обычно используемые для эпидуральных инфузий 1
- •Клиническая практика госпиталя Brigham и женского госпиталя
- •Показания к применению
- •Субарахноидальное введение опиоидов в клинике
- •Побочное действие спинальных опиоидов
- •Угнетение дыхания
- •Тошнота
- •Задержка мочи
- •Активация латентной герпетической инфекции
- •Угнетение функции желудочно-кишечного тракта
- •Неврологические эффекты
- •Мониторинг
- •Заключение
- •Список литературы
- •Балансированная аналгезия
- •Эпидуральное введение локальных анестетиков
- •Влияние эпидуральной блокады на сердечно-сосудистую систему
- •Интермиттирующие инъекции
- •Продолжительные инфузии
- •Тахифилаксия
- •Общие сведения
- •Механизм тахифилаксии
- •Гипотетические механизмы тахифилаксии при эпидуральном введении локальных анестетиков
- •Клинические особенности эпидуральной анестезии при комбинации локальных анестетиков и опиоидов Синергизм аналгезии
- •Клинические особенности совместного назначения локальных анестетиков и опиоидов
- •Угнетение тахифилаксии
- •Угнетение центральной гиперсенсибилизации: концепция преимущественной аналгезии
- •Угнетение ноцицептивной трансмиссии: афферентный «барраж»
- •Продолжительность действия
- •Клинические исследования
- •Совместное эпидуральное применение локальных анестетиков и опиоидов
- •Эпидуральные инфузии локальных анестетиков и опиоидов: клиническая практика госпиталя -brigham и женского госпиталя
- •Комбинации локальных анестетиков и опиоидов для эпидуральной инфузии
- •Приготовление некоторых растворов для эпидурального введения
- •Выявление нарушений
- •Обычные проблемы, возникающие при проведении эпидуральной аналгезии
- •Осложнения и побочное действие
- •Заключение
- •Список литературы
- •Анатомия
- •Механизм действия
- •Методика Паховый параваскулярный метод
- •Противопоказания
- •Применение в клинике
- •Заключение
- •Список литературы
- •Анатомия
- •Симпатическая иннервация верхней конечности
- •Методика
- •Процедура Подмышечный подход
- •Межскаленный подход
- •Подключичный периваскулярный доступ
- •Подключичный (инфраклавикулярный) доступ
- •Выбор локального анестетика и его дозировка
- •Применение в клинике
- •Осложнения
- •Токсическое действие локальных анестетиков
- •Повреждение нерва
- •Заключение
- •Список литературы
- •Анатомия
- •Механизм действия
- •Методика Положение пациента и ориентиры
- •Выполнение процедуры
- •Возможные технические трудности
- •Варианты методики
- •Выбор локального анестетика и его дозировка
- •Интервалы между повторными введениями
- •Применение в клинике
- •Осложнения Недостаточная аналгезия
- •Пневмоторакс
- •Повреждение сосудов
- •Токсическое действие локального анестетика
- •Повреждение нерва
- •Заключение
- •Список литературы
- •Анатомия
- •Механизм аналгезии
- •Методика
- •Положение пациента и ориентиры
- •Выполнение процедуры
- •Выбор локального анестетика и его дозировка Концентрация бупивакаина
- •Объем вводимого раствора
- •Другие локальные анестетики
- •Адреналин
- •Интервалы между повторными введениями Интермиттирующие инъекции
- •Длительные внутриплевральные инфузий
- •Применение в клинике
- •Протокол по интермиттирующей дозировке препарата в случае установки внутриплеврального катетера
- •Применение в клинике внутриплевральной региональной аналгезии
- •Причины неэффективности внутриплевральной региональной аналгезии после операции торакотомии
- •Осложнения
- •Пневмоторакс
- •Токсическое действие локального анестетика
- •Противопоказания
- •Заключение
- •Список литературы
- •Анатомия
- •Механизм действия
- •Методика Положение пациента и ориентиры
- •Выполнение
- •Варианты методики
- •Выбор локального анестетика и интервалы между повторными введениями
- •Применение в клинике
- •Сообщения об аналгезии при использовании паравертебральной невральной блокады в грудном отделе
- •Осложнения
- •Список литературы
- •Анатомия
- •Методика
- •Мониторинг и подготовка
- •Положение пациента и ориентиры
- •Выполнение процедуры
- •Околосрединный подход
- •Подход по средней линии
- •Контроль проникновения в эпидуральное пространство
- •Потеря сопротивления
- •«Висящая капля»
- •Ощущение прокола желтой связки
- •Легкость введения катетера
- •Физиологические реакции
- •Выбор анальгетиков и их дозировка
- •Влияние эпидуральной аналгезии локальными анестетиками в грудном отделе на сердечно-сосудистую систему Снижение артериального давления
- •Ориентировочные дозы препаратов при торакальной эпидуральной аналгезии
- •Сегментарное распределение симпатической иннервации в грудопоясничном отделе
- •Потребность миокарда в кислороде
- •Применение в клинике
- •Осложнения Прокол твердой мозговой оболочки
- •Прокол вены
- •Парестезия
- •Задержка мочи
- •Тошнота
- •Седация
- •Гипотензия
- •Противопоказания Инфекция
- •Снижение сердечного резерва
- •Заключение
- •Список литературы
- •Система свертывания крови и ее физиологическая оценка
- •Эпидуральная гематома
- •Клинические признаки и патофизиология
- •Эпидуральная гематома после субарахноидальной пункции
- •Эпидуральная гематома после эпидуральной анестезии
- •Клинические сообщения, демонстрирующие безопасность региональной анестезии у больных, применявших антикоагулянты
- •Региональная анестезия/аналгезия у больного в состоянии антикоагуляции: ориентиры для критического решительного анализа
- •Спинальное введение опиоидов перед кардиопульмональным шунтированием
- •Предоперационная оценка
- •Подкожное введение гепарина («мини-дозы»)
- •Нестероидные противовоспалительные препараты
- •Ведение больного в операционном и послеоперационном периодах
- •Сроки сохранения факторов свертывания в плазме
- •Послеоперационный мониторинг
- •Заключение
- •Список литературы
- •Историческая справка
- •Механизм действия
- •Технические аспекты
- •Продолжительность импульса
- •Постоянный поток или постоянный вольтаж
- •Форма волн
- •Частотность
- •Амплитуда
- •Установка электродов и множественные каналы стимуляции
- •Электроды
- •Сроки стимуляции
- •Побочное действие
- •Противопоказания
- •Эффективность чэсн в послеоперационном периоде: обзор литературы Методологические аспекты
- •Абдоминальная хирургия
- •Предварительные клинические исследования по чэсн
- •Ортопедические операции
- •Акушерские операции
- •Операции на сердце и на органах грудной клетки
- •Состояние после ампутации
- •Ориентировочные показания по использованию чэсн в послеоперационном периоде
- •Пациенты, у которых ожидается улучшение от чэсн
- •Рекомендуемая установка электродов и параметры стимулирования при проведении чэсн
- •Заключение
- •Список литературы
- •Психосоциальный контекст послеоперационной боли
- •Анальгетические вмешательства нехимиотерапевтического характера
- •Обучение
- •Введение в транс
- •Погружение в транс
- •Гипнотическая работа
- •Завершение
- •Релаксационная реакция
- •Достижение релаксационной реакции
- •Заключение
- •Список литературы
- •Предоперационные факторы и подготовка
- •Оценка степени выраженности боли Боль у ребенка, не умеющего говорить
- •Оценка степени боли
- •Терапевтические возможности преодоления послеоперационной боли в педиатрии
- •Системные анальгетики Анальгетики неопиоидного типа
- •Послеоперационные режимы назначения морфина методом акп
- •Опиоиды
- •Режимы дозировок в педиатрии при региональной анестезии/аналгезии
- •Пути введения Энтеральная аналгезия
- •Внутримышечное введение
- •Интермиттирующее внутривенное введение опиоидов
- •Продолжительное внутривенное введение опиоидов
- •Аналгезия, контролируемая пациентом (акп)
- •Региональная анестезия/аналгезия
- •Каудальный блок
- •Эпидуральная аналгезия в поясничном и грудном отделах
- •Блокада подвздошно-пахового и подвздошно-подчревного нервов
- •Блокада дорсального нерва полового члена
- •Блокада бедренного и бокового кожного нервов бедра
- •Блокада отсека подвздошной фасции
- •Внутриплевральная региональная аналгезия
- •Инфильтрационная аналгезия операционной раны
- •Заключение
- •Список литературы
- •Послеродовое разрешение физиологической адаптации периода беременности
- •Физиологическая адаптация во время беременности
- •Анальгетические возможности Внутримышечное введение опиоидов
- •Внутривенное введение опиоидов
- •Эпидуральное введение опиоидов
- •Режимы дозировки эпидурально и суб-арахноидально вводимых опиоидов для аналгезии после кесарева сечения
- •Меперидин
- •Фентанил
- •Суфентанил
- •Буторфанол
- •Бупренорфин
- •Сочетанное применение препаратов
- •Субарахноидальное введение опиоидов
- •Фентанил
- •Суфентанил
- •Эпидуральное введение клофелина
- •Аналгезия опиоидами и грудное вскармливание
- •Выбор аналгезии после кесарева сечения
- •Список литературы
- •Аналгезия после некоторых ортопедических операций Артропластика и протезирование тазобедренного сустава
- •Влияние региональной анестезии на показатели смертности после операции артропластики тазобедренного сустава
- •Аналгезия, контролируемая пациентом (акп)
- •Субарахноидальное введение опиоидов
- •Эпидуральное введение опиоидов и локальных анестетиков
- •Субарахноидальное введение опиоидов при артропластике и протезировании коленного и тазобедренного суставов
- •Операции со вскрытием коленного сустава
- •Общее назначение опиоидов
- •Субарахноидальное введение опиоидов
- •Эпидуральное введение опиоидов
- •Эпидуральное введение локального анестетика
- •Комбинированная аналгезия
- •Невральная блокада поясничного сплетения
- •Клиническая практика госпиталя Brigham и женского госпиталя
- •Артроскопия коленного сустава Внутрисуставное введение бупивакаина
- •Внутрисуставное введение морфина
- •Артропластика плечевого сустава Аналгезия, контролируемая пациентом (акп)
- •Блокада плечевого сплетения
- •Эпидуральная анестезия/аналгезия в области шеи
- •Ампутация
- •Открытое вправление и внутренняя фиксация переломов лодыжки
- •Невральная блокада седалищного нерва в подколенной области
- •Заключение
- •Список литературы
- •Физиологические нарушения после операций на грудной полости
- •Причины нарушений функции дыхания после торакотомии
- •Методы аналгезии Парентеральное введение опиоидов
- •Межреберная невральная блокада
- •Внутриплевральная региональная аналгезия
- •Паравертебральная невральная блокада
- •Криоаналгезия
- •Чрескожная электростимуляция нерва
- •Субарахноидальное введение опиоидов
- •Эпидуралыюе введение локальных анестетиков и опиоидов Введение локальных анестетиков
- •Введение опиоидов
- •Установка эпидурального катетера в грудном или поясничном отделе
- •Комбинированное применение локальных анестетиков и опиоидов
- •Влияние на дыхание
- •Порядок ведения торакальной эпидуральной аналгезии после торакотомии
- •Порядок ведения торакальной эпидуральной аналгезии комбинацией локального анестетика и опиоида
- •Рекомендации по дозировке препаратов при торакальной эпидуральной аналгезии
- •Особые проблемы аналгезии после торакотомии
- •Заключение
- •Список литературы
- •Патофизиология послеоперационной абдоминальной боли
- •Кожная соматическая боль
- •Сенсибилизация ноцицепторов
- •Глубокая соматическая боль
- •Висцеральная боль Трансдукция
- •Трансмиссия
- •Иррадиирующая боль
- •Предполагаемые механизмы иррадиирующей боли
- •Последовательные рефлекторные реакции
- •Кортикальные реакции
- •Физиологические нарушения после операций на брюшной полости Нарушения функции легких
- •Осложнения со стороны желудочно-кишечного тракта
- •Тромбоэмболия
- •Аналгезия при некоторых вмешательствах на брюшной полости
- •Операции на верхнем отделе брюшной полости Нестероидные противовоспалительные препараты
- •Аналгезия, контролируемая пациентом
- •Межреберная невральная блокада
- •Внутриплевральная региональная аналгезия
- •Влияние внутриплевральной региональной аналгезии (впа) в сочетании с обычным введением опиоидов на обезболивание и на легочную функцию после операции холецистэктомии
- •Субарахноидальное введение опиоидов
- •Эпидуральное введение локальных анестетиков и опиоидов
- •Операции на нижнем отделе брюшной полости
- •Аппендэктомия
- •Операции на толстом кишечнике
- •Влияние эпидуральной анестезии/аналгезии на двигательную активность желудочно-кишечного тракта
- •Опорожнение желудка и подвижность тонкого кишечника
- •Моторика толстого кишечника
- •Заключение
- •Список литературы
- •Два мнения: аналгезия против диагностики
- •Физиологические нарушения, связанные с травмой
- •Возможности аналгезии Парентеральное назначение анальгетиков
- •Региональная анестезия/аналгезия
- •Подкожная инфильтрационная анестезия
- •Инфильтрационная анестезия
- •Фоновая блокада
- •Периферическая невральная блокада
- •Блокада сплетения
- •Внутриплевральная региональная аналгезия
- •Эпидуральная аналгезия
- •Субарахноидальная аналгезия
- •Травмы головы
- •Травмы грудной клетки
- •Повреждения скелета
- •Заключение
- •Список литературы
- •Коммуникация
- •Врачебный вклад
- •Концепция «глобального гонорара»
- •Администрация Департамент управления
- •Администрация госпиталей
- •Приобретение оборудования
- •Маркетинг
- •Заключение
- •Список литературы
- •Формирование эффективно работающих бригад по устранению боли: общий и женский госпиталь brigham
- •Группа задач, связанных с акп
- •Распределение препаратов
- •Участие медицинских сестер в переориентировке целей
- •Объекты проведения целевых усилии
- •Альтернативные методы контроля боли
- •Поза, позиционная установка
- •Сон, релаксация
- •Тошнота, рвота
- •Устранение боли дополнительное руководство по аналгезии, контролируемой пациентом
- •Общая информация:
- •Критерии акп Предлагаемые критерии акп совместно с лечением
- •Аналгезия, контролируемая пациентом
- •Общие указания Обучение пациента/родственников
- •Сестринский департамент госпиталя Протокол анестезии, контролируемой пациентом Реабилитационное отделение
- •Сестринский департамент госпиталя Соображения в случаях неадекватности аналгезии
- •Сестринский департамент госпиталя Инструкция по титрованию и введению «спасительной» дозы при акп-плюс
- •Сестринский департамент госпиталя Инструкция по титрованию и по введению «спасительной» дозы при акп-плюс
- •Список литературы
- •Персональный фактор
- •Анестезиолог
- •Сестринская помощь
- •Фармакологическая служба
- •Приготовление некоторых растворов для эпидурального введения
- •Оборудование
- •Основные требования, предъявляемые к эпиду-ральным инфузионным системам
- •Простота и легкость в обращении
- •Ограничитель скорости потока
- •Четкость в идентификации прибора (обозначение)
- •Вход для инъекций
- •Безопасность
- •Портативность
- •Мониторы
- •Процедуры, проводимые службой острой боли
- •Документация
- •Рабочий документ службы по борьбе с острой болью Служба лечения боли bwh отделение анестезиологии
- •Типичный лист стандартных назначений для пациента, получающего акп Общий и женский госпиталь Brigham Учебный филиал медицинского университета Гарварда
- •Проблемы, стоящие перед службой острой боли
- •Проблемы, стоящие перед соб
- •Список литературы
- •Молекулярная фармакология
- •Нейроэндокринная система
- •Сердечно-сосудистая система
- •Дыхательная система
- •Пищеварительная система
- •Центральная нервная система
- •Механизм аналгезии
- •Клинические исследования аналгезии Общее назначение
- •Эпидуральное назначение
- •Субарахноидальное введение
- •Заключение
- •Список литературы
- •Послеоперационная боль
- •101000, Москва, Петроверигский пер., 6/8
- •143200, Г. Можайск, ул. Мира, 93.
Обмен липидов
Повышение уровня свободных жирных кислот и глицерола происходит уже через 2 ч после травмы или операции. Усиленное окисление жиров наблюдается в фазе прилива, так как большая часть любой энергетической потребности удовлетворяется за счет метаболизма жиров. Положительная корреляция отмечается между количеством образующихся при этом калорий и тяжестью повреждения [66, 71]. Липолиз жировой ткани стимулируется адреналином и потенцируется кортизолом, гормоном роста и глюкагоном. Как было упомянуто выше, под влиянием роста уровня этих гормонов в крови нарушается способность инсулина тормозить липолиз и усиливается образование свободных жирных кислот. Действительно, мобилизация жировых запасов после травмы или операции происходит даже в случаях дополнительного введения глюкозы в количествах, обеспечивающих энергетические потребности.
Обмен белков
После повреждений усиливается как синтез, так и деградация белков [69, 72]. Процессы катаболизма преобладают в скелетных мышцах (запасы белков), в рыхлой соединительной ткани и во внутренних органах [64]. Степень выраженности катаболизма варьирует в зависимости от тяжести стресса и при необходимости может быть оценена по выделению с мочой 3-метилгистидина [69]. Происходит выраженное усиление процессов окисления разветвленных цепей аминокислот, становящихся субстратом глюконеогенеза. После этого аминокислоты уже непригодны для воссоздания белков [25]. Таким образом, увеличивается выделение азота с мочой и прогрессивно уменьшаются белковые резервы организма [68, 72]. Основным источником энергии, поставляемой белками, являются скелетные мышцы, в которых после операции или травмы снижается синтез белков и усиливается их катаболизм. В то же время в печени усиливается синтез так называемых «острофазных белков» при одновременном сокращении продукции других белковых молекул (альбумина и трансферрина) [67, 69, 72].
ИММУНОЛОГИЧЕСКИЕ РЕАКЦИИ
Убедительные клинические и экспериментальные факты указывают на общее нарушение гуморального и клеточного иммунитета под влиянием травмы или операции. После стресса снижается реакция на митогены и антигены, ослабевают опосредованная лимфоцитами цитотоксичность и гиперчувствительность замедленного типа, задерживается отторжение кожных лоскутов, уменьшаются реакции антител и активность естественных киллерных клеток. В условиях эксперимента было продемонстрировано, что стресс ускоряет рост опухолей [61, 73, 74].
Многие аспекты иммунодефицита, связанные со стрессом, были отнесены на счет известного иммунодепрессивного действия кортикостероидов, уровень которых нарастает в этом периоде. Глюкокортикоиды обладают не только лимфолитическим действием, они также угнетают секрецию факторов роста Т-клеток, необходимого для пролиферации антиген-активированных субпопуляций этих клеток. Из-за этого угнетается как митогенез, гак и продукция интерлейкина-1 [44].
Помимо глюкокортикоидов, другие гормоны также могут действовать как иммуномодуляторы. Это катехоламины, гормон роста, пролактин и эндогенные опиоиды. Поверхностные а1- и а2-рецепторы имеются на макрофагах. Подобно адреналину и норадреналину, эти адренорецепторы оказывают обратное действие на иммунную функцию. Катехоламины угнетают хемотаксис и фагоцитоз, блокируют активность макрофагов в отношении их противоопухолевой и противовирусной функций и подавляют реактивную промежуточную оксигенацию [65, 75, 78].
Не все высвобождающиеся при стрессе вещества действуют как иммуносупрессоры. Так, гормон роста и пролактин могут играть роль эндогенных реставраторов тех факторов, которые препятствуют нарушению иммунных функций, вызванных стрессом [77]. Гормон роста и пролактин стимулируют противоопухолевую активность макрофагов, а также синтез γ-интерферона [61]. Назначение экзогенного гормона роста и пролактина устраняет нарушения иммунитета, вызванные кортикостероидами, и сглаживает иммунодефицит, развивающийся у крыс после гипофизэктомии [60].
Роль эндогенных опиоидов в нарушении иммунной системы при стрессе подтверждена убедительными фактами [78-82]. Описано противоречивое их воздействие на иммунные реакции (от повышения до подавления) [75, 79]. Разные, несогласующиеся результаты были получены при исследованиях in vitro и in vivo, при остром опыте и при длительном назначении опиоидов, а также при назначении разных классов опиоидов (например, пептидов против алкалоидов). Степень аналгезии также может поставить в тупик. Опиоидная форма индуцированной стрессом аналгезии (налоксон-обратимая) снижает активность естественных киллерных клеток. Последняя форма иммуносупрессии, вероятно, опосредована центральными механизмами. Она напоминает аналгезию, возникающую при центральном или периферическом введении морфина, и блокируется антагонистами опиоидов [80-82].
Клетки иммунной системы в соответствующих условиях способны синтезировать молекулы, подобные проопиомеланокортину, а также продуцировать β-эндорфин и АКТГ, неотличимые от выделяемых гипофизом [80, 83]. АКТГ, синтезированный лимфоцитами, стимулирует высвобождение глюкокортикоидов из коры надпочечников [60, 83, 84]. Это послужило основанием для введения термина «лимфоадреналовая ось» [85]. Ранее уже отмечалось, что интерлейкин-1 обладает КРГ-подобным действием. Кроме того, цитокины, продуцируемые иммунными клетками, действуют не только как паракриновые факторы, стимулируя иммунные реакции, но также как эндокринные вещества, влияющие на отдаленные пусковые органы и регулирующие стрессовую гормональную секрецию [61]. Наряду с этим КРГ обладает лимфоцитомодулирующими свойствами [47-49].
Таким образом, чувствительность иммунной системы к стрессу обусловлена сетью взаимосвязанных регуляторных влияний, существующих между иммунной и центральной нервной системами. Обоюдонаправленные связи поддерживаются и распределяются между нейроэндокринными гормонами цитокинами, гормональными рецепторами, а также автономной нервной системой. Следовательно, иммунная система получает и передает сигналы от мозга, являясь интегрированной частью организма и его физиологических реакций на стресс [60, 61, 86].
НЕВРАЛЬНЫЕ ЭФФЕКТЫ: СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА
Важное значение в регуляции сосудистого тонуса и функционирования сердечно-сосудистой системы имеют паракриновые факторы типа эндотелина и нитрикоксила. Невральные воздействия также в значительной степени определяют распределение крови между отдельными органами и внутри их. В целом нестерпимые боли вызывают состояние повышенного симпатического тонуса и переориентировку барорецепторных рефлексов. Это приводит к повышению частоты сердечных сокращений и к росту артериального давления [87]. Соответственно возрастают работа сердца и потребление кислорода миокардом, что создает предпосылки к его ишемии, особенно при недостаточной проходимости венечных сосудов сердца. Снижение кардиальной перфузии может спровоцировать аритмию, но и без ишемии миокарда стресс является аритмогенным фактором [5]. Воздействие боли на сердечно-сосудистую систему заслуживает особого внимания, так как дисфункция последней (включая аритмию) сопряжена с ростом числа осложнений и показателя смертности в периоперационном периоде.
Randlich и Maixner убедительно утверждали, что «система, контролирующая сердечно-сосудистую функцию, тесно сопряжена с системой моделирования и перцепции боли», поскольку в них обеих принимают участие одни и те же нейрохимические и нейрофизиологические субстанции. Активация С-волокон афферентов усиливает невральную активность паравентрикулярных ядер гипоталамуса [14], голубоватого места [89] и сегментарных симпатических нейронов в боковом стволе спинного мозга [90]. Активация каждого из этих образований способна усиливать симпатическое воздействие. Высвобождение КРГ гипоталамусом, индуцированное стрессом или болью, по-видимому, является важным механизмом, определяющим нарастание симпатического тонуса [41].
Боль не только увеличивает симпатический тонус и повышает содержание катехоламинов в крови, но также вызывает рефлекторное снижение парасимпатического тонуса. Подобное нарушение равновесия между двумя отделами автономной нервной системы изменяет нормальное соотношение частоты сердечных сокращений и артериального давления (барорецепторный рефлекс). Подобный «перестроечный» барорецепторный рефлекс приводит к необычно большой частоте сердечных сокращений при том же артериальном давлении [91]. Примечательно, что гипертензия и/или барорецепторная стимуляция угнетает болевую трансмиссию на спинальном и супраспинальном уровнях. Это было показано в экспериментах при гипертонии, вызванной сдавливанием, а также при эссенциальной гипертонии [92]. Иными словами, рефлекторное повышение кровяного давления, вызванное болью, само по себе служит «воротами», подавляющими перцепцию боли. Данный феномен опосредован, по меньшей мере частично, опиоидами, так как налоксон снимает аналгезию, индуцированную гипертензией [93]. Повышенная секреция эндогенных опиоидов в общий кровоток имеет место также в случаях гемодинамического статуса, определяемого симпатическим воздействием, например, у больных с сердечной недостаточностью [94, 95]. Назначение экзогенных опиоидов при различных стрессорных ситуациях (геморрагия, физические воздействия) может предотвратить опасность развития фибрилляции желудочков в подобных ситуациях. Это протективное действие есть результат антагонизма между инотропным и хронотропным влиянием катехоламинов на миокард, с одной стороны, и нормализацией барорецепторно направленного равновесия симпатического и парасимпатического воздействия на него – с другой [5, 90, 96, 97].
АНАЛГЕЗИЯ, РЕДУКЦИЯ СТРЕССА И ИСХОД
Kehlet [23, 98-100], Wilmore [64] и другие авторы недавно привели свидетельства неблагоприятного воздействия нейрогуморальных реакций на результаты хирургического лечения. Это воздействие выражается уменьшением массы тела, истощением тканевых резервов, подавлением иммунитета, повышением числа осложнений и летальных исходов в послеоперационном периоде. Рефлексы, спровоцированные болью, повышают потребность миокарда в кислороде и/или увеличивают вероятность фибрилляции, нарушают функцию дыхания и создают опасность послеоперационной тромбоэмболии. Таким образом, «гомеостатическая значимость» хирургических стрессовых реакций ставится под сомнение [30, 99]. В последующих разделах приведен обзор разных приемов аналгезии [101, 104], которые могут благоприятно влиять на стрессовые реакции и при этом способны улучшить результаты лечения (рис. 4-6).
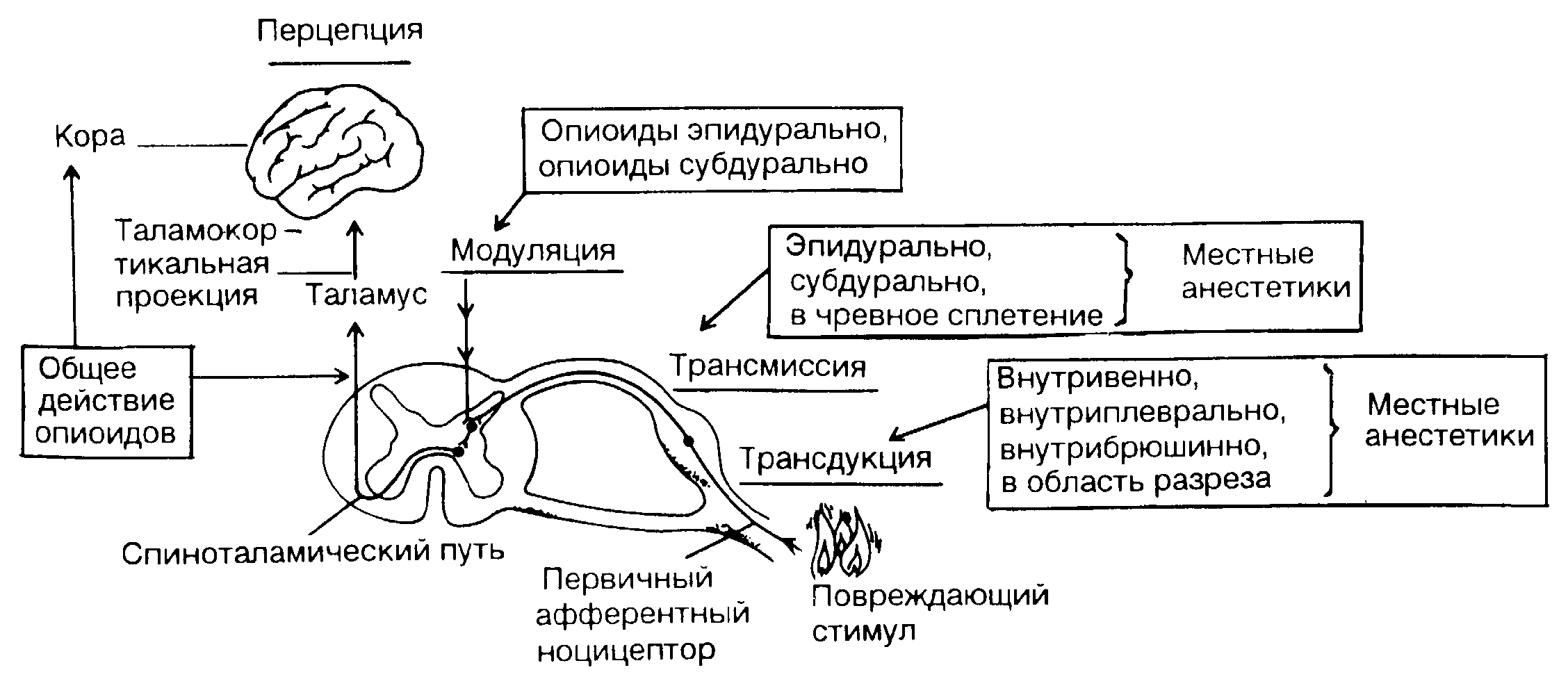
Рис. 4-6. Приемы аналгезии, способные влиять на нейроэндокринные реакции, вызванные операцией и болью.
Эпидуральные локальные анестетики
Опубликовано большое число результатов клинических исследований по преодолению боли с помощью эпидурального введения местных анестетиков и по подавлению с их помощью стрессовых реакций, особенно при операциях на нижних конечностях (см. рис. 4-6) [4, 105]. Выраженный ингибирующий эффект был получен при таких операциях, как гистерэктомия, простатэктомия, паховая герниэктомия, при операциях на влагалище, ортопедических вмешательствах на нижних конечностях, тогда как при операциях на верхнем отделе брюшной полости и на грудной клетке эпидуральное введение локальных анестетиков хотя и обеспечивало хорошее обезболивание, но не оказывало ингибирующего действия на хирургические стрессовые реакции [101, 106 –108].
Следовательно, только лишь удовлетворительной анестезии было недостаточно для предотвращения стрессовых реакций на операции в верхнем отделе брюшной полости и в грудной клетке (неполная соматосенсорная блокада). Остаточная афферентная ноцицептивная активность ниже порога перцепции в этих случаях все же сохранялась и была способна вызывать хирургические стрессовые реакции. Клинические наблюдения подтвердили, что при эпидуральной анестезии/аналгезии в торакальной области все же сохраняются реакции на соматическую стимуляцию [109]. Неполная симпатическая афферентная блокада объясняет развитие персистирующих срессовых реакций. Правда, дополнительная блокада чревного нерва, проведенная во время операции, резко ослабляет стрессовые реакции, развивающиеся несмотря на эпидуральную анестезию [100]. Эпидуральной анестезией при операциях в торакальном отделе нельзя блокировать все пути ноцицепции, прежде всего проходящие в блуждающем и в диафрагмальном нервах. Значение этих путей для развития стрессовых реакций представляется небольшим [106].
Установлена прямая корреляция между уровнем сенсорной блокады и снижением содержания кортизола и глюкозы в ответ на операцию [110]. Подавление адренокортикотропных и гипергликемических реакций при операциях на нижнем этаже брюшной полости возможно при хорошей афферентной блокаде на уровне не ниже четвертого грудного сегмента [17, 105, 110, 111]. Важное значение имеет также продолжительность блокады, так как при ее длительности до 4 ч отмечалось лишь транзиторное подавление адренокортикальных и гипергликемических реакций на хирургическое вмешательство.
Хорошо изучена корреляция гормональных сдвигов и метаболических нарушений с эффективностью эпидуральной анестезии/аналгезии при операциях на нижнем этаже брюшной полости и на нижних конечностях. Во время операции и после нее снижается концентрация катехоламинов и кортизола в плазме крови. При этом методе обезболивания предупреждается повышение уровня пролактина, гормона роста, вазопрессина, АКТГ и β-эндорфина [4, 59]. Повышение этих показателей происходит при общем наркозе и при общей послеоперационной аналгезии. Эпидуральная аналгезия/анестезия блокирует или уменьшает обычную гипергликемическую реакцию на операцию [110], поскольку эти и другие гормональные сдвиги осуществляются при условии подавления эфферентной невральной активности в печени. Липолиз во время операции ослабевает, о чем свидетельствует снижение уровня свободных жирных кислот и глицерола в плазме крови [4].
Эпидуральная анестезия/аналгезия локальными обезболивающими средствами улучшает показатели послеоперационного катаболизма белков, которые рассматриваются как одно из наиболее тяжелых последствий стрессовых хирургических реакций. Brandt и сотр. [112] обнаружили, что у больных, получавших эпидуральную анестезию/аналгезию в течение 24 ч после операции, нейтральный азотный баланс устанавливался уже спустя 2 дня. У больных, оперированных под общим наркозом и получавших парентеральную аналгезию в послеоперационном периоде, азотный баланс был отрицательным в течение всех 5 дней наблюдения [112]. Последующие исследования по продолжительной эпидуральной аналгезии в течение первых суток после операции подтвердили эти данные и отметили более благоприятные показатели метаболизма в позднем послеоперационном периоде [17]. У таких больных были выше показатели накопления азота, а уровень креатининфосфокиназы в плазме оставался ниже, чем в контрольной группе больных. Эпидуральная анестезия/аналгезия местными анестетиками благоприятно сказывалась на супрессии эндокринных и обменных сдвигов, вызванных операцией. Она также ограничивала рост потребления кислорода, обычный для послеоперационного периода. Благодаря последнему уменьшались повреждения сердечно-сосудистой системы.
Периферическая невральная блокада
Активация афферентных нервов – это необходимый этап развития стрессовых реакций. Поэтому вполне логично считать, что периферическая невральная блокада анестетиками, прерывающими проводимость по периферическим нервам, может уменьшить выраженность стрессовых реакций и редуцировать стимуляцию афферентных нервов. К сожалению, данная идея не могла родиться вне практики.
Введение локального анестетика в область операционных разрезов снимало болевые ощущения, но не сопровождалось сколько-нибудь значительными изменениями стрессовых реакций, особенно после больших операций на органах брюшной полости или грудной клетки [4, 98]. Специально проводившаяся в послеоперационном периоде двусторонняя блокада межреберных нервов не оказывала влияния на уровень кортизола в плазме и лишь незначительно снижала гипергликемию. Правда, болевые ощущения при этом исчезали [101]. Паравертебральная блокада во время операций на брюшной полости обеспечивала обезболивание в течение 16 ч, но почти не влияла на течение стрессовых реакций [102]. Новые методики, такие как внутриплевральное введение бупивакаина или его непрерывная внутриперитонеальная инфузия, точно так же не влияют на течение стрессовых реакций, хотя и устраняют боли [103, 104].
Прежде чем сделать вывод о неспособности периферической невральной блокады подавить стрессовые реакции на хирургическое вмешательство, следует напомнить, что все указанные исследования касались исследований больных, оперированных на верхнем этаже брюшной полости и на грудной полости. Тем не менее одного обезболивания недостаточно для того, чтобы устранить стрессовые реакции. Их преодоление в значительной степени зависит от места проведения операции и от примененной методики обезболивания. Необходимы дальнейшие исследования по эффективности периферической невральной блокады, а также по ее влиянию на нейроэндокринные реакции при операциях на нижнем этаже брюшной полости и на нижних конечностях и лишь потом можно делать соответствующие выводы.
Системные опиоиды
Стандартное внутримышечное введение опиоидов обычно рассматривают как «спасительное». Этот метод используют как контроль, сопоставляя разные группы больных при исследовании новых аналгезирующих возможностей воздействия на послеоперационные стрессовые реакции. Выполняя подобные исследования, оценивают выраженность стрессовых реакций при традиционном подходе, принимая их за стандарт, и сравнивают с ними результаты применения новых методик. Другими словами, системное введение опиоидов рассматривалось не в свете их воздействия на реакции организма, а как ее характеристика.
Традиционное лечение опиоидами «по мере необходимости» подразумевает, что пациент испытывает боли перед каждым новым требованием внутримышечной инъекции опиоидов. Подобная система малоэффективна как с точки зрения полного устранения болей, так и подавления стрессовых реакций. В процессе подобной традиционной терапии гормональные и метаболические реакции, описанные выше, наблюдаются закономерно, и их выраженность соответствует тяжести операции [17, 108].
Послеоперационная аналгезия опиоидами, даже систематически проводимая по типу контролируемой пациентом аналгезии (АКП), оказывает слабое влияние на стрессовые реакции, хотя самочувствие больного при этом улучшается и достигается обезболивание [113]. Уровень кортизола в плазме при этом может незначительно снижаться [114]. Даже если бы с помощью АКП удавалось контролировать боль лучше, чем при инъекциях «по мере надобности», то все же у пациентов оставалась бы необходимость каким-то образом регулировать аналгезию в зависимости от возобновления болей. Это неизбежно приводило бы к персистированию стрессовых реакций.
Малые дозы опиоидов в послеоперационном периоде оказывют минимальное влияние на стрессовые реакции. Напротив, высокие (анестезирующие) дозы опиоидов, назначаемые во время операции, подавляют гипофизарно-адреналовые и симпатические реакции на интубацию и на операцию [37, 58, 115, 116]. Если не повторяются инъекции опиоидов, это супрессивное действие длится около 8 ч после операции [98, 111]. Таким образом, назначение высоких доз опиоидов во время операции обеспечивает ряд клинических преимуществ, прежде всего в отношении стабильности сердечно-сосудистой системы именно в тот период, когда подавляются стрессовые реакции.
Эпидуральное и субарахноидальное введение опиоидов
Эпидуральное и субарахноидальное (спинальное) введение опиоидов создает хорошее обезболивание и улучшает исходы операции, особенно в отношении функции дыхания. Однако этот метод не оказывает существенного влияния на хирургические стрессовые реакции. В отдельных работах описана тенденция к снижению уровня кортизола, вазопрессина, катехоламина и глюкозы во время эпидуральной аналгезии опиоидами. Тем не менее это снижение было неубедительным, особенно при проведении корреляции с хирургическими стрессовыми реакциями. Кроме того, эти тенденции прослеживались только при продолжительной эпидуральной инфузии локальных анестетиков [17, 98, 101, 108, 117]. В частности, отрицательный азотный баланс, по данным Scott и др. [107], не улучшался на фоне эпидурального введения морфина (4 мг каждые 12 ч) в течение 3 сут после операции. Более того, эффект от эпидурального введения морфина не превышал действия эпидурально введенного бупивакаина на снижение уровня глюкозы и кортизола в послеоперационном периоде [107]. Опыт спинального введения опиоидов подтвердил концепцию (описанную выше в отношении парентерального назначения опиоидов) о том, что обезболивание и все его преимущества могут не коррелировать с подавлением стрессовых гормональных реакций.
