- •Міністерство освіти і науки України Національний університет кораблебудування
- •Михайлюк в.О., Романовський г.Ф., Савіна о.Ю.
- •Рекомендовано Методичною радою нук
- •Завдання на лабораторні роботи з дисциплін
- •Рекомендована література
- •Організаційно-методичні вказівки
- •Підсумком лабораторної роботи є письмовий звіт.
- •Тема 1: Критерії оцінки здоров’я
- •1.1. Показники стану здоров’я
- •Оцінка результатів розвитку: 50…55 балів – нормальний розвиток; більше 55 – відмінний; менше 50 – недостатній.
- •1.2. Методика оцінки стану здоров'я людини за найбільш застосованими критеріями
- •Тема 2: Умови безпечного харчування
- •Небезпеки довільного харчування
- •2.2. Режими здорового харчування
- •Тема 3: Невідкладна допомога при нещасних випадках
- •3.1. Принципи надання невідкладної допомоги при нещасних випадках
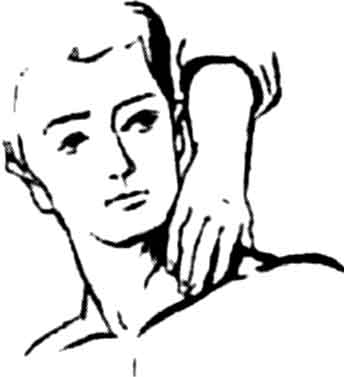
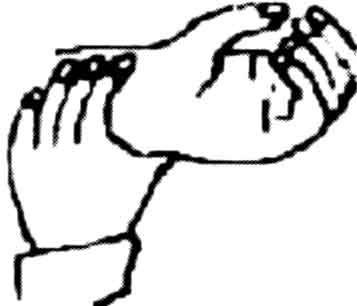
- •3.2. Відпрацювання методик надання допомоги
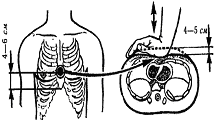
- •Надання допомоги при кровотечах
- •Тема 4: Особливості організації та надання першої медичної допомоги у Надзвичайних Ситуаціях
- •4.1. Організація медичного забезпечення у надзвичайних ситуаціях (нс)
- •Надання першої медичної допомоги при ураженні рр, нхр та бор
- •Організація та способи проведення спецобробки
- •Список використаної літератури
- •Додатки
- •Методика перерахунку одиниць радіоактивності в одиниці поглиненої (еквівалентної) дози
Список використаної літератури
Неведомська Є.О. Експрес-аналіз особистого здоров’я // Основи здоров’я та фізичної культури// №9, 2006 р., с. 10-13.
Жидецький В.Ц., Жидецька М.Є. Перша допомога при нещасних випадках: запитання, завдання, тести та відповіді. Навчальний посібник. – К.: Основа, 2003. – 128 с.
Методические указания к практическому занятию по курсу медподготовки. Раздел 7. ”Хирургия”. Тема 6. ”Кровотечения. Переливание крови и ее заменителей”/Сост. И.К. Тахтарова, А.Л.Симакова, Т.В. Голубкова и др. – Николаев, 1988.– 24с.
Халмурадов Б.Д. Безпека життєдіяльності. Перша допомога у надзвичайних ситуаціях: Навч. посіб.– К.: Центр навчальної літератури, 2006. – 138 с.
Яремко З.М. Безпека життєдіяльності: Навчальний посібник. – К.: Центр навчальної літератури, 2005. – 320 с.
Додатки
Додаток 1
Методика перерахунку одиниць радіоактивності в одиниці поглиненої (еквівалентної) дози
При перетворенні атомного ядра цезію-137 в стабільне ядро барію вивільняється 720 кеВ. Із цієї енергії в середньому 90 кеВ виділяється у вигліді β-випромінювання, а 630 кеВ – у вигляді γ-випромінювання. Оскільки 1 еВ відповідає 1,6.10-19 Дж, то 720 кеВ відповідно – 1,2.10-13 Дж. Таким чином, при розпаді одного атома цезію вивільняється енергія, що дорівнює 1,2.10-13 Дж.
Наприклад, випивши 1 л молока з питомою радіоактивністю 100 Бк/л, людина збільшує свою радіоактивність на величину, що відповідає 100 розпадам цезію за секунду. Сумарна кількість розпадів в організмі людини, у зв’язку з вживанням 1 л молока з 100 Бк цезія-137, призведе 8640000 розпадів за добу в організмі (100 розп. за 1 с, 100.60.60.24=8640000 розп. за 1 добу). Перемноживши енергію, що вивільняється при кожному розпаді на кількість розпадів, отримаємо (1,2.10-13.8,64.106)=10,4.10-7 Дж. Із цієї енергії приблизно половина поглинається тілом, а інша частина випромінюється в навколишнє середовище. Отже, енергія, поглинута тілом, складає 5,2.10-7 Дж.
Далі розраховується поглинена доза в греях, яка дорівнює енергії, що поглинена з розрахунку на кілограм маси тіла. Якщо прийняти, що середня маса людини дорівнює 70 кг, то поглинена доза за добу складе (5,2.10-7 Дж/70 кг)=7,4.10-9 Гр. Тоді, при аналогічному раціоні харчування, поглинена доза за рік буде становити (7,4.10-9 Гр . 365 днів) = 2,7.10-6 Гр = 2,7мкГр.
Отже, 1 л молока з 100 Бк цезію-137 дає в цьому прикладі дозу в 2,7 мкГр і тим самим еквівалентну дозу, що дорівнює 2,7 мкЗв за рік.
Частина енергії, обумовленна β- й γ-випромінюваннями, може враховуватися незалежно від її розподілу за часом. Подібним чином обчислюються накопичені річні дози, отримані від інших харчових продуктів.
Таблиця 1.1. Класифікація харчових добавок за системою “Кодекс аліментаріус”
Цифровий код |
Групове функціональне призначення |
Дозволені до використання в Україні |
Е100 і далі |
Барвники, що застосовуються для забарвлення харчових продуктів |
Е100-102, Е104, Е110, Е122, Е124, Е140-141, Е150а-d, Е152-153, Е160а-с, Е162-164, Е170, Е181 |
Е200 і далі |
Консерванти, що сприяють тривалому зберіганню продуктів |
Е200-201, Е210-211, Е220, Е222-224, Е234-235, Е239, Е250-252, Е260, Е263, Е270, Е285, Е290, Е296 |
Е300 і далі |
Антиокислювачі, що сповільня-ють окислення і псування продуктів |
Е300-301, Е306, Е309, Е320-322, Е325-327, Е330, Е339, E341-342, Е351, Е363 |
Е400 і далі |
Стабілізатори, що зберігають задану консистенцію продуктів |
Е400-407, Е410-418, Е420-422, Е431-436, Е440, Е450-452, Е460-461, Е466, Е470-471, Е472а-g, Е473, Е475-477, Е481, Е492 |
Продовження табл.1.1
Цифровий код |
Групове функціональне призначення |
Дозволені до використання в Україні |
Е500 і далі |
Емульгатори, що підтримують необхідну структуру продуктів |
Е500-501, Е503-504, Е507-511, Е513-516, Е519, Е524-527, Е530, Е558-559, Е570, Е575 |
Е600 і далі |
Підсилювачі смаку і аромату |
Е 631, Е 637 |
Е700-800 |
Запасні індекси |
|
Е900 і далі |
Протипінні речовини, підсолоджувачі |
Е901-903, Е905а-с, Е908-910, Е913, Е920, Е930, Е938-941, Е951, Е954, Е967, Е999. |
Е1000 і далі |
Добавки, що протидіють злежуванню цукру, борошна, крохмалю та ін. |
Е1100, Е1101-1105, Е1400, Е1404, Е1410, Е1412-1414, Е1420, Е1440, Е1442, Е1450, Е1510, Е1518, Е1520 |
Примітки: 1.Кожна країна має свої вимоги до безпеки харчових продуктів.
Таблиця 1.2. Харчові добавки, які заборонені до використання
Е 102 – небезпечна |
Е 142 – ракотворна |
Е 251 - розлад тиску |
Е 103 - заборонена |
Е 150 – підозріла |
Е 311 - висипка на тілі |
Е 104 – підозріла |
Е 180 – підозріла |
Е 312 - висипка на тілі |
Е 105 – заборонена |
Е 210 – ракотворна |
Е 313 - висипка на тілі |
Е 110 – небезпечна |
Е 211 – ракотворна |
Е 321- підвищ. холестерин |
Е 111 – заборонена |
Е 212 – ракотворна |
Е 330 - ракотворна |
Е 120 – небезпечна |
Е 213 – ракотворна |
Е 338 - розлад шлунка |
Е 121 – заборонена |
Е 215 – ракотворна |
Е 339 - розлад шлунка |
Е 122 – підозріла |
Е 216 – ракотворна |
Е 340 - розлад шлунка |
Е 123 - дуже небезпечна |
Е 217 - ракотворна |
Е 341 - розлад шлунка |
Е 124 – небезпечна |
Е 221 - розлад кишечнику |
Е 407 - розлад шлунка |
Е 125 – заборонена |
Е 226 - розлад кишечнику |
Е 450 - розлад шлунка |
Е 126 – заборонена |
Е 230 – шкідл. для шкіри |
Е 461 - розлад шлунка |
Е 127 – небезпечна |
Е 231 – шкідл. для шкіри |
Е 462 - розлад шлунка |
Е 130 – заборонена |
Е 232 – шкідл. для шкіри |
Е 463 - розлад шлунка |
Е 131 – ракотворна |
Е 238 – шкідл. для шкіри |
Е 465 - розлад шлунка |
Е 141 – підозріла |
Е 248 - ракотворна |
|
Таблиця 1.3. Енерговитрати організму при різних видах діяльності
№ з/п |
Вид діяльності |
Енерговитрати, ккал/год |
1 |
Сон |
70 |
2 |
Особиста гігієна приготування і приймання їжі |
120 |
3 |
Відпочинок сидячи |
90 |
4 |
Домашнє прибирання |
270 |
5 |
Читання, слухання лекцій |
110 |
Продовження табл.1.3.
№ з/п |
Вид діяльності |
Енерговитрати, ккал/год |
6 |
Робота з комп’ютером |
115 |
7 |
Бесіда стоячи |
110 |
8 |
Бесіда сидячи |
105 |
9 |
Спокійна ходьба, до 4 км/год |
200 |
10 |
Водіння автомобіля |
180 |
11 |
Різні види фізичної роботи залежно від інтенсивності |
від 200 до 500 |
Таблиця 1.4. Склад і калорійність харчових продуктів
Продукти |
Склад, % |
Калорійність, ккал/100г |
|||
Білки і азотні речовини |
Жири |
Вугле-води |
Мінеральні солі (зола) |
||
Яловичина нежирна |
20,5 |
2,0 |
- |
1,2 |
80 |
Яловичина жирна |
18,4 |
21,4 |
- |
1,0 |
214 |
Свинина нежирна |
20,1 |
6,6 |
- |
1,1 |
116 |
Свинина жирна |
14,5 |
37,3 |
- |
0,7 |
328 |
Баранина |
16,4 |
31,1 |
- |
0,9 |
277 |
Курятина |
19,8 |
5,1 |
1,1 |
1,1 |
107 |
Яйця курячі |
12,5 |
12,1 |
0,7 |
1,1 |
140 |
Печінка |
19,4 |
4,6 |
2,1 |
1,6 |
109 |
Мозок |
9,0 |
9,3 |
- |
1,1 |
117 |
Сало |
11,0 |
68,4 |
- |
4,8 |
647 |
Ковбаса варена |
14,1 |
15,0 |
4,0 |
2,8 |
208 |
Сосиски |
12,8 |
13,7 |
- |
3,3 |
170 |
Ікра чорна |
26,0 |
16,3 |
- |
4,3 |
250 |
Короп |
20,4 |
1,5 |
- |
1,3 |
52 |
Оселедець |
18,4 |
14,5 |
- |
13,9 |
129 |
Молоко коров’яче свіже |
3,4 |
3,7 |
4,9 |
0,7 |
65 |
Молоко коров’яче згущене |
10,5 |
10,1 |
51,0 |
2,0 |
337 |
Вершки |
3,0 |
22,6 |
4,3 |
0,6 |
240 |
Сметана |
4,3 |
26,2 |
1,7 |
0,5 |
256 |
Сир твердий |
25,8 |
31,5 |
2,4 |
6,1 |
360 |
Сир нежирний |
14,6 |
0,6 |
1,2 |
1,2 |
68 |
Масло |
1,1 |
86,6 |
0,6 |
1,2 |
787 |
Крупа манна |
9,4 |
0,9 |
75,9 |
0,4 |
342 |
Крупа гречана |
12,9 |
2,8 |
64,7 |
2,1 |
314 |
Рис |
8,1 |
1,3 |
75,5 |
1,0 |
331 |
Хліб житній |
7,8 |
0,7 |
43,7 |
1,6 |
187 |
Хліб пшеничний |
6,8 |
0,5 |
57,8 |
0,9 |
258 |
Продовження табл. 1.4.
Продукти |
Склад, % |
Калорій-ність, ккал/100г |
||||
Білки і азотні речовини |
Жири |
Вугле-води |
Мінеральні солі (зола) |
|||
Макарони |
10,9 |
0,6 |
75,5 |
0,6 |
384 |
|
Горох зелений |
25,8 |
3,8 |
53,0 |
2,9 |
284 |
|
Картопля свіжа |
2,1 |
0,2 |
19,6 |
1,0 |
62 |
|
Морква |
1,2 |
0,3 |
9,1 |
1,0 |
30 |
|
Капуста свіжа |
1,8 |
0,2 |
5,0 |
1,2 |
19 |
|
Огірки свіжі |
1,1 |
0,1 |
2,2 |
0,5 |
9 |
|
Салат |
1,6 |
0,2 |
2,4 |
0,9 |
12 |
|
Помідори |
0,9 |
0,2 |
4,0 |
0,6 |
15 |
|
Гриби білі свіжі |
5,4 |
0,4 |
5,1 |
0,9 |
28 |
|
Яблука свіжі |
0,4 |
- |
12,1 |
0,4 |
41 |
|
Виноград свіжий |
1,0 |
- |
15,2 |
0,5 |
53 |
|
Ізюм |
2,5 |
0,6 |
69,7 |
1,7 |
242 |
|
Абрикоси свіжі |
1,2 |
- |
11,0 |
0,6 |
37 |
|
Диня |
0,8 |
0,1 |
6,4 |
0,5 |
24 |
|
Кавун |
0,7 |
0,06 |
4,1 |
0,3 |
16 |
|
Олія соняшникова |
- |
99,5 |
- |
- |
879 |
|
Горіхи грецькі |
13,8 |
48,2 |
10,7 |
1,4 |
460 |
|
Цукор |
- |
- |
99,5 |
0,4 |
387 |
|
Мед натуральний |
- |
- |
79,9 |
0,2 |
315 |
|
Шоколад |
22,2 |
22,2 |
63,4 |
2,3 |
427 |
|
Примітка: Деякі готові продукти можуть мати склад, що відрізняється від наведеного, але кожний виробник обов’язково повинен вказувати їх склад, калорійність та використані харчові добавки.
Додаток 2
Таблиця 2.1.Загальні принципи надання першої медичної допомоги
№п/п |
Прийоми виконання |
|
1 |
Усунути дію негативних факторів для здоров’я і життя потерпілого |
|
2 |
Оцінити стан потерпілого (за 10…20 секунд) |
|
Свідомість: ясна, порушена, відсутня |
Візуально; остаточно – запитанням про його самопочуття |
|
Дихання: нормальне, порушене, відсутнє |
Візуально за підніманням грудної клітки, конденсацією пари на дзеркалі |
|
Серцеві скорочення: добре визначаються, погано визначаються, відсутні |
Прослуховуванням грудної клітки та за пульсом на сонній артерії |
|
Продовження табл. 2.1.
№п/п |
Прийоми виконання |
|
|
Зіниці: розширені, звужені |
За площею райдужної оболонки. Настання біологічної смерті – за ефектом “кошачого ока” (неповернення зіниці в округле положення після легкого стиснення очного яблука), помутніння рогівки ока та її висихання |
2 |
Колір шкіри та видимих слизових оболонок: рожеві, бліді, синюшні |
Візуально. Настання біологічної смерті – поява трупних плям, трупне задубіння |
3 |
Визначити характер і тяжкість ушкодження, що становить найбільшу загрозу для потерпілого |
|
4 |
Виконати необхідні дії щодо спасіння в порядку терміновості (забезпечити прохідність дихальних шляхів, зробити штучне дихання, зовнішній масаж серця, зупинити кровотечу, накласти асептичну пов’язку, іммобілізувати ушкоджену кінцівку, промити шлунок, прикласти лід при опіках і т. д.) |
|
5 |
Викликати швидку допомогу чи доставити потерпілого в медичний заклад |
|
6 |
Підтримувати основні життєві функції до прибуття медичного працівника |
|
Таблиця 2.2. Проведення серцево-легеневої реанімації
№ п/п |
Послідов-ність дії |
Прийоми виконання |
Примітки, роз’яснення |
1 |
Звільнення дихальних шляхів при їх закупорці |
||
2 |
Штучне дихання |
“З рота в рот” або “з рота в ніс”. Потерпілого покласти спиною на тверду рівну поверхню. Звільнити від стискаючого одягу (розстібнути комір сорочки, пояс, послабити краватку). Підкласти під лопатки невеликий валик з будь-якого матеріалу (одягу). Відхилити голову максимально назад. На рот накласти чисту марлю (бинт) або хустинку. Зробити глибокий вдих, і, щільно притиснувши свій рот до рота потерпілого, вдути повітря в його легені (грудна клітка потерпілого розширяється). Відхилитися назад і зробити новий вдих (у потерпілого за рахунок еластичності легенів та грудної клітки здійснюється пасивний видих). У цей час його рот повинен |
Землю, підлогу або стіл.
При такому положенні голови вхід у гортань відкривається. При цьому, закриваючи ніс потерпілого своєю щокою чи рукою.
Частота вдування повітря повинна становити приблизно 10…12 раз/хв за хвилину, тобто кожні 5 секунд. Частота вдувань у грудних дітей – |
Продовження табл. 2.2.
№ п/п |
Послідо-вність дії |
Прийоми виконання |
Примітки, роз’яснення |
|
|
бути відкритим. Аналогічно здійснюється штучне дихання способом «з рота в ніс», при цьому вдувають повітря через ніс, а рот потерпілого повинен бути закритим |
24…25 раз/хв, до 8 років – 18…20 раз/хв, а об’єм вдування менший, щоб уникнути пошкодження легень. У випадку особливо небезпечних інфекцій, отруєння фосфоромганічни-ми сполуками, важких травм обличчя застосовуються методи стиснення грудної клітки чи переміщення рук |
3 |
Непря-мий масаж серця |
Покласти потерпілого спиною на тверду рівну поверхню. Оголити його грудину, розстібнути пояс. На нижню тре тину грудини потерпілого покласти кисті рук (одну на другу), енергійно (поштовхами) натискати на неї (прямими руками, використо-вуючи при цьому вагу власного тіла, і з такою силою, щоб грудина проги-налась на 4-5 см в сторону до хребта). Розслабити руки, не знімаючи їх з грудини потерпілого. Масаж серця необхідно поєднувати з штучним диханням. Якщо СЛР здійснює одна людина, то: після двох глибоких вдувань у рот чи ніс – 15 натискань на грудину; двоє: один – робить штучне дихання, а інший – непрямий масаж серця (в момент вдування повітря масаж серця припиняють). Після од-ного вдування повітря в легені потерпілого, п'ять разів натиснути на його грудну клітку з інтервалом в 1 секунду |
Напрямок натискань на грудину має бути вертикальним, а самі натискання – поштовхоподібними та ритмічними. Не слід натискати на верхню частину грудини та на закінчення нижніх ребер, щоб не зламати їх і не пошкодити внутрішніх органів, зокрема печінки. Непрямий масаж серця при появі серцевих скорочень припиняється, а штучне дихання продовжувати, поки повністю не відновиться дихання або не прибуде швидка. Наявність пульсу контро-люється через кожні 2-3 хвилини. При чергуванні зі штучним диханням сумарна частота компресій грудної клітки – 50…60 раз/хв |
Таблиця 2.3. Надання першої допомоги при механічних ушкодженнях
Травма |
Ознаки ушкодження |
Перша медична допомога |
Поранення
|
Порушення цілісності шкіри чи слизової оболонки, зіяння рани, біль, зовнішня кровотеча, кровопідтік, припухлість м’яких тканин, обмеження функцій пораненої частини тіла. При глибоких пораненнях ушкоджуються м'язи, кістки, нерви, сухожилля, великі кровоносні судини, виникає шоковий стан, основна небезпека – інфекція |
Покласти потерпілого на ліжко чи диван. Вимити руки та провести їх дезінфекцію (можна використати спирт або горілку). Зупинити кровотечу. Шкіру навкруги рани (але не саму рану) обробити спиртовим розчином йоду чи горілкою. На-ласти на рану стерильну пов'язку та забинтувати. Дати знеболююче. Створити спокій ушкодженій частині тіла. Увага: рани не можна торкатися руками й одягом (одяг у місці травми розрізають і розсувають), промивати рану водою, засипати порошком і змащувати мазями не можна (перешкоджає заживленню, викликає нагноєння та сприяє занесенню в неї бруду з поверхні шкіри). Розчинами йоду, брильянту зеленого, спиртом рану промивати не слід, тому що ці засоби викликають різкий біль, а також призводять до змертвіння тканин у рані. Не можна виймати з рани згустків крові, сторонніх тіл (може виникнути або посилитись кровотеча) |
Забій |
Біль, набрякання в ділянці забиття, кровопідтік і крововилив, запалення, порушення функцій пошкодженої ділянки |
Накласти тугу пов’язку та надати підвищеного положення. Запровадити переривчасте застосу-вання холоду (лід на 30…40 хв, перерва 10…15 хв). На 2…3 день – місцеве тепло. Знеболити та іммобілізувати |
Розтяг-нення |
Такі як при забитті, але більш виражені |
Як при забитті, теплові процедури й активні рухи дозволяються на 3 - 5 день |
Травма-тичний токсикоз |
Кінцівка, яку звільнили від стиску-вання, бліда, холодніша за здорову. Пульс у нижній частині кінцівки не відчувається. Спочатку, після звіль-нення, загальний стан потерпілого задовільний, але через 6…8 год на-стає різке погіршення стану, підви-щується температура тіла, відбува-ється розлад дихання та серцевої діяльності, спрага, блювання. Кін-цівки холодні, набряк-кають, синю-шні, на шкірі з’являються кровови-ливи, пухирі. Кінцівка втрачає |
Звільнити постраждалого від здавлювання. Туго перебинтувати всю кінцівку знизу-вгору. Накласти вище місця здавлювання джгут при тяжкому і тривалому здавлюванні (15 год і більше), обкласти кінцівку пакетами з льодом чи снігом. Накласти первинну асептичну пов’язку при наявності ран. Іммобілізувати кін-цівку незалежно від того, чи є переломи чи немає. Знеболити за допомогою ненаркотичних анальгетиків, зігріти постраждалого (ковдра, гарячий чай чи кава). Потерпілому давати в необмеженій кількості воду з додаванням пит-ної соди. Транспортувати до медичного |
Продовження табл. 2.3.
Травма |
Ознаки ушкодження |
Перша медична допомога |
|
чутливість |
закладу |
Вивих |
Біль в суглобі (посилюється при русі і промацуванні суглоба); вимушене положення кінцівки, характерне кожному виду вивиху; деформація області суглоба (залежить від зміщення суглобних поверхонь); порушення функції; зміна довжини кінцівки (частіше – скорочення); інколи – оніміння в кінцівці, що викликане здавлюван-ням нервових стовбурів |
Для зменшення кровотечі, набряку, болю – застосувати холод на область суглоба. Знеболити за допомогою ненаркотичних анальгетиків. При вивихах у суглобах нижньої кінцівки – іммобілізувати за допомогою стандартних або підручних засобів, при вивиху в суглобах верхньої кінцівки – зафіксувати в тому положенні, в якому знаходиться кінцівка за допомогою пов’язки (бинтова, косинкова). Дати випити гарячого чаю чи кави. Транспортувати постраждалого до медичного закладу |
Пере-лом |
Місцеві: біль в місці перелому, який посилюється при промацуванні і при спробі поворушити кінцівкою; деформа-ція місця пошкодження, яка викликана зміщенням кісткових відламків, утворенням гематоми, викривленням, потовщенням і зміною форми кінцівки; пору-шення функції. При неповних переломах – патологічна рухо-мість кістки, скорочення кінцівки (у порівнянні зі здоровою кінцівкою); кістковий хруст (при зміщенні уламків відносно одного до іншого); при відкритих переломах – порушення цілісності шкіри або слизових оболонок, стирчання кісткових уламків в рані. Загальні ознаки: порушення сну, апетиту, підвищення температури, загальна слабкість, травматичний шок, гостре недокрів'я |
При відкритих переломах і наявності масивного крововиливу з рани – тимчасово зупинити кровотечу; накласти первинну асептичну пов’язку на рану; знеболити за допомогою ненаркотичних анальгетиків; застосувати транспортну іммобілізацію кінцівок з метою попередження подальшого зміщення кісткових уламків і травмування ними оточуючих тканин, органів; прикласти холод до місця пошкодження; транспортувати постраждалого до медичного закладу. Напоїти гарячим чаєм чи кавою |
Продовження табл. 2.3.
Травма |
Ознаки ушкодження |
Перша медична допомога |
Ушкодження голови: |
||
Забій |
Місцевий біль, крововилив (гематома), припухлість |
До забитого місця – холод, надати спокій постраждалому |
Струс мозку |
Знепритомлення, втрата пам’яті (ретроградна амнезія), головний біль, слабкість, нудота, дзвін у вухах |
Надати спокій, покласти постраждалого на тверду поверхню, при наявності кровотечі, провести її зупинку, виконати транспортну іммобілізацію з фіксацією голови, застосувати холод, при непритомності – провести профілактику асфіксії. За наявності больового синдрому – ввести знеболююче |
Забиття мозку |
Ушкодження мозкової речо-вини, тривалий непритомний стан, порушення мови, інколи – параліч кінцівок |
|
Здав-люва-ння мозку |
Гематома (кровотеча із внутріш-ньочерепних судин), одностороннє розширення зіниці, наявність світлового проміжку (не відчуває ніяких змін), потім, через 1-2 год, – різке погіршення стану |
|
Переломи кісток черепа |
Аналогічні раніше розглянутим переломам. Кровотечі з носа, носоглотки. Під шкірою очей – крововиливи |
Зафіксувати голову, застосувати холод, знеболити, надати спокій і транспортувати до лікувального закладу в горизонтальному положенні |
Пере-лом хребта |
Біль у ділянці перелому, що посилюється під час рухів. При пальпації відчувається набряк і деформація хребта в ділянці перелому. Локальний різкий біль, який посилюється при натискува-нні на хребет та голову чи надпліччя. При пошкодженні спинного мозку спостерігається параліч кінцівок, втрата чутливості нижче місця перелому, розлад функцій тазових органів (затримка сечі та калу) |
Шийний відділ: знерухомити голову та шию (стандартні шини, комірець Шанца товстим шаром вати обгорнути шию, підборіддя, потилицю, а потім накласти картонний комір і зафіксувати бинтом). Транспортування на твердих ношах. Грудний, поперековий, крижовий, куприкий відділи: постраждалого покласти на тверді ноші чи щит. Не можна використовувати м’які ноші, ковдру, плащ-намет, бо може виникнути деформація хребта. Протишокові заходи: ввести знеболююче з шприца-тюбика чи дати випити 1…2 таблетки анальгіну, 20 крапель настойки валеріани, валокордину, корвалолу, гарячого чаю або кави. Захистити від переохолодження, накривши ковдрою або пальтом |
Продовження табл. 2.3.
Травма |
Ознаки ушкодження |
Перша медична допомога |
Пошкод-ження живота |
Блідість, загальмованість, скарги на різкий біль у черевній порожнині з іррадіацією до надпліччя, пульс слабкого наповнення, ниткоподібний, прискорений, артеріальний тиск поступово знижується. При пальпації черевної порожнини – біль і напру-ження м’язів. Можливе випадання органів черевної порожнини при відкритому пошкодженні |
Закрита травма. Не вводити наркотичні та інші знеболювальні препарати. Не приймати ліки через рот, вживати їжу, пити, що дасть можливість уникнути помилок при діагно-стиці. Лише холод, голод, спокій. Транспортування у напівлежачому положенні, ноги зігнуті в колінах. Відкрита травма. Накласти асептичну пов’язку, яка щільно закривала б всю передню і бокові поверхні живота. Вправляти внутрішні органи, які випали з рани, категорично забороняється, щоб уникнути інфікування черевної порожнини, їх акуратно і обережно обгортають сте-рильною серветкою. Навколо рани накладають ватно-марлеве кільце, а потім щільно забинтовують весь живіт. Ввести знеболювальний засіб тільки внутріш-ньом’язово. Транспортують постраждалих на ношах, підклавши під коліна валик |
Пошкод-ження легень |
Відхаркування яскраво-червоної спіненої крові. Дихання утруднене. Кровотеча із відкритої рани. Можливе дихання із шумом при кожному вдиханні повітря |
Постраждалого покласти в напівлежаче положення, під спину підкладають валик, на груди холодний компрес. Потерпілому забороняється говорити і рухатися, необхідна госпіталізація. При відкритих пошкодженнях – накладання оклюзивної пов’язки |
Таблиця 2.4. Надання першої медичної допомоги при різних ушкодженнях
Травма |
Ознаки ушкодження |
Перша медична допомога |
Шок |
Блідість, холодний піт, розширені зіниці, посилене дихання і прискорений пульс. При сильному болі – блювання, спрага, попелястий колір обличчя, посиніння губ, вух, кінчиків пальців, інколи – мимовільне сечовиділення. Байдужість до оточення, свідомість зберігається |
Запобіганням виникнення шоку є своєчасна та ефективна відповідна допомога при ураженні, яке спричинило появу шоку. Потерпілого покласти в горизонтальне положення з трохи опущеною головою, закутати в ковдру. Заходи, що перешкоджають виникненню шоку є тиша, тепло (але не перегрівання), прикладання до кінцівок грілок, дії, що зменшують біль, пиття рідини |
Продовження табл. 2.4.
Травма |
Ознаки ушкодження |
Перша медична допомога |
Втрата свідомості |
Блідість, нудота, холодний піт, ослаблення серцевої діяльності, похитування |
Мета: покращити кровопостачання до мозку і забезпечити вільне дихання. Горизонтальне положення (ноги вище голови на 15…20 см). Звільнити від одягу, що заважає. Забезпечити доступ свіжого повітря. Поплескати по обличчю долонями, груди та лице покропити холодною водою, дати понюхати нашатирний спирт. Коли отямився – зігріти та створити спокій, дати гарячого чаю чи кави |
Асфіксія
|
Відсутність дихання (вста-новлюється за рухами грудної клітки або за зволоженням дзеркала, прикладеного до носа чи рота потерпілого). Через деякий час людина непритомніє |
Витягнути язик, якнайшвидше вичистити порожнину рота від сторонніх об’єктів, розстебнути комір, пояс, верхній одяг – все, що може заважати диханню, і зробити штучне дихання. При наявності набряку гортані – холодний компрес на кадик, ноги – у гарячу воду |
Перегрі-вання |
Легка ступінь: загальна слаб-кість, головокружіння, підви-щення спраги, почервоніння обличчя, прискорення пульсу та дихання, підвищення потовиді-лення, температура тіла – 37,5…38,9оС. Важка ступінь: сухість шкіри, температура тіла >40оС, судоми, втрата свідомості, порушення серцевої діяльності, Галю-цинації, зупинка дихання |
Покласти в затемнене прохолодне місце, зняти одяг, що заважає, дати випити теплі напої (необмежено). На голову, шию, груди покласти холодний компрес. Можна використати вологе обгортання або обливання холодною водою |
Опік |
Термічний І ступінь: почервоніння шкіри, набряк; ІІ ступінь: пухирі з жовтуватою рідиною; ІІІ ступінь: відмирання шкіри (струп); ІV ступінь: відмирання і обвуглення тканин і кісток |
Припинити дію вражаючого фактора. Зняти тліючий одяг (прилиплий обрізати навкруги ножицями). Охолодити місце опіку (2…3% розчин перманганату калію чи проточна вода). Накласти стерильну пов’язку (ІІ…ІVс). Засто-сувати протишокові заходи |
Продовження табл. 2.4.
Травма |
Ознаки ушкодження |
Перша медична допомога |
Опік |
Хімічний При опіку лугами струп м’який, білий, легко відпадає, при цьому оголюючи тканини. При опіках кисло-тами утворюється повер-хневий щільний струп |
Уражені місця необхідно відразу промити великою кількістю холодної проточної води протягом 5…10 хвилин. При опіках шкіри кислотою на уражене місце накладають пов'язку, просочену 5 % розчином питної соди (1 чайна ложка на 1 склянку води), а при опіках лугом – по-в'язку, просочену 2 % розчином оцтової чи борної кислоти. Протишокові заходи |
Пере-охолод-ження |
Легкий ступінь: тремтіння, загальна слабкість, сонливість, слабкий пульс, температура тіла – до 34оС. Середній і важкий ступінь: помутніння свідомості, затруднення дихання, незв’язна мова, температура тіла – 34…32оС |
Принцип: поступове зігрівання. Розтирання до почервоніння (горілка, спирт, одеколон, м’яка тканина, сухі чисті руки), дати випити гарячі напої. Спокій, теплий одяг, занурити в теплу воду (до 40о). Не допускається: гаряча грілка, душ, ванна |
Обморо-ження |
І ступінь: блідість шкіри; ІІ ступінь: пухирі з жовтуватою рідиною, синюшність шкіри; ІІІ ступінь: відмирання шкіри, кров’янисті пухирі, утворення струпу; ІV ступінь: відмирання м'яких тканин та кісток |
Принцип – поступове зігрівання: розмістити біля джерела тепла, занурити в теплу воду, розтирання до почервоніння і появи чутливості (як при переохолодженні), накладання стерильної пов’язки (ІІ…ІV ступінь), напоїти гарячим питтям, укутати ковдрою |
Отруєння
|
Через шкіру
|
Припинити контакт з токсичною речовиною, видалити отруту чи нейтралізувати: змити отруйні речовини (проточна вода з милом) |
Через органи дихання (гази, пари) |
Свіже повітря, звільнити від заважаючого одягу, вентиляція легень, нашатирний спирт при втраті свідомості, зігрівання (чай, кава, але не їжа!) |
|
Через шлунково-кишковий тракт |
Кислоти, луги, нашатирний спирт, органічні розчинники: видалити слину, слиз; знизити концентрацію (2…3 склянки води, 6 яєчних білків на 0,5 л води, кисіль, желе, рисовий чи вівсяний відвари), дати активоване вугілля та проносне (клізма).Інші речовини: 5…6 промивань шлунку по 3..4 склянки розчину та викликати блювання, натисканням на корінь язика: фосфороорганічні сполуки і метиловий спирт – вода+сода (1 ч.л. на 1 склянку), отруйні рослини – вода+перманганат |
Продовження табл. 2.4.
Травма |
Ознаки ушкодження |
Перша медична допомога |
Отруєння |
|
калію (рожевого кольору), загальний випадок – вода+сіль чи суха гірчиця (1 ч.л. на 1 склянку), дати активоване вугілля та проносне (поставити клізму) |
Утопле-ння |
У випадку мокрого утоплення, коли потерпілого рятують одразу після зану-рення під воду, у початковий період після його підняття на поверхню спостерігається за гальмова-ний або збуджений стан, шкірні покрови і губи бліді, дихання супроводжується кашлем, пульс прискорений, морозить. Верхній відділ живота здутий, нерідко буває блювання. Вказані ознаки швидко зникають, але інколи слабкість, запамо-рочення, біль у грудях та кашель зберігаються протягом кількох днів. При тривалому зануренні (декілька хвилин): непритомність, шкірні покрови синюшні, з рота і носа витікає піниста рідина рожевого забарвлення, зіниці слабо реагують на світло, щелепи міцно стиснені, дихання уривчасте або відсутнє, пульс слабкий, неритмічний. При сухому утопленні посиніння шкіри виражене менше, відсутнє витікання пінистої рідини з рота |
Очистити рот, гортань від слизу, мулу, піску, вилучити воду з дихальних шляхів (при її наявності), звільнити від одягу, що заважає, розтерти, укутати, напоїти теплим чаєм чи кавою, нашатирний спирт при втраті свідомості, штучне дихання та непрямий масаж серця (за необхідності) |
Ураження електрик-ним струмом |
І ступінь: судомні скорочення м’язів з болями, але без втрати свідомості; ІІ ступінь: втрата свідомості та зупинка дихання; ІІІ ступінь: порушення серцевої діяльності; ІV ступінь: клінічна смерть |
Звільнити від дії струму (відтягти, відрубати дроти, звільнити від дроту, ініціювати коротке замикання). Покласти горизонтально. Розстебнути пасок, комір. Дати понюхати нашатирний спирт. СЛР у разі необхідності |
Продовження табл. 2.4.
Травма |
Ознаки ушкодження |
Перша медична допомога |
Проме-нева хвороба |
І ступінь: 1…2,5 Зв – легкий; ІІ ступінь: 2,5…4 Зв – середній (кістково-мозкова форма); ІІІ ступінь: 4…6 Зв – тяжкий; ІV ступінь: 6…10 Зв – дуже тяжкий, (перехідна форма), 10…80 Зв – кишкова форма, більше 80 Зв – церебральна форма. Первинна реакція при опроміненні людини в межах 2…3 Зв через кілька годин – запаморочення, загальна слабість, нудота, блювота, головний біль, біль у животі, втрата апетиту, розлад шлунку. Такий стан продовжується від декількох годин до двох діб. Потім усі ці явища проходять і настає період привиджуваного благополуччя (прихований період), тривалість – дні і тижні у залежності від дози опромінення. Чим більше доза опромінення, тим він коротше. Після – настає розпал хвороби: різка слабість, нездужання, нудота, блювота, понос, лихоманка, крововиливи, кровоточивість, зміни у крові й ін. Видужання настає повільно — через кілька тижнів і місяців |
Перша допомога при зараженні РР: захист носа, рота, очей, ран та опіків від попадання РР (використання протигазів, респіраторрів, ін.). Своєчасне накладення пов'язок на рани й опіки попереджає зараження їх РР (сприяють видаленню РР). Заходи для видалення РР з відкритих частин тіла й одягу. При потраплянні РР усередину організму з їжею чи водою – промивання шлунка. З появою ознак первинної реакції (нудота, слабість) прийняти аерон, димедрол та інші лікарські засоби або спеціальні медикаменти (засоби профілактики променевої хвороби). Звернутися в найближчий медичний пункт. Особи, що не втратили здібності пересуватися, виходять з осередку ураження самостійно чи за допомогою інших легко уражених. Уражених важкого і середнього ступеня тяжкості потрібно виносити з осередку силами легко поранених та особового складу формувань ЦО |
Таблиця 2.5. Надання першої допомоги при ураженні БОР.
Речовина |
Ознаки ушкодження |
Першої медичної допомога |
Нервово-паралітичної дії (табун, зарин, зоман) |
Уражають нервову систему людини, спричиняючи судоми м'язів та параліч життєво важливих центрів у мозку. Вражаюча дія розвивається дуже швидко (через кілька хвилин). Пара не дратує очі та носо-глотку, шкірні покрови та слизові оболонки, через які вони можуть всмокту-ватися в кров. Тому дія таких БОР спочатку |
Швидке припинення подальшого надходження їх до організму: негайно надягти протигаз і за допомогою шприца-тюбика ввести антидот (укол слід робити в зовнішню поверхню плеча чи стегна безпосередньо через одяг, не оголюючи тіло, щоб уникнути додаткового зараження БОР; поза осередку ураження шкіру перед уколом оголюють). У випадках утруднення надягання протигаза (поранення обличчя, голови, важкий несвідомий стан тощо), застосовуються протигази зі спеціальними масками. Якщо на обличчі є краплі БОР, то перед надяганням протигаза їх необхідно видалити. |
Продовження табл. 2.5.
Речовина |
Ознаки ушкодження |
Перша медична допомога |
Нервово-паралітичної дії (табун, зарин, зоман) |
непомітна для ураженого. При впливі невеликих кількостей спостерігаються звуження зіниць, біль в очах, почуття тяжкості в грудях, занепокоєння, утруднення дихання, розлад рухів, може бути слинотеча. При потраплянні до організму великої кількості – втрата свідомості, параліч ніг та рук, сильні судоми і смерть |
З появою болю в носі, горлі, грудях потрібно роздавити голівку ампули з проти димною сумішшю, вкласти її під маску протигаза і дихати парами рідини до зменшення болю. Якщо БОР потрапили в шлунок, необхідно негайно викликати блювоту. Антидот у цьому випадку вводять, не очікуючи появи ознак отруєння. Ураженого потрібно якнайшвидше винести з осередку ураження. Поза осередком здійснюється часткова санітарна обробка і доповнюється перша допомога (підправляють пов'язки, що збилися, шини тощо), при зупинці дихання або при важкому його порушенні ураженому роблять штучне дихання. Заражений одяг з ураженого знімається |
Загально- отруйної дії (синильна кислота, ін.) |
Проникають до організму у вигляді пари через органи дихання, неушкоджену шкі-ру, але лише при дуже висо-кій концентрації або в кра-пельнорідинному стані. Дія цих БОР відрізняється швид-кістю – негайно чи незабаром після проникнення до орга-нізму. У легких випадках отруєння з'являються голов-ний біль, запаморочення, нудота; при середній тяж-кості — слабкість, задишка, блювота, біль у підлож-ковій області, яскраво-роже-ве забарвлення шкіри, кров у сечі й ін. У важких випадках отруєння розвивається бурх-ливо: задишка, втрата свідо-мості, судоми і смерть |
При ураженні синильною кислотою перша допомога повинна бути надана дуже швидко, безпосередньо в осередку ураження. На ураженого негайно надягають протигаз і під лицьову частину маски вводять антидот для вдихання. Для введення антидота відтягають маску протигаза збоку і закладають ватку чи ампулу з амілнітритом або пропил-нітритом, попередньо роздавивши її пальцями через марлеву обгортку. Потерпілий вдихає пари антидоту, які швидко проникають у кров і знімають дію БОР. При зупинці дихання ураженому роблять штучне дихання |
Шкірно-наривної дії (типу іприт, люїзит) |
Отруйна дія цих речовин виявляється як у враженні шкірних покривів та інших органів, так і в загальному отруєнні організму (крапель- |
Перша допомога при ураженні іпритом полягає в негайному надяганні протигаза. Якщо краплі іприту потрапили на обличчя, їх видаляють і знешкоджують за допомогою рідини індивідуаль-ного протихімічного пакету (ІПП) до надягання |
Продовження табл. 2.5.
Речовина |
Ознаки ушкодження |
Перша медична допомога |
Шкірно-наривної дії (типу іприт, люїзит) |
но-рідкий і пароподібний стан – уражають шкіру, очі, пароподібний – органи дихання, при потраплянні з їжею і водою – органи трав-лення). Потрапляючи на незахищену шкіру людини, вони через кілька годин викликають почервоніння, сильне печіння, пухирі, а потім і виразки. У залежності від кількості БОР, що потра-пили на шкіру, стану організму, температури повітря ураження шкіри від БОР типу іприт, люїзит може сповільнюватися або прискорюватися. При зараженні люїзитом ураження шкіри й інших органів розвивається швидше (через кілька хвилин) і протікає бурхливо |
протигаза. При потраплянні крапель іприту в очі їх промивають 2 % розчином соди (чайна ложка на склянку води) або чистою водою. Промивання очей необхідно проводити якнайшвидше, по можливості в перші секунди після зараження. Перед обробкою заражених ділянок шкіри й одягу видимі краплі іприту, не розмазуючи, обережно видаляють ватою або іншим матеріалом. При відсутності ІПП для видалення крапель БОР можуть бути застосовані бензин, гас, спирт та ін. Вони не знешкоджують БОР, а тільки розчиняють їх. Зняття БОР зі шкіри роблять обережними щіпкопо-дібними рухами. Найкращим засобом, що руйнує іприт, є розчин хлораміну. При ураженні люїзитом заражені ділянки шкіри обробляють рідиною ІПП, а за його відсутністю змащують протягом 1 - 2 хвилин настойкою йоду. Якщо перерахованих засобів знешкодження БОР бракує, заражені ділянки шкіри обмивають теплою водою з господарським чи зеленим милом, розчином питної соди. Обмивання, почате через 3 хв після зара-ження, може запобігти ураженню. При потраплянні БОР типу іприт у шлунок необхідно видалити її, викликаючи кілька разів блювоту. За можливістю для промивання шлунка використовують 2 % розчин соди, а при відсутності соди промивають чистою водою |
Задушливої дії (фосген, дифосген) |
Легко перетворюючись в газо- та пароподібний стан уражають головним чином органи дихання, спричиняю-чи набряк легень. Після отру-єння уражений відчуває соло-дкуватий присмак у роті, ка-шель, запаморочення й зага-льну слабість, прискорення дихання. Через якийсь час, після виносу потерпілого з осередку ураження, ці явища минають, а через 4…6 годин |
Перша допомога полягає у надяганні протигазу, наданні повного спокою та захисту від охолодження. Уражений не повинен ходити і працювати. З осередку його необхідно виносити, тому що кожен його рух підсилює набряк легень. При можливості треба забезпечити дихання киснем. Штучне дихання таким ураженим робити не можна. Для полегшення дихання ураженому розстібають комір, поясний ремінь та ін. При подразненні очей, носа, горла їх промивають (на незараженій місцевості) 2 % розчином соди чи теплою водою |
Продовження табл.2.5.
Речовина |
Ознаки ушкодження |
Перша медична допомога |
|
або ще раніше настає різке погіршення стану: розвиваєть-ся задишка, кашель з мокро-тинням, синюшне забарвлення обличчя, головний біль, запа-морочення, серцебиття |
|
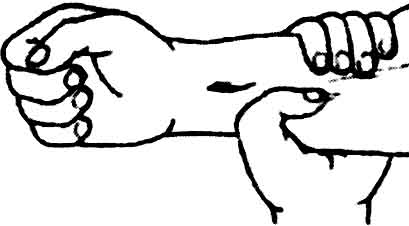
Таблиця 2.6. Пальцеве притиснення артерій при кровотечах
Послідовність дії |
Прийоми виконання |
Примітки, роз'яснення |
Скронева артерія |
||
Прощупати та притиснути по-верхневу скро-неву артерію |
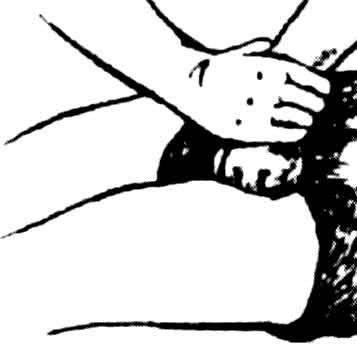
Знайти артерію в області скроні вище козелка вуха. Відчути пульсуючу пружну тонку трубку. 2 - 4-ма або великим пальцями притиснути артерію до скроневої кістки |
|
Лицьова артерія |
||
Прощупати та притиснути лицьову артерію |
Прощупати основу нижньої щелепи. На границі середньої і задньої її третини, спереду жувального м’язу знайти лицьову артерію. Відчути пульсуючу пружну тонку трубку. 2 – 3-ма або великим пальця-ми притиснути артерію до основи нижньої щелепи |
|
Сонна артерія |
||
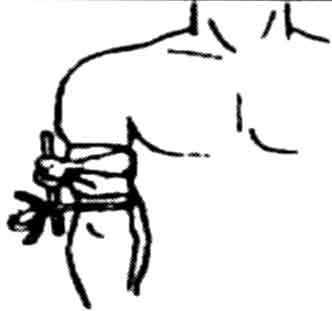
Прощупати та притиснути загальну сонну артерію |
Повернути голову постраждалого в протилежну сторону. В середині внутрішнього краю м'яза знайти загальну сонну артерію. Відчути пульсуючу пружну тонку трубку. 2 – 3-ма або великим пальцями в знайденій точці притиснути артерію до поперечного відростка VІ шийного хребця |
|
Підключична артерія |
||
Прощупати та притиснути підключичну артерію |
У середині надключичної області знайти підключичну артерію. Відчути пульсуючу пружну трубку. 2 – 3-ма пальцями притиснути артерію до бугорка І ребра. Притиснути артерію часто не вдається через глибоке залягання |
|
Пахвова артерія |
||
Прощупати та притиснути пахвову артерію |
Трохи відвести верхню кінцівку від тулуба. У пахвовій западині знайти артерію. Відчути пульсуючу пружну трубку. 2-3-ма або великим пальцями притиснути пахвову артерію до голівки плечової кісти |
|
Продовження табл. 2.6.
Послідовність дії |
Прийоми виконання |
Примітки, роз'яснення |
||
Плечова артерія |
||||
Прощупати та притиснути плечову артерію |
Відвести верхню кінцівку від тулуба. На передній по-верхні плеча знайти двоголовий м'яз плеча. У середній третині плеча у внутрішнього краю м'яза знайти плечову артерію. Відчути пульсуючу пружну тонку трубку. 2-3-ма пальцями притиснути плечову артерію до плечової кісти |
|
||
Променева артерія |
||||
Прощупати та притиснути променеву артерію |
В області променево-зап’ястного суглоба з боку великого пальця знайти променеву артерію. Відчути пульсуючу пружну трубку. 2 – 3-ма пальцями притиснути променеву артерію до променевої кістки |
|
||
Ліктьова артерія |
||||
Прощупати та притиснути ліктьову артерію |
У нижній третині передпліччя з внутрішньої сторони (з боку мізинця) на передній поверхні найти ліктьову артерію. Відчути пульсуючу пружну трубку. 2 – 3-ма або великим пальцями або притиснути ліктьову артерію до ліктьової кісти |
|
||
Стегнова артерія |
||||
Прощупати та притиснути стегнову артерію |
У середині пахової складки знайти стегнову артерію. Відчути пульсуючу пружну трубку. Кулаком притиснути стегнову артерію в знайденій точці до лонної кістки, допомагаючи собі іншою рукою |
|
||
Таблиця 2.7. Накладення кровоспинного джгута при ушкодженні кінцівки
Послідовність дії |
Прийоми виконання |
Примітки і роз'яснення |
Приготувати все необхідне для накладання джгута |
На навчальному столі підготувати гумовий джгут, косинку (рушник або інша м’яка тканина), аркуш паперу, олівець |
Для підкладки під джгут |
Зробити пальцеве притис-нення артерії на ураженій кінцівці |
Див. відповідну інструкцію |
|
Надати піднесене по-ложення ушкодженій кінцівці |
Підняти рукою пошкоджену кінцівку. Запропонувати помічникові (або самому потер-пілому) утримувати кінцівку в такому положенні |
При ушкодженні кисті цього робити не можна! |
Продовження табл. 2.7.
Послідовність дії |
Прийоми виконання |
Примітки і роз'яснення |
Визначити місце накладення джгута |
Вибрати ділянку кінцівки вище рани по якомога ближче до неї (див. рис. 3) |
|
На місце накладення джгута помістити підкладку |
Косинку (рушник або іншу тканину) скласти у вигляді широкої смуги. Круговими рухами обернути цю смугу навколо кінцівки в місці передбачуваного накладення джгута. Підкладка повинна бути рівною, без складок |
Можна викорис-товувати як підкладку одяг (рукав сорочки, штанину) |
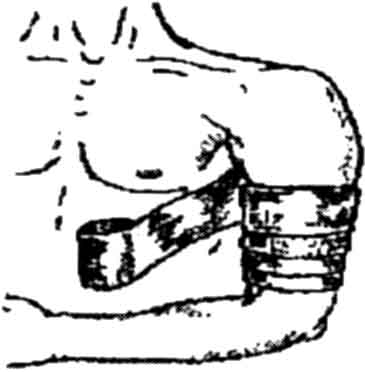
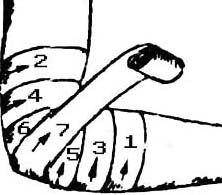
Накласти джгут |
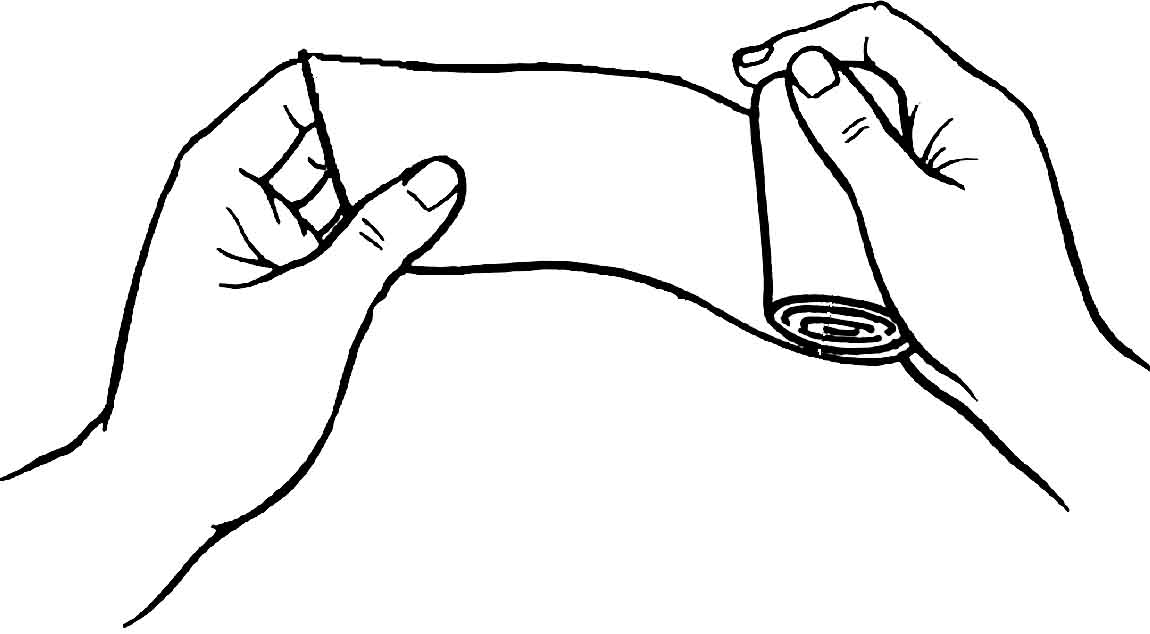
Узяти джгут у руки так, щоб права рука розташовувалася у того кінця джгута, де знаходиться ланцюжок, а ліва – відступаючи на 20...30 см до середини. Підвести джгут під кінцівку. Розтягти його. Зробити перший оберт навколо кінцівки, причому довгий кінець джгута накладати на короткий. Накласти наступні тури джгута черепицеподібно, кожен наступний – з меншим натягом |
Затягти тільки до зупинки крово-течі. Шкіру не защемляти! |
Закріпити джгут і під нього вкласти записку з часом накладання |
На невеликому аркуші паперу написати олівцем дату і час накладення джгута, прізвище людини, що накладала джгут. Вкласти записку під верхні тури джгута. Місце накладення джгута не закривати ні пов’язкою, ні одягом. У зимовий період поверх одягу, що вкутує кінцівку із джгутом, прикріплюється ще одна записка того ж змісту |
|
Таблиця 2.8. Накладення джгута-закрутки при ушкодженні кінцівки
Послідовність дій |
Прийоми виконання |
Примітки і роз'яснення |
|
Приготувати все необхідне для накладання джгута-закрутки |
Підготувати: підручний матеріал для закручення (носова хустка, шматок марлі, краватка, шарф, рушник), м'яку тканину, дерев'яну паличку, аркуш паперу, олівець |
Недопустимо використовувати провід, мотузку для прокладки під джгут |
|
Провести пальцеве притиснення артерії на ушкодженій кінцівці |
Див. табл.2.6, дод. 2 |
|
|
Надати ушкоджу-ній кінцівці піднесене положення |
Підняти ушкоджену кінцівку. Запропонувати помічникові (або самому потерпілому) утримувати кінцівку в такому положенні |
При ушкодженій кістці цього робити не можна! |
|
Визначити місце накладення джгута |
Вибрати ділянку кінцівки вище рани (якомога ближче до неї) аналогічно як для гумового джгута |
|
|
На місце накладання джгута помістити прокладку |
М'яку тканину скласти у вигляді широкої смуги. Круговими рухами обернути тканину навколо кін-цівки в місці передбачуваного накладення джгута. Розправити прокладку, щоб не було складок |
|
|
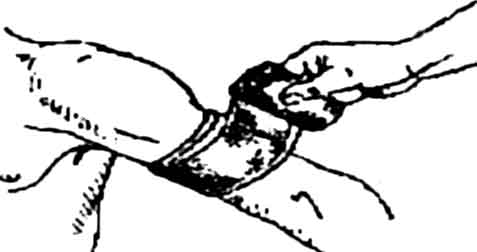
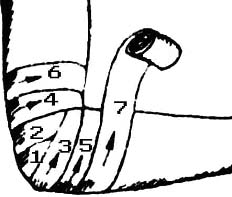
Накласти джгут-закрутку |
Підручний матеріал скласти у вигляді стрічки. Обв'язати нею уражену кінцівку поверх накладеної прокладки. Кінці зв'язати подвійним вузлом. У вузол вставити паличку. Обертати паличку, затягуючи джгут до зупинки кровотечі |
Під зав'язаними кінцями повинні проходити два пальці |
|
Закріпити джгут |
Кінці палички, щоб уникнути розкручування, прив'язують до пов'язки за допомогою бинта, шматочка марлі і т.д. (або довгими кінцями закрутки, що залишилися) |
|
|
Під джгут укласти записку з вказівкою часу накладення |
|
|
|
Таблиця 2.9. Накладання пов’язок
Пов’язка |
Методика накладання |
Примітки, роз’яснення |
Клейова |
Перев’язувальний матеріал фіксується на шкірі навколо рани за допомогою клею (лейкопластиру, наклейки) |
При накладанні пращевидної пов’язки на ніс та верхню губу два кінці проводять вище вушної раковини і зв’язують на поти-лиці, а два інших – нижче вуш-них раковин і зав’язують на шиї.
При накладанні на підборіддя нижні кінці проводять спереду вушних раковин і зв’язують у тім’яній ділянці, верхні – нижче вушних раковин, перехрещують під потилицею й крізь скроневу ділянку виводять на лоб і зв’язують |
Пращевидна |
Виготовляють з широкого бинта або шматка тканини довжиною 75…80 см. З обох кінців смужку розрізають так, щоб середня її частина довжиною 15…20 см залишилась цілою. Нерозрізану частину смужки накладають на уражену частину тіла в поперечному напрямку. Розрізані кінці з кожного боку перехрещують так, щоб нижня смужка стала верхньою, а верхня – нижньою і зв’язують з аналогічною смужкою з протилежної сторони |
Продовження табл. 2.9.
Пов’язка |
Методика накладання |
Примітки, роз’яснення |
Косинкова |
На верхню кінцівку. Руку згинають під кутом 90° у ліктьовому суглобі, підводять косинку під передпліччя верхівкою до ліктя, зав’язують кінці на шиї потерпілого, а верхівку обводять нав-коло ліктя ззаду наперед і закріплюють шпилькою. За допомогою косинки, особливо якщо їх декілька, можна зробити пов’язки на будь-яку частину тіла |
Промисловість випускає стандартну косинку розміром 135×100×100 см |
Бинтова |
Загальні вимоги: закрити хвору частину тіла; не порушити лімфо- і кровообіг; бути зручною для хворого. Правила накладання: Потерпілого в залежності від загального стану слід покласти або посадити в зручному положенні, щоб частина тіла, на яку накладається пов’язка, була нерухомою і доступною. Частині тіла, на яку накладається пов’язка, треба надати таке положення, в якому вона буде залишатися після накладання пов’язки. Під час бинтування людина, яка накладає пов’язку, повинна стояти обличчям до потерпілого і стежити за виразом його обличчя. Бинтування, як правило, виконують від периферії до центру, знизу догори і зліва направо, починаючи вище або нижче рани із закріплювального оберту бинта. Кожний наступний оберт бинта повинен покривати попередній на 1/2 або на 2/3 його ширини. Бинт розгортають, не відриваючи, по поверхні тіла. Бинтування виконують обома руками: однією розгортають головку бинта, другою розрівнюють бинт, який рівномірно натягують, щоб його оберти не згортались і не відставали від бинтованої поверхні. |
Головку бинта завжди тримають в правій руці; хвіст бинта в лівої руці; черевце бинта до себе, спинка бинта від себе.
Всього нараховують 7 класичних м'яких бинтових пов'язок: циркуляр-на (колова), спіральна, повзуча, хрестоподібна, черепашкові, колосо-видні (накладають на суглоби, пальці, верхні та нижні кінцівки); по-воротна (накладають на куксу, дистальні ділянки кінцівок) Розрізняють три види бинтів: 1. Ширина 5 см (вузькі) – застосо-вуються при накладанні пов’язок на пальці. 2. 7…9 см (середніх розмірів) – на голову, плече, передпліччя і гомілку. 3. 16…20 см (широкі). Для бинтування тулубу і стегна |
Продовження табл. 2.9.
Пов’язка |
Методика накладання |
Примітки, роз’яснення |
Бинтова |
При накладанні пов’язки на частини тіла, які мають форму конусу (гомілка, стегно, передпліч-чя) для щільного прилягання пов’язки необхідно після кожних 2…3 обертів бинту його перегина-ти. Наприкінці перев’язки бинт закріплюють такими способами: а) розірвані або розрізані кінці бинта зв’язують між собою, обводять навколо бинтованої час-тини тіла і зав’язують вузлом (вузол має бути на лицьовій стороні вище або нижче рани); б) перед початком бинтування залишають декілька сантиметрів бинта вільними, роблять перев’язку ушкодженої частини, кінець бинта доводять до початку і зав’язують; в) кінець бинта фіксують на останньому турі шпилькою (вузлом) |
|
Циркулярна (колова) |
Складається з декількох колових турів бинта, накладених один на одного, кожний наступний тур повністю перекриває попередній. Вона служить скріплювальним елементом будь-якої пов’язки |
|
Спіральна пов’язка |
Кожний наступний тур перекриває попередній на 1/2 або на 1/3 попередній. При накладанні висхідної – бинтують догори, низхідної – навпа-ки. Якщо спіральний хід бинта не співпадає з бинтованою ділянкою, накладають спіральну пов’язку з перегинами: повертають бинт ниж-нім боком догори, підтримуючи його нижній кінець. Перегини слід робити збоку від рани |
Накладається на кінцівки і тулуб
|
Повзуча пов’язка (різновид спіральної) |
Застосовують, якщо потрібно утримувати пере-в’язувальний матеріал на великій поверхні: тури бинта ведуть з проміжками, вони не перекрива-ються. Застосовується для закріплення великої кількості серветок з лікарськими препаратами, наприклад, у випадках опіку кінцівки. Поверх повзучої пов’язки накладають спіральну |
Вигляд пов’язки
|
Хрестопо-дібна (8-подібна) |
Зручна при бинтуванні потилиці, кисті, гомілковостопного суглобу: бинт фіксують круговими турами, а потім перехрещують у вигляді цифри 8 |
|
Продовження табл. 2.9.
Пов’язка |
Методика накладання |
Примітки, роз’яснення |
||
Черепашкова пов’язка |
Накладається на п’яти, ліктьовий і колінний суглоби. При накладанні розбіжної пов’язки закріплювальний тур роблять в області суглобу, а наступні – по черзі вище і нижче першого, пере-міщуючись кожного разу на 1/2 ширини бинта. В іншому випадку (збіжна) тури пов’язки поступово наближають до суглоба, поки не закриють його повністю |
збіжна розбіжна Розбіжну накладають при пошкодженні суглобу, збіж-ну – при травмуванні ділянок вище або нижче суглобу |
||
Оклюзивна (герметична) |
При проникних пораненнях грудної клітки для ліквідації відкритого пневмотораксу (пошкод-ження легень за якого повітря вільно входить і виходить з легень через рану) і переведення його у закритий. На рану, дотримуючись послідовності, накладають 1…2 серветки або 3…4 шари бинту, обгортки від індивідуального перев’язувального пакету або поліетиленову плівку. Поліетиленовий шар повинен переви-щувати марлевий шар на 3…4 см. Зверху на нього накладається шар вати |
Герметичну пов’язку можна накласти за допомогою липкого пластиру |
||
Таблиця 2.10. Способи іммобілізації та перенесення постраждалого при травмах різної локалізації
Місце травми |
Спосіб іммобілізації |
Положення при транспортуванні |
Спосіб перенесення |
Голова, шия |
З боку голови покласти згорнутий одяг, фіксований до нош |
На спині; при непритомності – лежачи на боку |
Стандартні або імпровізовані ноші |
Грудна клітка |
Не треба |
Напівсидячи |
Стандартні чи імпровізо-вані ноші з валиком з одягу під верхню частину тулуба |
Живіт |
Не треба |
Лежачи або сидячи в за-лежності від стану пос-траждалого та умов міс-цевості; холод на живіт; валик з одягу під коліна |
Стандартні або імпровізовані ноші |
Таз |
Ноги зв’язані між собою; під коліна підкласти згорну-тий одяг |
На спині |
Стандартні або імпрові-зовані ноші |
Продовження табл. 2.10.
Місце травми |
Спосіб іммобілізації |
Положення постражда-лого при транспортуванні |
Спосіб перенесення |
Хребет |
Не треба |
На спині або на животі |
Стандартні або імпрові-зовані ноші; при перене-сенні на спині обов’яз-ково жорсткий (дерев'я-ний) щит, на животі – валик з одягу під груди |
Плече |
Фіксувати променево-зап'ястний, ліктьовий і плечовий суглоби |
Позиція вільна; при загальній слабості – сидячи або лежачи |
Самостійне пересуван-ня; при загальній сла-бості – сидячи – на руках або лямках |
Перед-пліччя |
Шину накласти від паль-ців по тильній поверхні руки, зігнутої під кутом 90°, і зафіксувати бинтом (косинкою) |
Теж саме |
Теж саме |
Кисть |
Шину накласти по долон-ній поверхні кисті і перед-пліччя від кінчиків паль-ців до ліктьового суглоба; під пальці підкласти неве-ликій м'який валик |
Самостійне пересування |
|
Стегно |
Фіксувати 2 шинами: 1-а по внутрішній поверхні стопи, гомілки і стегна; 2-а по зов-нішній поверхні нижньої кінцівки і тулуба від стопи до підпахвової западини. Ноги зв'язані між собою |
На спині |
Стандартні або імпровізовані ноші |
Гомілка |
Накласти дві шини (перед-ню й задню) від верхньої третини стегна до п'ятки |
Сидячи, при загальній слабості – лежачі |
Лежачи – на стандарт-них або імпровізованих ношах, сидячи — на руках або лямках |
Стопа |
Накласти шину по підо-шовній поверхні стопи й задній поверхні гомілки від кінчиків пальців до верхньої третини гомілки; стопа до гомілки повинна бути під кутом 90° |
Позиція вільна |
Самостійне пересування за допомогою імпровізо-ваних костилів; сидячи – на руках або лямках |
ЗМІСТ
ВСТУП………………………………………………………….. |
3 |
|||
1. Критерії оцінки здоров’я людини……………. |
5 |
|||
1.1. Показники стану здоров’я людини……………………….. |
6 |
|||
1.2. Методика оцінки стану здоров'я людини за найбільш застосованими критеріями………………………………... |
7 |
|||
2. Умови безпечного харчування………………. |
10 |
|||
|
10 |
|||
|
11 |
|||
3. Невідкладна допомога при нещасних випадках……………………………………………………. |
13 |
|||
3.1. Принципи надання невідкладної допомоги при нещасних випадках………………………………………… |
13 |
|||
3.2. Відпрацювання методик надання допомоги……………... |
13 |
|||
4. Особливості ОРГАНІЗАЦІЇ ТА надання першої медичної допомоги У НС………………... |
23 |
|||
|
23 |
|||
|
24 |
|||
|
25 |
|||
|
32 |