
Лекция
Иммунология беременности и бесплодия
Общие положения
Механизмы поддержания толерантности матери к плоду
Иммунные реакции при несовместимости матери и плода по эритроцитарным антигенам
Иммунное невынашивание
Иммунное бесплодие
Общие положения
Накопленные к настоящему времени данные свидетельствуют о том, что беременность представляет собой уникальный иммунозависимый процесс. Ее течение регулируется как нервной и эндокринной системами, так и иммунной. Плод, развивающийся в организме матери, всегда аллогенен по отношению к ней. Это обстоятельство с иммунологических позиций позволяет рассматривать плод как особый вид аллотрансплантата. Иммунологическая несовместимость плода с матерью связана с тем, что один гаплотип антигенов гистосовместимости плод наследует от матери, а другой получает от отца, который и формирует плод аллогенным по отношению к матери, а матери дает возможность развивать иммунные клеточные и гуморальные реакции против плода. Пример наследования антигенов гистосовместимости приведен на рисунке 7-1.
-
Отец
Мать
I
A

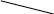 l
В 14 Cw2
DR3
l
В 14 Cw2
DR3Al B27 Cwl DR4
III
II
А9 В7 Cw4 DR1
A29 B5 Cw6 DR2
IV
Ребенок |
Генотип |
Фенотип |
|||
|
|
A |
В |
Cw |
DR |
1 |
I Al-B14-Cw2-DR3 |
1,1 |
14,27 |
1,2 |
3,4 |
|
III Al-B27-Cwl-DR4 |
|
|
|
|
2 |
I Al-B14-Cw2-DR3 |
1,29 |
5,14 |
2,6 |
2,3 |
|
IV A29-B5-Cw6-DR2 |
|
|
|
|
3 |
II A9-B7-Cw4-DRl |
1,9 |
7,27 |
1,4 |
4,1 |
|
III Al-B27-Cw1-DR4 |
|
|
|
|
4 |
II A9-B7-Cw4-DRl |
|
|
|
|
|
IV A29-B5-Cw6-DR2 |
9,29 |
5,7 |
4,6 |
1,2 |
Рис. 7-1. Наследование антигенов гистосовместимости.
Механизмы поддержания толерантности матери к плоду
Нормальная беременность является своеобразным иммунологическим «парадоксом». Несмотря на иммунологическую несовместимость матери и плода, матери в течение длительного времени удается поддерживать толерантность к плоду. Иммунологическое равновесие между матерью и плодом обеспечивает плацента.
Плацента имеет двоякое происхождение, материнское и эмбриональное, что, в свою очередь, предполагает возможность иммунной реакции со стороны матери на плаценту. Строение плаценты приведено на рисунке 7-2.

Рис.7-2. Строение плаценты
(по Ю.И. Афанасьеву, Е.Ф. Котовскому) 1,3 – плодная часть плаценты; 1а – слизистая соединительная ткань; 2- гемохориальное пространство, заполненное материнской кровью; 3- ворсинки хориона; 3а – фибриноид Рора; 4 – маточная часть плаценты (базальный слой слизистой оболочки матки); 4а – перегородка между лакунами; 5 – мышечная оболочка матки; 6 – пупочный канатик; 7 – эпителий амниона; 8 – собственный слой амниотической оболочки; 9 – амниотическая оболочка; 10 – мезенхима (соединительная ткань) хориона; 11 – цитотрофобласт; 12 – синцитиотрофобласт; 12а – фибриноид Ниттабуха; 13 – хориальная пластинка; 14 – кровеносный сосуд; 15 – децидуальные клетки; 16 – кровеносный сосуд в мышечной оболочке; А- пупочная артерия; В – пупочные вены.
Отсутствие в норме аллотрансплантационных иммунных реакций со стороны матери на плаценту объясняется отсутствием на трофобласте, покрывающем эмбриональную часть плаценты, классических антигенов HLA 1 и 2 класса, покрытием трофобласта фибриноидным слоем, состоящим из кислого мукопротеина с высоким содержанием сиаловых кислот, которые являются иммунологически инертными, и местной супрессией иммунных реакций факторами, вырабатываемыми плацентой. Кроме того, появляющиеся у матери во время беременности анти-HLA-антитела, не способны оказывать на плаценту цитотоксического действия в силу того, что на поверхности трофобласта присутствует фактор, инактивирующий С3-конвертазу, без которой активация комплемента, а следовательно, и реализация цитотоксического действия антител не возможны.
Структура плаценты не только не допускает развития иммунных реакций против самой плаценты, но и предотвращает их развитие в отношении плода. В последнем случае роль сводится к следующему: 1) к блокированию массированного проникновения антигенов плода в организм матери и антигенов матери в организм плода. Установлено, что малые количества лимфоцитов матери и плода также, как и некоторые белки крови и тканевые растворимые антигены, проникают через плаценту и приводят к изосенсибилизации матери и плода. Это, в свою очередь, как полагают, способствует формированию толерантности в системе «мать-плод». 2) к предотвращению контактов иммунокомпетентных клеток матери с тканями плода. Плацента разграничивает материнскую кровь с тканями плода; 3) к предотвращению проникновения больших количеств иммунных антител в организм плода; поступающие малые количества антител в организм плода, по-видимому, играют регуляторную роль. Известно, что антитела в физиологических количествах способны как стимулировать клетки, так и подавлять их функции через взаимодействия с их рецепторами. Например, известно, что антитела, взаимодействующие с рецепторами тиреостимулирующего гормона, способны активировать тиреоидные клетки и вызывать повышенную продукцию тиреоидных гормонов; 4) к сорбции анти-HLA-цитотоксических антител, выработанных к HLA-отцовскому гаплотипу. Как известно, такие антитела появляются у 20% женщин при первой беременности и у 80% женщин при второй беременности; 5) к местной супрессии иммунного ответа факторами, вырабатываемыми плацентой. Это осуществляется путем синтеза ин ситу гормонов с иммунодепрессивными свойствами, среди которых ведущую роль играют: хорионический гонадотропин, трофобластический бета 1-гликопротеин, плацентарный лактоген, прогестерониндуцирующий фактор, простагландин Е2. Эти факторы подавляют активность цитотоксических клеток (НК-клеток, Т-лимфоцитов) и вызывают супрессию макрофагов.
Активные процессы в фетоплацентарном комплексе, направленные на локальную иммуносупрессию, протекают в течение всей беременности.
Вторым естественным механизмом, сдерживающим развитие иммунных реакций со стороны матери в отношении плода, является снижение общей иммунореактивности. В конце беременности происходит перестройка функциональной активности иммунорегуляторных клеток, повышается число и функциональная активность клеток с супрессорными свойствами, снижается активность Т-хелперов, может наблюдаться снижение содержания в крови Т-общих лимфоцитов, снижение их бласттрансформирующей активности, в сыворотке крови появляются факторы с супрессирующими свойствами, происходит снижение активности факторов местного иммунитета. Изменение в системе иммунитета происходит под влиянием нейро-эндокринных перестроек в организме, которые наступают при беременности.
Факторы, способствующие иммуносупрессии при беременности, суммированы в таблице 7-1.
Таблица 7-1. Факторы иммуносупрессии при нормальной беременности
1. Белок ранней фазы беременности, "включающий" функцию Т-лимфоцитов-супрессоров. 2. Антиген ТLX, сенсибилизация к которому создает необходимый фон для развития механизмов супрессии. 3. Отсутствие на трофобласте классических антигенов системы НLА класса I, препятствующее созреванию трофобластспецифических Т-киллеров. 4. Наличие на трофобласте антигенов НLА локуса G, способствующее: а) созреванию Т-супрессоров; б) подавлению функции НК-клеток. 5. Регуляторная роль НК-клеток, способствующая реализации процессов плацентации. 6. Супрессия функции макрофагов. 7. Барьерная функция плаценты. 8. Роль плаценты как сорбента анти-НLА-антител. 9. Иммунорегуляторная роль плаценты, приводящая к созданию локальной иммуносупрессии за счет: а) хорионического гонадотропина; б) плацентарного лактогена; в) трофобластического бета-1-гликопротеина; г) прогестерониндуцированного фактора, который: — подавляет функцию НК-клеток; — подавляет продукцию ФНОα; — усиливает функцию Т-хелперов 2-го типа;
10. Онкофетальный альфа-фетопротеин, обладающий мощным иммуносупрессивным потенциалом. 11. Усиление функции Т-хелперов 2-го типа, приводящее к повышенной продукции: а) интерлейкина 4; б) интерлейкина 10; в) нецитотоксического Ig G1. 12. Снижение функции Т-хелперов 1-го типа, характеризующееся уменьшением продукции: а) интерлейкина 2; 6) гамма-интерферона; в) ФНОα; г) цитотоксических Ig G2а. |
