
- •Примерное меню диеты № Ов
- •Глава 7
- •7.1 Виды ран. Классификация
- •7.2. Признаки ранения
- •7.3. Заживление ран
- •7.4. Первая помощь при ранениях и принципы лечения
- •7.5. Организация работы в перевязочной
- •7.6. Выполнение перевязок
- •7.7. Выполнение манипуляции «снятие швов»
- •7.8. Экстренная специфическая профилактика столбняка
- •Глава 8
- •8.1. Понятие о травматизме
- •8.2. Ушибы, растяжения, разрывы
- •8.3. Вывихи
- •Алгоритм оказания доврачебной помощи при вывихах плеча и предплечья
- •8.4. Переломы костей
- •8.5. Первая помощь при переломах
- •Глава 9
- •9.1. Повреждения верхних и нижних конечностей
- •9.2. Общие принципы лечения переломов
- •9.3. Метод скелетного вытяжения
- •9.4. Металлоостеосинтез
- •9.5. Гипсовые повязки
- •9.5.1.1. Выполнение циркулярной гипсовой повязки
- •9.5.1.2. Приготовление гипсовых лонгет
- •9.6. Особенности сестринского процесса в травматологии
- •Глава 10
- •10.1. Ожоги
- •10.2. Ожоговая болезнь
- •10.3. Лечение ожогов
- •10.4. Первая помощь при ожогах
- •10.5. Хол одовая травма
- •Глава 11
- •11.1. Повреждения позвоночника и спинного мозга
- •I. По отношению к внешней среде:
- •Закрытые;
- •II. По отношению к спинному мозгу и его корешкам:
- •IV. По тяжести повреждений спинного мозга и его корешков:
- •V. По состоянию связочного аппарата позвоночного столба:
- •11.2. Повреждения костей таза
- •11.3. Алгоритмы оказания первой помощи
- •11.4. Сестринская помощь пациентам с повреждением псм после фиксации места перелома
- •11.5. Сестринская помощь пациентам с переломом
- •Глава 12
- •12.1. Анатомо-физиологические особенности головного мозга
- •12.2. Методы обследования в нейрохирургии
- •12.3. Классификация черепно - мозговой травмы
- •12.4. Формы черепно - мозговой травмы
- •12.5. Формы нарушения сознания при черепно-мозговой травме
- •12.6. Переломы черепа
- •12.7. Сестринская помощь пациентам с тяжелой чмт
- •12.8. Алгоритмы сестринских манипуляций
- •Глава 13
- •13.1. Алатомо-физиологические особенности грудной
- •13.2. Классификация повреждений грудной клетки
- •I. Закрытые повреждения
- •13.3. Закрытые повреждения грудной клетки
- •13.4. Открытые повреждения (ранения) грудной клетки и органов грудной полости
- •13.5. Пневмоторакс
- •13.6. Гемоторакс
- •13.7. Сестринская помощь при повреждениях грудной клетки и органов грудной полости
- •13.8. Алгоритмы сестринских манипуляций
- •Первая помощь:
- •Принципы лечения:
- •Причины:
- •Причины:
- •Причины:
- •Первая помощь:
- •1) Вызвать звуком струи воды рефлекторную реакцию мочеиспу- скания (в п/о периоде);
- •2) Вызвать скорую помощь при неэффективности пункта № 1. Принципы лечения:
- •Причины:
- •Первая помощь:
- •Компьютерная рентгенотомография (кт).
- •Радиоизотопное исследование (сцинтиграфия).
- •21.4. Повреждения органов мочевыделения 21.4.1. Повреждения мочевого пузыря и уретры
- •Классификация
- •Клинические признаки
- •Первая помощь:
- •Принципы лечения
- •21.5. Острый вторичный пиелонефрит
- •Принципы лечения:
- •5.1. Методы исследования
- •5.2. Повреждения прямой кишки
- •21.1. Анатомо-физиологические особенности мочевыделительной системы
- •21.2. Клинические признаки урологических заболеваний
- •I. Боль в области мочеполовых органов
10.3. Лечение ожогов
Лечение ожогов — очень трудная задача, особенно при глубоких и обширных поражениях. Квалифицированная помощь таким пациентам может быть оказана только в специализированных ожоговых центрах, где имеются специальные условия: палаты с определенным микроклиматом и абактериальной средой, возможность проведения массивной инфузионной терапии и различных методов кожной пластики. При этом возможно достижение положительных результатов даже при ожогах 50—65% площади тела.
Лечение пострадавшего от ожога складывается из местного воздействия на ожоговую рану и общего лечения, направленного накомпенсацию нарушенных или утраченных функций организма, предупреждение или устранение возникших осложнений.
10.3.1. Местное лечение ожогов
Местное лечение ожога начинается с первичного туалета ожоговой раны.
Первичный туалет выполняется только при небольших и неглубоких ожогах при отсутствии у пострадавшего признаков шока. Эта манипуляция выполняется после введения какого-либо обезболивающего средства (анальгина, промедола, кетамина).
Первичный туалет ожоговой раны заключается в осторожном, ми-нимальнотравматичном и щадящем очищении ожоговой поверхности, пузырей и окружающей кожи путем обмывания и протирания антисептическими растворами. Область ожога освобождается от загрязнения и висящих лоскутов эпидермиса, грязь и посторонние наслоения снимают марлевым шариком, смоченным в растворе новокаина. Не вскрывшиеся пузыри смазывают слабым раствором йодопирона, после чего подрезают ножницами у основания. Содержимое пузырей эвакуируют, эпидермис не срезают. Пузыри средних размеров и мелкие не трогают. После механической обработки на ожоговую поверхность накладывают мазевую повязку (с синтомициновой эмульсией, прополисовой мазью, левамиколем) или влажно-высыхающую.
Дальнейшее лечение проводится закрытым или открытым (безпо-вязочным) способом, что определяется конкретными условиями лечебного учреждения.
Закрытый способ лечения ожоговых ран. При этом способе лечения ожоговая поверхность закрывается повязками с различными лекарственными веществами (рис. 10.3). Выбор лекарственных средств для повязки зависит от степени ожога, фазы раневого процесса.
При ожогах I степени пострадавшие в лечение не нуждаются. Изредка накладывают холодные повязки с нейтральными мазями для уменьшения боли.
При ожогах II степени используются мази на водорастворимой основе, обладающие бактерицидным действием (левамеколь, диокси-коль и др.) Перевязки проводят редко, через 5—6 дней.
Если присоединяется инфекция, проводят дополнительный туалет раны — удаляют пузыри и накладывают влажно-высыхающие повязки с растворами антисептиков (хлоргексидин, борная кислота, диокси-дин, лавапат, плевасепт, повиаргол, мирамистин и др.)
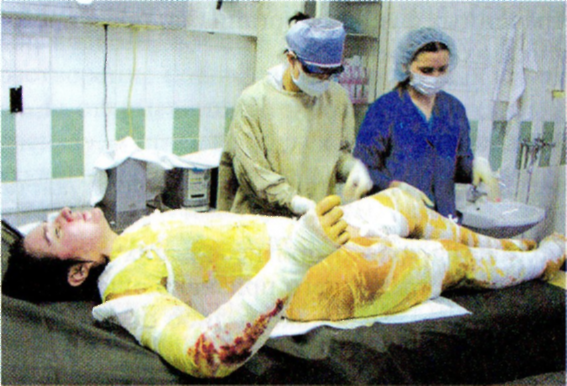
Рис. 10.3. Закрытый способ лечения ожоговых ран.
При ожогах 111А степени, если имеется сухой струп, проводят туалет кожи вокруг раны и накладывают сухую асептическую повязку. Если струп серовато-беловатого цвета, мягкий — используют влажно-высыхающие повязки с антисептиками, а также углеродные перевязочные материалы, которые обладают хорошей сорбционной способностью, уменьшают гнойное отделяемое, подсушивают струп и уменьшают интоксикацию организма. Через 2—3 нед струп отторгается; для борьбы с инфекцией, остающейся в ране, используют мази на водорастворимой основе.
С целью облегчить отторжение омертвевших тканей применяют протеолитические ферменты животного происхождения (трипсин, химотрипсин, панкреатин), бактериальные ферменты (стрептокина-за, коллагеназа), растительные ферменты (папаин и другие). Их не используют при сухих струпах, так как они не могут справиться с плотным ожоговым струпом.
После ликвидации гнойно-воспалительного процесса для ускорения заживления используют мазевые повязки. Окончательная эпите-лизация завершается через 3—4 нед. Если гнойное воспаление было выражено значительно, формируются грубые рубцы.
При глубоких ожогах IIIБ и IVстепени местное лечение направлено на ускорение отторжения некротических тканей. Проводят частые, вплоть до ежедневных, перевязки с антисептическими растворами. Для ускорения отторжения погибших тканей, для подготовки к операции используют кератолитические свойства 20% салициловой мази.
С момента расплавления ожогового струпа при каждой перевязке производится некроэктомия — удаляют участки размягченного струпа, применяют мазевые повязки, ультрафиолетовое облучение раны, гипербарическую оксигенацию.
Самостоятельное закрытие дефекта возможно лишь при небольших участках поражения, в большинстве случаев требуется оперативное лечение — кожная пластика.
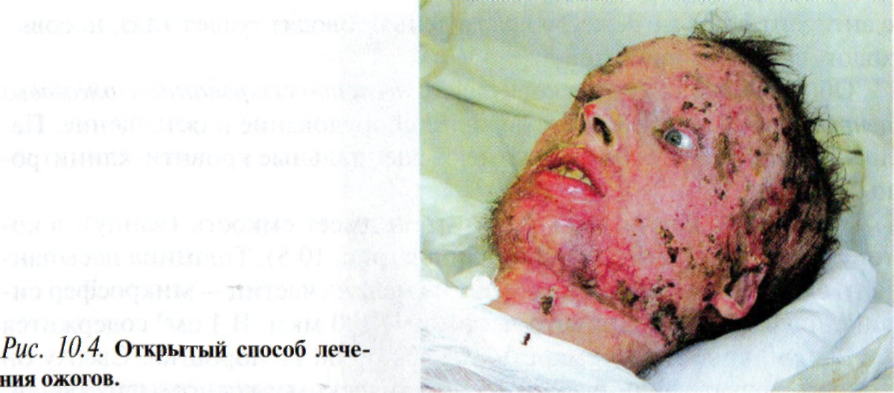
Открытый способ лечения ожоговых ран требует специального технического оснащения и возможен лишь в условиях специализированного ожогового центра (рис. Ю.4).
При этом способе стремятся к более быстрому образованию сухого струпа, который препятствовал бы попаданию инфекции и способствовал бы эпителизации дефекта.
С этой целью используют высушивающее действие воздуха, ультрафиолетовое облучение, обрабатывают ожоговую поверхность антисептиками с коагулирующими свойствами (5% раствор калия перманганата, спиртовой раствор бриллиантового зеленого и др.) и оставляют ее открытой.
В палатах устанавливают кондиционеры с бактериальными фильтрами, и подогретый до 39 °С воздух, очищенный от бактерий нагнетается в палату, где находится пациент. Обработку раневой поверхности коагулирующими антисептиками повторяют 2—3 раза в день. При таких условиях струп формируется в течение 24—48 ч, у пациента уменьшаются явления интоксикации, ускоряется эпителизация. Использование абактеральных терапевтических установок (АТУ-4, АТН-5) способствует процессам заживления ожоговых ран.
Пребывание пациента на кровати с воздушной подушкой устраняет сдавливание тканей под тяжестью тела, дополнительно не нарушает микроциркуляцию, предупреждает образование пролежней.
Открытым способом в основном лечат ожоги лица, шеи, промежности. Обожженную поверхность 3—4 раза в день смазывают мазями с антисептиком, не реже 2—3 раз в день проводят туалет глаз, носовых ходов,слуховых проходов.
Обширные тяжелые ожоги лечат в специализированных ожоговых центрах, имеющих соответствующее оборудование и оснащение. Палаты на одного-двух больных имеют специальные кровати-кл и нитроны.
Рис.
10.5. Кровать
Клинитрон.


мат. Постоянная струя теплого, сухого воздуха вокруг тела больного исключает появление мацерации кожи.
Фильтрующий экран (простыня) пропускает в сторону больного воздух, а от него жидкость (лимфа, пот, гной, моча). При контакте выделяемой жидкости с порошком рН микросфер повышается до 10, и они, склеиваясь с частицами выделений, образуют небольшие конгломераты, оседающие своей тяжестью на дно емкости (на съемное сито). Раз в неделю сито очищают и меняют фильтрующий экран.
Хирургическое лечение ожоговых ран. Все виды хирургических вмешательств при ожогах в зависимости от целей, которые они преследуют, делят на две большие группы.
/. Операции, направленные на улучшение течения раневого процесса, ускорение очищения раны и уменьшение интоксикации. В результате обожженные участки подготавливаются к кожной пластике.
Некротомию (рассечение струпа) производят при обширных стру-пах грудной клетки или конечностей, готовя пациента к последующему лечению кожной пластикой. Струп рассекают до кровоточащих тканей в нескольких местах, часто без обезболивания и часто в неотложном порядке, когда имеется опасность нарушения питания или затруднения дыхания.
Некроэктомия (иссечение нежизнеспособных тканей) применяется в сроки от 10—12 дней при ограниченных по площади глубоких ожогах (до 10% поверхности тела) и удовлетворительном общем состоянии пациента (отсутствие явлений шока, молодой возраст и т.д.). Образовавшийся дефект тканей закрывают кожно-пластическим путем.
Этапная некроэктомия при обширных и глубоких ожогах применяется значительно чаще, так как является щадящим и бескровным методом. Во время перевязок (после местной или общей ванны, способствующей размягчению струпа) производят постепенное, в несколько этапов, отсечение омертвевших тканей.
Ампутация конечности производится по жизненным показаниям при обширных и тяжелых ожогах. За последние 8—10 лет отмечается резкое увеличение пациентов с тяжелой и крайне тяжелой ожоговой травмой, при которой возникает необходимость в проведении ампутации.
2. Операции, имеющие целью закрытие ожоговых ран — разл ич ные виды пересадки (трансплантации) кожи.
В настоящее время для закрытия ожоговых ран применяются следующие способы:
пластика местными тканями,
свободная кожная пластика,
пластика лоскутом на питающей ножке,
применение культивированных аллофибробластов,
временное биологическое закрытие дефекта.
Пластика местными тканями применяется редко, так как возможна только при небольших по площади глубоких ожогах.
Свободная кожная пластика — это основной метод закрытия кожных дефектов ожоговой поверхности. Лоскут кожи иссекается с донорского места пациента (бедро, голень, ягодицы, живот, грудь) с помощью специального инструмента — дерматома. Чтобы кожным лоскутом можно было закрыть большую поверхность, его перфорируют, то есть делают в нем насечки, позволяющие растянуть лоскут (сетчатый лоскут). Применяют и повторное срезание кожных лоскутов с одного и того же донорского участка, пользуясь тем, что кожный покров на последнем восстанавливается через 10—15 дней.
Существует также метод «почтовых марок». Всю раневую поверхность закрывают после подготовки мелкими трансплантатами, которые в первые часы получают достаточное питание для хорошего их приживления. В дальнейшем островки, разрастаясь, сливаются между собой, образуя новый эластический покров. К сожалению, косметический эффект не безупречен, поэтому данную методику не применяют на лице, руках.
Применение культивированных аллофибробластов. Из клеток кожи эмбрионов на специальных средах выращиваются однослойные клеточные культуры и затем помещаются на раневую поверхность.
Временное биологическое закрытие дефекта. Необходимо для профилактики инфекции, прекращения раневой плазмопотери, стимуляции краевой эпителизации и подготовки к свободной пересадке кожи.
Все временные трансплантаты в последующем отторгаются. Их роль может выполнять кожа донора (аллодермопластика), кожа поросят (ксенотрансплантация) и так называемая синтетическая кожа. Она имеет два слоя, близка по своим свойствам к коже человека. Экссудат из раны собирается в пористом слое пленки и при перевязке удаляется. Материал обеспечивает вентиляцию раны, является защитным барьером. Имеется несколько разновидностей синтетической кожи — эпигард, синкавер, аэропласт-специаль и т.д.
10.3.2. Принципы общего лечения
Рациональное лечение обожженных не сводится только к местному лечению ожоговых ран тем или иным способом.
Для всех больных, поступивших в состоянии ожогового шока, необходимо выполнить «правило 3 катетеров». Первый катетер вводят в нос для подачи увлажненного кислорода, второй катетер — в мочевой пузырь для контроля за почасовым диурезом. Третий катетер вводят в центральную вену для проведения инфузионной терапии.
Пациентам, находящимся в шоке, первичный туалет ожоговой поверхности не производят до стабилизации их состояния или полного выведения из шока.
На каждого пациента медсестра заполняет лист динамического наблюдения, где через каждый час делает отметки о важнейших клинических показателях (пульс, АД и ЦВД, число дыханий, количество мочи, рвота и т.д.), а также о всех выполненных терапевтических мероприятиях.
Важнейшим противошоковым мероприятием на этом этапе лечения является адекватное обезболивание, проводимое врачом анестезиологом.
Пациентам ожогового отделения назначаются наркотические анальгетики (промедол, морфий, омнопон), проводится нейролепто-аналгезия (дроперидол с фентанилом). Поэтому медицинские сестры должны хорошо знать действие этих веществ, порядок хранения, учета и введения наркотиков (приказ МЗ № 330).
Другим важнейшим противошоковым мероприятием является адекватная инфузионная терапия (растворы лекарственных веществ вводят в центральные вены). Чаще всего катетер устанавливают в подключичную вену. Количество вводимых жидкостей определяется тяжестью шока с учетом лабораторных исследований. Как показывает практика, в среднем на каждого тяжелообожженного расходуется около 6 л инфузионных сред в сутки. Медицинские сестры ожогового отделения должны уметь собирать систему для внутривенного капельного введения жидкостей и осуществлять проведение инфузионной терапии. Для предупреждения осложнений, связанных с введением и длительным нахождением катетера в центральной вене, необходимо строго соблюдать правила асептики: изолировать катетер липким пластырем в области проведения через кожу и хорошо укрепить, чтобы уменьшить возможность его смещения, в катетер необходимо регулярно вводить антибиотики и антикоагулянты (на каждый литр раствора 5000 ЕД гепарина). Отсоединив капельницу, катетер необходимо заполнить 0,2 мл гепарина, разведенного в 2 мл физиологического раствора, и закрыть его просвет стерильной заглушкой.
Из-за расстройства терморегуляции у больных отмечается снижение температуры тела и озноб. К общим противошоковым мероприятиям относится согревание пациента, однако методы контактного согревания одеялами и грелками не применимы. Согревают пациента, помещая его под каркас с лампами синего света или помещая на функциональную кровать, создающую вокруг больного микроклимат с более высокой температурой, чем в палате в целом.
Если нет рвоты, то пациента следует поить горячим сладким чаем или кофе, щелочной минеральной водой или простым щелочно-соле-вым раствором (2 г питьевой соды + 2 г поваренной соли на 1 л воды). Жажда не должна утоляться бессолевыми жидкостями во избежание так называемого водного отравления.
Выбор противомикробных препаратов определяется видовым составом микрофлоры ожоговых ран и ее чувствительностью к антибиотикам. При наличии устойчивых форм стафилококковой инфекции применяют гипериммунную антистафилококковую плазму и антистафилококковый гамма-глобулин.
Для пациентов ожогового отделения одним из важнейших лечебных мероприятий является обеспечение психоэмоционального покоя. Обеспечивать покой обязан весь медицинский персонал клиники. Медицинские сестры должны помнить, что в ожоговом центре пересеклись десятки человеческих трагедий. Многим пациентам может потребоваться консультация психолога или психотерапевта. Медсестры должны разговаривать тихо, спокойно, доброжелательно с пациентами и их родственниками.
