
- •Одеський національний медичний університет
- •Затверджено
- •2. Цілі заняття:
- •2.2. Виховні цілі пов'язані з:
- •3. Міждисциплінарна інтеграція
- •Зміст заняття
- •6. Матеріали щодо методичного забезпечення заняття.
- •6.1. Матеріали контролю для підготовчого етапу заняття – збірник запитань
- •6.2. Матеріали методичного забезпечення основного етапу заняття
- •6.3. Матеріали контролю заключного етапу заняття
- •7. Література для викладача.
- •8. Література для студентів:
- •9. Тема наступного заняття.
- •Методичну розробку склав ___________________________/Дюжевф./
Зміст заняття
Боль — субъективное ощущение, в формировании которого участвуют механические, физиологические и химические механизмы. Различают рецепторы боли, проводники и центральные механизмы интеграции боли. Периферические болевые (ноцицептивные) рецепторы воспринимают раздражения, которые в ретикулярной формации и таламусе мозга трансформируются в болевые ощущения. В коре головного мозга они принимают специфический характер и проецируются на области, откуда поступило раздражение, в том числе на живот.
В регуляции болевой чувствительности принимают участие опиатный, дофаминергический и серотонинергический механизмы эндогенной противоболевой (антиноцицептивной) системы. Влияние механизмов противоболевой системы на болевые ощущения можно наблюдать на примере изменения симптомов при перфорации язвы двенадцатиперстной кишки, когда внезапно возникшие "кинжальные" боли в животе постепенно стихают в период "мнимого благополучия", несмотря на прогрессирование перитонита. Уменьшение интенсивности болей в этих случаях связано с активацией ан-тиноцицептивных механизмов. Субъективное "улучшение" состояния больного может ввести в заблуждение как самого больного, так и врача. Однако при анализе объективных клинических данных можно выявить четкие признаки прогрессирующего перитонита (учащение пульса и дыхания, вздутие живота, обусловленное парезом кишечника, лейкоцитоз).
При расспросе больного необходимо выяснить начало возникновения болей (внезапное, постепенное), распространение их с течением времени (начальную и более позднюю локализацию, иррадиацию), изменение их интенсивности и характера. Важно выявить связь болей с приемом пищи, изменением положения тела. Следует выяснить сопровождающие боль симптомы (диспепсические, дизурические явления, повышение температуры тела, изменение частоты пульса и дыхания, артериального давления).
Принято различать боли висцеральные, соматические, висцеросоматические.
Висцеральные боли исходят из органов брюшной полости, иннервируемых ветвями вегетативной нервной системы. Они возникают при растяжении (вздутии или спазме) полых органов пищеварительного тракта, мочевой системы, растяжении оболочек паренхиматозных органов (печень, селезенка). Висцеральные боли воспринимаются как диффузные, распространяющиеся в стороны от средней линии живота.
Боли, локализующиеся в надчревной области, обусловлены заболеваниями желудка, двенадцатиперстной кишки, печени, желчного пузыря, поджелудочной железы, селезенки.
Боли в мезогастральной области возникают при заболеваниях тонкой и толстой кишки, червеобразного отростка.
Боли в подчревной области возникают при заболеваниях левой половины поперечной ободочной кишки, нисходящей ободочной кишки, сигмовидной и прямой кишки. При почечной колике боли локализуются в поясничной области справа или слева.
Анализируя характер висцеральных болей, можно определить, какие слои стенки органа вовлечены в патологический процесс. Жжение наблюдается при воспалительных изменениях или дефектах слизистой оболочки органа. В этих случаях через поврежденный защитный барьер слизистой оболочки увеличивается обратная диффузия Н+-ионов и изменяется рН тканей стенки органа (например, при рефлюкс-гастрите, язвенной болезни, рефлюкс-эзофагите).
Чувство сдавления, сжатия возникает при спазме мышц полого органа (спастические боли). Висцеральные боли могут иметь приступообразный характер. Они проявляются коликой (желудочной, желчной, кишечной и почечной).

Схваткообразные боли (колика) вызваны усиленным сокращением гладкой мускулатуры полого органа, стремящегося преодолеть препятствие для опорожнения содержимого.
При острых приступах больной беспокоен, меняет положение, ищет позу, при которой боль стала бы менее интенсивной.
При пальпации болезненность неясно локализована, выражена незначительно. Во время приступов живот напряжен, между приступами — мягкий. Боли могут сопровождаться тошнотой, рвотой, бледностью кожных покровов, потливостью.
Соматические боли возникают при раздражении чувствительных волокон межреберных нервов, иннервирующих париетальную брюшину, брыжейки, малый сальник, а также при раздражении диафрагмальных нервов, иннервирующих диафрагмальную брюшину.
Соматические боли могут быть обусловлены:
воспалительной или опухолевой инфильтрацией брюшины, натяжением, трением измененных воспалительным процессом поверхностей;
раздражением брюшины желудочным и кишечным содержимым, желчью, панкреатическим соком, кровью, мочой;
повреждением межреберных нервов вне брюшины (гематома, инфильтрат, опухоль);
воспалением нервных корешков спинного мозга.
Локализация соматических болей соответствует месту раздражения париетальной брюшины (рис. 9.1). Они бывают режущими, жгучими, постоянными. Интенсивность соматических болей резко выражена при перфорации полого органа в свободную брюшную полость ("кинжальные" боли), при эмболии артерий и тромбозе сосудов брыжейки.
Иррадиация болей возникает при раздражении окончания межреберных нервов в париетальной брюшине или брыжейках. Знание типичных зон иррадиации, иногда расположенных далеко от пораженного органа, может помочь в распознавании заболевания (см. рис. 9.1).
Больной избегает движений, так как смена положения усиливает боль. При пальпации определяют зону болезненности, напряжение мышц передней брюшной стенки, иннервируемых соответствующими межреберными нервами. Сотрясение брюшной стенки вызывает боль, так как при этом изменяется степень растяжения брюшины (симптом Щеткина—Блюмберга). Переход висцеральной боли в соматическую является тревожным симптомом, указывающим на переход воспаления с одного из органов брюшной полости на париетальную брюшину. Примером является течение острого аппендицита. В начале заболевания, когда воспаление ограничивается только отростком, его висцеральной брюшиной, больной чувствует распространенную боль вокруг пупка, в это время нет напряжения мышц брюшной стенки. При переходе воспаления на париетальную брюшину и брыжейку червеобразного отростка боль перемешается в правую подвздошную область, становится острой, локализованной в правой подвздошной области. Появляется напряжение мышц и болезненность в правой подвздошной области.
При расспросе больного о болях в животе рекомендуется четко ставить вопросы, чтобы выяснить характер боли, ее локализацию. При нечеткой локализации — боль висцеральная. Точная локализация боли возможна при соматической боли. Необходимо выяснить периодичность или постоянный характер болей, факторы, провоцирующие боль: эмоциональное напряжение (при язвенной болезни двенадцатиперстной кишки), определенная пища (при язвенной болезни, при хроническом холецистите), горизонтальное или согнутое кпереди положение тела (рефлюкс содержимого желудка в пищевод при грыже пищеводного отверстия диафрагмы).
Диагностическое значение может иметь выявление факторов, устраняющих боли или уменьшающих их интенсивность.
Исследование больного всегда следует начинать с общего осмотра. По страдальческому выражению лица больного можно определить, что он испытывает боль. Бледная окраска кожи лица характерна для анемии, связанной с кровопотерей.
При осмотре глаз можно выявить желтушность склер, бледность конъюнктивы. Сухость слизистых оболочек ротовой полости, кожных покровов обычно выражена при заболеваниях, сопровождающихся нарушениями водно-электролитного баланса.
Осмотр живота проводят в вертикальном и горизонтальном положениях больного. В вертикальном положении нормальную конфигурацию живота характеризует умеренное западение подложечной (эпигастральной) области и некоторое выпячивание нижней половины живота. В положении лежа на спине у нетучного больного уровень передней стенки живота находится ниже уровня поверхности груди.
Равномерное выпячивание живота наблюдают при ожирении, скоплении жидкости в брюшной полости (асцит), при парезе кишечника. Неравномерное выпячивание брюшной стенки может быть при наружных грыжах живота, опухолях, исходящих из брюшной стенки, брюшной полости, непроходимости кишечника.
Изменения конфигурации брюшной стенки наблюдают при чрезмерном усилении перистальтики желудка и кишечника.
У больных, не страдающих ожирением, живот бывает втянутым вследствие резкого напряжения мышц передней брюшной стенки (симптом мышечной защиты, раздражения брюшины, обусловленный висцеромоторным рефлексом).
При наличии послеоперационных рубцов на брюшной стенке отмечают их локализацию, размеры, дефекты в брюшной стенке в области рубца (послеоперационные вентральные грыжи).
В пупочной области лучистое расположение извитых подкожных вен ("голова медузы") наблюдают при портальной гипертензии, т. е. затруднении оттока крови из воротной вены. Появление расширенных венозных анастомозов между бедренной и нижней надчревной венами в нижних боковых отделах живота свидетельствует о затруднении оттока крови по нижней полой вене.
При дыхании брюшная стенка равномерно поднимается на вдохе и опускается на выдохе. Отсутствие колебательных движений в какой-либо области или всей брюшной стенки во время дыхания наблюдают при защитном напряжении мышц в результате висцеромоторного рефлекса, возникающего при раздражении брюшины. Целесообразно проверять возможность активного надувания и быстрого втягивания живота. При острых воспалительных процессах в брюшной полости бывает невозможно надуть живот из-за резкого усиления болей и напряжения мышц брюшной стенки (симптом Розанова). При воспалительных процессах, локализующихся внебрюшинно (плевропневмония, диафрагмальный плеврит), надувание и втягивание живота возможны, несмотря на боли в животе. Симптом Розанова позволяет отличить острые воспалительные процессы в брюшной полости от внебрю-шинных. При кашле возникают боли в животе в области воспаленного органа. Это один из признаков раздражения брюшины. При кашле и натужи-вании можно увидеть выпячивания брюшной стенки в местах локализации наружных грыж.
Перкуссию живота производят, определяя границы печени, селезенки, размеры патологических образований в животе (опухоль, инфильтрат, абсцесс). Звонкий перкуторный звук возникает при скоплении газа в кишечнике (метеоризм), в брюшной полости (пнемоперитонеум), при перфорации полого органа, содержащего газ (исчезновение печеночной тупости).
Для выявления скопления в брюшной полости жидкости (асцит, экссудат, гемоперитонеум) проводят сравнительную перкуссию живота в положении больного на спине, а затем в положении на правом и левом боку. В положении на спине притупление перкуторного звука в боковых отделах живота свидетельствует о наличии жидкости в брюшной полости; в положении на боку зона притупления перкуторного звука на соответствующей половине живота увеличивается, а в области ранее определявшегося притупления появляется тимпанический оттенок перкуторного звука. В вертикальном положении больного перкуссию живота проводят в направлении сверху вниз по средней и среднеключичным линиям. Зона притупления перкуторного звука над лоном с вогнутой верхней границей является признаком скопления свободной жидкости в брюшной полости; зона притупления с верхней горизонтальной границей и тимпанитом над ней — признак скопления жидкости и газа; зона притупления перкуторного звука с выпуклой кверху границей — признак переполнения мочевого пузыря, увеличения матки, наличия кисты яичника.
Для выявления жидкости в брюшной полости применяют также метод ундуляции — определение волнообразного колебания жидкости, которое передается на противоположную сторону при нанесении коротких толчков по брюшной стенке. На боковую сторону живота врач кладет воспринимающую толчки ладонь. На противоположной стороне полусогнутыми пальцами другой руки производят отрывистые толчки, которые при наличии жидкости определяются на противоположной стороне воспринимающей ладонью. Чтобы избежать ошибочного заключения, надо исключить передачу толчка по брюшной стенке. Для этого врач просит больного или медицинскую сестру поставить кисть ребром по средней линии живота.
Локализацию воспалительного процесса уточняют, определяя зону максимальной перкуторной болезненности (признак местного раздражения брюшины). Постукивание полусогнутыми пальцами или ребром кисти по правой реберной дуге может вызвать болезненность в правом подреберье (симптом Грекова—Ортнера), наблюдающуюся при воспалении желчного пузыря, желчных протоков, патологических изменениях в печени.
Пальпация живота производится в различных положениях больного. При исследовании в горизонтальном положении на спине для расслабления мышц брюшной стенки больного просят согнуть ноги в коленных суставах и слегка развести их в стороны. Пальпацию производят таким образом, чтобы болезненное место, выявленное при опросе, перкуссии, было исследовано в последнюю очередь.
Напряжение мышц передней брюшной стенки и локализацию болезненности определяют при ориентировочной поверхностной пальпации. Для этого слегка надавливают ладонью на симметричные участки брюшной стенки. О напряжении мышц судят по сопротивлению, которое ощущается рукой во время пальпации. Исследование начинают с менее болезненной области. По степени выраженности напряжения мышц различают небольшую резистентность, выраженное напряжение, доскообразное напряжение мышц.
Напряжение мышц живота может иметь ограниченный или распространенный характер, является одним из наиболее важных симптомов воспаления брюшины, может наблюдаться при заболеваниях органов, расположенных внебрюшинно (диафрагмальный плеврит, нижнедолевая плевропневмония, инфаркт миокарда, почечная колика), а также при гематомах, гнойниках в забрюшинном пространстве.
Поверхностная пальпация живота выявляет наибольшую болезненность в зоне, соответствующей локализации воспаленного органа и прилежащей париетальной брюшины.
При перитоните обычно определяется симптом Щеткина—Блюмберга: для выявления этого симптома на брюшную стенку кладут ладонь. При надавливании на стенку живота кончиками пальцев ладони, лежащей на брюшной стенке, появляется болезненность, которая в момент внезапного отведения пальпирующей руки резко усиливается вследствие сотрясения воспаленной париетальной брюшины.
Брюшина более доступна для пальпации в области пупка, задней стенки пахового канала, пальцевом исследовании прямой кишки и влагалища. Возникающая при этом болезненность является признаком распространения воспаления брюшины на соответствующие области живота. ,
После поверхностной пальпации выполняют глубокую скользящую пальпацию живота по методу Образцова—Стражеско. Пальпацию внутренних органов живота следует проводить в такт с дыхательными движениями брюшной стенки в различных положениях больного: вертикальном, лежа на спине, на правом и левом боку. Изменение положения тела позволяет определить не только локализацию опухоли, но и ее смещаемость, распространенность.
Аускультация живота позволяет определить перистальтические кишечные шумы, усиление или резкое ослабление их, выявить систолический шум при стенозе крупных артериальных стволов и аорты. Стетоскоп помещают не только на типичную точку, расположенную на 1—2 см правее и ниже пупка, но и в других отделах. В норме кишечные шумы в виде приглушенного булькающего, переливающегося звука возникают через неравные промежутки времени с частотой 5—10 в 1 мин. Большая частота кишечных шумов, приобретающих звонкий тон, характерна для первой фазы механической непроходимости кишечника. Отсутствие кишечных шумов свидетельствует о парезе кишечника или паралитической непроходимости, наблюдающейся при перитоните.
Шум плеска жидкости является признаком скопления жидкости и газа в полых органах живота, он часто выявляется при непроходимости кишечника,
Аускультация по средней линии в верхней половине живота позволяет обнаружить систолический шум над аневризмой аорты, над висцеральными артериями при их сужении атеросклеротическими бляшками или компрессионных стенозах. Систолический шум при стенозе абдоминального отдела аорты выслушивается сразу ниже пупка и на 2 см слева от средней линии над подвздошными артериями — в зонах проекции их на брюшную стенку.
Пальцевое исследование прямой кишки позволяет определить тонус сфинктера, содержимое кишки (кал, кровь, слизь), состояние предстательной железы, матки. Также могут быть выявлены опухоли анального и нижнеампулярного отделов кишки, инфильтраты в малом тазу (при параректальных абсцессах), метастазы рака по тазовой брюшине (метастазы Шнитцлера), опухоли сигмовидной кишки, матки и яичников.
Исследование через влагалище проводят у всех женщин для выявления гинекологических заболеваний, опухолей органов малого таза, метастазов опухолей.
Инструментальные методы исследования.
Общие рекомендации к диагностике заболеваний органов живота
При расспросе больного необходимо детализировать характеристику каждого симптома, сгруппировать симптомы в синдромы, симптомокомплексы.
На основании анализа субъективных и объективных данных обследования следует произвести синтез признаков болезни, сформулировать диагностическую гипотезу о наиболее вероятных и менее вероятных заболеваниях.
Клиническое мышление врача позволяет целенаправленно выбирать дальнейшие методы исследования больного на каждом этапе. На основании анализа и синтеза результатов проведенных исследований больного формулируют клинический диагноз. В первую очередь записывают диагноз основного заболевания, по поводу которого больной поступил. Далее отмечают характер и степень функциональных нарушений, степень компенсации их или стадию болезни, наличие осложнений основного заболевания. Не следует забывать о фоновых и сопутствующих заболеваниях. Они включаются в развернутый клинический диагноз.
Клинический диагноз является основой для выбора наиболее информативных методов инструментального и лабораторного исследования, уточнения клинического диагноза и выбора оптимального лечения.
Термином "острый живот" обозначают внезапно развившиеся острые, угрожающие жизни заболевания органов брюшной полости, при которых требуется или может потребоваться срочная хирургическая или другого вида помощь. В редких случаях симптомы острого живота наблюдаются при заболеваниях органов, расположенных вне брюшной полости. Диагноз является временным, его выставляют в неотложной ситуации, когда нет времени и условий для детального исследования и нет возможности точно определить причину заболевания у пациента, нуждающегося в немедленной медицинской помощи.
Первичное врачебное обследование больного часто проводится вне стационара (на дому или в поликлинике). Задачей первичной диагностики "острого живота" является распознавание опасной ситуации и необходимости срочного лечения. При остром животе прогноз ухудшается с течением времени, поэтому больной должен быть срочно госпитализирован в стационар, где будут в ближайшее время проведены необходимые диагностические и лечебные мероприятия.
Основные клинические симптомы острого живота — боли в животе, рвота, кровотечение, шок, резкое повышение температуры тела, частоты пульса и дыхания — могут быть обусловлены следующими причинами.ф
1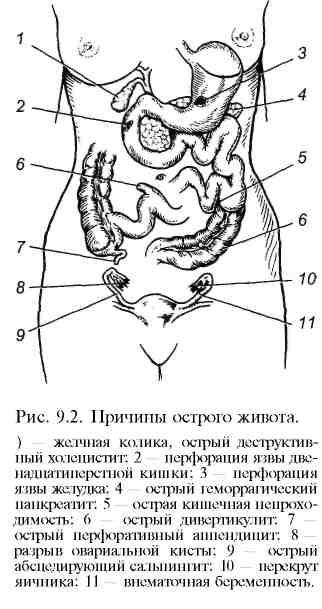 .
Внутрибрюшинные воспалительные
заболевания, требующие неотложной
операции (рис. 9.2):
.
Внутрибрюшинные воспалительные
заболевания, требующие неотложной
операции (рис. 9.2):
аппендицит и его осложнения;
механическая острая непроходимость кишечника (рак толстой кишки, спайки, наружные и внутренние ущемленные грыжи, инвагинация кишечника и др.) со странгуляцией брыжейки или без нее;
острый деструктивный холецистит;
перфорация язвы, дивертикула толстой кишки и других полых органов;
острый геморрагический панкреатит;
эмболия или тромбоз мезентериаль-ных сосудов;
перитонит и абсцессы брюшной полости (абсцедирующий сальпингит).
2. Острые желудочно-кишечные кровотечения:
кровоточащая язва желудка или двенадцатиперстной кишки;
варикозное расширение вен пищевода и кардии;
синдром Мэллори—Вейса;
геморрагический гастрит;
злокачественные и доброкачественные опухоли желудка, тонкой и толстой кишки;
аноректальные кровотечения.
3. Проникающие ранения и тупые травмы живота с повреждением селезенки, печени, поджелудочной железы, кишечника.
4. Заболевания органов брюшной полости, не требующие неотложной операции:
желудочно-кишечные (гастроэнтерит, пенетрирующая язва, острый холецистит и печеночная колика, гепатит, острая печеночная порфирия, иерсиниозы, псевдомембранозный энтероколит, карциноматоз брюшины);
гинекологические (сальпингит, дисменорея, боли внизу живота в середине менструального цикла);
почечные (почечная колика, пиелонефрит, инфаркт почки, паранефрит, острый гидронефроз).
5. Экстраабдоминальные (внебрюшинные) заболевания:
сердечно-сосудистые (инфаркт миокарда, расслаивающая аневризма аорты, перикардит, застойная печень, angina abdominalis, или брюшная жаба);
плевролегочные (пневмония, плеврит, эмболия легочной артерии);
урогенитальные (острая задержка мочи, заворот яичника);
-— неврологические (грыжа Шморля, или межпозвонкового диска);
поперечные параличи вследствие повреждения спинного мозга (миелит, травма), истерия;
повреждения опорно-двигательного аппарата (переломы позвонков, ребер);
прочие (диабетическая и уремическая комы, гемолитические и лейке-мические кризы, геморрагическая пурпура Шенлейна—Геноха, болезнь Верльгофа, острая порфирия, интоксикация при отравлении свинцом, мышьяком, коллагенозы и др.).
В первичное обследование больного входят следующие методы. Анамнез. Время и начало возникновения боли (внезапное, постепенное), локализация боли, диспепсические и дизурические явления, температура, перенесенные в прошлом заболевания органов брюшной полости и операции на органах живота.
При сборе гинекологического анамнеза следует обратить внимание на перенесенные гинекологические заболевания, менструальный цикл, время последней менструации. Причиной появления боли в животе в середине менструального цикла может быть апоплексия яичника, при задержке менструации следует исключить внематочную беременность.
Осмотр. Обращают внимание на вынужденное положение больного, беспокойство, частое изменение позы, адинамию, заторможенность, признаки обезвоживания (заостренные черты лица, сухость видимых слизистых оболочек, бледность, желтушность кожных покровов), выделения (характер рвотных масс и стула, примесь крови).
Медленное расправление кожи, взятой в складку, может расцениваться как признак снижения тургора кожи в связи с обезвоживанием организма.
Температура определяется чаще в подмышечной ямке или в прямой кишке, где она обычно выше.
Пульс, артериальное давление необходимо измерять повторно. Также обязательны исследование сердца, легких (перкуссия, аускультация).
При кровотечении, обезвоживании для определения дефицита объема жидкости, циркулирующей в сосудистом русле, можно ориентироваться на показатель индекса шока (I) по Алговеру (частоту сердечных сокращений делят на величину систолического артериального давления). Нормальный показатель индекса равен 0,5, показатель угрожающего шока — 1 , 0 , показатель шока — 1 , 5 .
При индексе шока, равном 1, объем циркулирующей жидкости ориентировочно уменьшен на 30%; при индексе до 1 , 5 потеря достигает 50%, а при индексе 2, когда частота сердечных сокращений достигает 140 в 1 мин, систолическое АД равно 70 мм рт. ст., объем циркулирующей жидкости уменьшается на 70%.
Исследование живота производят в соответствии с изложенными выше рекомендациями: осмотр, перкуссия, пальпация, исследование через прямую кишку и влагалище.
Не вводить наркотики и антибиотики до выяснения диагноза!
При шоке больному во время транспортировки в специализированной машине необходимо проводить противошоковые мероприятия.
Исследование больного в стационаре проводится по изложенным выше правилам.
Лабораторные исследования должны включать определение гемоглобина, гематокрита, количества лейкоцитов, эритроцитов, лейкоцитарную формулу, СОЭ, группу крови и резус-принадлежность, энзимы печени, поджелудочной железы, общий анализ мочи.
У больных с острым животом не всегда удается определить характер заболевания только по данным клинического исследования. Поэтому рекомендуется производить УЗИ всех органов брюшной полости и забрюшин-ного пространства. С помощью этого метода часто удается выявить патологические изменения, которые не проявляются четкими клиническими симптомами (доклиническая стадия развития болезни).
Рентгенологическое исследование. При поступлении производят рентгеноскопию грудной клетки и живота (от диафрагмы до симфиза) для выявления подвижности диафрагмы, скопления свободного газа под диафрагмой или в кишечнике (метеоризм), уровней жидкости в кишечнике (при непроходимости кишечника), затемнения (экссудат).
Рентгеноконтрастное исследование пищевода и желудка с пероральным введением водорастворимого контрастного вещества показано при подозрении на перфорацию желудка или двенадцатиперстной кишки. В ряде случаев возникает необходимость в ирригоскопии (при подозрении на толстокишечную непроходимость).
В трудных для диагностики случаях (воспаление, повреждения органа) производят лапароскопию. Практически она эквивалентна диагностической (пробной) лапаротомии.
При отсутствии аппаратуры можно рекомендовать простое исследование с так называемым "шарящим" катетером. В брюшную полость через небольшой разрез брюшной стенки по средней линии живота, на середине расстояния между пупком и симфизом вводят катетер, а по нему — небольшое количество изотонического раствора натрия хлорида в разных направлениях. Затем жидкость аспирируют и подвергают визуальной и лабораторной оценке. Примесь крови в промывной жидкости свидетельствует о внутри-брюшном кровотечении, появление в ней желудочного или кишечного содержимого — о перфорации полого органа, а появление мутного экссудата — о перитоните.
Дифференциальная диагностика. На основе жалоб, данных объективного и инструментального исследований необходимо в первую очередь исключить заболевания внебрюшинных органов, имитирующих острый живот: инфаркт миокарда, базальная плевропневмония, спонтанный пневмоторакс, почечная колика, капилляротоксикоз Шенлейна—Геноха. Затем выбрать оптимальную программу исследований для дифференциальной диагностики острых заболеваний органов брюшной полости. При современных возможностях инструментальной диагностики (УЗИ, рентгенологические и эндоскопические методы, лабораторные исследования) установить заболевание, вызвавшее клиническую картину острого живота, не представляет больших трудностей.
План та організаційна структура заняття
№ п/п |
Основні етапи заняття, їх функції та зміст. |
Навчальні цілі у рівнях засвоєння. |
Засоби навчання та контролю. |
Матеріали щодо методичного забезпечення наочності заняття, контролю знань тих, хто навчається. |
Терміни (у хвилинах або %) від загального часу навчання. |
1
2
3
|
Подготовительный етап
Основной этап
Заключительный этап |
Проверить знание студентов и их урівень підготовки
формування професійних вмінь, навичок, оволодіння навичками.., проведення ку рації, визначення схеми лікування, проведення лабораторного дослідження
контроль та етапи рівня професійних вмінь та навичок, підведення підсумків заняття, надання домашнього завдання
|
Семинар
Тестовые задани
Ежедневный опрос студенов, проверка практических навыков |
Работа с больными отделении общей и гастрохирургии
Проведение занятий в комнате практических навыков |
10%
60%
30%
|
