
Гомончук А. И.
ПРАКТИКУМ
ПО ОСНОВАМ
МЕДИЦИНСКИХ ЗНАНИЙ
Волгоград
2004 г.
ББК. 51. 1(2)5я7
П 691
Рецензент: Ледяев М. Я. доктор мед. наук, зав. кафедры
педиатрии ВМУ.
Составитель: Гомончук А. И. Практикум по основам медицинских знаний. Для студентов всех факультетов ВГПУ. Волгоград 2004. 88 с.
© Составитель: А. И. Гомончук, 2004 г
ПРЕДИСЛОВИЕ
Главной задачей обучения студентов ВГПУ по данному курсу является подготовка их к практической работе по оказанию медицинской помощи и уходу за поражёнными и больными в условиях возникновения очагов массового поражения, стихийных бедствий и крупных производственных аварий.
Подготовка студентов университета включает в себя теоретическое и практическое обучение.
Проведение каждого практического занятия по соответствующей теме должно начинаться с изучения литературы, справочных данных и ответов на контрольные вопросы для самостоятельной подготовки. Затем изучается содержание и методика выполнения всех практических навыков, которые будут отрабатываться на предстоящем занятии. Удобнее готовиться к занятию в специализированных кабинетах. Важно чётко представлять содержание каждого навыка, который отрабатывается на занятии и последовательность практических действий, составляющих каждый навык. На занятии преподаватель в замедленном темпе выполняет каждое действие, чтобы создать у студентов «зрительный образ навыка» в целом. Затем преподаватель и студенты одновременно выполняют все практические действия по данному навыку. Когда все практические навыки, включённые в данную тему, будут студентами освоены, каждый из них получает соответствующую ситуационную задачу, решает её, выполняя необходимые навыки, и отчитывается перед преподавателем.
В практикуме подробно изложены основные приёмы и методы оказания первой помощи при ранениях, ожогах, кровотечениях, закрытых повреждениях. Поставлена задача обучить студентов методике проведения искусственного дыхания и закрытого массажа сердца. Изложены правила выполнения подкожных и внутримышечных инъекций и основные приёмы выноса и транспортировки пострадавших и больных.
РАНЫ. ДЕСМУРГИЯ.
Учебная цель:
Научить накладывать повязки на различные части тела.
Материальное оснащение учебного класса:
таблицы и схемы по теме, бинты (7 см, 8,5 – 10 см, 20 см), косынки, клеол, палочки, ножницы, индивидуальный перевязочный пакет, бактерицидный пластырь, трубчатые бинты №1 – 8.
После изучения темы студент должен знать:
— классификацию повязок по их характеру и назначению;
— общие правила наложения повязок;
— правила пользования индивидуальным перевязочным пакетом;
— основные виды повязок, накладываемые на различные участки туловища, голову, конечности;
— правила наложения окклюзионной (герметизирующей) повязки на грудную клетку;
— порядок наложения косыночных и контурных повязок.
После проведения практических занятий студент должен уметь:
— использовать в практической деятельности приобретенные знания по десмургии;
— накладывать типичные мягкие повязки на голову: («чепец», шапка Гиппократа, «уздечку»); на область глаз, подбородка, шеи; на грудную клетку (повязка Дезо); спиральную повязку с «портупеей»; поддерживающую повязку на молочную железу; на живот и таз: спиральную, колосовидную на тазобедренный сустав и паховую область; на конечности: спиральную (пальцы кисти, стопы, предплечье, голень), возвращающуюся (на кисть, стопу), черепашью (на локтевой, коленный суставы), восьмиобразную повязку на голеностопный сустав;
накладывать косыночные и контурные повязки.
Десмургия (греч.desmos связь, повязка и ergon –дело) – руководство к наложению повязок. Искусство фиксации перевязочного материала относится к наиболее древним навыкам в медицине. В многочисленных сведениях по лечению ран в древности содержатся сведения по использованию в качестве фиксирующих материалов липкого пластыря, смол, холста (Гиппократ, Гален, Цельс). Велики заслуги в десмургии Н. И. Пирогова. В своих трудах он описал все разновидности перевязочного материала и способы его закрепления. В XX столетии была опубликована фундаментальная работа по десмургии Г. И. Турнера. И в наше время учение о повязках непрерывно развивается. На российском рынке появился набор перевязочных средств для местного лечения ран. Способ местного лечения ран зависит от фазы и течения раневого процесса. При этом в ране создаются покрытия с заранее заданными и регулирующими свойствами. В первой фазе раневого процесса (фаза воспаления) одним из перспективных методов является сорбционно-аппликационная терапия, основанная на очищении инфицированной раны за счёт физической адсорбции и использования активных сорбентов (гелевин, листовой волокнистый сорбент (ЛВС), комупол и др.). Они позволяют предотвратить инфицирование первично загрязнённых травматических ран и отсрочить первую врачебную помощь. Появились современные лекарственные перевязочные средства с биологически активными сорбентами, антибиотиками и ферментами (лизосорб, колавин). Эти современные перевязочные материалы всё чаще стали применяться при оказании первой медицинской помощи при ранениях и ожогах.
Под повязкой следует понимать комплекс средств, используемых с целью защиты ран и патологически изменённых поверхностей кожи от воздействия внешней среды, а также использование перевязочного материала с целью обеспечения гемостаза, иммобилизации или устранения порочного положения части тела. Существует и более простое определение повязки. Это способ укрепления перевязочного материала.
Под термином «перевязка» понимают процесс наложения или смены лечебной повязки. Она состоит из снятия ранее наложенной повязки, туалета вокруг раны или воспалительного очага, лечебных манипуляций в ране (промывание раны антисептиками, иссечение омертвевших участков ткани, введение в рану лекарственных препаратов и наложения стерильной повязки).
Повязка, накладываемая на тело, как правило, состоит из двух частей: стерильного материала, накладываемого на рану для получения лечебного эффекта, и фиксирующего перевязочного материала. В качестве фиксирующего материала используют бинт (марлевый, сетчатый, трикотажный трубчатый, эластический), лейкопластырь, матерчатые косынки, клей (клеол, коллодий и др.).
По характеру и назначению повязки бывают:
простые мягкие: защитная, лекарственная;
гемостатическая (давящая);
иммобилизирующая (обездвиживающая): транспортная и лечебная;
корригирующая.
Чаще всего применяют бинтовые повязки. Для этих повязок применяют марлевые бинты разной длины и ширины.
Виды перевязочного материала.
Накладываются повязки с помощью различного перевязочного материала. Основным перевязочным материалом является марля и вата. Марля употребляется в виде бинтов, салфеток, тампонов, шариков.
Салфетки – разные по величине кусочки марли, сложенные вдвое, с загнутыми внутрь краями, чтобы отдельные нити не оставались в ране. Салфетки могут быть размером: 10х5, 30х10, 50х15 см. Они используются при операции с целью защиты операционного поля, при наложении повязок на рану, в качестве компрессов.
Тампоны – полоски марли, сложенные в 4 раза с загнутыми краями внутрь. Величина их также различна: длиною до 50 см и более, шириной от 1 до 10 см. употребляются они для тампонирования раневых полостей с целью остановки кровотечения, дренирования их, для отсасывания раневого отделяемого, гноя.
Марлевые шарики – небольшие кусочки марли, сложенные в комочки в виде треугольной шапочки. Употребляются шарики для осушения раны.
Из марли и ваты готовят ватно-марлевые полоски (наклейки). Между двумя слоями марли укладывается тонким слоем вата и ножницами режутся полоски нужных размеров. Они применяются для закрытия чистых зашитых ран. Поверх полоски накладывается кусок марли, которая фиксируется кожным клеем – клеолом или коллодием.
Вата применяется как белая (гигроскопическая), так и серая. Последняя только задерживает тепло и используется, в основном, для компрессов, подкладывается под гипсовые повязки, транспортные шины.
Правила наложения мягкой бинтовой повязки.
Во время наложения повязки больному (раненому) следует придать удобное положение: он должен удобно сидеть или лежать, иначе под влиянием травмы и усталости он будет менять позу, что отразится на правильности бинтования. Та часть тела, на которую накладывают повязку, должна быть неподвижна, ибо при каждом движении больного будут смещаться ходы бинта, что препятствует их правильному наложению. Бинтуемая часть тела (это особенно относится к конечностям) должна находится в том положении, в каком она будет после бинтования.
Бинтуемая часть тела должна находится в среднефизиологическом положении: пальцы – вытянуты, кисть – выпрямленной, стопу устанавливают под прямым углом к голени, голень слегка сгибают в коленном суставе под углом 160°; бедро отводят в тазобедренном суставе, локтевой сустав сгибают под углом 90°; плечо отводят от туловища при помощи валика, помещенного в подмышечную впадину).
Бинтующий располагается лицом к пострадавшему так, чтобы иметь возможность постоянно оценивать его состояние и по выражению лица видеть, не причиняют ли ему боль;
При бинтовании нельзя касаться руками раны, нельзя удалять из раны инородные тела глубоко расположенные в ней и промывать рану водой. Во всех случаях рана должна быть прикрыта стерильной салфеткой.
Бинтование начинается с закрепляющего хода бинта и производится, как правило, от периферии к центру, слева направо (по ходу часовой стрелки). В бинтовании участвуют обе руки: правой развёртывают головку бинта, а левой удерживают повязку и расправляют ходы бинта. Раскатывают бинт по бинтуемой поверхности тела, с равномерным натяжением по всей длине конечности, без складок, не отрывая рук от нее и не растягивая бинт в воздухе. Каждый последующий оборот бинта должен прикрывать предыдущий на ½ или 2/3 его ширины. Конец бинта укрепляют обычно на здоровой стороне и вместе, где узел не будет беспокоить больного. Разорванный по длине конец бинта обвязывают вокруг забинтованной части или закрепляют с помощью булавки выше или ниже места ранения.
Окончив бинтование необходимо проверить, правильно ли наложена повязка: достаточно ли хорошо закрывает больную часть тела. Следует узнать у больного, не давит ли повязка, не слишком ли туго она наложена, так как в последнем случае на конечности ниже повязки вскоре появляются посинение и отёк.
Основные типы бинтовых повязок. Существует несколько основных типов бинтовых повязок, из сочетания которых образуются более сложные, применяемые на все части тела.
Простая круговая (циркулярная) повязка, удобная для бинтования небольших ран на участках тела, имеющих цилиндрическую форму (плечо, шея, запястье, нижняя треть голени, лоб, живот). Конец бинта накладывается на бинтуемую часть тела, удерживается левой рукой, а разматывается бинт так, чтобы его обороты ложились один на другой, прикрывая друг друга целиком.
Спиральная повязка накладывается на цилиндрические и конические участки тела (голень, предплечье, плечо, туловище) на значительном протяжении. После 2 – 3 циркулярных закрепляющих ходов, бинт ведут в косом направлении (спиральном), лишь частично на 2/3, прикрывая предыдущий ход. Бинтование производится снизу вверх (восходящая повязка) или сверху вниз (нисходящая повязка). Если толщина конечности не везде одинакова, то ходы такой повязки не прилегают плотно к телу и при наложении её допускаются перегибы, по одной или двумя вертикальным линиям и в стороне от зоны повреждения. Перегибы производят каждые 1 – 2 оборота бинта следующим образом. Ведут бинт несколько более косо, чем нужно для спиральной повязки. Большим пальцем левой руки придерживают нижний край бинта, раскатывают немножко головку бинта и перегибают его по направлению к себе так, чтобы верхний край его стал нижним. В дальнейшем опять накладывают простую спиральную повязку или вновь прибегают к перегибам, смотря по надобности.
Ползучая повязка применяется для фиксации большого по площади перевязочного материала, как предварительный этап перед наложением другого вида повязки или наложением гипса и шин. Начинают бинтование с циркулярной повязки на периферическом конце конечности и накладывают бинт косо в проксимальном направлении. При этом между отдельными турами остаётся пространство, равное ширине бинта. Дойдя до конца конечности, бинт закрепляют 2 – 3 циркулярными турами и также косо возвращаются к началу бинтования.
Крестообразная или восьмиобразная повязка, называемая так по своей форме или ходам бинта, описывающим восьмёрку, используется для наложения повязок на лучезапястный и голеностопный суставы, грудь, затылок и заднюю поверхность шеи. Круговыми ходами (1 – 2) бинт укрепляют вокруг указанных частей тела. Ходы бинта идут в виде цифры «8» и перекрещиваются на одном месте. Заканчивается бинтование круговым ходом на бинтуемой части тела.
Сходящаяся и расходящаяся (черепашья) повязка очень удобна для наложения в области локтевого и коленного суставов. В области слегка согнутого коленного сустава или локтевого сустава согнутого под углом 900, расходящаяся повязка начинается с кругового хода вокруг сустава, затем идут подобные же ходы ниже и выше предыдущего. Ходы перекрещиваются в подколенной ямке или локтевом сгибе, расходятся в обе стороны от первого циркулярного хода и, прикрывая один другой, всё более закрывают область сустава. Сходящаяся повязка начинается с круговых ходов расположенных выше и ниже сустава и перекрёщивающихся в подколенной ямке или локтевом сгибе. Следующие ходы идут так же, как и предыдущие, приближаясь друг к другу и к наиболее выпуклой части сустава, пока не будет закрыта вся область.
Колосовидная повязка применяется для бинтования плечевого сустава, области ключицы, подмышечной области, тазобедренного сустава и других областей, имеющих сложное анатомическое строение. Ходы бинта идут в виде «8», но каждый очередной тур бинта накрывает предыдущий лишь частично и место перекрёста находится на одной линии.
Возвращающаяся повязка накладывается на культю после ампутации конечности, кисть, стопу. Вначале бинт укрепляют в поперечном направлении, делают перегиб, проводят с передней поверхности на заднюю и укрепляют поперечными турами бинта.
Кроме того, существуют специальные бинтовые повязки для головы, верхней и нижней конечностей, повязка Дезо при переломах ключицы, повязка поддерживающая одну или обе молочные железы, повязки на грудь, живот, паховую область и др. Все эти повязки предназначены, в основном, для закрепления перевязочного материала и поэтому их называют укрепляющими. К этому типу повязок относятся: лейкопластырная, клеевая (коллодийная и клеоловая), косыночная, пращевидная и Т-образная. Кроме этого по своему назначению применяют давящие и окклюзионные повязки.
Давящая повязка предназначена для равномерного давления на рану при капиллярном или венозном кровотечении.
Окклюзионная (герметическая) повязка накладывается при проникающих ранениях груди. Герметизация раны достигается заклеиванием раны лейкопластырем или укрытием её воздухонепроницаемым материалом внутренней стороной прорезиненной оболочки индивидуального перевязочного пакета (ИПП), клеёнкой, целлофаном, с последующим наложением повязки с утолщённым слоем ваты или марли.
Техника применения индивидуального перевязочного пакета. Пакет состоит из двух ватно-марлевых подушечек размером 32х17,5 см, бинта шириной 10 см и длиной 7 м. Одна подушечка пришита на конце бинта, а другая свободно по нему передвигается. Свёрнутые подушечки и бинт пакета стерильные, завёрнуты в пергаментную бумагу и вложены в герметичный чехол из прорезиненной ткани, целлофана или пергаментной бумаги. Существует ИПП мирного (в одной бумажной упаковке) и военного времени (имеет две оболочки: наружную прорезиненную и внутреннюю – бумажную). В пакет вкладывается булавка. На чехле указаны правила пользования пакетом.
П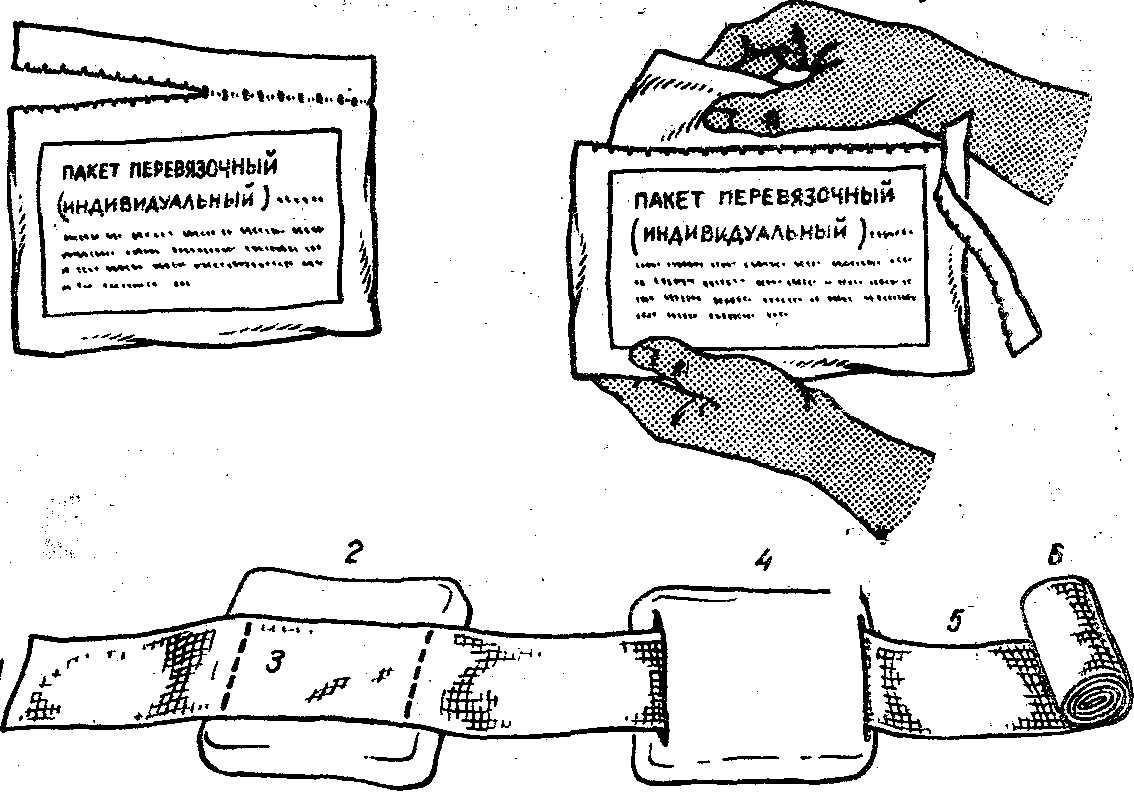 ри
наложении повязки пакет берут в левую
руку, а правой рукой по надрезу вскрывают
наружный чехол и вынимают внутреннюю
упаковку. Предварительно вынув булавку,
снимают бумажную обёртку и развёртывают
перевязочный материал, не касаясь руками
внутренней поверхности подушечек.
Оказывающий помощь может браться руками
только за прошитую цветными нитками
поверхность подушечек. Подушечку
прибинтовывают бинтом, концы которого
закрепляют булавкой. При сквозных
ранениях подвижную подушечку перемещают
по бинту на нужное расстояние, что
позволяет закрыть входное и выходное
отверстие раны. При необширных ранах
подушечки накладывают одну на другую,
а при ожогах рядом. Наружный прорезиненный
чехол,
внутренняя поверхность которого
стерильна, используется для наложения
герметических повязок.
ри
наложении повязки пакет берут в левую
руку, а правой рукой по надрезу вскрывают
наружный чехол и вынимают внутреннюю
упаковку. Предварительно вынув булавку,
снимают бумажную обёртку и развёртывают
перевязочный материал, не касаясь руками
внутренней поверхности подушечек.
Оказывающий помощь может браться руками
только за прошитую цветными нитками
поверхность подушечек. Подушечку
прибинтовывают бинтом, концы которого
закрепляют булавкой. При сквозных
ранениях подвижную подушечку перемещают
по бинту на нужное расстояние, что
позволяет закрыть входное и выходное
отверстие раны. При необширных ранах
подушечки накладывают одну на другую,
а при ожогах рядом. Наружный прорезиненный
чехол,
внутренняя поверхность которого
стерильна, используется для наложения
герметических повязок.
При оказании первой медицинской помощи (в очагах массовых санитарных потерь) могут быть использованы асептические повязки, которые выпускаются промышленностью в виде: большой асептической повязки, состоящей из ватно-марлевой подушки (65х43 см) и пришитых к ней фиксирующих тесёмок, малой асептической повязки, состоящей из ватно-марлевой подушки (56х29 см) и марлевого бинта шириной 14 см и длиной 7 м. Техника накладывания повязок с помощью малой и большой стерильной повязки та же, что и перевязочным пакетом. Их целесообразно использовать при обширных ранах и ожогах.
А. Повязки на голову. При травмах головы на рану могут накладываться различные типы бинтовых повязок, повязок с использованием косынок, стерильных салфеток и липкого пластыря. Выбор типа повязки зависит от расположения и характера раны. При ранениях волосистой части головы применяются повязки: «шапочка Гиппократа» и повязка «чепец».
Повязка «шапочка Гиппократа» накладывается двумя способами (двуглавым и обычным бинтом). Если повязка накладывается двуглавым бинтом, то концы двух бинтов сшивают или связывают:
г
 оловки
бинта берутся в правую и левую руку, а
полоску бинта между ними прикладывают
ко лбу, затем оба бинта ведут над ушами
на затылочную область, где под затылочным
бугром ходы бинта перекрещиваются,
меняя в руках головки бинта;
оловки
бинта берутся в правую и левую руку, а
полоску бинта между ними прикладывают
ко лбу, затем оба бинта ведут над ушами
на затылочную область, где под затылочным
бугром ходы бинта перекрещиваются,
меняя в руках головки бинта;правой рукой ведут головку бинта через свод черепа, левой повторяют циркулярный ход с затылка на лоб. На лбу циркулярный ход ведут поверх другого хода бинта, покрывающий свод головы, который перегибают и возвращают опять же через свод на затылочную область, где повторяют тот же приём. Так укрывают всю волосистую часть головы. Концы бинтов закрепляют узлом. Таким образом, одной головкой бинта на протяжении всей повязки делают круговые ходы через лоб и затылок, укрепляя вертикальные ходы второй головки, покрывающей свод черепа.
Накладывание повязки обычным бинтом (с одной головкой) проводится следующим способом:
— накладывают 1—2 закрепляющих тура бинта через лобные и затылочные бугры;
— спереди делают перегиб бинта и ведут его до затылка, перекрывая закрепляющие ходы бинта на 1/2 или 2/3;
— на затылке снова делают перегиб и ведут бинт с другой стороны головы до области лба;
— делают круговой ход бинта;
— затем накладывают точно так же остальные ходы бинта, пока не закроют полностью волосистую часть головы;
— закрепляют бинт.
Весьма удобной и прочной является повязка, называемая «чепец» и укрепляемая полоской бинта за нижнюю челюсть.
отрывают кусок бинта длиной около 60 – 70 см и кладут его серединой на средний отдел теменной области так, чтобы концы завязки спускались впереди ушных раковин;
п
 острадавший
или помощник удерживает концы завязок
в натянутом положении;
острадавший
или помощник удерживает концы завязок
в натянутом положении;делают 2 закрепляющих хода бинта через лобную и затылочную области;
дойдя до натянутой помощником завязки, оборачивают бинт вокруг завязки у сосцевидного отростка и направляют его несколько косо поочередно на затылочную и лобную области;
так, перекидывая бинт каждый раз через вертикальные ленты, его ведут всё более вертикально до тех пор, пока не будет прикрыта вся голова;
после этого бинт укрепляют 1 – 2 круговыми ходами;
конец бинта привязывают к одной из завязок;
обе завязки закрепляют под подбородком.
При обширных ранах головы, их расположении в области лица лучше накладывать повязку в виде «уздечки»:
п
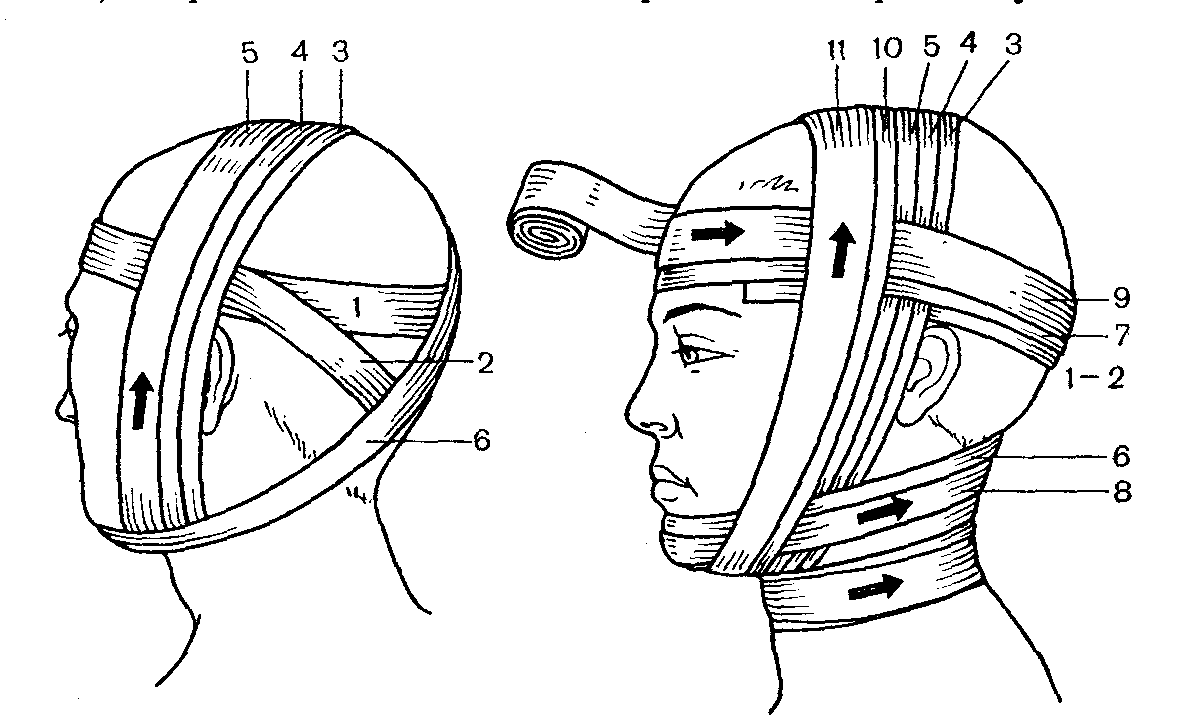 осле
2 – 3 закрепляющих круговых ходов через
лоб вокруг головы, бинт ведут на затылок;
осле
2 – 3 закрепляющих круговых ходов через
лоб вокруг головы, бинт ведут на затылок;по задней и боковой поверхности шеи бинт переходит в подбородочную область и по левой щеке поднимается вверх;
с левой щеки тур бинта переходит на височную и теменную область и опускается вниз в подбородочную область, делают несколько вертикальных ходов, через подбородок и темя;
затем из подбородка бинт идёт на затылок;
при необходимости закрыть подбородочную область целиком (шею, гортань и подбородок) повязку дополняют циркулярным туром, идущим через подбородок.
П ри
ранении шеи, гортани или затылка
накладывают крестообразную
повязку,
называемую так по своей форме или ходам
бинта, описывающим восьмёрку.
ри
ранении шеи, гортани или затылка
накладывают крестообразную
повязку,
называемую так по своей форме или ходам
бинта, описывающим восьмёрку.
круговыми ходами бинт укрепляют вокруг головы в направлении указанном стрелкой;
позади левого уха бинт спускают вниз на шею. Далее бинт идёт по правой боковой поверхности шеи, обходит её спереди и поднимается по задней поверхности шеи в сторону закрепляющего хода;
делают циркулярный ход бинта вокруг головы (через лобную и затылочную области);
спускают бинт сзади на шею и вновь делают круговой ход вокруг шеи;
закрепляют бинт вокруг головы.
Повязка на один глаз накладывается по-разному в зависимости от того, на какой глаз накладывается. При бинтовании правого глаза:
головка бинта берётся в правую руку;
п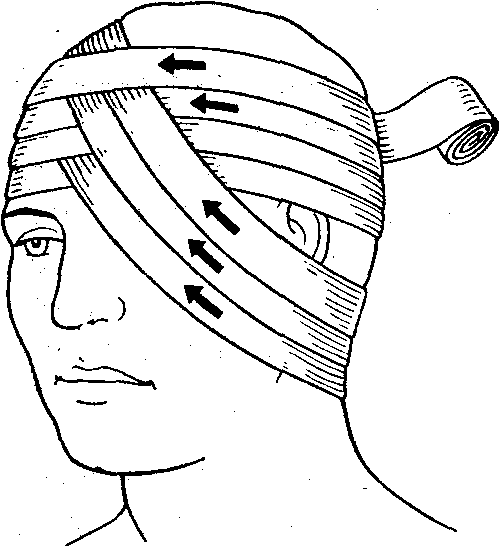 овязку
начинают 2 – 3 закрепляющими круговыми
ходами вокруг головы слева направо;
овязку
начинают 2 – 3 закрепляющими круговыми
ходами вокруг головы слева направо;
затем бинт с затылочной области проводят под правым ухом, косо вверх через правый глаз;
каждый раз циркулярный ход бинта вокруг головы и косой, укрывающий глаз чередуются.
При бинтовании левого глаза:
бинт берётся в левую руку и повязку ведут справа налево;
делают 2 закрепляющих хода вокруг головы;
бинт с затылочной области проходит под левым ухом вверх через левый глаз;
делают вновь круговой ход вокруг головы;
повторяют ходы несколько раз и закрепляют бинт на голове.
Повязку на оба глаза накладывают или последовательно, сначала на правый глаз, затем на левый или перекрещивают ходы бинта на лбу, ведя их последовательно то на правый, то на левый глаз.
П овязку
как и на правый глаз начинают круговыми
ходами вокруг головы слева направо
(бинт в правой руке);
овязку
как и на правый глаз начинают круговыми
ходами вокруг головы слева направо
(бинт в правой руке);
затем с затылочной области бинт ведут под правым ухом косо, закрывая правый глаз. Этот ход бинта укрепляют одним циркулярным ходом вокруг головы;
с области лба бинт ведут вниз, закрывая левый глаз, ведут через левую щеку под мочкой левого уха и вновь делают закрепляющий круговой ход вокруг головы;
повторяют ходы бинта несколько раз и закрепляют бинт вокруг головы. Ушные раковины должны быть открыты.
Повязка на область уха (неаполитанская). Повязку начинают с 2 – 3 закрепляющих ходов вокруг головы. Затем эти ходы на больной стороне спускаются всё ниже и ниже захватывая 2/3 вышележащего хода, и покрывают область уха и сосцевидного отростка. Закрепляют повязку круговым ходом.
П ращевидная
повязка
накладывается на
нос, губу и подбородок.
Это кусок широкого бинта (ткани) длиной
50 – 60 см, оба конца которого надрезаны
в продольном направлении. Бинт надрезают
так, чтобы в середине остался нетронутым
кусок длиной 10 – 15 см. Неразрезанную
часть бинта накладывают на подбородок,
нос или лоб, закрывая ею стерильную
салфетку положенную на рану. Концы
повязки перекрещивают так, чтобы нижний
конец становился верхним, а верхний
нижним и завязывают в затылочной,
теменной или подбородочной области в
зависимости от повязки, на какую часть
лица она наложена.
ращевидная
повязка
накладывается на
нос, губу и подбородок.
Это кусок широкого бинта (ткани) длиной
50 – 60 см, оба конца которого надрезаны
в продольном направлении. Бинт надрезают
так, чтобы в середине остался нетронутым
кусок длиной 10 – 15 см. Неразрезанную
часть бинта накладывают на подбородок,
нос или лоб, закрывая ею стерильную
салфетку положенную на рану. Концы
повязки перекрещивают так, чтобы нижний
конец становился верхним, а верхний
нижним и завязывают в затылочной,
теменной или подбородочной области в
зависимости от повязки, на какую часть
лица она наложена.
Б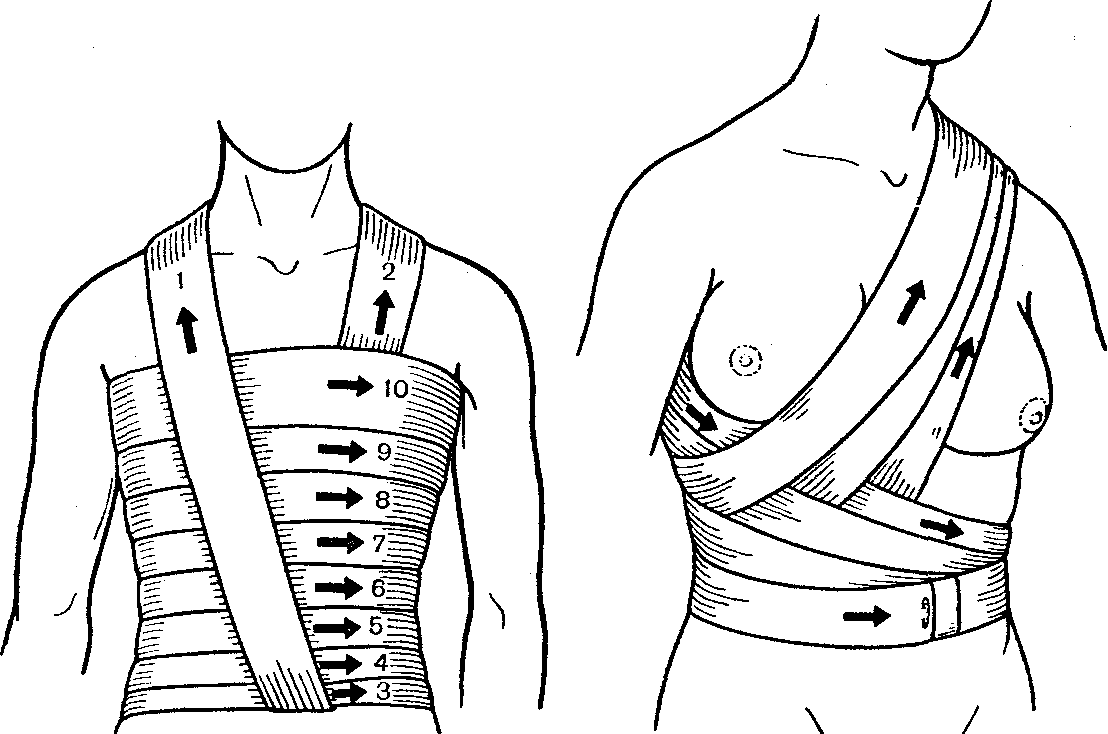 .
Повязки на грудную клетку
(спиральная, крестообразная, поддерживающая
повязка на молочную железу, повязка
Дезо).
.
Повязки на грудную клетку
(спиральная, крестообразная, поддерживающая
повязка на молочную железу, повязка
Дезо).
Спиральная повязка (с портупеей, проймой) на грудную клетку:
— берут кусок бинта длиной 100—150 см;
— кладут его серединой на левое или правое (на здоровое) надплечье так, чтобы концы бинта свисали вниз спереди и сзади по средней линии;
—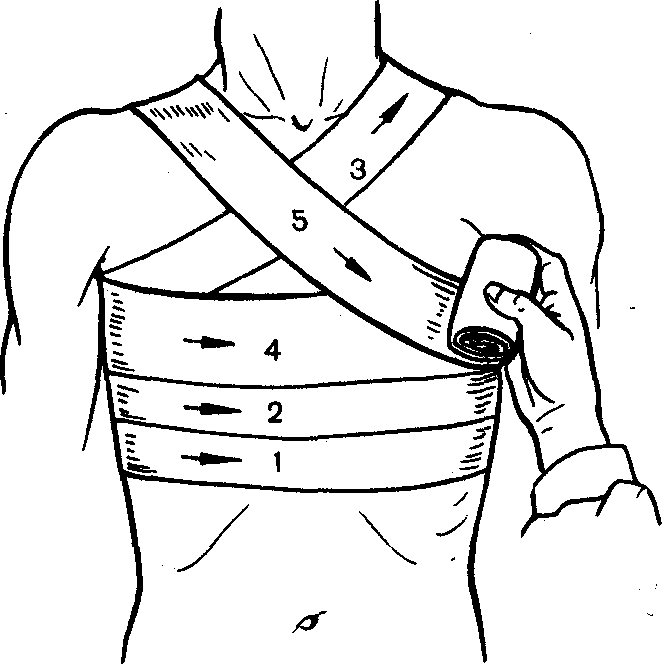 поверх
проймы (портупеи) вокруг грудной клетки,
несколько ниже мечевидного отростка,
на уровне рёберных дуг, делают 2—3
закрепляющих хода бинта;
поверх
проймы (портупеи) вокруг грудной клетки,
несколько ниже мечевидного отростка,
на уровне рёберных дуг, делают 2—3
закрепляющих хода бинта;
накладывают спиральную повязку, (туры ведут снизу вверх), которая закрывает грудную клетку до подмышечных впадин;
концы проймы завязывают на противоположном надплечье.
Крестовидная повязка на грудную клетку:
начинают круговыми ходами бинта вокруг нижнего отдела грудной клетки;
б инт спереди ведут вверх на левое надплечье, затем на спину;
после этого вновь делают круговой ход вокруг грудной клетки;
на спине бинт направляют к правому надплечью, переводят его на переднюю поверхность грудной клетки и ведут вниз;
после перекреста вновь повторяют круговой ход бинта.
Поддерживающая повязка на молочную железу.
циркулярный ход идёт ниже молочных желез в направлении слева направо;
бинт из-под молочной железы поднимается вверх на область здоровой стороны плечевого пояса;
второй циркулярный тур идёт несколько выше предыдущего и т. д.;
при наложении повязки на левую молочную железу фиксирующий тур начинается атипично справа налево.
П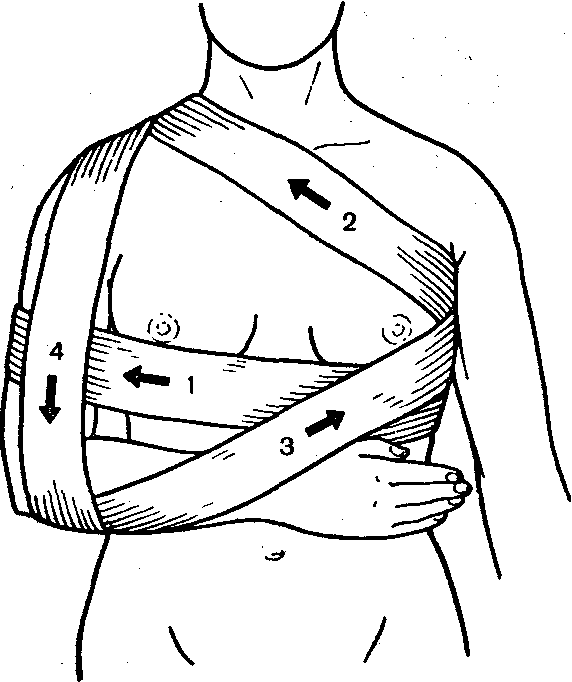 овязка
Дезо:
обязательна фиксация плотного валика
в подмышечной области больной стороны,
позволяющая отвести руку от туловища;
овязка
Дезо:
обязательна фиксация плотного валика
в подмышечной области больной стороны,
позволяющая отвести руку от туловища;
бинтование начинают на здоровой стороне с циркулярного хода, на уровне сосков, захватывая плечо с больной стороны;
второй тур идёт косо вверх по грудной клетке через плечевой сустав, с больной стороны, переходя на заднюю поверхность плеча;
третий тур огибает снизу предплечье повреждённой стороны, выходя на спину на надплечье;
четвёртый тур опускается с надплечья сверху вниз по передней поверхности плеча повреждённой стороны, огибает предплечье снизу и по задней поверхности грудной клетки уходит в подмышечную область здоровой стороны;
все туры повторяют 4 – 5 раз для обеспечения прочности повязки.
В. Повязки на живот и таз (спиральная, колосовидная на тазобедренный сустав, повязка на паховую область).
Из травм области живота наиболее опасными для жизни поражённого являются проникающие ранения. При них из раны могут выпасть внутренние органы, петли кишок и сальник, возникнуть сильное кровотечение. При выпадении внутренних органов их нельзя вправлять в брюшную полость. Рану следует закрыть стерильной салфеткой или стерильным бинтом вокруг выпавших внутренностей. На салфетку следует положить мягкое ватно-марлевое кольцо и наложить не слишком тугую повязку. Поражённому с проникающим ранением живота нельзя давать пить, ему можно только смочить губы водой. На верхнюю часть живота накладывается спиральная повязка с проймой или без неё. Бинтование проводится спиральными ходами снизу вверх. На нижнюю часть живота накладывается колосовидная повязка (спиральная повязка сползает).
К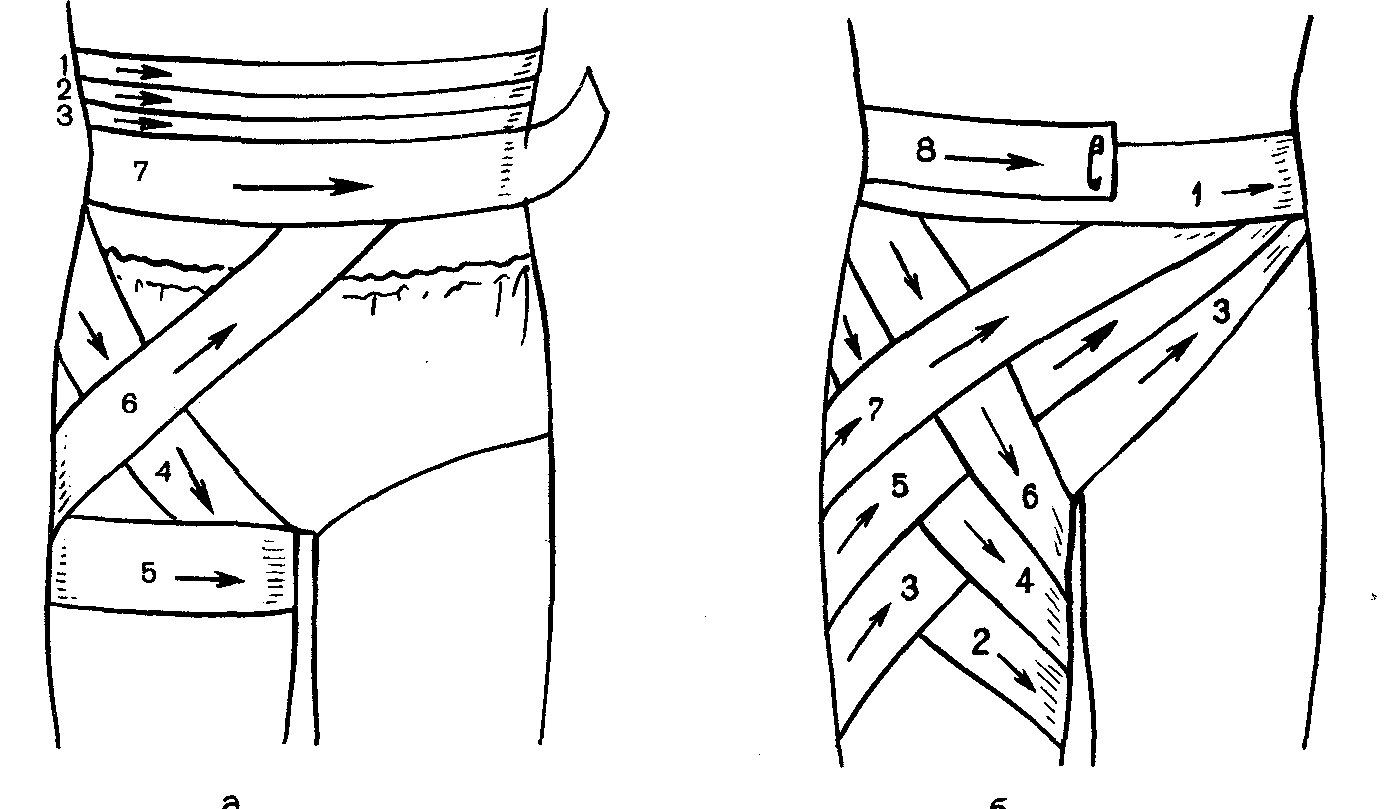 олосовидная
повязка на нижнюю часть живота и паховую
область:
олосовидная
повязка на нижнюю часть живота и паховую
область:
она начинается с круговых ходов вокруг живота;
затем ход бинта с наружной поверхности бедра переходит вокруг него
с наружной поверхности бедра идёт косо на живот;
далее круговой ход вокруг живота. Повторяют ходы несколько раз и закрепляют бинт.
Г. Повязки на верхнюю конечность (спиральная повязка на палец, повязка на большой палец, повязка «перчатка», повязка «варежка», крестообразная на кисть, спиральная на предплечье, черепашья на локтевой сустав, колосовидная на плечевой сустав).
П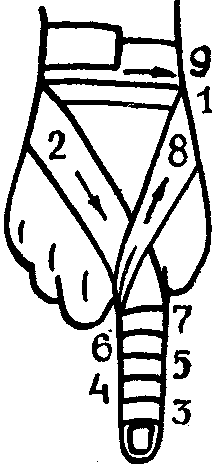 овязка
спиральная на один палец.
овязка
спиральная на один палец.
делают закрепляющие туры бинта вокруг лучезапястного сустава;
ведут бинт по тыльной поверхности кисти косо вниз к концу больного пальца;
накладывают спиральную повязку на палец до его основания;
по тылу кисти бинт ведут вверх к лучезапястному суставу;
закрепляют бинт 2—3 круговыми ходами.
П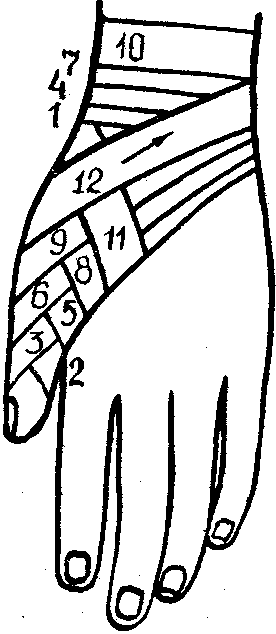 овязка
на большой палец кисти
(делается по типу колосовидной
повязки):
овязка
на большой палец кисти
(делается по типу колосовидной
повязки):
закрепляют бинт вокруг лучезапястного сустава;
затем ведут бинт к концу большого пальца через первый межпальцевый промежуток;
обводят бинт вокруг пальца и возвращают его по тыльной поверхности кисти к запястью;
делают оборот вокруг лучезапястного сустава;
повторяют ходы бинта до тех пор, пока палец не будет закрыт полностью;
закрепляют бинт круговыми ходами в области запястья.
Повязка «перчатка».
В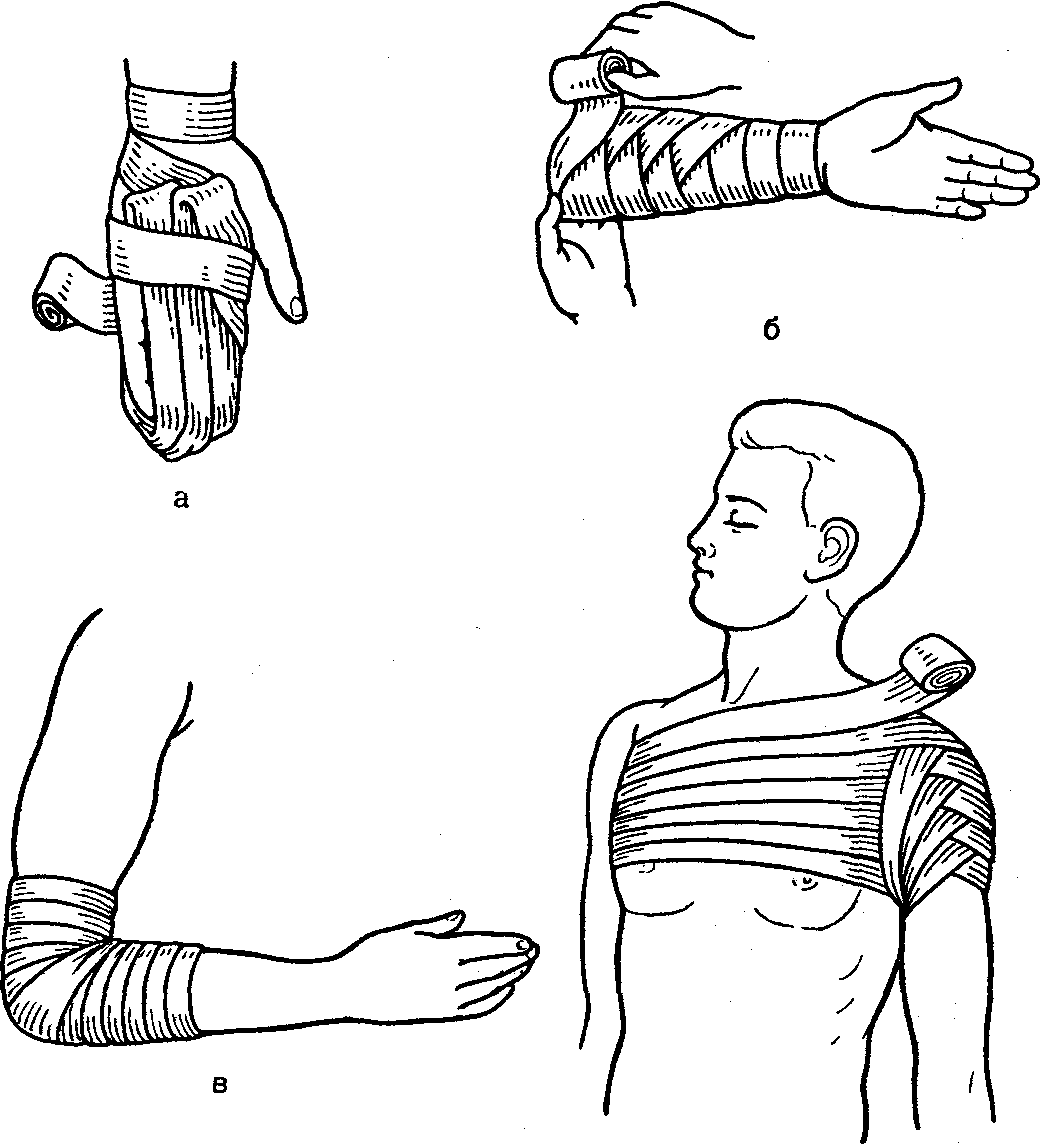 основе этой повязки лежит принцип
бинтования одного пальца. Используя
этот метод, поочередно бинтуют все
пальцы кисти.
основе этой повязки лежит принцип
бинтования одного пальца. Используя
этот метод, поочередно бинтуют все
пальцы кисти.
Повязка-«варежка», или возвращающая повязка на кисть:
закрепляют бинт 2—3 ходами в области запястья;
перегибают бинт под прямым углом и ведут по тыльной поверхности кисти; огибают пальцы и ведут бинт по ладонной поверхности кисти до запястья;
делают круговой ход бинта вокруг запястья;
с
 нова
ведут бинт в продольном направлении и
закрепляют круговым ходом вокруг
запястья;
нова
ведут бинт в продольном направлении и
закрепляют круговым ходом вокруг
запястья;
повторяют продольные и круговые ходы бинта до тех пор, пока не будет закрыта вся кисть;
затем поперечными ходами бинта закрывают пальцы и кисть;
закрепляют повязку на запястье.
Крестообразная повязка на кисть:
начинают с закрепляющих ходов бинта в области нижней части предплечья;
затем ведут бинт через тыльную поверхность кисти на ладонь;
п
 роводят
бинт через ладонь в поперечном
направлении;
роводят
бинт через ладонь в поперечном
направлении;направляют бинт по тылу кисти на область лучезапястного сустава;
делают круговой ход вокруг нижней трети предплечья и т. д.
Повязка на предплечье спиральная или спиральная с перегибом.
начинается с 2 – 3 закрепляющих ходов в нижней части предплечья;
затем ходы бинта идут в косом направлении (спиральном) на 2/3 прикрывая предыдущий ход;
при накладывании спиральной повязки с перегибами бинт ведут более косо, чем при простой спиральной повязке;
большим пальцем придерживают его нижний край, раскатывая головку бинта, перегибают его по направлению к себе так, что верхний край бинта становится нижним. Перегибы бинта следует делать по одной линии;
заканчивают повязку закрепляющим круговым ходом.
Ч ерепашья сходящаяся повязка на локтевой сустав:
придают конечности среднее физиологическое положение (для этого руку сгибают в локтевом суставе под прямым углом, ладонь должна быть повернута к животу);
делают закрепляющие ходы бинта в области верхней трети предплечья;
не перекручивая, ведут бинт к нижней трети плеча через локтевой сустав и делают закрепляющий ход;
затем бинт ведут опять к верхней трети предплечья, закрывая предыдущий тур бинта наполовину, и снова делают закрепляющий ход вокруг предплечья;
ходы бинта постепенно соединяются в середине локтевого сустава и полностью его закрывают;
закрепляют бинт в области плеча или предплечья.
Черепашья расходящаяся повязка на локтевой сустав:
делают закрепляющий ход бинта вокруг локтевого сустава, согнутого под прямым углом;
ведут бинт на плечо, делают закрепляющий ход вокруг плеча;
спускают бинт на предплечье, меняя направление бинта в области локтевого сгиба;
после закрепляющего хода вокруг предплечья бинт направляют вновь через локтевой сустав на плечо, каждый раз, перекрывая предыдущий ход бинта наполовину;
постепенно бинт закрывает локтевой сустав полностью и фиксирует его в согнутом положении;
закрепляют бинт в области плеча или предплечья.
Колосовидная повязка на плечевой сустав:
придают конечности среднее физиологическое положение;
д
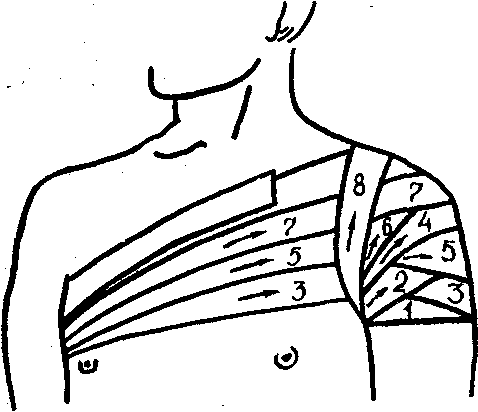 елают
2—3 закрепляющих хода бинта вокруг
верхнего отдела левого плеча;
елают
2—3 закрепляющих хода бинта вокруг
верхнего отдела левого плеча;ведут бинт по задней поверхности грудной клетки в правую подмышечную впадину;
из левой подмышечной впадины бинт направляют косо вверх на плечо, перекрывая предыдущий ход бинта наполовину, и вновь ведут по задней поверхности грудной клетки в правую подмышечную впадину;
затем бинт по передней поверхности грудной клетки и плечевого сустава направляют на левое плечо и делают ход бинта вокруг плеча, перекрывая предыдущий ход бинта половину;
повторяют ходы бинта до тех пор, пока не будет закрыта область плечевого сустава;
закрепляют повязку на передней поверхности грудной клетки.
Д. Повязки на нижнюю конечность (спиральная повязка с перегибами на бедро, колосовидная на тазобедренный сустав, черепашья на коленный сустав, спиральная с перегибами на голень, крестообразная на голеностопный сустав, повязка на I палец стопы, повязка на пятку, возвращающаяся повязка на стопу).
Колосовидная повязка на тазобедренный сустав (паховую область):
начинается с закрепляющего кругового хода бинта вокруг живота, слева направо;
затем при бинтовании правой паховой области, бинт ведут сзади и по боковой поверхности правого бедра;
окружая бедро, бинт затем ведут косо вверх через паховую область на туловище. Каждый ход перекрещивает предыдущий ход;
делают круговой ход на животе;
всё повторяют несколько раз.
При бинтовании левой паховой области:
сделав первые круговые ходы вокруг живота;
бинт ведут на левое бедро, охватывают его вокруг;
далее ведут по передней поверхности бедра через паховую область косо вверх, перекрещивая предыдущий ход, на туловище;
делают круговой ход вокруг живота;
всё повторяют несколько раз;
заканчивают повязку круговыми ходами вокруг живота.
Спиральная повязка на бедро и голень накладывается с перегибами:
делают закрепляющие туры бинта несколько выше коленного сустава;
затем бинт ведут косо вверх, большим пальцем левой руки придавливают и перегибают бинт по направлению к себе так, чтобы его верхний край стал нижним;
делают оборот бинта вокруг бедра и повторяют перегиб на одной стороне и по одной линии;
в верхней части бедра спиральную повязку следует заканчивать колосовидной.
Черепашья повязка коленного сустава:
д
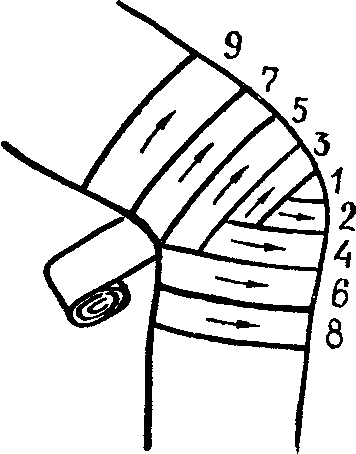 елают
закрепляющий ход бинта вокруг коленного
сустава, слегка согнутого;
елают
закрепляющий ход бинта вокруг коленного
сустава, слегка согнутого;ведут бинт на бедро, делают закрепляющий ход вокруг бедра;
спускают бинт на голень, меняя направление бинта в области коленного сгиба;
после закрепляющего хода вокруг голени бинт направляют вновь через коленный сустав на бедро, каждый раз, перекрывая предыдущий ход бинта наполовину;
постепенно бинт закрывает коленный сустав полностью и фиксирует его в слегка согнутом положении;
закрепляют бинт в области бедра или голени.
Спиральная повязка голени, вследствие конической формы голени применяется как на предплечье и бедре в виде спиральной с перегибами:
повязку начинают с закрепляющих ходов над лодыжками и ведут её вверх.
перегибы бинта делают на передней поверхности голени;
заканчивается повязка закрепляющими круговыми ходами в верхней части голени.
К рестообразная
(восьмиобразная) повязка голеностопного
сустава:
рестообразная
(восьмиобразная) повязка голеностопного
сустава:
устанавливают стопу под прямым углом к голени;
делают закрепляющие ходы бинта вокруг нижней части голени;
направляют бинт через тыл стопы на подошву;
выходят вновь на тыльную поверхность стопы и ведут бинт на область нижней части голени;
вновь повторяют ходы бинта и закрепляют его в области голеностопного сустава.
Повязка на стопу без захвата пальцев:
делают вокруг стопы закрепляющие ходы бинта;
в
 едут
бинт по боковой внутренней поверхности
стопы на пятку;
едут
бинт по боковой внутренней поверхности
стопы на пятку;охватив пятку, бинт по наружной боковой поверхности стопы переводят на тыл стопы и делают вокруг нее круговой ход;
повторяют поперечные и продольные ходы бинта и закрепляют бинт на голени.
Повязка на стопу с захватом пальцев (возвращающаяся) охватывает всю стопу с пальцами и пяткой:
бинтом шириной 8 см делают вокруг лодыжек закрепляющие ходы бинта;
б
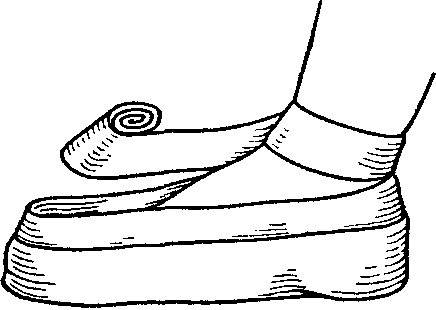 инт
продольно по боковой поверхности ведут
через всю стопу, от пальцев к пятке,
делая несколько ходов;
инт
продольно по боковой поверхности ведут
через всю стопу, от пальцев к пятке,
делая несколько ходов;
—затем спиральным ходом бинта от пальцев стопы до пятки закрывают стопу;
спиральные ходы завершаются бинтованием в виде восьмиобразной повязки стопы;
закрепляют бинт на голени.
Повязка на I палец стопы накладывается по типу повязки для пальцев рук:
д
 елают
вокруг лодыжек несколько закрепляющих
круговых ходов бинта;
елают
вокруг лодыжек несколько закрепляющих
круговых ходов бинта;затем бинт ведут косо по тыльной поверхности стопы до концевой фаланги большого пальца стопы;
спиральными ходами бинтуют палец;
затем бинт по тыльной поверхности стопы возвращается на голень;
закрепляется 2 – 3 круговыми ходами на голени.
Наложение трубчатого (сетчатого) трикотажного бинта на различные области тела.
Трубчатые бинты накладываются на раны в области верхней или нижней конечности, шеи и головы и служат для фиксации стерильной повязки.
При наложении трубчатого бинта необходимо:
отрезать от рулона часть бинта, достаточную для фиксации повязки;
растянуть бинт двумя руками;
натянуть, как чулок, на поврежденную часть тела так, чтобы не сдвинуть повязку на ране;
расправить бинт.
Э ластичные
сетчато-трубчатые бинты предназначены
для фиксации перевязочного материала
на различных частях тела и имеют
определенные номера, что облегчает
выбор их. Эластичные сетчато-трубчатые
бинты выпускаются в рулонах по 5—20 м,
упакованных в полиэтиленовые пакеты.
ластичные
сетчато-трубчатые бинты предназначены
для фиксации перевязочного материала
на различных частях тела и имеют
определенные номера, что облегчает
выбор их. Эластичные сетчато-трубчатые
бинты выпускаются в рулонах по 5—20 м,
упакованных в полиэтиленовые пакеты.
Бинты могут быть использованы повторно после стирки и стерилизации. Стирают эластичные бинты в мыльной пене при температуре не выше 35—37 °С и тщательно прополаскивают в теплой воде. При отжимании бинты не следует выкручивать. Сушат их при комнатной температуре.
Стерилизацию эластичных бинтов (при необходимости) производят в автоклаве в течение 30 мин при давлении 120 кПа (1,2 атм.).
Наложение косыночных повязок на различные части тела. Косыночная повязка представляет собой кусок марли, бязи или какого-либо другого перевязочного материала треугольной формы. Длинная сторона повязки называется основанием, угол, лежащий напротив основания, – верхушкой, два других угла – концами. Косыночные повязки могут быть наложены на любую часть тела.
Д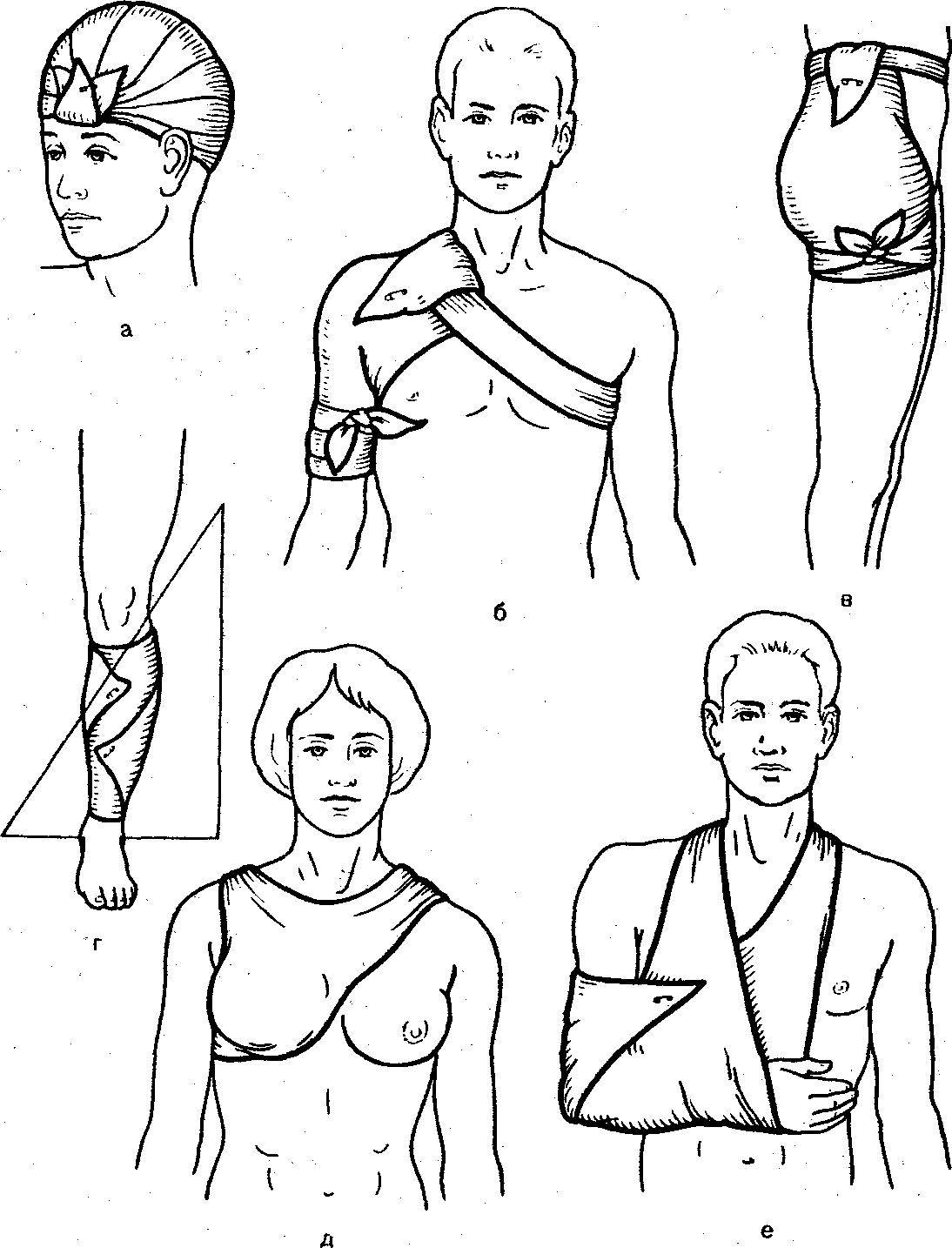 ля
подвешивания руки:
ля
подвешивания руки:
сгибают руку больного в локтевом суставе под прямым углом;
середину основания косынки кладут под предплечье, верхушка косынки находится между туловищем и рукой, направлена к локтевому суставу;
один конец косынки идет между туловищем и рукой на здоровое плечо, другой, охватывая предплечье с внешней стороны,— к больному плечу;
концы косынки завязывают на шее, верхушку выводят на переднюю поверхность предплечья, расправляют и прикрепляют спереди булавкой.
На голову:
Если рана находится в затылочной части:
основание косынки кладут на область затылка;
верхушку опускают на лицо;
концы завязывают в области лба;
верхушку загибают через завязанные концы и прикрепляют булавкой;
Если рана расположена в области лба:
основание косынки кладут на область лба;
верхушку опускают на затылок;
концы косынки завязывают на затылке;
верхушку загибают через завязанные концы и прикрепляют булавкой.
На плечо:
складывают косынку в виде широкого бинта;
середину повязки проводят через подмышечную область;
перекрещивают концы повязки в области надплечья;
проводят один конец по передней поверхности грудной клетки, другой — по задней в противоположную подмышечную впадину;
концы повязки завязывают.
На стопу:
помещают стопу на середину косынки так, чтобы пальцы были направлены к ее верхушке;
верхушку перекидывают через пальцы на тыл стопы;
концы косынки перекрещивают и завязывают в области лодыжки.
На кисть:
косынку кладут основанием к туловищу больного;
помещают руку больного на косынку;
перекидывают верхушку через пальцы на тыл кисти;
концы косынки несколько раз проводят вокруг запястья и завязывают.
На ягодичную область:
основание косынки проводят вокруг туловища, закрывая ягодицы;
верхушку ведут через промежность на живот;
концы и верхушку косынки завязывают спереди.
Наложение клеевых повязок различных видов.
Клеоловая повязка:
кожу вокруг повязки на расстоянии 3—4 см смазывают кисточкой или марлевым шариком, смоченными в клеоле;
дают клеолу подсохнуть в течение 30—40 с;
сверху накладывают натянутую марлевую салфетку на 4 см шире и длиннее наложенной повязки;
плотно прижимают марлю к коже;
края марли, оставшиеся неприклеенными, подрезают ножницами.
Коллодийная повязка:
поверх повязки кладут марлевую салфетку, размеры которой должны быть больше повязки на 3—4 см;
придерживая края марли пинцетом, смазывают ее коллодием;
дают коллодию подсохнуть.
КРОВОТЕЧЕНИЯ.
Учебная цель:
обучить способам временной остановки кровотечений.
Материальное оснащение учебного класса:
таблицы и схемы по теме, бинты, вата, ИПП, жгуты (резиновые, матерчатые), закрутки.
После изучения темы студент должен знать:
— классификацию кровотечений;
— признаки артериального, венозного, смешанного, капиллярного и паренхиматозного кровотечения и признаки кровопотери;
— способы временной остановки наружных кровотечений;
— принципы оказания первой помощи раненым, перенесшим значительную кровопотерю;
После проведения практического занятия студент должен уметь:
— производить временную остановку наружных кровотечений следующими методами: наложением давящей повязки, наложением кровоостанавливающего жгута, возвышенным положением конечностей, методом фиксирования конечности в положении резкого сгибания или разгибания, пальцевым прижатием сосудов на протяжении.
Следует различать два понятия – кровотечение и кровопотерю. Кровотечением называется излияние (выхождение) крови из кровеносного сосуда. Оно является одним из частых и опасных последствий ранения. Кровотечения могут возникать не только в результате механических травм, но и являться следствием заболеваний организма. Кровопотеря – состояние организма, возникающее в результате потери определённого количества крови и характеризующееся появлением приспособительных и патологических реакций организма.
Наибольшую опасность для жизни представляют кровотечения из крупных и средних артериальных сосудов. Острая потеря большого количества крови в относительно короткий промежуток времени способствует развитию терминального состояния и требует немедленной остановки кровотечения.
Различают большое количество разновидностей кровотечений. Их классифицируют: по характеру излившейся крови (наружные, внутренние), по виду повреждённого сосуда (артериальные, венозные, смешанные, капиллярные, паренхиматозные), по временному признаку (первичные, вторичные), по кратности (однократные, многократные).
Опасность их для жизни человека кровотечения обусловлена следующими факторами: кровопотерей, развитием шока, возникновением воздушной эмболии, сдавлением излившейся кровью жизненно важных органов (гемоторакс, гемортроз и др.).
Признаками повреждения сосудов конечностей, кроме наружного кровотечения, являются: нарастающая боль в дистальном от раны сегменте конечности, а не только в области раны; отсутствие или ослабление пульса на дистальных от места ранения отделах конечности; побледнение (иногда синюшность) кожных покровов; снижение температуры (похолодание) конечности; уплотнение мышц на повреждённом сегменте конечности. Всё это можно выявить при тщательном осмотре и опросе пострадавшего с тем, чтобы своевременно оказать ему первую медицинскую помощь и направить в лечебное учреждение.
Оценку тяжести кровопотери можно провести по следующим данным: сообщение самого поражённого или окружающих о количестве потерянной крови; степень пропитывания кровью одежды или окружающих предметов; состоянии поражённого (окраска кожи и слизистых оболочек, частота пульса и дыхания); времени прошедшего с момента ранения. Следует помнить, что любое ранение, как правило, происходит внезапно, а это отрицательно сказывается на психическом состоянии пострадавшего и того, кто оказывает ему помощь. Чем раньше и надёжнее будет остановлено кровотечение, тем успешнее будут предотвращены грозные осложнения, связанные с кровопотерей.
Оказание первой медицинской помощи при кровотечении предполагает: временную остановку кровотечения; создание больному условий, улучшающих компенсацию кровопотери; обеспечение транспортировки пострадавшего в лечебное учреждение. Оказание помощи требует быстрых, точных и осмысленных действий. При осмотре раненого необходимо обратить внимание на быстроту и степень промокания кровью повязки, одежды, на скопление крови под одеждой и в обуви. Во время опроса больного обращают внимание на жалобы. При менее выраженных кровопотерях больные жалуются на жажду, сердцебиение, одышку, чувство страха, головокружение и мелькание «мушек» перед глазами. При резко выраженных кровопотерях отмечаются резкая бледность кожных покровов, холодный липкий пот, помрачение сознания или потеря его, расширение зрачков, а также слабый пульс.
При оказании помощи больному придают удобное положение, определяют адекватный способ временной остановки кровотечения с учетом состояния больного и материально-технических возможностей. Затем приступают к последовательному осуществлению выбранного метода гемостаза.
В зависимости от вида кровотечения и имеющихся при оказании первой медицинской помощи средств осуществляют временную или окончательную остановку кровотечения. Временная остановка кровотечения при повреждении крупных кровеносных сосудов осуществляется преимущественно на месте повреждения в порядке самопомощи и взаимопомощи, а окончательная остановка в лечебных учреждениях.
К временной остановке кровотечения относятся: наложение давящей повязки, возвышенное положение пострадавшей части тела, прижатие сосуда на протяжении (выше раны на конечностях, ниже раны в области головы и шеи), фиксированием конечности в положении максимального сгибания в суставах, наложением жгута.
Давящая повязка и возвышенное положение конечности. Капиллярные кровотечения, истечение крови из поврежденных мелких артерий и вен при ранении кожи, мышц, других мягких тканей останавливают давящей повязкой.
П ри
наложении такой повязки соблюдаются
следующие правила: кожу вокруг повреждения
на расстоянии 3—4 см от краев раны
обрабатывают раствором антисептика,
на рану накладывают несколько стерильных
салфеток или бинт в 2 – 3 слоя, которые
2 – 3 круговыми турами фиксируют к
бинтуемой поверхности. В проекции раны
укладывают пелот
(плотно сложенная салфетка, марля, бинт,
вата и т. д.) для локального сдавления
кровоточащих тканей, который туго
бинтуют последующими турами бинта.
В качестве перевязочного материала
наиболее рационально использовать
универсальный перевязочный пакет.
ри
наложении такой повязки соблюдаются
следующие правила: кожу вокруг повреждения
на расстоянии 3—4 см от краев раны
обрабатывают раствором антисептика,
на рану накладывают несколько стерильных
салфеток или бинт в 2 – 3 слоя, которые
2 – 3 круговыми турами фиксируют к
бинтуемой поверхности. В проекции раны
укладывают пелот
(плотно сложенная салфетка, марля, бинт,
вата и т. д.) для локального сдавления
кровоточащих тканей, который туго
бинтуют последующими турами бинта.
В качестве перевязочного материала
наиболее рационально использовать
универсальный перевязочный пакет.
Кровотечение из вен конечностей (чаще всего) дополнительно к давящей повязке может быть остановлено приданием последним возвышенного (выше уровня сердца) положения, с помощь подкладывания подушки, свёрнутой одежды и т.д.
Ф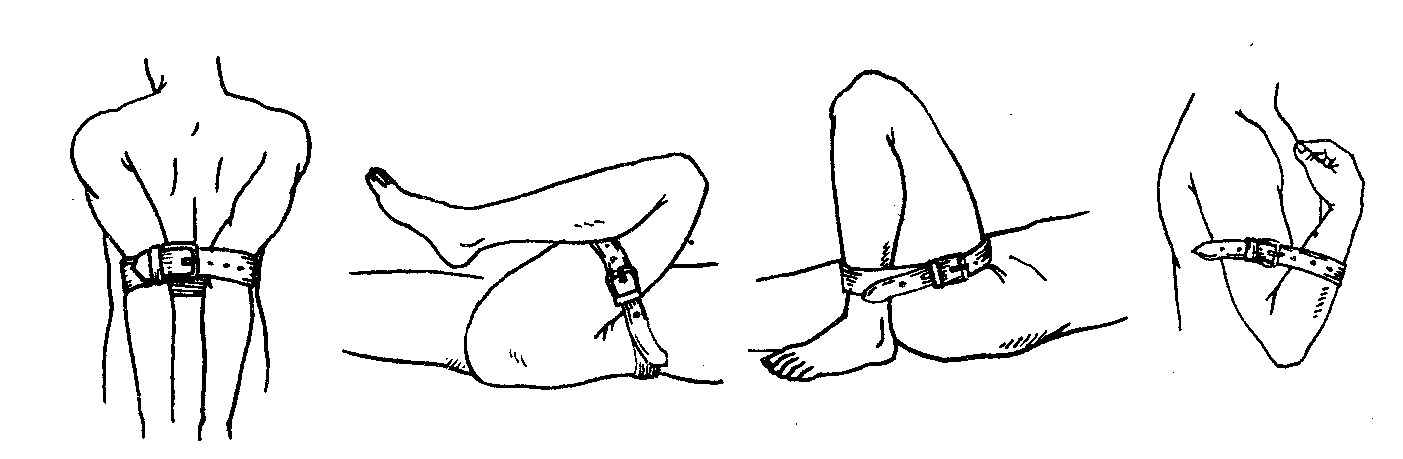 иксирование
конечности в положении резкого
(максимального) сгибания или разгибания,
например, в
локтевом или коленном суставе при
ранении средней и нижней трети предплечья
(кисти) или голени (стопы), иногда настолько
эффективно, что отпадает необходимость
в наложении жгута. Этим приёмом приходиться
пользоваться и при сильном кровотечении
из ран, расположенных
у основания конечности,
когда наложение жгута невозможно. В
таких случаях при кровотечении из
верхней конечности руку фиксируют в
положении отведения за спину, а при
кровотечении из нижней конечности –
ногу согнутой и приведённой к животу.
иксирование
конечности в положении резкого
(максимального) сгибания или разгибания,
например, в
локтевом или коленном суставе при
ранении средней и нижней трети предплечья
(кисти) или голени (стопы), иногда настолько
эффективно, что отпадает необходимость
в наложении жгута. Этим приёмом приходиться
пользоваться и при сильном кровотечении
из ран, расположенных
у основания конечности,
когда наложение жгута невозможно. В
таких случаях при кровотечении из
верхней конечности руку фиксируют в
положении отведения за спину, а при
кровотечении из нижней конечности –
ногу согнутой и приведённой к животу.
При кровотечении из верхней трети плеча и подключичной области (ранение подключичной или подкрыльцовой артерий) необходимо:
максимально отвести назад плечевые суставы и прочно зафиксировать верхние конечности выше локтевых суставов:
— в подмышечную впадину на стороне ранения вложить ватно-марлевый валик;
— отвести назад оба плеча, в положение максимального приближения, либо согнуть руки пострадавшего в локтевых суставах и завести их за спину;
— зафиксировать
руки в области локтевых суставов с
помощью ремня или бинтовой повязки.
зафиксировать
руки в области локтевых суставов с
помощью ремня или бинтовой повязки.
При кровотечении из нижнего отдела плеча, предплечья и кисти следует прижать плечевую артерию:
— в подмышечную впадину вложить ватно-марлевый валик;
— плотно прибинтовать плечо к туловищу, при этом валик сдавливает плечевую артерию и кровотечение останавливается.
При кровотечении из предплечья и кисти:
— вложить ватно-марлевый валик в локтевой сгиб;
— плотно прибинтовать плечо к предплечью: валик сдавливает плечевую артерию, способствует остановке кровотечения.
П ри кровотечении из нижней трети бедра, голени и стопы:
— уложить больного на спину;
— вложить ватно-марлевый валик в паховую область;
— согнуть ногу пострадавшего в тазобедренном и коленном суставах;
— плотно прибинтовать бедро к туловищу.
При кровотечении из голени и стопы:
— уложить больного на спину;
— вложить ватно-марлевый валик в подколенную ямку;
— согнуть ногу пострадавшего в коленном и бедренном суставах;
— плотно прибинтовать голень к бедру.
Временная
остановка кровотечения пальцевым
прижатием артерий.
Этот метод применяется для остановки
артериального кровотечения на
короткое время, необходимое для
приготовления жгута или давящей повязки.
Кровоточащий сосуд прижимают не в
области самой раны, а выше неё (центральный
отрезок повреждённой артерии), как
правило, в тех местах, где он расположен
относительно поверхностно и где удаётся
пальцами прижать его к подлежащей кости
и тем самым сдавить его и закрыть просвет.
Прижимать сосуд к кости следует не
одним, а несколькими пальцами. Длительность
остановки кровотечения таким способом
возможна не более 15 – 20 минут. Для этого
требуется значительная физическая
сила, терпение и практически исключается
возможность длительной транспортировки
пострадавшего. Поэтому данный способ
временной остановки кровотечения
рассматривается как экстренный
предварительный этап
до принятия более действенных мер –
наложения давящей повязки или жгута.
Этот способ остановки кровотечения
является самым быстрым и эффективным,
но для использования его необходимо
чётко знать анатомич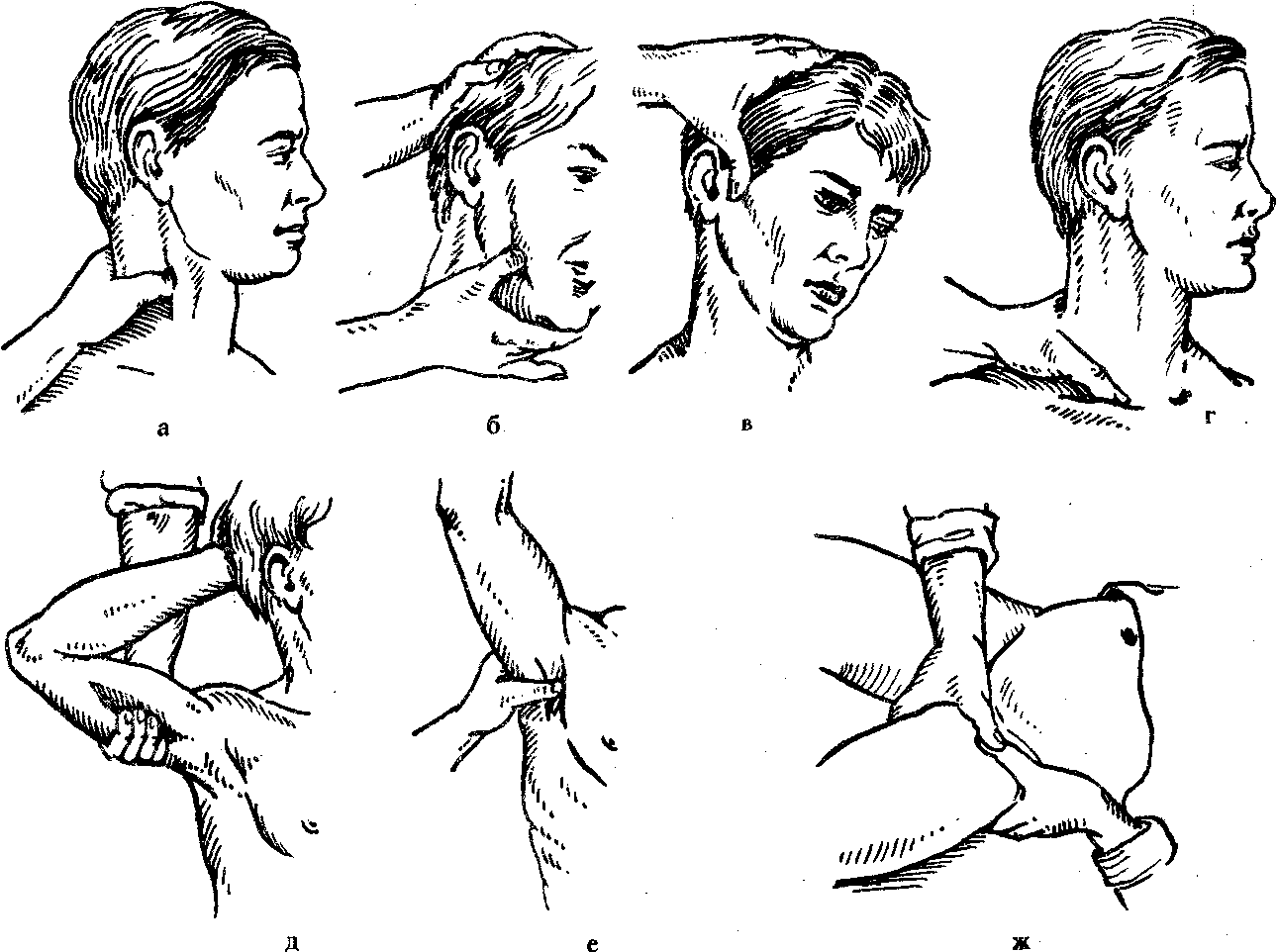 еские
точки прижатия
основных артериальных стволов при их
повреждениях.
еские
точки прижатия
основных артериальных стволов при их
повреждениях.
При локализации раны в лобной, височной и теменной областях, верхнего и нижнего века необходимо прижать поверхностную височную артерию к одноимённой кости. Существует два способа прижатия названной артерии:
— поместить большой палец кисти на 1 см кпереди от козелка ушной раковины, а 2 – 5 пальца расположить в теменной области; или 2 – 5 пальцами, сложенными вместе, прижать височную артерию впереди от козелка ушной раковины, при этом большой палец расположить за ней;
— прижать височную артерию к скуловой кости;
Если рана расположена на лице в области верхней и нижней губы, подбородка, десны, языка, то прижимают наружную челюстную артерию к нижней челюсти в точке, расположенной на середине расстояния между подбородком и углом челюсти. Существует два способа прижатия названной артерии:
расположить большой палец кисти на расстоянии 1 см от угла нижней челюсти с внутренней её стороны, а остальные, сложенные вместе с наружной; или большой палец находится с наружной, а остальные, сложенные вместе, с внутренней стороны челюсти;
п рижать указанными пальцами челюстную артерию к краю нижней челюсти.
Если этот способ не приведёт к остановке кровотечения, значит, повреждены глубокие сосуды шеи, и поэтому следует сдавить сонную артерию.
Общая сонная артерия является очень крупным сосудом. Она проходит по передней поверхности шеи сбоку от гортани. Эту артерию прижимают ниже раны (центральный отрезок артерии) к шейным позвонкам. Используя этот способ остановки кровотечения важно не сдавить трахею и не нарушить дыхание.
П рименяется два способа прижатия артерии:
— уложить больного без подушки, голова у него должна быть повернута в противоположную от раны сторону;
— поместить III палец кисти у середины внутреннего края грудино-ключично-сосцевидной мышцы, на этот палец положить указательный палец другой руки; или расположить большой палец в указанной точке придавливания артерии, а остальные, сложенные вместе, положить на шею сзади;
— надавить по направлению к позвоночнику, прижимая сонную артерию к поперечному отростку VI шейного позвоночника.
П ри кровотечении из отделов верхней конечности, когда кровоточащая рана расположена высоко на плече или в области плечевого сустава, прижимают подключичную артерию к I ребру в ямке над ключицей:
— уложить больного на спину;
— большой палец кисти поместить в надключичную ямку;
— остальные пальцы расположить в области трапециевидной мышцы сзади;
прижать подключичную артерию к первому ребру;
К ровотечение из подмышечной артерии при расположении раны в области средней или нижней трети плеча производится прижатием подмышечной артерии к головке плечевой кости двумя способами:
— уложить больного на спину;
— поместить II, III, IV и V пальцы в подмышечную впадину; или поместить большой палец в подмышечную впадину, а II – V пальцы расположить сверху плечевого сустава;
— прижать подкрыльцовую артерию к плечевой кости;
П ри расположении раны в нижней трети плеча или на предплечье прижимают плечевую артерию к плечевой кости с внутренней стороны плеча сбоку от двуглавой мышцы. Остановку кровотечения осуществляют двумя способами:
— уложить больного на спину;
— правой рукой захватить предплечье пострадавшего и поднять его вверх, согнув руку в локтевом суставе под углом 80°;
— левой рукой захватить плечо пострадавшего так, чтобы I, II, III и IV пальцы находились во внутренней борозде двуглавой мышцы плеча, а большой палец — на противоположной стороне плеча;
четырьмя пальцами левой руки прижать плечевую артерию к плечевой кости; или:
о казывающий помощь левой рукой поддерживает повреждённую конечность, а I пальцем правой руки сдавливает артерию, опираясь остальными пальцами на наружную поверхность плеча.
Кровотечение из артерий кисти останавливают прижатием лучевой или локтевой артерии к одноимённым костям на передней поверхности нижней трети предплечья двумя способами:
— лучевую артерию прижать к лучевой кости, расположив II – V пальцы на передней поверхности по лучевой стороне предплечья на 2—3 см выше лучезапястного сустава;
— локтевую артерию прижать аналогичным образом на передней поверхности на локтевой стороне предплечья; или двумя большими пальцами охватывают область лучезапястного сустава.
П ри расположении раны в средней и нижней трети бедра, на голени и стопе, прижимают бедренную артерию к лобковой кости, либо двумя большими пальцами (остальные ложатся на бедро), либо (чаще всего) кулаком:
— уложить пострадавшего на спину;
— в середине паховой складки кулаком прижать бедренную артерию к лобковой кости;
При артериальном кровотечении из раны, расположенной в области голени и стопы, прижимают подколенную артерию к бедренной кости в области подколенной ямки, выше линии коленного сгиба или к головке большеберцовой кости, ниже линии коленного сгиба:
уложить пострадавшего на живот;
поместить II, III, IV и V пальцы в середину подколенной ямки;
с помощью другой руки захватить голень пострадавшего и согнуть ему ногу в коленном суставе под углом 120°;
прижать подколенную артерию к головке большеберцовой кости.
При расположении раны на тыльной стороне стопы прижимают большеберцовую артерию к костям стопы на середине расстояния между наружной (латеральной) и внутренней (медиальной) лодыжками, ниже голеностопного сустава.
Кровотечение из раны расположенной на подошвенной поверхности стопы останавливают прижатием задней большеберцовой артерии к задней поверхности медиальной лодыжки (между внутренней лодыжкой и ахилловым сухожилием).
Ранение брюшной аорты сопровождается массивным кровотечением, временная остановка которого (при отсутствии избыточной массы тела) возможна прижатием аорты кулаком к позвоночнику слева на уровне пупка.
Самым надёжным, но и опасным способом временной остановки кровотечения является наложение кровоостанавливающего жгута на тот или иной сегмент повреждённой конечности.
П рименяют
его в тех случаях, когда перечисленные
способы остановки кровотечения не дают
положительного эффекта (как правило,
при повреждениях крупных артериальных
сосудов). Для его осуществления используют
несколько видов жгутов: матерчатый
с закруткой, широкий ленточный резиновый.
Резиновый ленточный жгут представляет
собой эластичную резиновую ленту длиной
1 – 1,5 метра с металлическим крючком на
одном конце и цепочкой на другом, или с
кнопками на одном конце и отверстиями
на другом. При отсутствии табельного
жгута может быть использован любой
подручный материал: резиновая трубка,
полотенце, ремень, верёвка, платок и т.
п. Нельзя использовать проволоку и
шнурки для обуви. Для детей имеются
специальные кровоостанавливающие
жгуты. Рекомендуется пользоваться
широким ленточным жгутом, поскольку он
меньше травмирует ткани.
рименяют
его в тех случаях, когда перечисленные
способы остановки кровотечения не дают
положительного эффекта (как правило,
при повреждениях крупных артериальных
сосудов). Для его осуществления используют
несколько видов жгутов: матерчатый
с закруткой, широкий ленточный резиновый.
Резиновый ленточный жгут представляет
собой эластичную резиновую ленту длиной
1 – 1,5 метра с металлическим крючком на
одном конце и цепочкой на другом, или с
кнопками на одном конце и отверстиями
на другом. При отсутствии табельного
жгута может быть использован любой
подручный материал: резиновая трубка,
полотенце, ремень, верёвка, платок и т.
п. Нельзя использовать проволоку и
шнурки для обуви. Для детей имеются
специальные кровоостанавливающие
жгуты. Рекомендуется пользоваться
широким ленточным жгутом, поскольку он
меньше травмирует ткани.
Существуют следующие правила наложения жгута:
кровотечение временно останавливают путём пальцевого прижатия сосуда;
центральнее раны и ближе к ней на кожу в месте наложения жгута накладывают прокладку из одежды или мягкой ткани (платок, бинт и пр.), чтобы не было ущемления кожи и чрезмерного сдавления нервных стволов, важным является отсутствие складок на ней. При наличии верхней одежды жгут накладывают поверх неё;
для обеспечения оттока венозной крови конечности придают возвышенное положение (если это возможно);
жгут захватывают правой рукой у края с цепочкой (кнопочек), левой — на 30—40 см ближе к середине;
жгут растягивают руками и накладывают таким образом, чтобы после первого циркулярного тура последующие обороты захватывали треть или половину предыдущего тура бинта, в результате чего сдавливающий участок жгута по ширине не превышал бы 4 – 5 см. Сдавливание тканей на большей площади не безразлично для поражённого. Затягивать жгут необходимо 1 – 2 оборота сильно, а остальные умеренно. Чрезмерное затягивание увеличивает болевые ощущения и нередко травмирует нервные стволы, что может привести к параличу конечностей. Слабо затянутый жгут усиливает кровотечение, так как при этом пережимаются только вены;
не растягивая, накладывают на конечность по спирали последующие туры жгута и фиксируют крючок к цепочке (кнопочки закрепляют в отверстиях жгута);
время наложения жгута на конечность не должно превышать 1,5 – 2 часа летом, 1,5 часа зимой, а при комбинированных поражениях не более 1 часа. Детям жгут накладывается на срок в 2 раза меньший, чем взрослым. При этом целесообразно использовать эластичный бинт. При необходимости более длительного пребывания жгута, производится периодическое его ослабление. Предварительно осуществляется пальцевое прижатие повреждённой артерии, после чего жгут медленно ослабляют на 5 – 10 минут, затем снова накладывают его немного выше предыдущего места. Такое временное снятие жгута повторяют при необходимости каждый час, до оказания врачебной помощи;
к жгуту или одежде пострадавшего прикрепляют записку с указанием даты и время (часы и минуты) наложения жгута. В случае временного снятия жгута и повторного его наложения об этом делают отметку в записке;
конечность со жгутом хорошо иммобилизуют с помощью транспортной шины или подручных средств; жгут не забинтовывают, он должен быть хорошо виден;
после остановки наружного кровотечения необходимо на рану наложить асептическую повязку, а конечность иммобилизировать.
пострадавшего с наложенным жгутом эвакуируют в первую очередь;
в зимнее время года конечность с наложенным жгутом хорошо изолируют от внешней среды, чтобы не произошло отморожения.
Для остановки кровотечения из поврежденной сонной артерии используют метод Микулича: сдавление раненых сосудов растянутым жгутом через ватно-марлевый валик, установленный в точке пальцевого прижатия сонной артерии; с целью предупреждения асфиксии жгут фиксируют на запрокинутой на голову руке.
При использовании матерчатого жгута для остановки кровотечения руководствуются правилами наложения резинового жгута, с той лишь разницей, что сдавление сосудов производится постепенно, по мере закручивания деревянной палочки.
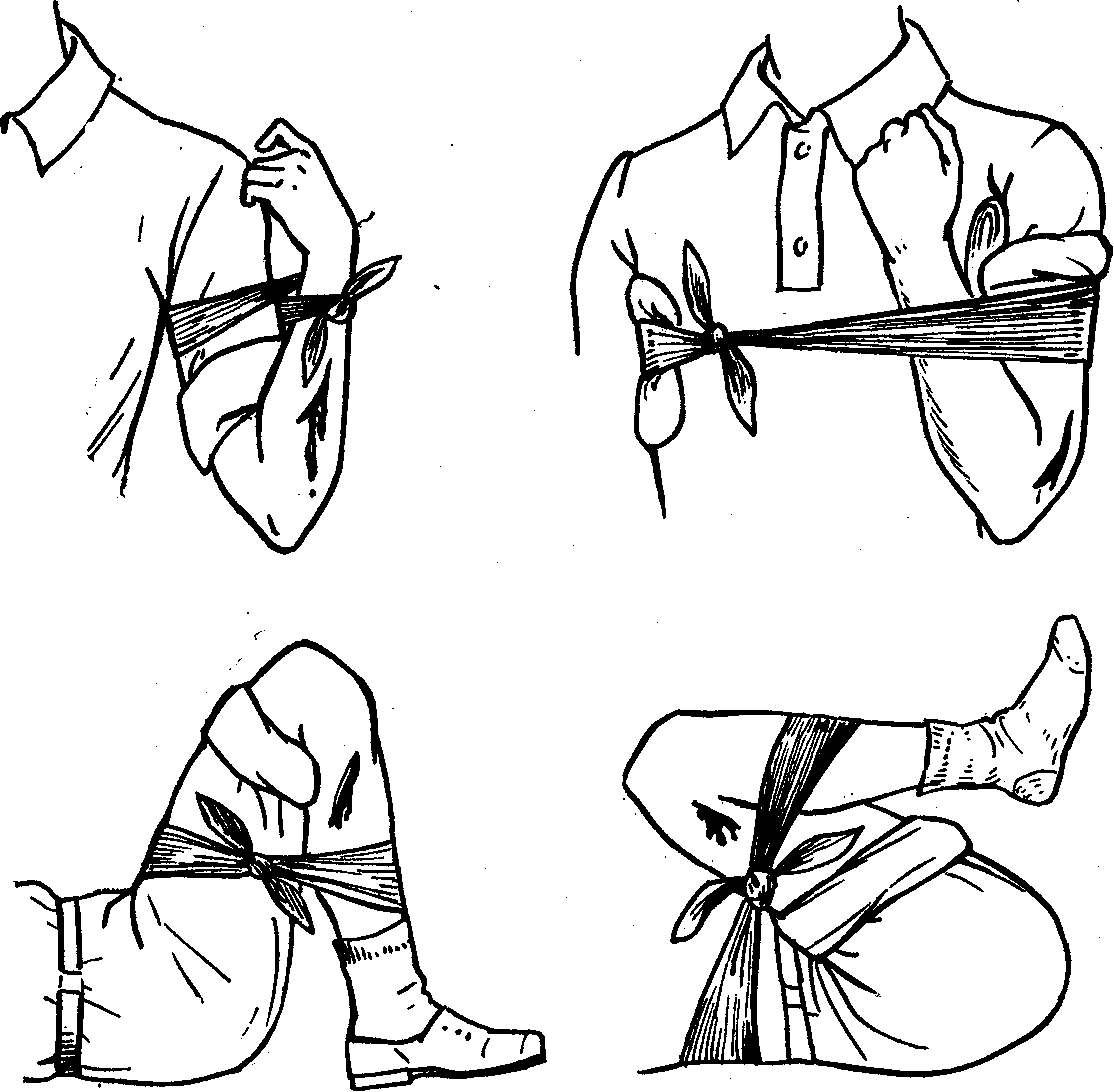
Е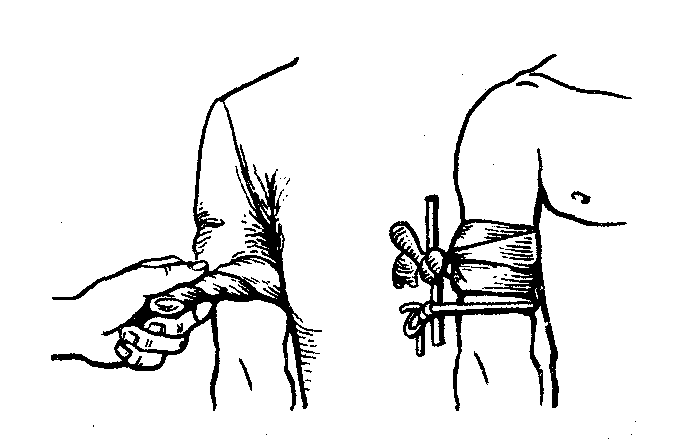 сли
отсутствует стандартный жгут, используются
материалы (платок, косынка, верёвка), с
помощью которых создаётся
импровизированный жгут-закрутка.
Он должен кольцом охватывать конечность
так, чтобы под него свободно проходили
четыре пальца, и затем, подсунув палочку
под закрутку, поворачивают её до остановки
кровотечения.
сли
отсутствует стандартный жгут, используются
материалы (платок, косынка, верёвка), с
помощью которых создаётся
импровизированный жгут-закрутка.
Он должен кольцом охватывать конечность
так, чтобы под него свободно проходили
четыре пальца, и затем, подсунув палочку
под закрутку, поворачивают её до остановки
кровотечения.
При использовании жгута нередко допускаются серьезные ошибки:
наложение жгута без достаточных показаний. Он должен применятся лишь в случаях сильного артериального кровотечения;
наложение жгута на обнажённую кожу, что может вызвать ущемление её и даже омертвение;
неправильный выбор места для наложения жгута. Его надо накладывать выше (центральнее) места кровотечения;
неправильное затягивание жгута (слабое затягивание вызывает лишь усиление кровотечения, а очень сильное – сдавление нервных стволов).
В случаях массивной кровопотери, кроме мероприятий по остановке кровотечения, необходимо выполнить следующие правила:
уложить пострадавшего на спину и опустить голову на 200 ниже туловища;
расстегнуть пуговицы на одежде в области груди и шеи с целью устранения причин, затрудняющих дыхание;
очистить полость рта пострадавшего и при наличии рвоты повернуть его голову в сторону;
в случае остановки дыхания и при отсутствии пульса на сонных артериях приступит к искусственному дыханию и закрытому массажу сердца. Реанимационные мероприятия следует проводить после временной остановки наружного кровотечения;
с целью увеличения притока крови к сердцу и мозгу следует приподнять верхние и нижние конечности или произвести тугое их бинтование (в случае остановленного наружного кровотечения).
Оказание помощи при некоторых видах наружных кровотечений. Такие наружные кровотечения, как носовое после удаления зуба, из наружного слухового прохода, нередко встречаются в повседневной жизни и, несмотря на их кажущуюся безобидность, в ряде случаев сопровождаются значительной кровопотерей.
Носовое кровотечение возникает при травматических повреждениях носа, переломах черепа, а также при чиханье, насморке, в отдельных случаях как осложнение соматических заболеваний. Пострадавшему придают полусидящее положение с запрокинутой головой; кровь, попадающую в глотку, он не заглатывает, а сплевывает. Если пострадавший без сознания, голову поворачивают на бок и при транспортировке поддерживают ее руками. На область носа кладут пузырь со льдом или снегом, холодной водой, смоченную в холодной воде материю, в носовой ход вводят турунды, смоченные раствором адреналина, крылья носа плотно сжимают пальцами. При неэффективности мероприятий прибегают к тампонаде носовых ходов.
Кровотечение после удаления зуба останавливают путем прижатия марлевым шариком кровоточащих тканей в альвеоле зуба.
Кровотечение из уха наблюдается при ранении наружного слухового прохода и переломах основания черепа. Больного укладывают на здоровый бок, голову слегка приподнимают, в слуховой проход вводят марлю, сложенную в виде воронки, накладывают асептическую повязку. Слуховой проход промывать нельзя.
Первая медицинская помощь при внутренних кровотечениях.
Оказание первой помощи при внутреннем кровотечении направлено на создание условий, способствующих снижению интенсивности кровотечения вплоть до его остановки; быстрой, но «щадящей» транспортировке; поддержанию компенсаторных реакций в организме. До настоящего времени не существует надежных способов временного гемостаза при внутреннем кровотечении, все методы опосредованы и направлены на ускоренное тромбообразование.
В плане общих мероприятий по оказанию помощи при внутреннем кровотечении необходимо:
создать больному абсолютный покой;
положить на область предполагаемого источника кровотечения холод (пузырь со льдом или снегом, холодной водой);
при наличии условий показано введение веществ, способствующих остановке кровотечения (хлорид кальция, гемофобин, викасол, витамин С, эпсилон-аминокапроновая кислота, желатин);
максимально быстро транспортировать пострадавшего в медицинское учреждение.
Таким образом, временная остановка кровотечения на месте происшествия непосредственно после травмы, когда она оказывается немедленно, имеет исключительно важное значение, ибо от этого зависит жизнь человека.
ЗАКРЫТЫЕ ПОВРЕЖДЕНИЯ.
ТРАНСПОРТНАЯ ИММОБИЛИЗАЦИЯ.
Учебная цель:
ознакомить студентов с симптоматикой закрытых повреждений и научить их оказывать неотложную помощь пострадавшим;
научить накладывать стандартные шины при закрытых повреждениях различной локализации и проводить транспортную иммобилизацию подручными средствами.
Материальное оснащение учебного класса:
таблицы, схемы, рентгенограммы, бинты, вата, шины Крамера, шины Дитерихса.
После изучения темы студент должен знать:
— виды травматизма, в том числе детского;
— характеристику закрытых повреждений мягких тканей (достоверные и вероятные симптомы): ушибов, повреждения связочного аппарата суставов, мышц и принципы оказания первой медицинской помощи при этих состояниях;
отличительные особенности синдрома длительного раздавливания (СДР) и оказания медицинской помощи при СДР на месте происшествия и при транспортировке в стационар;
— характеристику наиболее часто встречающихся травматических вывихов и переломов (достоверные и вероятные признаки) и объем первой медицинской помощи при подозрении на наличие этих повреждений;
— показания к транспортной иммобилизации, средства транспортной иммобилизации, способы подготовки подручных средств для импровизированной иммобилизации;
— правила наложения стандартных (табельных) транспортных шин при открытых и закрытых повреждениях конечностей.
После проведения практического занятия студент должен уметь:
— правильно определять вид травматизма;
— различать закрытые и открытые повреждения мягких тканей;
— оказывать первую медицинскую помощь при закрытых повреждениях, включая транспортную иммобилизацию с помощью подручных средств, наложение фиксирующих мягких повязок на область повреждения, проводить обезболивание;
— оказывать экстренную помощь пострадавшим со сдавлением конечностей, включая тугое бинтование, транспортную иммобилизацию подручными средствами, охлаждение конечности;
— изготовлять импровизированные шины для иммобилизации из подручных средств;
— подбирать и подготавливать табельные шины (Крамера, Дитерихса, пневматические) к проведению иммобилизации;
— правильно уложить больного на щите при подозрении на перелом позвоночника и таза;
— оценить состояние больного с травматическими повреждениями конечностей, организовывать правильную транспортировку в лечебное учреждение.
К закрытым повреждениям относятся ушибы мягких тканей, растяжения, разрывы, вывихи, переломы, сдавления. Закрытые повреждения могут наблюдаться не только в поверхностных тканях, но и в органах, расположенных в брюшной, грудной полостях, а также в полостях черепа и сустава. В происхождении этого вида травм играет роль бытовой, производственный и спортивный травматизм. Любая закрытая травма сопровождается как местными, так и общими изменениями со стороны организма. Из местных проявлений преобладают такие симптомы, как болезненность, изменение формы, окраски кожных покровов, нарушение функции пострадавшего органа. К общим симптомам следует отнести обморок, коллапс и шок.
Первая медицинская помощь при закрытых повреждениях заключается в иммобилизации пострадавшей части тела с использованием мягких повязок или транспортных шин, приёме анальгетиков и применении холода на место повреждения, а при тяжелых травмах в проведении простейших противошоковых мероприятий и реанимации.
При оказании первой медицинской помощи сразу же необходимо обратить особое внимание на наличие травматического шока, кровопотери, симптомов травматического токсикоза. Если у пострадавшего имеются явления травматического шока, необходимо срочно провести простейшие противошоковые мероприятия, а затем уже оказывать помощь в области самого повреждения. Если же наблюдается сильное артериальное кровотечение из сосудов конечности (при открытых переломах), надо немедленно наложить кровоостанавливающий жгут на соответствующий отдел конечности. Однако следует иметь в виду, что при наличии перелома жгут можно накладывать лишь на минимальный срок. При симптомах травматического токсикоза накладывают давящую повязку на конечность выше места сдавления или эластический бинт.
Самое важное при оказании первой медицинской помощи при закрытой травме заключается в иммобилизации пострадавшей части тела, т.е. в наложении временной фиксирующей повязки или транспортной шины. Иммобилизация, обеспечивающая полный покой и неподвижность повреждённой части тела, преследует следующие цели:
уменьшить болевые ощущения пострадавшего, а тем самым – опасность возникновения травматического шока;
не допустить возникновения дополнительных повреждений мягких тканей и внутренних органов;
уменьшить опасность возникновения и развития раневой инфекции при открытых переломах;
создать благоприятные условия для срастания переломов.
В ременная
(транспортная иммобилизация)
осуществляется
посредством специальных шин или
изготовленных из подручных материалов
и путем наложения повязок. Транспортные
шины делятся на шины фиксирующие и
шины, сочетающие фиксацию с вытяжением.
Из фиксирующих
шин наибольшее
распространение получили шины фанерные,
проволочные лестничные, дощатые,
картонные. К шинам
с вытяжением
относят шину Дитерихса. Фанерные шины
состоят из тонкой фанеры и служат
для иммобилизации верхних и нижних
конечностей. Проволочные
шины типа
Крамера изготавливают двух размеров
(110х10 см и 60 х 10 см) из стальной проволоки,
они имеют форму лестницы. Благодаря
возможности придать шине любую форму
(моделирование), дешевизне, легкости и
прочности лестничная шина получила
широкое распространение. Сетчатую
шину
изготавливают из мягкой тонкой проволоки.
Она хорошо моделируется, однако
недостаточная прочность ограничивает
ее применение. Шина
Дитерихса
сконструирована хирургом М. М.
Дитерихсом (1871— 1941), применяется при
переломах бедра и повреждениях
тазобедренного сустава. Эта шина
деревянная. В последнее время применяют
шину из легкого нержавеющего металла.
ременная
(транспортная иммобилизация)
осуществляется
посредством специальных шин или
изготовленных из подручных материалов
и путем наложения повязок. Транспортные
шины делятся на шины фиксирующие и
шины, сочетающие фиксацию с вытяжением.
Из фиксирующих
шин наибольшее
распространение получили шины фанерные,
проволочные лестничные, дощатые,
картонные. К шинам
с вытяжением
относят шину Дитерихса. Фанерные шины
состоят из тонкой фанеры и служат
для иммобилизации верхних и нижних
конечностей. Проволочные
шины типа
Крамера изготавливают двух размеров
(110х10 см и 60 х 10 см) из стальной проволоки,
они имеют форму лестницы. Благодаря
возможности придать шине любую форму
(моделирование), дешевизне, легкости и
прочности лестничная шина получила
широкое распространение. Сетчатую
шину
изготавливают из мягкой тонкой проволоки.
Она хорошо моделируется, однако
недостаточная прочность ограничивает
ее применение. Шина
Дитерихса
сконструирована хирургом М. М.
Дитерихсом (1871— 1941), применяется при
переломах бедра и повреждениях
тазобедренного сустава. Эта шина
деревянная. В последнее время применяют
шину из легкого нержавеющего металла.
На месте происшествия не всегда оказываются шины для транспортной иммобилизации. Поэтому приходится пользоваться подручным материалом или импровизированными шинами. Можно использовать палки, дощечки, куски фанеры, картона, зонтики, лыжи, плотно скатанную одежду и др. Можно также прибинтовать верхнюю конечность к туловищу, а нижнюю – к здоровой ноге (аутоиммобилизация).
Основные принципы транспортной иммобилизации следующие:
шина обязательно должна захватывать два сустава (выше и ниже перелома), а иногда и три сустава (при переломах бедра, плеча);
при иммобилизации конечности необходимо по возможности придать ей физиологическое положение, а если это невозможно, то такое положение, при котором конечность меньше всего травмируется;
при закрытых переломах нельзя накладывать жесткую шину прямо на тело, необходимо подложить мягкую прокладку (вата, полотенце и т. д.) или наложить шину на одежду. При открытых переломах вправление отломков не производят, накладывают стерильную повязку и конечность фиксируют в том положении, в каком она находится в момент повреждения;
перед наложением шину необходимо модулировать соответственно величине и форме конечности на себе или другом здоровом человеке, или, в крайнем случае, на здоровой конечности пострадавшего. Плохое модулирование шины не позволит надёжно и прочно прикрепить её к повреждённой конечности;
изготовленная соответствующим образом шина (изогнутая, обёрнутая ватой) должна быть плотно укреплена на повреждённой части тела и составлять с ней как бы одно неподвижное целое. Это укрепление лучше всего достигается путём применения марлевых бинтов, а в крайнем случае – косынок, платков, полос белья, верёвок, ремней и т. п. Наложение шины надо производить весьма осторожно, не причиняя излишней боли и не вызывая дополнительных повреждений;
Во время перекладывания больного с носилок поврежденную конечность должен держать помощник. Надо помнить, что неправильно выполненная иммобилизация может принести вред в результате дополнительной травматизации. Так, недостаточная иммобилизация закрытого перелома может превратить его в открытый и тем самым утяжелить травму и ухудшить исход.
И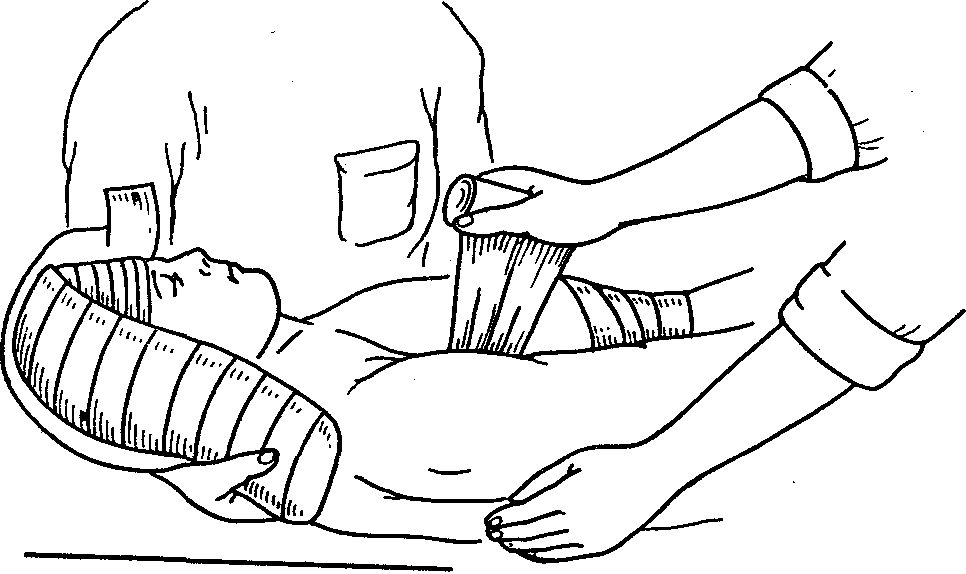 ммобилизация
при травмах головы, шеи и позвоночника.
При ранениях головы
(черепа и мозга) иммобилизация имеет
целью не столько придания ей неподвижного
положения, что даже не желательно
(возможность задушения при рвоте),
сколько устранение толчков и предупреждение
дополнительного ушиба головы в пути.
Показанием к иммобилизации служат все
проникающие ранения черепа и мозга,
ушибы и сотрясения мозга, сопровождающиеся
потерей сознания.
ммобилизация
при травмах головы, шеи и позвоночника.
При ранениях головы
(черепа и мозга) иммобилизация имеет
целью не столько придания ей неподвижного
положения, что даже не желательно
(возможность задушения при рвоте),
сколько устранение толчков и предупреждение
дополнительного ушиба головы в пути.
Показанием к иммобилизации служат все
проникающие ранения черепа и мозга,
ушибы и сотрясения мозга, сопровождающиеся
потерей сознания.
При оказании первой медицинской помощи пострадавшему с повреждением мягких тканей головы необходимо:
наложить давящую асептическую повязку, а при массивном кровотечении прижать артерию на протяжении;
обеспечить приподнятое положение головы. Относительная неподвижность головы во время транспортировки достигается тем, что голову укладывают на приготовленный ватно-марлевый круг. Его можно изготовить из одеяла, одежды, ваты или использовать слегка надутый подкладной резиновый круг, автомобильную камеру.
Первая медицинская помощь при сотрясении головного мозга, ушибах и сдавлении головного мозга заключается в создании покоя. Если отмечается нарушение сознания, то пострадавшего аккуратно укладывают на бок, чтобы не произошло западения языка или аспирации слюны и рвотных масс. Транспортируют пострадавшего на носилках, в положении лёжа на боку. Для транспортировки тяжелобольных с ушибом и сдавлением головного мозга используют щит и носилки. Хорошая транспортная иммобилизация головы обеспечивается с помощью лестничных шин. Создание иммобилизации головы можно осуществить и выше назваными подручными средствами.
При переломах костей свода и основания черепа поражённого укладывают на носилки, под голову подкладывают мягкую подстилку с углублением, а по бокам мягкие валики, сделанные из одежды, или используют подушку (ватно-марлевый круг).
П росто,
быстро и достаточно совершенно достигается
иммобилизация фанерной шиной Н. Н.
Еланского, состоящей из двух половин,
скрепленных кожаными или металлическими
петлями, что дает возможность при
транспортировке складывать ее. В
развернутом виде шина повторяет
контуры головы и туловища. Длина шины
60 см,
ширина — 40 см.
В головной
части ее имеется вырезка (85 х 115 мм)
для затылка. На краях вырезки набит
ватно-клеенчатый валик толщиной в 3—4
см,
состоящий из двух половинок. Шину
подкладывают сзади под спину и голову.
росто,
быстро и достаточно совершенно достигается
иммобилизация фанерной шиной Н. Н.
Еланского, состоящей из двух половин,
скрепленных кожаными или металлическими
петлями, что дает возможность при
транспортировке складывать ее. В
развернутом виде шина повторяет
контуры головы и туловища. Длина шины
60 см,
ширина — 40 см.
В головной
части ее имеется вырезка (85 х 115 мм)
для затылка. На краях вырезки набит
ватно-клеенчатый валик толщиной в 3—4
см,
состоящий из двух половинок. Шину
подкладывают сзади под спину и голову.
П од затылок после наложения повязки на голову подкладывают ватно-марлевую подушечку, размером 20 х 20 см, а ниже затылка в области шеи сзади — ком ваты. Шину прибинтовывают к голове одним 10-сантиметровым бинтом в лежачем положении раненого. Тесемки завязывают поверх одежды вокруг надплечий и груди. Чтобы придать голове слегка возвышенное положение, между шиной и носилками кладут подушку.
Цель транспортной иммобилизации у раненых с подозрением на повреждение позвоночника состоит, прежде всего, в устранении возможности смещения позвонков, разгрузке позвоночника.
Опасным осложнением таких повреждений является повреждение спинного мозга. Оно может произойти в результате смещения позвонков, как в момент травмы, так и в последующем при транспортировке. Без острой необходимости такого пострадавшего не следует поворачивать. Если в области перелома позвоночника имеется рана, то её закрывают стерильной повязкой. Пострадавшего осторожно, избегая сгибания позвоночного столба, укладывают на носилки со стандартным или импровизированным щитом (подкладывают обёрнутый одеялом фанерный щит или доску и т.п.) и фиксируют раненного к носилкам.
П ри
переломах позвоночника в грудном и
поясничном отделах пострадавшего
укладывают на щит животом вниз, а при
переломах в шейном отделе – на спину.
При отсутствии щита пострадавшего
укладывают на живот.
ри
переломах позвоночника в грудном и
поясничном отделах пострадавшего
укладывают на щит животом вниз, а при
переломах в шейном отделе – на спину.
При отсутствии щита пострадавшего
укладывают на живот.
При повреждении шейной части позвоночника, кроме того, следует наложить «воротник» с помощью ватно-марлевой повязки. Для этого повязку накладывают таким образом, чтобы она не сдавливала шею и имела опору на наружный затылочный выступ, оба сосцевидных отростка, а снизу упиралась в грудную клетку.
П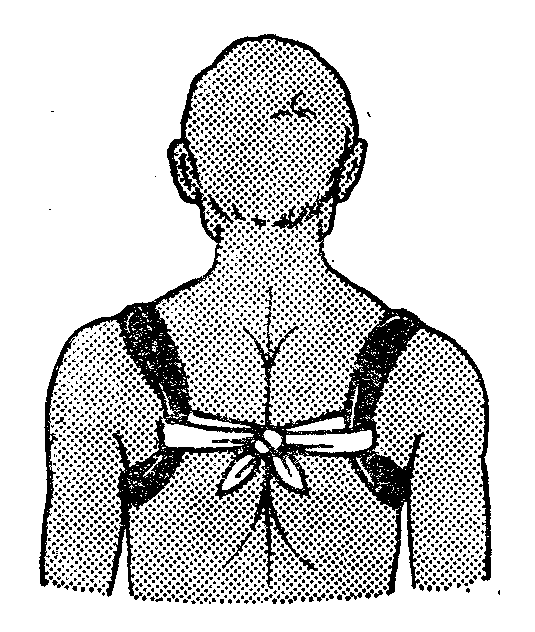 ри
переломах нижней
челюсти её
фиксируют пращевидной повязкой или
специальной транспортной повязкой –
жесткой подбородочной пращей. Её
накладывают с соблюдением правил
асептики: поверх повязки при ране и на
марлевую прокладку при закрытом переломе.
Опасным осложнением при этих переломах
является западение языка, который может
закрыть дыхательный путь и вызвать
удушье. Поражённого с челюстно-лицевой
травмой при
транспортировке кладут на живот, голову
повёртывают набок.
ри
переломах нижней
челюсти её
фиксируют пращевидной повязкой или
специальной транспортной повязкой –
жесткой подбородочной пращей. Её
накладывают с соблюдением правил
асептики: поверх повязки при ране и на
марлевую прокладку при закрытом переломе.
Опасным осложнением при этих переломах
является западение языка, который может
закрыть дыхательный путь и вызвать
удушье. Поражённого с челюстно-лицевой
травмой при
транспортировке кладут на живот, голову
повёртывают набок.
Иммобилизация при переломах ключицы и ребер. При переломе ключицы:
— в подмышечную впадину вложить ватно-марлевую прокладку;
— придать руке среднее физиологическое положение;
прибинтовать руку к туловищу, или наложить косыночную повязку, или на область надплечий наложить два ватно-марлевых кольца, оба плечевых сустава максимально отвести кзади и зафиксировать в таком положении, связав кольца на спине;
— ввести обезболивающее средство;
эвакуировать в сидячем положении.
Переломы ребер иногда осложняются повреждением плевры и лёгкого концом сместившегося отломка. Эти травмы могут сопровождаться пневмотораксом, гемотораксом и подкожной эмфиземой. При тяжёлых травмах возникает плевропульмональный шок. При оказании первой медицинской помощи необходимо:
— ввести обезболивающее средство;
— наложить тугую бинтовую циркулярную повязку на грудную клетку, делая первые ходы бинта на высоте выдоха; или стянуть грудную клетку полотенцем и зашить его;
эвакуировать пострадавшего в полусидящем положении.
Транспортная иммобилизация при повреждениях верхних конечностей. При наложении транспортных шин верхней конечности обычно придают определенное положение: рука слегка отведена в плечевом суставе и согнута в локтевом под прямым углом; ладонь в большинстве случаев обращена к животу; кисть слегка согнута к тылу, пальцы полусогнуты, для чего в ладонь больного вкладывают бинт или плотный ком ваты, обёрнутый марлей, который пострадавший захватывает пальцами.
Д ля
иммобилизации переломов верхней
конечности лучше всего применять
стандартные проволочные шины (Крамера).
Однако при отсутствии этих шин можно
использовать импровизированные шины
а, в крайнем случае, подвесить повреждённую
руку на косынке (при переломах костей
кисти и предплечья) или прибинтовать
её к туловищу (при переломах плеча).
ля
иммобилизации переломов верхней
конечности лучше всего применять
стандартные проволочные шины (Крамера).
Однако при отсутствии этих шин можно
использовать импровизированные шины
а, в крайнем случае, подвесить повреждённую
руку на косынке (при переломах костей
кисти и предплечья) или прибинтовать
её к туловищу (при переломах плеча).
При
переломе плечевой кости иммобилизация
проводится следующим образом. Рука
находится в описанном выше положении.
В подмышечную впадину вставляют ватный
валик, который укрепляют бинтом через
надплечье здоровой руки. Желательно
также положить ватные подушки вокруг
груди и на заднюю поверхность шеи.
Длинную и широкую шину Крамера изгибают
по размерам и контурам повреждённой
руки с таким расчётом, чтобы шина
начиналась от плечевого сустава здоровой
руки, лежала на спине в надлопаточной
области, на задненаружной поверхности
плеча и предплечья и оканчивалась у
основания пальцев, т.е. захватывала всю
конечность (если длина шины Крамера
окажется недостаточной, предплечье
укладывают на дополнительную небольшую
шину, прикреплённую прочно к основной
и служащую её продолжением. По углам
верхнего конца проволочной шины
привязывают два к уска
бинта длиной около 1 м. После обкладывания
шины ватой её прибинтовывают к руке и
частично к туловищу. Прикреплённые к
верхнему концу шины два куска бинта
пропускают спереди и сзади здорового
плечевого сустава и привязывают к
нижнему концу шины. Руку подвешивают
на косынке или прибинтовывают к туловищу.
уска
бинта длиной около 1 м. После обкладывания
шины ватой её прибинтовывают к руке и
частично к туловищу. Прикреплённые к
верхнему концу шины два куска бинта
пропускают спереди и сзади здорового
плечевого сустава и привязывают к
нижнему концу шины. Руку подвешивают
на косынке или прибинтовывают к туловищу.
П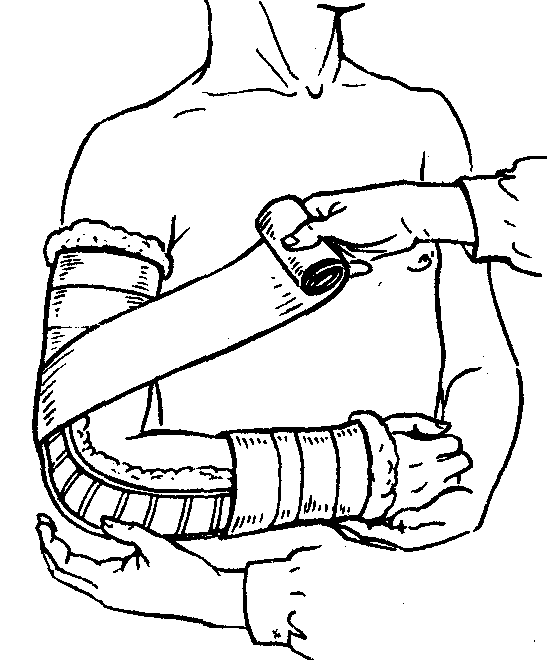 ри
иммобилизации подручными средствами
(палки, пучки соломы, ветки, дощечки и
т. д.) необходимо соблюдать определённые
условия: верхний конец шины с внутренней
стороны руки должен доходить до
подмышечной впадины, верхний конец шины
с наружной стороны руки должен выступать
за плечевой сустав, а нижние концы
внутренней и наружной шин – за локоть.
После наложения шин их привязывают ниже
и выше места перелома к плечевой кости,
а предплечье подвешивают на косынке.
Если поблизости не оказалось шины или
подручных средств для иммобилизации,
то повреждённую руку подвешивают на
косынке и прибинтовывают к туловищу.
ри
иммобилизации подручными средствами
(палки, пучки соломы, ветки, дощечки и
т. д.) необходимо соблюдать определённые
условия: верхний конец шины с внутренней
стороны руки должен доходить до
подмышечной впадины, верхний конец шины
с наружной стороны руки должен выступать
за плечевой сустав, а нижние концы
внутренней и наружной шин – за локоть.
После наложения шин их привязывают ниже
и выше места перелома к плечевой кости,
а предплечье подвешивают на косынке.
Если поблизости не оказалось шины или
подручных средств для иммобилизации,
то повреждённую руку подвешивают на
косынке и прибинтовывают к туловищу.
Иммобилизация при переломах предплечья.
— произвести подготовку шины по здоровой конечности;
— согнуть шину в области локтя под прямым углом;
— обернуть шину ватой и прибинтовать ватную подкладку бинтом;
— придать поврежденной конечности среднее между пронацией и супинацией физиологическое положение, а кисти — небольшое тыльное сгибание;
— под кисть подложить ватно-марлевый валик;
— наложить шину поверх одежды от кончиков пальцев до средней трети плеча, т. е. зафиксировать лучезапястный и локтевой суставы;
— плотно прибинтовать шину к поврежденной конечности;
— зафиксировать поврежденную конечность с помощью косынки;
— ввести обезболивающее средство;
эвакуировать больного.
Иммобилизация при повреждении костей кисти и пальцев. Повреждённой руке придают описанное выше положение ладонью вниз. Из шины Крамера или сетчатых шин изготовляют шину в виде желоба длиной от локтевого сустава до концов пальцев (лучше, если шина немного заходит за них). В приготовленный желоб кладут ватную подстилку, а повреждённой кистью больной зажимает плотный ватно-марлевый комок. Шину укладывают на ладонную поверхность конечности, а при значительном повреждении добавляют шину и с тыльной стороны. Их прочно прибинтовывают, а руку подвешивают на косынке.
Транспортная иммобилизация при повреждениях нижних конечностей. Наилучшая иммобилизация при переломах бедра достигается путём наложения специальных транспортных шин, в которых фиксация сочетается с одновременным вытяжением конечности. С этой целью чаще всего применяют транспортную шину Дитерихса. Она состоит из двух раздвижных деревянных шин: более короткая — для внутренней, а более длинная — для наружной поверхности бедра. Верхние концы шины имеют лопатообразные расширения (надкостыльники) для упора в подмышечной впадине и в паховой области. На короткой шине при помощи шарниров крепится поперечная дощечка с центральным круглым отверстием для пропускания закрутки и боковым отверстием для закрепления наружной шины. Кроме того, шина Дитерихса имеет деревянную подошву с двумя боковыми металлическими скобками, через которые пропускают нижние концы внутренней и наружной шин. К подошве прикрепляется шнур с закруткой, предназначенные для вытяжения. При наложении шины следует:
— придать поврежденной конечности среднее физиологическое положение;
— подготовить шину;
надкостыльники обернуть ватой и укрепить
ее бинтом;
подготовить шину;
надкостыльники обернуть ватой и укрепить
ее бинтом;
— положить ватно-марлевые подушечки в подмышечную впадину, над лодыжками, мыщелками и большим вертелом;
— прибинтовать подошву шины к стопе;
— наружную шину наложить на наружную поверхность туловища, бедра и голени от подмышечной впадины; нижний конец шины провести через наружную скобку подошвы так, чтобы ее конец заходил за край подошвы на 10—15 см;
— внутреннюю шину наложить на внутреннюю поверхность бедра и голени (от паховой складки), провести нижний конец через внутреннюю скобу подошвы так, чтобы шина была на расстоянии 10—15 см от ее края;
— соединить обе шины поперечной планкой;
— прибинтовать шину к туловищу в области грудной клетки, таза, а также бедра и голени;
— провести закрутку через отверстие в поперечной планке и закрутить ее до упора;
— ввести обезболивающее средство;
эвакуировать больного в горизонтальном положении.
П ри
отсутствии шины Дитерихса иммобилизацию
конечности при переломах бедра производят
при помощи 2 – 3 лестничных шин Крамера,
концы которых прочно связывают или
используют подручный материал. Такую
удлинённую шину первоначально накладывают
от подкрыльцовой впадины по наружной
(боковой) поверхности туловища и нижней
конечности до подошвенной поверхности
стопы, где делают два угловых изгиба
шины (в виде подковы) и далее укладывают
её по внутренней поверхности пострадавшей
конечности, доводя её до промежности.
Дополнительно укладывают ещё одну шину
Крамера по задней поверхности бедра от
пальцев стопы до лопатки. Наложенные
шины закрепляют путём плотного
прибинтования их к нижней конечности
и туловищу.
ри
отсутствии шины Дитерихса иммобилизацию
конечности при переломах бедра производят
при помощи 2 – 3 лестничных шин Крамера,
концы которых прочно связывают или
используют подручный материал. Такую
удлинённую шину первоначально накладывают
от подкрыльцовой впадины по наружной
(боковой) поверхности туловища и нижней
конечности до подошвенной поверхности
стопы, где делают два угловых изгиба
шины (в виде подковы) и далее укладывают
её по внутренней поверхности пострадавшей
конечности, доводя её до промежности.
Дополнительно укладывают ещё одну шину
Крамера по задней поверхности бедра от
пальцев стопы до лопатки. Наложенные
шины закрепляют путём плотного
прибинтования их к нижней конечности
и туловищу.
При переломе костей голени:
—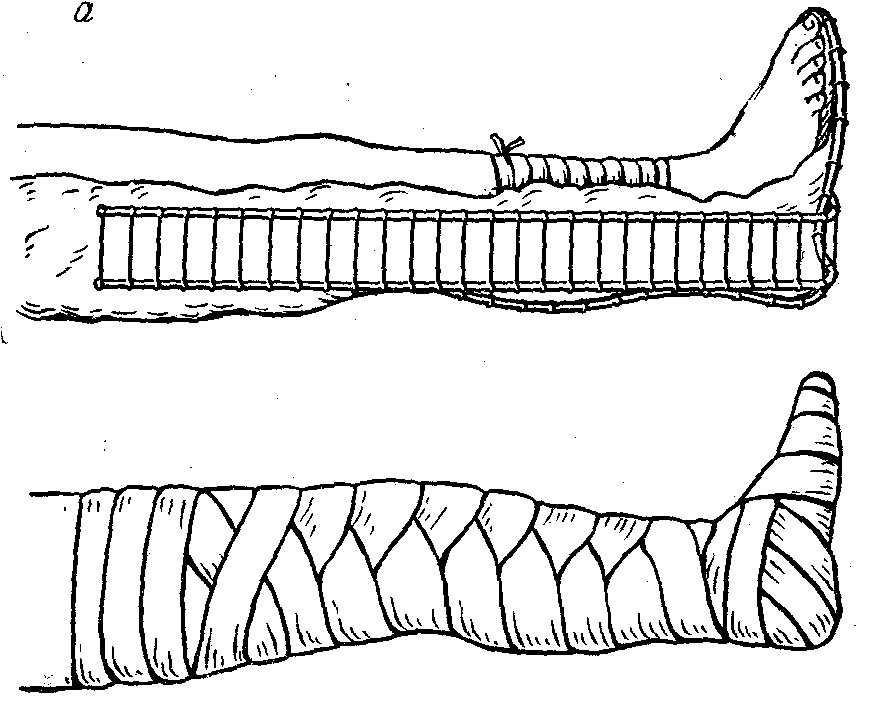 произвести
подгонку трех шин Крамера по здоровой
конечности (две шины накладывают на
внутреннюю и наружную поверхности
нижней конечности от верхней трети
бедра до стопы, третью — от верхней
трети бедра до кончиков пальцев по
задней поверхности, а конец ее сгибают
подковой для охвата стопы);
произвести
подгонку трех шин Крамера по здоровой
конечности (две шины накладывают на
внутреннюю и наружную поверхности
нижней конечности от верхней трети
бедра до стопы, третью — от верхней
трети бедра до кончиков пальцев по
задней поверхности, а конец ее сгибают
подковой для охвата стопы);
обернуть шину ватой и прибинтовать вату широким бинтом; с целью профилактики пролежней необходимо на уровне лодыжек и пятки подложить ватно-марлевые подкладки;
придать поврежденной конечности среднее физиологическое положение: согнуть в коленном суставе под углом 130°, стопа по отношению к голени должна находиться под углом 90°;
— наложить шины поверх одежды так, чтобы были фиксированы коленный и голеностопный суставы;
— прибинтовать шину к поврежденной конечности;
— ввести обезболивающее средство;
— эвакуировать больного в горизонтальном положении.
Иммобилизация при переломах стопы. Шину Крамера или сетчатую шину перегибают под прямым углом, изгибают по контурам задней поверхности голени и по возможности придают ей форму желоба. Длина шины – от верхней трети голени до концов пальцев стопы. В желоб кладут ватную подстилку. Шину прибинтовывают к повреждённой ноге по её задней и подошвенной поверхности.
Иммобилизация костных повреждений таза — задача трудная, так как даже непроизвольные движения нижних конечностей могут вызвать смещение отломков.
Для иммобилизации при повреждении таза пострадавшего укладывают на спину на жесткие носилки, придав ему положение с полусогнутыми и слегка разведенными конечностями (под коленные суставы положить скатанную в валик одежду или свёрнутое одеяло), что позволяет расслабить мышцы и уменьшает боли. Насильственное приведение или отведение бёдер производить не следует – им придают наиболее удобное для пострадавшего положение т. н. «положение лягушки». Желательно умеренно стянуть таз широкой (20 см – 30 см) полосой ткани.
ОСНОВЫ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ.
Учебная цель:
научить студентов наиболее эффективным способам искусственного дыхания и проведения наружного массажа сердца.
Материальное оснащение класса:
схемы и таблицы по теме, фантом для оказания первой медицинской помощи.
После изучения темы студент должен знать:
– классификацию и основные клинические проявления терминальных состояний;
– клинические симптомы острой дыхательной и острой сердечно-сосудистой недостаточности;
– признаки клинической и биологической смерти;
– объем и очередность мер первой медицинской помощи при терминальных состояниях, явлениях клинической смерти, коллапсе, шоке, обмороке, при поражении электрическим током и утоплении.
После проведения практического занятия студент должен уметь:
– по клиническим признакам заподозрить развитие терминальных состояний;
– выявлять признаки острой дыхательной и сердечной недостаточности и оказывать первую медицинскую помощь;
– организовать транспортировку больных с острыми нарушениями дыхания и сердечной деятельности, перенесших клиническую смерть, в стационар.
Острые расстройства дыхания и кровообращения являются основной причиной смерти при несчастном случае, сердечном приступе или тяжёлой травме. Природой определён строгий «лимит времени» для жизни пострадавшего с тяжёлыми нарушениями жизненных функций. Остановка сердца и прекращение дыхания еще не означает наступления необратимой биологической смерти. Ей предшествует клиническая смерть продолжительностью 3 – 5 мин, когда в случае принятия экстренных мер еще можно восстановить дыхание и кровообращение. Мероприятия по оживлению должны быть начаты без промедления, всем больным и пострадавшим, у которых клиническая смерть наступила внезапно, неожиданно. Начатые вовремя мероприятия по оживлению могут привести к полному восстановлению всех функций организма, включая сознание. Напротив, по истечению указанного выше периода, мероприятия по оживлению могут восстановить сердечную деятельность и дыхание, но не восстановят функцию клеток коры головного мозга – сознание. В этих случаях наступает «смерть мозга», социальная смерть. Противопоказаниями к оживлению являются также наличие у пострадавшего симптомов биологической смерти (трупные пятно и трупное окоченение).
Искусственное поддержание и восстановление функций жизненно важных органов, в первую очередь сердца и легких, называется реанимацией (оживлением). Важнейшим условием успешного оживления организма является своевременное выяснение признаков клинической смерти: потери сознания, остановки дыхания, отсутствия пульса на сонной или бедренной артерии, расширения зрачков и отсутствия их реакции на свет, синюшный или серо-пепельный цвет лица.
Потеря сознания при остановке сердца наступает через 4 – 5 сек. и определяется по отсутствию реакции пострадавшего на звуковой или тактильный раздражитель (оклик, похлопывание по щеке).
Отсутствие пульса на сонной артерии, определяется указательным и средним пальцем на расстоянии 2 – 3 см в сторону от выступающего на шее щитовидного хряща.
Остановку дыхания легко заметить по отсутствию дыхательных движений грудной клетки или диафрагмы.
Расширение зрачков и отсутствие их реакции на свет выявляется путём открытия верхнего века и освещение глаза. Если зрачок значительно расширен (во всю радужку) и не суживается на свет, то этот признак является всегда тревожным и служит сигналом к началу сердечно-лёгочной реанимации.
Синюшный или серо-пепельный цвет лица – важный признак глубокого расстройства кровообращения, воспринимается как сигнал опасности и необходимости оказания неотложной помощи.
Время для установления диагноза клинической смерти должно быть максимально коротким.
Сердечно-легочная реанимация состоит из последовательных этапов:
А. Восстановления проходимости дыхательных путей.
В. Искусственной вентиляции легких.
С. Искусственного поддержания кровообращения (наружный массаж сердца).
D. Введения медикаментозных средств, записи электрокардиограммы, дефибрилляции.
E. Интенсивной терапии в послереанимационном периоде, направленной на поддержание и стабилизацию жизненно важных функций организма.
Первые три этапа могут быть проведены немедицинским персоналом, имеющим соответствующие навыки. Четвертый и пятый этапы осуществляют главным образом врачи специализированных служб скорой медицинской помощи и отделений анестезиологии-реанимации. Рассмотрим указанные этапы.
А.
Восстановление
проходимости дыхательных путей.
Это первый важный этап, без которого
немыслимо осуществить эффективную
сердечно-легочную реанимацию. Однако
следует помнить, что чем быстрее он
пройдет, тем больше шансов на успех.
Наиболее частой причиной закрытия
дыхательных путей у больных или
пострадавших, находящихся
без сознания,
является западение корня языка и нижней
челюсти вследствие расслабления
всех мышц, поддерживающих нижнюю
челюсть. Мышцы свисают, и корень языка
блокирует вход в гортань. Чаще это
возникает при положении больного на
спине, так как выдох в этих случаях
свободен, а вдох невозможен, несмотря
на усилия мышц груди и живота. Объем
воздуха в легких прогрессивно
уменьшается, нарастает его разрежение
в дыхательных путях, и язык «присасывается»,
западая в р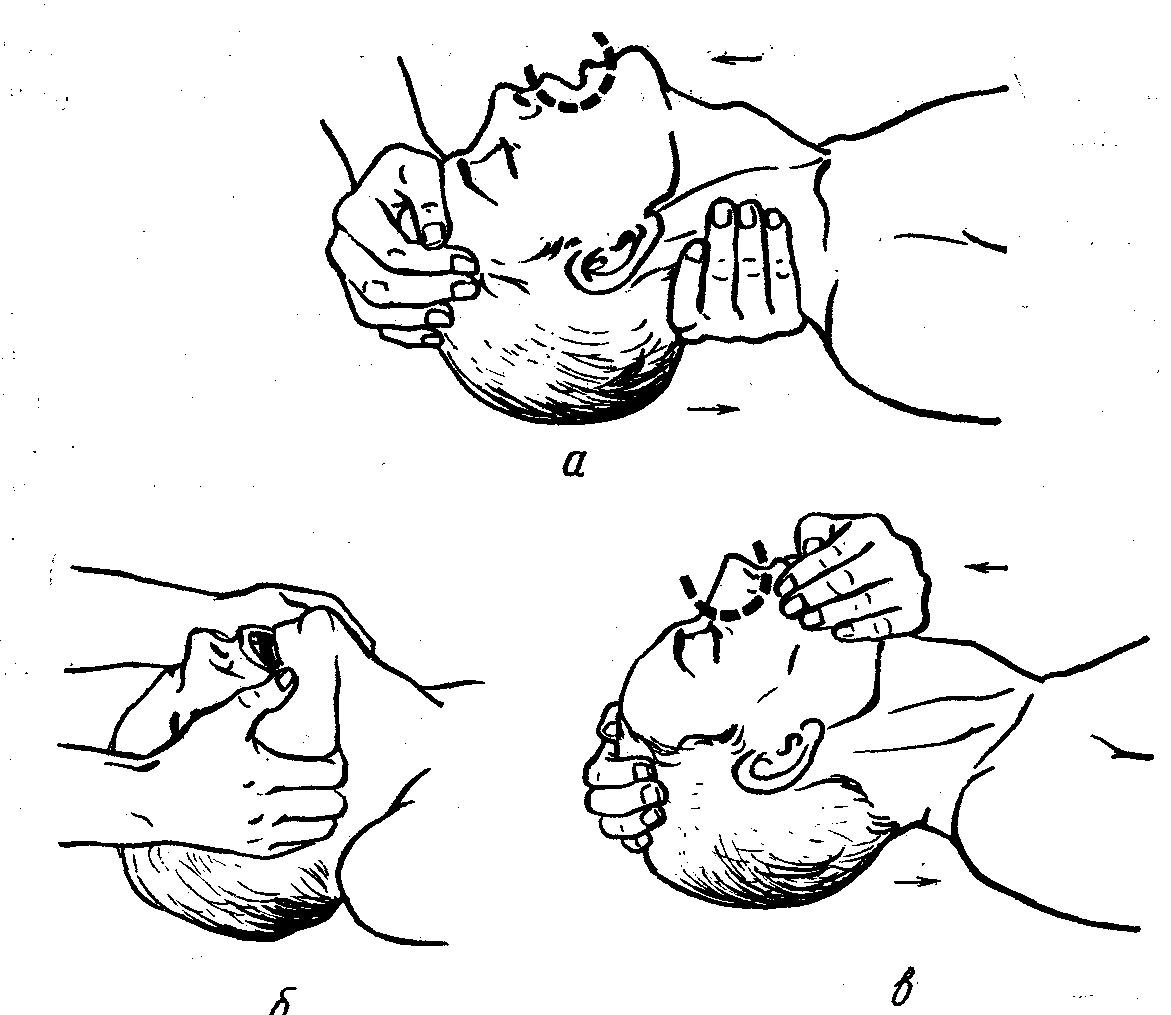 отоглотку
еще глубже. Если больному не оказать
помощь, он погибнет.
отоглотку
еще глубже. Если больному не оказать
помощь, он погибнет.
Методика освобождения дыхательных путей состоит в максимальном разгибании головы. Для этого оказывающий помощь становится на колени у изголовья пострадавшего, располагает одну руку на задней поверхности шеи, другую в области лба и производит легкое, но энергичное разгибание головы кзади. Его помощник под затылок пострадавшего подкладывает валик из свёрнутой одежды или простыни. Руку из-под затылка оказывающий помощь переносит на подбородок больного, помогая удерживать голову в запрокинутом положении. При этом мышцы дна полости рта и связанные с ним корень языка и надгортанник натягиваются, смещаются вверх и открывают вход в гортань.
Если у больного еще сохранилось самостоятельное дыхание, то после устранения препятствия в дыхательных путях оно значительно улучшается, возрастает его глубина. Наряду с этим у больного исчезает синюшный цвет лица, может проясниться сознание. Отмечено, что у 20% больных, особенно у лиц пожилого и старческого возраста, прием максимального разгибания головы полного раскрытия дыхательных путей не обеспечивает. В таких случаях необходимо больному выдвинуть вперед нижнюю челюсть. Для этого давлением больших пальцев обеих рук ее смещают сначала вниз, а затем при помощи указательных пальцев, расположенных на углах нижней челюсти, выдвигают вперед так, чтобы зубы нижней челюсти находились впереди верхних резцов.
Оптимальные условия для освобождения дыхательных путей от западения языка достигаются комбинированным приемом: максимальным разгибанием головы, выдвижением нижней челюсти и открытием рта больного. При этом полость рта становится доступной для осмотра. Если во рту имеется жидкое содержимое или кусочки пищи, их надо быстро удалить (пальцем, обернутым салфеткой) и осушить рот полотенцем или подручным материалом. По окончании туалета полости рта немедленно приступают к проведению искусственного дыхания.
Е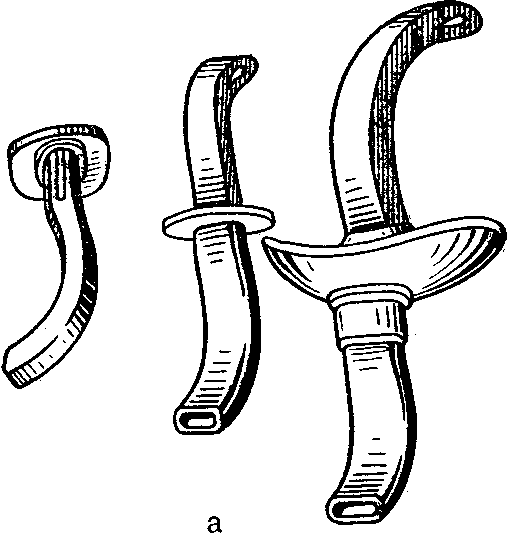 сли
у больного без сознания отмечается
самостоятельное дыхание, то для
предупреждения повторного западения
корня языка и нижней челюсти необходимо
все время удерживать его голову в
состоянии разгибания. При наличии в
автомобильной аптечке (других аптечках)
воздуховода (S-образной
трубочки, или других воздуховодов) его
следует ввести в рот больному. При этом
отпадает необходимость поддерживать
челюсть больного.
сли
у больного без сознания отмечается
самостоятельное дыхание, то для
предупреждения повторного западения
корня языка и нижней челюсти необходимо
все время удерживать его голову в
состоянии разгибания. При наличии в
автомобильной аптечке (других аптечках)
воздуховода (S-образной
трубочки, или других воздуховодов) его
следует ввести в рот больному. При этом
отпадает необходимость поддерживать
челюсть больного.
Е сли
такой возможности нет (при наличии
других пострадавших, нуждающихся в
помощи), больному следует придать
стабильное
боковое положение.
Для этого больного поворачивают на
правый бок, правую руку приводят к
туловищу, правую ногу сгибают в коленном
суставе, и приводят к животу, левую руку
сгибают в локтевом суставе, а ее
ладонь укладывают под правую половину
лица больного. Голова при этом слегка
запрокидывается. В таком устойчивом
положении на боку создаются благоприятные
условия для дыхания, исключается
западение языка, затекание слизи или
крови в дыхательные пути. За больным
следует установить наблюдение до приезда
машины «скорой помощи».
сли
такой возможности нет (при наличии
других пострадавших, нуждающихся в
помощи), больному следует придать
стабильное
боковое положение.
Для этого больного поворачивают на
правый бок, правую руку приводят к
туловищу, правую ногу сгибают в коленном
суставе, и приводят к животу, левую руку
сгибают в локтевом суставе, а ее
ладонь укладывают под правую половину
лица больного. Голова при этом слегка
запрокидывается. В таком устойчивом
положении на боку создаются благоприятные
условия для дыхания, исключается
западение языка, затекание слизи или
крови в дыхательные пути. За больным
следует установить наблюдение до приезда
машины «скорой помощи».
Опасные расстройства дыхания возникают при попадании в дыхательные пути инородных тел, например, плохо разжеванной мясной пищи. Пищевой комок, застряв в ротоглотке, приводит к сдавливанию надгортанника и закрытию входа в гортань. У пострадавшего прекращается дыхание, отсутствует голос (объясняется жестами), он не может кашлять, поскольку невозможен вдох. В последующем наступает удушье, исчезает сознание, появляются судороги, возможен смертельный исход.
Для удаления пищевого комка из ротоглотки предлагается следующий прием: пострадавшему в положении стоя, слегка наклоненному, наносят сильный удар основанием ладони в межлопаточной области. При этом получается мощный искусственно вызванный кашлевой толчок, который после 2—3 ударов способствует сначала смещению, а затем удалению пищевого комка. Если этот прием оказался неэффективным, можно рекомендовать следующий: спасающий становится сзади пострадавшего, охватывает его правой рукой так, чтобы ладонь, сжатая в кулак, располагалась в подложечной области; левой рукой захватывает свою правую руку и энергичным движением сдавливает туловище пострадавшего снизу вверх. Создаваемое таким образом повышенное давление в верхнем отделе брюшной полости и воздухоносных путях передается толчкообразно к месту препятствия в ротоглотке и способствует выбрасыванию инородного тела.
Если больной находится без сознания и лежит на полу, то удаление инородного тела из ротоглотки осуществляют следующим образом: ему максимально разгибают голову, открывают рот, салфеткой вытягивают язык, а указательным и средним пальцами, погруженными глубоко в ротоглотку, стараются захватить или протолкнуть пищевой комок. Если у больного ослаблено или отсутствует самостоятельное дыхание, после туалета полости рта приступают к искусственной вентиляции легких — искусственному дыханию по способу «изо рта в рот».
В этих же условиях можно применить и другой прием удаления инородного тела из ротоглотки. Больного поворачивают в позу ничком. Левой рукой захватывают голову в области лба и запрокидывают ее, а ладонью правой руки наносят 3—4 поколачивающих удара в средней зоне межлопаточной области. Затем больного нужно повернуть на спину, сделать пальцевое обследование полости рта и извлечь инородное тело. Если есть необходимость, начать искусственную вентиляцию легких.
При
попадании в дыхательные пути жидкости
(например, при утоплении) необходимо
придать пострадавшему положение
головой вниз, перевесив его туловище
через правое колено спасателя. Левой
рукой разгибают голову максимально
назад, а ладонью правой руки наносят
3—5 ударов в области спины. Воздушный
толчок, создаваемый при этом, и сила
тяжести способствуют истечению
жидкости из дыхательных путей. Сдавление
в области желудка под тяжестью тела
пострадавшего способствует истечению
жидкости из пищеварительного канала,
что создает более благоприятные условия
для последующего о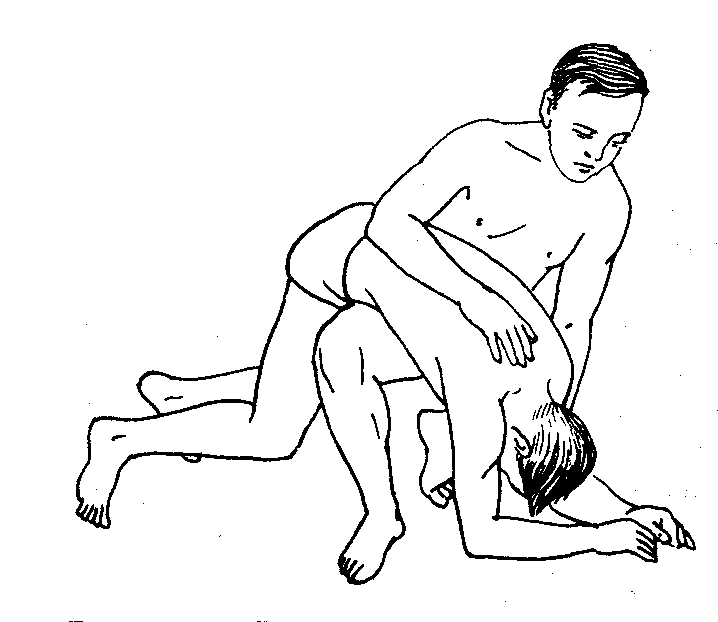 живления.
Если спасающий не обладает достаточной
физической силой, то в подобных случаях
можно повернуть пострадавшего на правый
бок, запрокинуть ему голову назад и
ладонью правой руки нанести 4—5 ударов
со стороны спины в межлопаточной
области. Затем произвести туалет
полости рта и приступить к искусственной
вентиляции легких.
живления.
Если спасающий не обладает достаточной
физической силой, то в подобных случаях
можно повернуть пострадавшего на правый
бок, запрокинуть ему голову назад и
ладонью правой руки нанести 4—5 ударов
со стороны спины в межлопаточной
области. Затем произвести туалет
полости рта и приступить к искусственной
вентиляции легких.
При попадании жидкости или слизи в дыхательные пути у маленьких детей или новорожденных необходимо левой рукой поднять ребенка за ноги вниз головой (жидкость вытекает в силу своей тяжести). Правой рукой открыть рот ребенка и пальцем, обернутым салфеткой, осушить ему полость рта. Можно при этом применить прием поколачивания по спинке. Затем следует перейти на искусственную вентиляцию легких, если есть в этом необходимость.
При попадании твердых инородных тел в дыхательные пути ребенка его следует положить вниз лицом на свои левую руку и левое бедро, слегка согнутое в коленном суставе и, прижав ножки плечом и предплечьем к туловищу, опустить вниз головой. Правой рукой нанести по спинке несколько поколачивающих ударов. Если инородное тело свободно перемещается в дыхательных путях в силу своей тяжести, оно опустится к голосовым связкам. Во время вдоха или в период поколачивания инородное тело может выскочить из дыхательных путей. Следует помнить, что при безуспешности таких приемов неотложной помощи необходимо вызвать машину «скорой помощи» и доставить больного в стационар, где применят специальные инструментальные методы удаления инородных тел. Промедление в оказании медицинской помощи нередко приводит к тяжелым осложнениям со стороны органов дыхания.
К острым нарушениям дыхания относится и астматический приступ, который характеризуется приступом удушья (бронхоспазм), типичной позой больного с приподнятыми плечами, коротким вдохом и мучительным длительным выдохом с участием всей мускулатуры. Приступ сопровождается кашлем и хрипами в легких, выраженной синюшностью лица. Первая помощь состоит в снятии приступа бронхоспазма специальными фармакологическими средствами, о которых больные, как правило, хорошо знают. Наиболее эффективны при этом ингаляции аэрозолей: салбутамола, эуспирана, астмопента, изадрина и др. Ингаляции аэрозоля (1 – 2 процедуры) через несколько минут снимают астматический приступ.
Таковы простейшие методы обеспечения проходимости дыхательных путей — первого важнейшего компонента «азбуки» оживления. В случаях остановки дыхания или его резкого ослабления необходимо приступить к следующему приему (В) — проведению искусственного дыхания.
В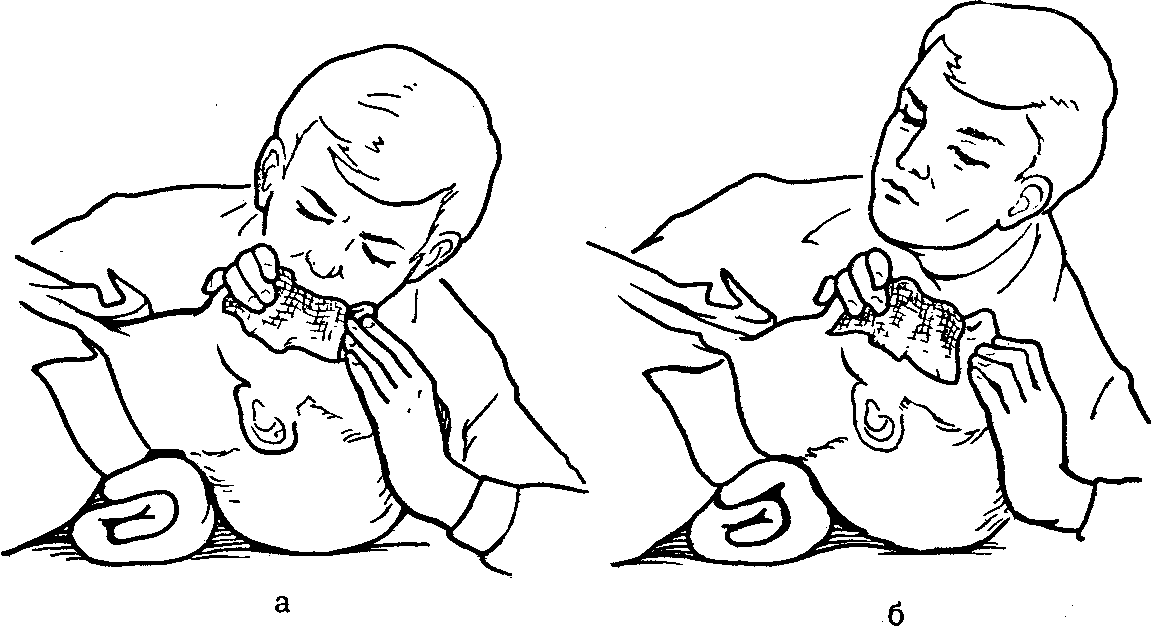 .
Методы
искусственного дыхания.
Техника искусственного дыхания «изо
рта в рот» состоит в том, что оказывающий
помощь, выполнив прием разгибания головы
и открытия дыхательных путей, после
глубокого вдоха широко открытым ртом
плотно закрывает рот пострадавшего и
производит форсированное вдувание
воздуха в его легкие, до тех пор, пока
грудная клетка не начнёт подниматься.
При этом щекой или пальцами он должен
закрыть носовые ходы больного для
создания полной герметичности. Затем
слегка отстраняется, удерживая голову
пострадавшего в запрокинутом состоянии,
и даёт возможность осуществиться
пассивному выдоху. Как только грудная
клетка опустится и примет первоначальное
положение, весь цикл надо повторить.
Первые 3 – 5 вдуваний надо сделать в
быстром темпе, а последующие – с
частотой 12 – 14 в минуту. Объем вдоха
должен составлять примерно 600 – 700 см3
для взрослого, что меньше половины
жизненной емкости легких человека
среднего возраста.
.
Методы
искусственного дыхания.
Техника искусственного дыхания «изо
рта в рот» состоит в том, что оказывающий
помощь, выполнив прием разгибания головы
и открытия дыхательных путей, после
глубокого вдоха широко открытым ртом
плотно закрывает рот пострадавшего и
производит форсированное вдувание
воздуха в его легкие, до тех пор, пока
грудная клетка не начнёт подниматься.
При этом щекой или пальцами он должен
закрыть носовые ходы больного для
создания полной герметичности. Затем
слегка отстраняется, удерживая голову
пострадавшего в запрокинутом состоянии,
и даёт возможность осуществиться
пассивному выдоху. Как только грудная
клетка опустится и примет первоначальное
положение, весь цикл надо повторить.
Первые 3 – 5 вдуваний надо сделать в
быстром темпе, а последующие – с
частотой 12 – 14 в минуту. Объем вдоха
должен составлять примерно 600 – 700 см3
для взрослого, что меньше половины
жизненной емкости легких человека
среднего возраста.
Если во время вдувания воздуха в дыхательных путях отмечается какое-либо сопротивление или воздух уходит в желудок (грудная клетка не расправляется и видно как увеличивается выбухание в подложечной области), необходимо более интенсивно выполнить прием разгибания головы. Необходимо также внимательно наблюдать за тем, чтобы в ротоглотке не появилось желудочное содержимое, ибо при очередном вдувании воздуха оно может попасть в легкие больного и вызвать осложнения. Содержимое полости рта должно быть немедленно удалено с помощью салфетки, полотенца или другого подручного материала. В гигиенических целях рот больного должен быть прикрыт чистыми салфеткой или носовым платком, которые, не препятствуя вдуванию воздуха, изолируют лицо больного от прямого соприкосновения. Перед проведением искусственного дыхания пострадавшего нужно уложить на твердую ровную поверхность, освободить область шеи и груди от одежды, обнажить область живота. Эти мероприятия необходимы для одновременного проведения закрытого массажа сердца.
При некоторых состояниях пострадавшего (судорожное сведение челюстей, травма нижней челюсти и мягких тканей) искусственное дыхание «изо рта в рот» выполнить не удается. В этих случаях приступают к искусственному дыханию по способу «изо рта в нос». Техника его проста. Одной рукой, расположенной на волосистой части головы и лба, запрокидывают голову пострадавшего, другой, поднимая его подбородок и нижнюю челюсть, закрывают рот. Рот можно прикрыть дополнительно салфеткой и большим пальцем. Вдувание воздуха производится через носовые ходы, прикрытые чистой салфеткой или носовым платком. В период пассивного выдоха следует приоткрывать рот пострадавшего. Затем вдувание повторяется в том же ритме. Эффективность вдуваний воздуха оценивается по степени дыхательных экскурсий грудной клетки.
Искусственное дыхание у детей производится путем вдувания воздуха и в рот, и в нос одновременно. Частота вдуваний должна быть 18 – 20 в минуту, но объем вдувания малый, чтобы не повредить легкие чрезмерным растяжением. Объем вдуваемого воздуха контролируется по величине экскурсии грудной клетки и зависит от возраста ребенка.
Следует особо подчеркнуть, что освобождение дыхательных путей от слизи и инородных тел, проведение искусственного дыхания при таком чрезвычайно серьезном осложнении, как остановка сердца, не обеспечивает успех оживления. Кроме вентиляции легких, необходимо решать еще одну очень ответственную задачу: как доставить кислород из легких к жизненно важным органам и в первую очередь к головному мозгу и сердечной мышце. Эта задача решается третьим приемом «азбуки» оживления, обозначенным буквой «С». Он направлен на восстановление кровообращения путем наружного массажа сердца.
С. Техника наружного массажа сердца. Сердце располагается в грудной полости между двумя костными образованиями: телами позвонков сзади и грудиной спереди. При сжатии грудной клетки в горизонтальном положении тела на глубину 4—5 см сердце сдавливается, выполняя при этом свою насосную функцию. Оно выталкивает кровь в аорту и легочную артерию при сжатии грудной клетки и присасывает венозную кровь при ее расправлении. Эффективность наружного массажа сердца доказана давно. В настоящее время этот метод общепризнан.
При проведении наружного массажа сердца пострадавшего укладывают на спину на жесткое и ровное основание (пол, земля). Если он находится на кровати, тогда следует подложить ему под грудную клетку плоскую доску или любой твёрдый предмет, с таким расчётом, чтобы доска или предмет создавали твёрдую опору. Это непременное условие эффективности наружного массажа сердца.
Оказывающий
помощь занимает позицию сбоку от
больного, нащупывает в подложечной
области конец грудины (мечевидный
отросток), и на расстоянии 2 поперечно
расположенных пальцев по направлению
вверх по средней линии накладывает
ладонь кисти наиболее широкой ее частью.
Вторую ладонь кладет крестообразно
сверху. Очень важно чтобы пальцы не
касались грудной клетки. С одной стороны
это будет способствовать эффективности
массажа, так как у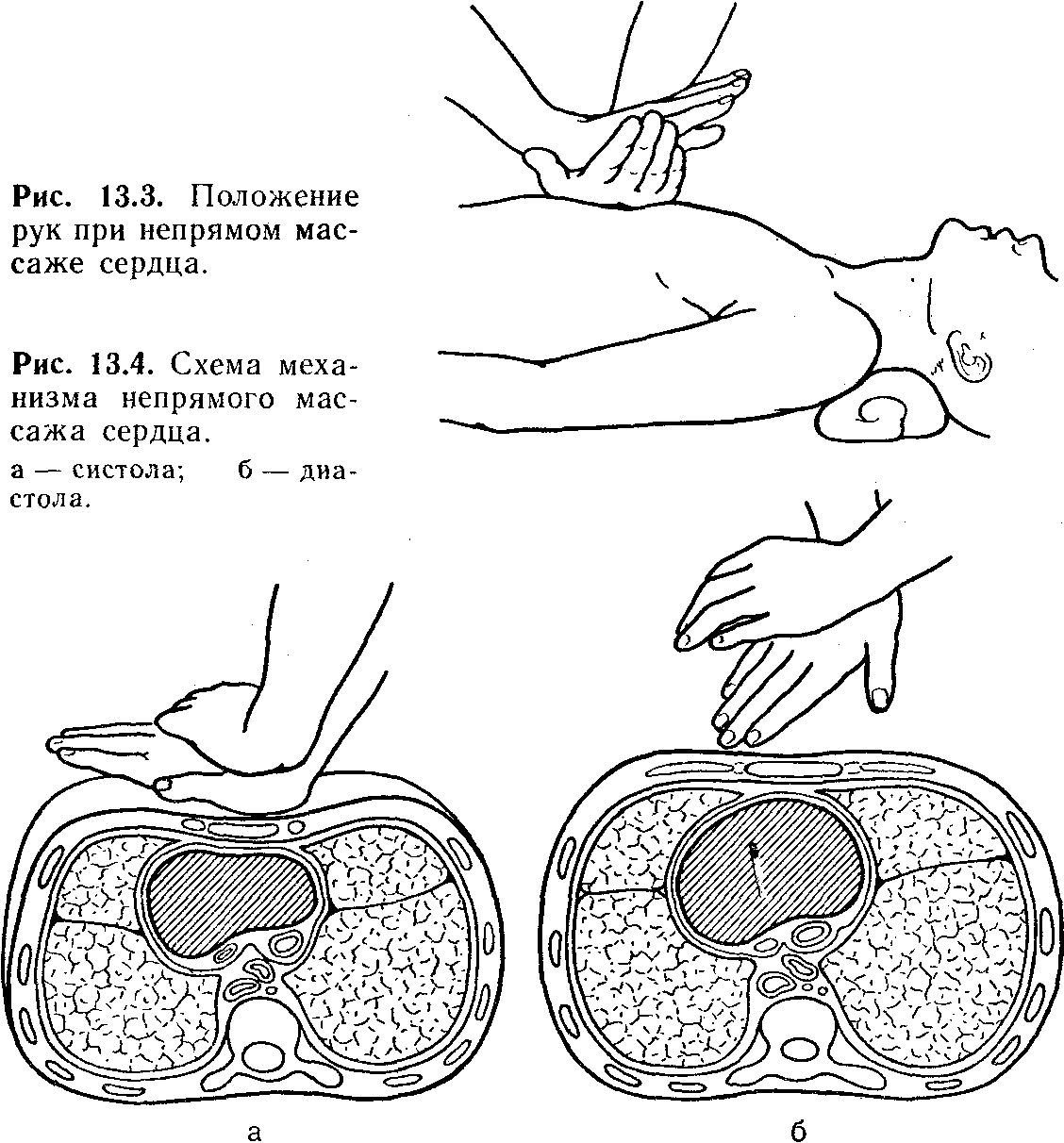 силие
направлено только на нижнюю часть
грудины, а не на грудную стенку, с другой
– существенно уменьшится опасность
перелома рёбер. Не сгибая рук оказывающий
помощь, производит сильное толчкообразное
надавливание на грудину по направлению
к позвоночнику на глубину 4 – 5 см,
удерживая в этом положении руки примерно
полсекунды и затем быстро расслабляет
руки не отрывая их от поверхности грудной
клетки. Необходимо повторять эти движения
с частотой не менее 60 в 1 мин, поскольку
более редкие воздействия не обеспечивают
достаточного кровообращения. Практика
показывает, что наружный массаж сердца
при остановке сердечной деятельности
восстанавливает кровообращение в
жизненно важных органах (головном
мозге, сердце) на уровне 20 – 40% нормального,
поэтому прекратить массаж можно лишь
на несколько секунд.
силие
направлено только на нижнюю часть
грудины, а не на грудную стенку, с другой
– существенно уменьшится опасность
перелома рёбер. Не сгибая рук оказывающий
помощь, производит сильное толчкообразное
надавливание на грудину по направлению
к позвоночнику на глубину 4 – 5 см,
удерживая в этом положении руки примерно
полсекунды и затем быстро расслабляет
руки не отрывая их от поверхности грудной
клетки. Необходимо повторять эти движения
с частотой не менее 60 в 1 мин, поскольку
более редкие воздействия не обеспечивают
достаточного кровообращения. Практика
показывает, что наружный массаж сердца
при остановке сердечной деятельности
восстанавливает кровообращение в
жизненно важных органах (головном
мозге, сердце) на уровне 20 – 40% нормального,
поэтому прекратить массаж можно лишь
на несколько секунд.
Сжимать грудную клетку следует энергично под дозированным давлением, чтобы вызвать пульсовую волну в сонной артерии. При проведении массажа у взрослых необходимо применять не только силу рук, но и надавливать всем корпусом тела. Толчок должен быть достаточно энергичным, но не чрезмерно сильным, так как в этом случае может возникнуть перелом рёбер или грудины. Эта опасность особенно выражена у пожилых людей, у которых вследствие малой эластичности грудной клетки приходится нередко затрачивать большие усилия при массаже.
У детей старше 5 лет наружный массаж сердца производят одной рукой, у грудных детей и новорожденных – кончиками указательного и среднего пальцев. Частота сдавливаний 100 – 110 в 1 мин. Об эффективности массажа судят по изменению окраски кожных покровов лица, появлению пульса на сонной артерии, сужению зрачков. Прекращать наружный массаж сердца можно через каждые 2 мин лишь на 3 – 5 с, чтобы убедиться в восстановлении сердечной деятельности. Если после прекращения массажа пульс не определяется, а зрачки снова расширяются, массаж должен быть продолжен.
Эффективность наружного массажа сердца обеспечивается лишь в сочетании с искусственным дыханием. Предложены следующие оптимальные сочетания частоты искусственного дыхания и массажа сердца в зависимости от числа лиц, оказывающих помощь.
Если помощь оказывает 1 человек, то соотношение производимых манипуляций должно быть 2 : 15. На каждые 2 быстрых вдувания воздуха в легкие должно приходиться 15 массажных сдавливаний грудины. Оказывающий помощь занимает по отношению к больному наиболее удобную позицию, которая позволяет выполнять и тот и другой приемы оживления, не меняя своего положения. Под плечи больного следует положить валик из свернутой одежды, чтобы голова была запрокинута, а дыхательные пути открыты.
Е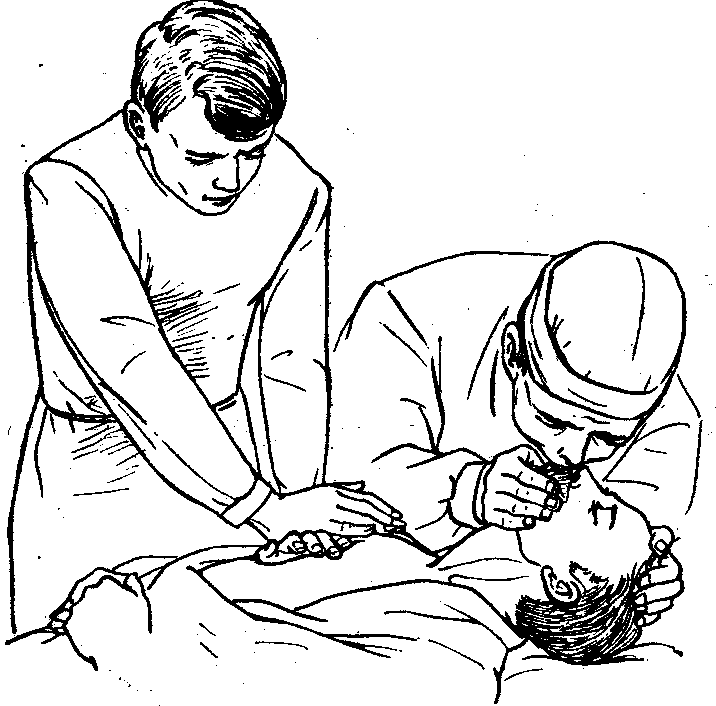 сли
помощь оказывают 2 человека, то соотношение
приемов должно быть 1 : 5. Один проводит
наружный массаж сердца, другой –
искусственное дыхание после каждого
5-го сдавливания грудины. Следует помнить,
что в момент вдувания воздуха массаж
должен быть прекращён, иначе воздух не
будет поступать в лёгкие. Если поддерживать
указанное соотношение трудно, особенно
когда после одного вдоха грудная клетка
не всегда приподнимается, то следует
быстро изменить тактику оживления и
начать чередовать 2 или 3 вдувания воздуха
с 15 толчками закрытого массажа сердца.
сли
помощь оказывают 2 человека, то соотношение
приемов должно быть 1 : 5. Один проводит
наружный массаж сердца, другой –
искусственное дыхание после каждого
5-го сдавливания грудины. Следует помнить,
что в момент вдувания воздуха массаж
должен быть прекращён, иначе воздух не
будет поступать в лёгкие. Если поддерживать
указанное соотношение трудно, особенно
когда после одного вдоха грудная клетка
не всегда приподнимается, то следует
быстро изменить тактику оживления и
начать чередовать 2 или 3 вдувания воздуха
с 15 толчками закрытого массажа сердца.
Если сердечная деятельность восстановилась, пульс стал отчетливым, лицо порозовело, массаж сердца прекращают, а искусственное дыхание продолжают в том же ритме до восстановления самостоятельного дыхания. При появлении у пострадавшего полноценного дыхания следует установить за ним постоянное наблюдение (до восстановления сознания). Следует помнить, что при отсутствии сознания возможны повторные расстройства дыхания вследствие западения языка и нижней челюсти. Вопрос о прекращении реанимационных мероприятий в случае их неэффективности должен решить врач, вызванный на место происшествия, или сам оказывающий помощь с учетом точного определения времени остановки сердца и продолжительности реанимации, не превышаю щей пределов возможного оживления (до появления явных признаков смерти).
При проведении оживления наблюдаются следующие ошибки:
Оказывающие первую помощь не полностью выполняют прием максимального разгибания головы, не обеспечивают свободной проходимости дыхательных путей. При наличии этой ошибки, вдуваемый воздух может попасть в желудок, и применяемый прием не даст нужного эффекта.
При вдувании воздуха не достигается герметичности при охвате рта или носа пострадавшего, и часть объема вдуваемого воздуха теряется, выходит наружу.
При проведении наружного массажа сердца не правильно выбрано место наложения ладони на грудину. Смещение компрессии (сдавливаний) вверх нередко приводит к перелому грудины, вниз – к разрыву желудка, вниз и вправо – к повреждению печени, вниз и влево – к повреждению селезенки, влево или вправо от грудины – к перелому ребер.
При оказании помощи двумя лицами проведение наружного массажа сердца и искусственного дыхания не осуществляется синхронно. Это сопровождается вдуванием воздуха в легкие в момент сжатия грудной клетки, с возможным повреждением лёгких.
При оказании помощи не ведётся наблюдение за динамикой признаков жизни, в особенности за пульсом на сонной артерии и величиной зрачков.
Таким образом, своевременно начатые искусственное дыхание и наружный массаж сердца могут не только восстановить сердечную деятельность и другие, временно утраченные функции организма, но и продлить жизнь человека. В настоящее время накопилось немало примеров успешной сердечно-легочной реанимации, когда спасенные люди вновь обрели способность радоваться жизни.
ТРАНСПОРТИРОВКА ПОРАЖЁННЫХ И БОЛЬНЫХ.
Учебная цель:
научить практическим приёмам и способам перекладывания, переноски, погрузки, транспортировки поражённых и больных.
Материальное оснащение учебного класса:
учебные таблицы, стандартные и импровизированные носилки, носилочные лямки, одеяла, простыни, полотенца.
Многие пострадавшие при несчастных случаях и больные, поступающие в лечебные учреждения не могут самостоятельно передвигаться и нуждаются в переноске и транспортировке. Неправильные переноска и эвакуация наносят дополнительную травму пораженному и могут осложнить его состояние здоровья. Способов переноски пораженных много: на руках, на спине, на плече, одним или двумя носильщиками, с использованием носилочной лямки и подручных средств и, наконец, на санитарных носилках. Наименее травматичной является транспортировка на носилках.
Оказывающие первую медицинскую помощь в каждом отдельном случае сами выбирают наиболее рациональный способ переноски, исходя из характера повреждения, тяжести состояния пострадавшего и условий общей обстановки.
Переноска на руках возможна на небольшие расстояния и чаще всего там, где нельзя применять носилки. Существует несколько таких способов. Переноска на руках применима для лиц, находящихся в сознании и не имеющих переломов костей конечностей и ребер. Носильщик становится на колено сбоку от пораженного и берет его одной рукой под бедра, а другой—под спину; пораженный обнимает носильщика за шею и прижимается к нему. Затем носильщик поднимается с колена и несет перед собой пораженного. При применении этого способа требуются большие физические усилия, поэтому переносят на руках главным образом детей.
Переноска на спине с помощью рук – применяется для той же группы пораженных. Носильщик сажает пострадавшего на высокое место (стол, подоконник), становится спиной к нему и опускается на одно колено. Пострадавший обхватывает руками носильщика за плечи. Носильщик, поддерживая пораженного одной рукой за бедра, встает.
П ереноска
на плече с помощью рук
удобна для выноса пораженного, потерявшего
сознание. Однако при ранении живота,
переломах костей конечностей, грудной
клетки, позвоночника этим способом
пользоваться нельзя. Пораженного
укладывают на правое плечо носильщика
головой назад. Носильщик правой рукой
обнимает ноги пораженного и одновременно
крепко держит его за кисть правой руки
или за предплечье.
ереноска
на плече с помощью рук
удобна для выноса пораженного, потерявшего
сознание. Однако при ранении живота,
переломах костей конечностей, грудной
клетки, позвоночника этим способом
пользоваться нельзя. Пораженного
укладывают на правое плечо носильщика
головой назад. Носильщик правой рукой
обнимает ноги пораженного и одновременно
крепко держит его за кисть правой руки
или за предплечье.
Два носильщика могут переносить больного на руках «на замке», «друг за другом», и в положении лёжа. При переноске «на замке» носильщики становятся рядом и соединяют руки так, чтобы образовалось сидение («замок»). Его делают из двух, трёх и четырёх рук. Если надо поддерживать поражённого то «замок» делают из двух или трёх рук. На «замке» из четырёх рук пострадавший сам держится за шеи носильщиков. Этим способом переносят пораженных, находящихся в сознании и не имеющих переломов костей.
Переноска «друг за другом» удобна в отношении пораженных, потерявших сознание, но без переломов костей. Пораженный должен лежать на спине. Один носильщик подходит со стороны его головы, пропускает свои руки до локтевых суставов под мышки пораженного. Делать «замок» носильщику из своих рук на груди пораженного нельзя, так как это затруднит дыхание последнего. Второй носильщик, встав между ног пораженного к нему спиной, обхватывает ноги пораженного под коленями. Одновременно поднявшись, носильщики легко переносят пораженного.
Переноска в положении пострадавшего лежа применима для лиц, не потерявших сознание и не имеющих переломов костей. Пораженный лежит на спине. Носильщики подходят к нему с одной стороны, каждый опускается на одно колено. Один, стоящий у изголовья, подсовывает одну руку под спину, а другую – под поясницу; пораженный обхватывает руками шею носильщика. Второй носильщик, стоящий рядом, подсовывает руки под бедра и голени. Чтобы одновременно встать, первый носильщик подает команду «Поднять!». Этим способом пользуются при укладывании пораженного на носилки, а также для перекладывания с носилок на перевязочный стол, на кровать.
П
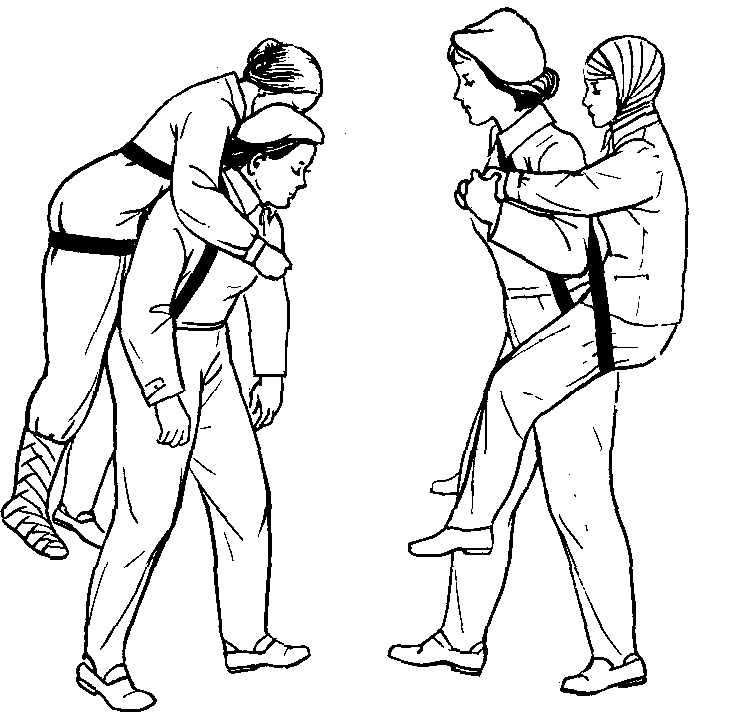 ереноска
на носилочных лямках.
Носилочная лямка имеет несколько
назначений. С помощью лямок удобнее
переносить пораженного, их применяют
для облегчения переноски пораженных
на носилках или используют при
извлечении пораженных из труднодоступных
мест. Носилочная лямка представляет
собой брезентовый ремень длиной 360
см и шириной 6,5 см с металлической
пряжкой на конце. На расстоянии
100 см от пряжки нашита накладка из
этой же ткани, позволяющая складывать
лямку «восьмеркой». Кроме того, лямка
может быть сложена «кольцом» или
«петлей», что необходимо для
определенных способов переноски
пораженных. При отсутствии носилочных
лямок их можно изготовить из поясных
ремней: кольцо их двух, восьмёрку из
пяти. Один носильщик может осуществить
переноску поражённого двумя способами.
ереноска
на носилочных лямках.
Носилочная лямка имеет несколько
назначений. С помощью лямок удобнее
переносить пораженного, их применяют
для облегчения переноски пораженных
на носилках или используют при
извлечении пораженных из труднодоступных
мест. Носилочная лямка представляет
собой брезентовый ремень длиной 360
см и шириной 6,5 см с металлической
пряжкой на конце. На расстоянии
100 см от пряжки нашита накладка из
этой же ткани, позволяющая складывать
лямку «восьмеркой». Кроме того, лямка
может быть сложена «кольцом» или
«петлей», что необходимо для
определенных способов переноски
пораженных. При отсутствии носилочных
лямок их можно изготовить из поясных
ремней: кольцо их двух, восьмёрку из
пяти. Один носильщик может осуществить
переноску поражённого двумя способами.
Первый
способ
переноски на лямке, сложенной
восьмёркой,
осуществляется следующим образом. Лямку
развертывают в прямую полосу, свободный
конец пропускают под накладку и закрепляют
в пряжке. Сложенную «восьмеркой»
лямку подгоняют под рост того, кто будет
ею пользоваться. Правильно подогнанная
лямка, сложенная «восьмеркой», должна
равняться размеру вытянутых в сторону
рук на уровне плеч. Перекрёст лямки
носильщик подводит под ягодицы
поражённого, укладывает его на здоровый
бок, прижимается к нему спиной (носильщик
находится в положении лёжа), надевает
петли лямки себе на плечи и принимает
поражённого себе на спину, при этом
пострадавший держится за плечи носильщика.
Затем носильщик встаёт на четвереньки,
далее на одно колено и во весь рост. Этот
способ переноски можно и зменить
(второй
способ), если
петли носилочной лямки сложенной
восьмёркой надеть на ноги пострадавшего
с таким расчётом, чтобы перекрёст
носилочной лямки пришёлся на грудь
носильщика. При такой переноске грудь
пострадавшего остаётся свободной, а
носильщик поддерживает руки поражённого.
Эти способы переноски на лямке неприменимы
для поражённых с переломом бедра, таза
и позвоночника. Второй способ нельзя
применять при тяжёлых травмах обеих
верхних конечностей.
зменить
(второй
способ), если
петли носилочной лямки сложенной
восьмёркой надеть на ноги пострадавшего
с таким расчётом, чтобы перекрёст
носилочной лямки пришёлся на грудь
носильщика. При такой переноске грудь
пострадавшего остаётся свободной, а
носильщик поддерживает руки поражённого.
Эти способы переноски на лямке неприменимы
для поражённых с переломом бедра, таза
и позвоночника. Второй способ нельзя
применять при тяжёлых травмах обеих
верхних конечностей.
При переноске с помощью восьмёрки способом «рядом» два носильщика становятся рядом, надевают на себя лямку, сложенную восьмёркой так, чтобы перекрёст ремня лямки оказался между ними на уровне тазобедренных суставов, а петли были перекинуты у одного носильщика через правое, а у другого – через левое плечо. Затем носильщики опускаются одни на правое, другой на левое колено, приподнимают транспортируемого и кладут его на свои сомкнутые колени, подводят лямку под ягодицы поражённого и одновременно встают на ноги. При этом способе переноски руки носильщиков и пострадавшего остаются свободными.
Способ переноски на лямке сложенной «кольцом» удобен тем, что у носильщика остаются свободными обе руки, позволяющие ему держаться за поручни при подъёме или спуске по лестнице. Лямку развернуть и свободный конец закрепить в пряжке. Сложенная «кольцом» лямка должна быть подогнана под рост носильщика. Она считается правильно подогнанной, если длина ее петли равна размеру вытянутой в сторону одной руки и согнутой в локте другой. Лямку сложенную «кольцом» подводят под пострадавшего так, чтобы одна половина лямки находилась под ягодицами, а другая на спине, образовавшиеся при этом петли должны располагаться по обеим сторонам лежащего на земле поражённого. Носильщик ложится впереди поражённого, надевает себе на плечи петли, связывает их свободным концом лямки у себя на груди и кладёт пострадавшего к себе на спину, затем встаёт на четвереньки, далее на одно колено и во весь рост. Пострадавший сидит на лямке прижатый к носильщику. Если у пострадавшего имеется ранение грудной клетки, этот способ переноски не годится, ибо лямка оказывает сильное давление на спину поражённого.
С кладывание
лямки «петлей».
«Петлю» готовят так же, как и кольцо,
только с той разницей, что почти всю
лямку пропускают через пряжку, образуя
нужного размера петлю, которую будет
надевать на плечо носильщик. Свободный
конец лямки используют при извлечении
пораженных из труднодоступных мест.
кладывание
лямки «петлей».
«Петлю» готовят так же, как и кольцо,
только с той разницей, что почти всю
лямку пропускают через пряжку, образуя
нужного размера петлю, которую будет
надевать на плечо носильщик. Свободный
конец лямки используют при извлечении
пораженных из труднодоступных мест.
При переноске пострадавшего двумя носильщиками на небольшое расстояние используются различные подручные средства для образования сидения: полотенца, палки, поясные ремни, стулья и др.
Переноска на санитарных носилках. Санитарные носилки применяются для переноски пораженных в положении лежа, перевозки в разных видах транспорта и могут быть использованы в качестве временной койки для размещения пораженных в больницах. Но главное назначение носилок—переноска пораженных. Размеры носилок строго стандартны, поэтому они легко подходят под любые виды транспорта и исключают перекладывание пораженных с носилок на носилки, а также позволяют их обменивать на этапах медицинской эвакуации. Санитарные носилки имеют стандартные размеры: длина 221,5 см, ширина 55 см, высота 16 см, состоят из двух деревянных или дюралевых брусьев, двух съемных стальных распоров с ножками и пружинными зажимами, съемного полотнища с подголовником. Масса носилок с металлическими брусьями 7,6 кг, а с деревянными брусьями — 9 кг.
Носилки развёртывают одновременно 2 человека. Растягивают ремни, предназначенные для связывания свернутых носилок. За ручки раздвигают в стороны брусья и натягивают полотнище. Затем коленями нажимают на распоры до появления щелчка и проверяют, хорошо ли закрыты замки распоров, иначе при переноске пострадавшего носилки могут сложиться. В изголовье кладут подушку или мягкий подручный материал.
При свёртывании носилок оба носильщика одновременно открывают защёлки замков, потягивают распоры на себя, полускладывают носилки и перевёртывают их ножками вверх, при этом полотнище провисает на сторону, противоположную ножкам. Затем сдвигают брусья окончательно, ставят носилки на ножки, складывают полотнище в 3 складки и укрепляют ремнями.
Переносить на носилках пострадавшего могут два, три или четыре человека. Количество носильщиков определяется их физической силой, весом пострадавшего, условиями движения (по ровной или пересеченной местности), расстоянием. Переноска раненого или больного — очень ответственная работа для оказывающий первую медицинскую помощь и требует хороших навыков и четкого выполнения команд.
П роцесс
транспортировки на носилках складывается
из подъема пораженного или больного с
земли, укладывания его на носилки и
переноски. Перекладывание больного с
земли на носилки проводится с помощью
2, 3 или 4 человек. Подходить к нему нужно
со здоровой стороны. Если больного
перекладывают два
человека,
то находящийся у головы подкладывает
одну руку под лопатки,
другую – под поясницу. Находящийся у
ног – одну руку подводит под ягодицы,
вторую — под голени. Затем осторожно
приподнимают больного и кладут на
носилки, поддерживая его в горизонтальном
положении. Все движения должны быть
согласованы и выполняться по команде
одного лица: «Берись!», «Поднимай!»,
«Опускай!». Если перекладывание больного
осуществляют три
человека,
то находящийся у головы больного подводит
одну руку под шею больного, вторую –
под спину в области лопаток. Находящийся
в середине подводит одну руку под
поясницу, другую руку – под ягодицы.
Находящийся у ног подводит одну руку
под бедра, а другую – под голени. Затем
осторожно приподнимают больного и
кладут на носилки, поддерживая его
в горизонтальном положении. При наличии
четырёх
носильщиков
трое становятся рядом (лицом к лежащему
пострадавшему) на колено и, подведя под
него руки, одновременно приподнимают
его на раскрытые носилки, которые
подсовывает под пострадавшего четвёртый
носильщик.
роцесс
транспортировки на носилках складывается
из подъема пораженного или больного с
земли, укладывания его на носилки и
переноски. Перекладывание больного с
земли на носилки проводится с помощью
2, 3 или 4 человек. Подходить к нему нужно
со здоровой стороны. Если больного
перекладывают два
человека,
то находящийся у головы подкладывает
одну руку под лопатки,
другую – под поясницу. Находящийся у
ног – одну руку подводит под ягодицы,
вторую — под голени. Затем осторожно
приподнимают больного и кладут на
носилки, поддерживая его в горизонтальном
положении. Все движения должны быть
согласованы и выполняться по команде
одного лица: «Берись!», «Поднимай!»,
«Опускай!». Если перекладывание больного
осуществляют три
человека,
то находящийся у головы больного подводит
одну руку под шею больного, вторую –
под спину в области лопаток. Находящийся
в середине подводит одну руку под
поясницу, другую руку – под ягодицы.
Находящийся у ног подводит одну руку
под бедра, а другую – под голени. Затем
осторожно приподнимают больного и
кладут на носилки, поддерживая его
в горизонтальном положении. При наличии
четырёх
носильщиков
трое становятся рядом (лицом к лежащему
пострадавшему) на колено и, подведя под
него руки, одновременно приподнимают
его на раскрытые носилки, которые
подсовывает под пострадавшего четвёртый
носильщик.
Укладывать пострадавшего на носилки, переносить его и снимать с носилок нужно бережно, чтобы пострадавший не испытывал дополнительной боли или каких-либо неудобств. Для исключения лишней тряски и раскачивания носилок носильщики должны идти «не в ногу», медленными шагами, с слегка согнутыми в коленях ногами. По ровному месту пострадавшего нужно нести ногами вперед, так как идущий сзади при этом может следить за лицом больного. При спуске по лестнице или с горы пострадавшего нужно нести ногами вперед, при подъеме – головой вперед. При подъеме по лестнице и при спуске носилки должны оставаться в горизонтальном положении. При переноске через канавы, заборы и другие препятствия следует прибегать к помощи третьего носильщика. Он переходит на другую сторону препятствия и перехватывает носилки. Скорость движения с носилками зависит от характера общей обстановки в очаге (задымление, пожары, большое количество преград, наличие завалов и т. д.), тяжести пораженного, физического развития и сноровки носильщиков. По ровной местности средняя скорость 2 км/ч. При переноске пораженного необходимо делать отдых. Поднимать пораженного с земли и укладывать на носилки нужно также по команде.
При укладывании пострадавшего на носилки необходимо учитывать характер ранения или поражения. Так, при переломе позвоночника на носилки предварительно кладут фанеру или доску, на которые укладывают пострадавшего на спину. При рвоте, переломах нижней челюсти пораженных укладывают вниз лицом, а под согнутую в локте руку подкладывают пиджак, пальто или подушку. Голову пораженного в этом случае надо повернуть в сторону. При повреждении костей таза пораженного укладывают на спину, ноги сгибают и под них подкладывают скрученную валиком одежду, одеяло или другие подручные средства. При ранении в грудь пораженному необходимо придать полусидящее положение.
В очагах поражения часто придется пользоваться импровизированными носилками, изготовленными из подручных средств. Две прочные палки (брусок, жердь) длиной 1,5—2 м уже могут служить в качестве носилок, если их соединить носилочными лямками (веревкой) или вместо полотнища использовать тюфячную наволочку или два мешка.
Если используется пальто (плащ), то его необходимо застегнуть на все пуговицы, рукава вывернуть внутрь и через них пропустить палки. Порядок укладывания и переноски пораженного должен быть обычным, но более осторожным и внимательным. Возможна переноска пораженного с помощью шеста и одеяла или только одеяла.
Извлечение пораженных из труднодоступных мест. Для извлечения пораженных из таких мест, где нет возможности встать во весь рост, применяют различные способы.
Способ «верхом». Носильщик становится на четвереньки над пораженным, который обхватывает его руками за шею. В том случае, если пострадавший без сознания или очень слаб и держаться сам не может, ему связывают руки на уровне кистей, а носильщик просовывает голову под связанные руки и, двигаясь на четвереньках, тянет за собой пораженного.
Способ «на спине». Носильщик ложится рядом с пораженным, который взбирается на спину носильщику и держится за его плечи. Если пораженный сделать этого не может, то носильщик укладывает пораженного на бок, прижимается спиной к его груди и взваливает пораженного себе на спину. При переползании носильщик производит движения только одной ногой, чтобы удержать на спине пораженного.
Оттаскивание с помощью петли. Пострадавшего укладывают на полотнище (одеяло, брезент) по диагонали. Два угла полотнища связывают над ним, а к свободному головному углу привязывают носилочную лямку или веревку. На другом конце носилочной лямки или веревки предварительно делают петлю и надевают ее через плечо носильщика, который, преодолевая узкое место, оттаскивает пораженного. Таким способом можно оттаскивать, используя плащ или пальто, для чего конец веревки пропускают через вывернутые рукава и завязывают узлом.
Подъем или спуск пораженных с помощью носилочных лямок. Извлекать пострадавших из щелей, погребов и других вертикальных сооружений можно в ряде случаев с помощью носилочных лямок. Если есть тали или блоки, то их необходимо использовать. Наиболее удобен способ подъема (спуска) с использованием носилочной лямки, сложенной «восьмеркой». Предварительно носилочную лямку складывают «восьмеркой», на перекрест которой усаживают пораженного; петли «восьмерки» надевают ему на плечи. Петли соединяют на спине или веревкой, или талями; с помощью этих петель пораженного извлекают. Для большей устойчивости и надежности петли лямок необходимо закрепить ремнем, опоясав его вокруг груди пораженного.
Перекладывание больного с носилок (каталки) на кровать. Для того чтобы переложить больного с носилок на кровать, надо правильно поставить носилки. Их ставят таким образом, чтобы перекладывающие несли больного кратчайшим путём. Перекладывание больного проводится с помощью двух или трех человек. В зависимости от размера палаты и наличия свободного места носилки ставят следующим образом:
— перпендикулярно к кровати, при этом ножной конец носилок ставится у головного конца кровати;
— перпендикулярно к кровати, при этом головной конец носилок ставится у ножного конца кровати;
— носилки и кровать устанавливаются параллельно в 2—3 м друг от друга («валетом»).
Если больного перекладывают два человека, то находящийся у головы подкладывает одну руку под спину в области лопаток, другую — под поясницу. Находящийся у ног одну руку подводит под ягодицы, а другую — под нижнюю треть бедер. Если перекладывание больного осуществляют три человека, то находящийся у головы больного подводит одну руку под шею, а другую — под спину в области лопаток. Находящийся в середине одну руку подводит под поясницу, другую — под ягодицы. Находящийся у ног подводит одну руку под бедра, а другую — под голени. Затем больного осторожно в горизонтальном положении поднимают и перекладывают на кровать.
При перекладывании больного с кровати на носилки (каталку) носилки ставят таким же образом.
Транспортные
средства эвакуации.
Для эвакуации
пораженных из очагов в больницы могут
использоваться различные транспортные
средства, как специально предназначенные
для этой цели, так и приспособленные.
Носильщики должны хорошо знать правила
погрузки (выгрузки) и перевозки пораженных
на различных видах транспорта. Погрузка
в автомашины поражённых на носилках
производят так, чтобы они лежали головой
вперёд по направлению движения. По
команде носильщики открывают задний
борт автомашины; затем два носильщика
берут носилки за боковые бруски.
Третий носильщик принимает носилки за
головной конец, стоя в к узове
машины. Четвертый носильщик поддерживает
носилки сзади за ножной конец. По
этому же принципу загружают носилками
и специальный санитарный транспорт,
где имеются гнезда, в которые вкладываются
ножки носилок.
узове
машины. Четвертый носильщик поддерживает
носилки сзади за ножной конец. По
этому же принципу загружают носилками
и специальный санитарный транспорт,
где имеются гнезда, в которые вкладываются
ножки носилок.
При погрузке больных на все виды транспорта носилки устанавливают в первую очередь на верхний ярус, а затем на нижний. Выгрузку производят в обратном порядке. В первую очередь загружают носилочных, а во вторую – ходячих больных и раненых. Тяжелопоряжённых с переломами костей черепа, позвоночника, ранениями в живот следует укладывать только на нижний ярус, где во время перевозки меньше трясёт. Для уменьшения тряски обычный автомобильный транспорт приспосабливают для транспортировки: делают подстилку из соломы, сена, покрытых брезентом. Для защиты раненых от непогоды кузов автомобиля оборудуют тентом. В пути следования необходимо наблюдать за состоянием здоровья транспортируемых, оказывать им помощь при перемене положения, поправлять повязки, утолять жажду. При транспортировке большого количества поражённых на значительное расстояние автомашины с пострадавшими следуют колонной. На каждую автоколонну выделяется сопровождающий медицинский персонал с соответствующим медицинским имуществом для оказания неотложной медицинской помощи.
