
- •Глава 1
- •Глава 2
- •Глава 3
- •3.1. Слизистая оболочка рта
- •3.1.1. Строение слизистой оболочки в различных отделах рта
- •3.1.2. Функции слизистой оболочки рта
- •3.2. Слюнные железы, слюна и ротовая жидкость
- •3.2.1. Слюнные железы
- •3.2.2. Слюна и ротовая жидкость
- •3.2.3. Функции слюны
- •3.3.1. Анатомическое строение зубов
- •3.3.1.1. Молочные зубы
- •3.3.1.2. Постоянные зубы
- •3.3.2. Гистологическое строение, химический состав и функции твердых тканей зуба
- •3.4. Микрофлора полости рта
- •3.5.1. Неспецифические факторы защиты
- •3.5.2. Специфические факторы защиты
- •Глава 4
- •4.2.1.1. Внешний осмотр
- •4.2.1.2. Осмотр полости рта
- •4.2.1.3. Осмотр собственно полости рта
- •4.2.1.4. Осмотр зубов
- •4.2.2. Перкуссия
- •4.2.3. Пальпация
- •4.2.4. Температурная диагностика
- •4.2.5. Электроодонтодиагностика
- •4.2.7. Трансиллюминационный метод
- •4.2.8. Люминесцентная диагностика
- •4.2.9. Функциональные пробы
- •4.2.11. Лабораторные методы исследования
- •Глава 5
- •II. Поражение твердых тканей зубов.
- •III. Повреждение внутренних структур органов по лости рта.
- •5.1.2. Гиперплазия эмали
- •5.1.3. Эндемический флюороз зубов
- •5.1.4. Аномалии развития, прорезывания зубов, изменение их цвета
- •5.1.5. Наследственные нарушения развития зубов
- •5.1.5.2. Наследственные нарушения, затрагивающие дентин
- •5.2.1. Пигментация зубов и налеты
- •5.2.2. Стирание твердых тканей зуба
- •5.2.3. Клиновидный дефект (истирание)
- •5.2.4. Эрозия зубов
- •5.2.5. Некроз твердых тканей зубов
- •5.2.6. Травматические повреждения зубов
- •5.2.6.1. Острая травма
- •5.2.7. Гиперестезия зубов
- •Глава 6 кариес зубов
- •6.4. Патологическая анатомия кариеса зубов
- •6.5.1. Зубная бляшка и ее роль в возникновении кариеса
- •6.5.1.1. Образование и развитие зубной бляшки
- •6.5.1.2. Роль микроорганизмов в развитии кариеса зубов
- •6.5.2. Современное представление о причине возникновения кариеса зубов
- •6.6.1. Принципы и техника препарирования твердых тканей зуба при кариесе
- •6.6.2. Пломбировочные материалы
- •6.6.2.2. Прокладки
- •6.6.3. Этапы реставрации (пломбирования) зубов композитными материалами
- •6.6.4. Особенности пломбирования в зависимости от локализации и вида поражения
- •6.8.1. Гигиена полости рта
- •6.8.2. Закрытие слепых ямок и фиссур герметиками
- •6.9. Санация полости рта
- •Глава 7 пульпит
- •7.1. Этиология пульпита
- •7.2. Патогенез, морфогенез, микроциркуляторные изменения
- •7.3. Классификация пульпита
- •7 .5.1. Биологический метод
- •7.5.2. Витальная ампутация пульпы
- •7.5.3. Хирургические методы
- •7.5.3.1. Витальная экстирпация пульпы
- •7.5.3.2. Девитальная экстирпация пульпы
- •7.5.3.3. Девитальная ампутация пульпы
- •Глава 8
- •8.5.1. Острый верхушечный периодонтит
- •8.5.2. Хронический верхушечный периодонтит
- •8.5.2.1. Хронический фиброзный периодонтит
- •8.5.2.3. Хронический гранулематозный периодонтит
- •8.6. Лечение периодонтита
- •8.6.1. Лечение острого верхушечного периодонтита
- •8.6.2. Лечение хронического верхушечного периодонтита
- •8.6.2.1. Консервативные (терапевтические) методы
- •Глава 9
- •9.8.1. Гингивит
- •9.8.2. Пародонтит
- •9.8.3. Пародонтоз
- •9.8.4. Пародонтолиз (идиопатические заболевания с прогрессирующим лизисом тканей пародонта)
- •9.8.5. Пародонтомы
- •9.8.6. Патологические процессы, сопутствующие заболеваниям пародонта
- •9.9.1. Местное лечение
- •9.9.2. Общее лечение
- •9.9.3. Хирургические методы лечения
- •9.9.4. Физические методы лечения
- •9.9.5. Ортопедические методы лечения
- •Глава 10
- •Глава 11
- •Кожно-слизистая реакция — красный плоский ли шай.
- •Изменения слизистой оболочки рта при экзогенных интоксикациях.
- •VIII. Врожденные и генетически обусловленные заболе вания:
- •II. Инфекционные заболевания:
- •Изменения слизистой оболочки рта при экзогенных интоксикациях.
- •Аномалия и самостоятельные заболевания языка
- •11.2. Травматические поражения
- •11.2.1. Механическая травма
- •11.2.1.1. Острая механическая травма
- •11.2.2. Химическое повреждение
- •11.2.3. Физическое повреждение
- •11.2.3.1. Гальванизм
- •11.2.3.3. Изменения слизистой оболочки рта при лучевой терапии новообразований челюстно-лицевой области
- •11.2.4. Лейкоплакия
- •11.2.5. Мягкая лейкоплакия Пашкова
- •11.2.6. Белый губчатый невус Кеннона
- •11.3.1. Вирусные заболевания
- •11.3.1.2. Опоясывающий герпес
- •11.3.1.3. Герпетическая ангина
- •11.3.1.4. Острые респираторные вирусные инфекции
- •11.3.1.5. Ящур
- •11.3.2. Язвенно-некротический стоматит Венсана
- •11.3.3. Сифилис
- •11.3.5. Кандидоз
- •11.4.1. Клинические проявления некоторых аллергических заболеваний
- •11.4.1.2. Ангионевротический отек Квинке
- •11.4.1.3. Лекарственная аллергия
- •11.4.2. Многоформная экссудативная эритема
- •11.4.3. Рецидивирующий афтозный стоматит
- •11.4.4. Синдром Бехчета
- •11.4.5. Синдром Шегрена
- •11.7.1. Изменения слизистой оболочки рта при заболеваниях желудочно-кишечного тракта
- •11.7.2. Изменения слизистой оболочки рта при сердечно-сосудистых заболеваниях
- •11.7.3. Изменение слизистой оболочки рта при эндокринных заболеваниях
- •11.7.4. Изменение слизистой оболочки рта при диффузных болезнях соединительной ткани
- •11.7.5. Изменения слизистой оболочки рта при заболеваниях кроветворной системы
- •11.7.6. Изменения слизистой оболочки рта при заболеваниях нервной системы
- •11.8.1. Красный плоский лишай
- •11.8.2. Пузырчатка
- •11.8.3. Пемфигоид
- •11.8.4. Красная волчанка
- •11.8.5. Герпетиформный дерматит Дюринга
- •11.9.1. Складчатый язык
- •11.9.2. Черный («волосатый») язык
- •11.9.3. Десквамативный глоссит
- •11.9.4. Ромбовидный глоссит
- •11.10.1. Эксфолиативный хейлит
- •11.10.2. Гландулярный хейлит
- •11.10.3. Актинический и метеорологический хейлиты
- •11.10.4. Контактный аллергический хейлит
- •11.10.5. Атопический хейлит
- •11.10.6. Экзематозный хейлит
- •11.10.7. Макрохейлит
- •11.11.2. Болезнь Боуэна
- •11.11.3. Бородавчатый предрак
- •11.11.4. Ограниченный предраковый гиперкератоз красной каймы губ
- •11.11.5. Абразивный преканцерозный хейлит Манганотти
- •11.11.6. Кожный рог
- •11.11.7. Кератоакантома
- •11.11.8. Профилактика предраковых заболеваний
- •Глава 12
- •Глава 1. Этапы развития терапевтической стоматологии.
- •Глава 2. Организация и оборудование стоматологического
- •Глава 3. Строение и функции органов и тканей полос ти рта. Е. В. Боровский 21
- •Глава 4. Методы обследования больного. Ю. М. Максимовский. 75
- •Глава 5. Болезни зубов некариозного происхождения.
- •Глава 6. Кариес зубов. Е.В.Боровский 188
- •Глава 7. Пульпит. В. С.Иванов 272
- •Глава 8. Воспаление периодонта. Ю. М. Макашовский 309
- •Глава 9. Заболевания пародонта. В. С. Иванов 365
- •Глава 10. Стоматогенный очаг инфекции и очагово-обуслов-
- •Глава 11. Заболевания слизистой оболочки рта. Л. Н. Макси-
- •Глава 12. Зубные отложения. Ю. М. Максимовский 718
- •Isbn 5-225-02777-6
8.5.1. Острый верхушечный периодонтит
Эта форма характеризуется бурно протекающим и прогрессирующим воспалением с нарастающей сменой одних симптомов другими. Для острого периодонтита характерно наличие резкой локализованной боли постоянного характера. Интенсивность боли зависит от гиперемии, отека, количества и характера экссудата. Вначале при остром периодонтите отмечается нерезко выраженная ноющая боль, которая, как правило, локализована и соответствует области пораженного зуба. Позднее боль становится более интенсивной, рвущей и пульсирующей, иногда иррадиирует по ходу ветвей тройничного нерва, что, по мнению ряда авторов, свидетельствует о переходе в гнойное воспаление.
Продолжительность острого верхушечного периодонтита от 2—3 сут до 2 нед, причем начальные формы воспаления резко отличаются от выраженных форм и требуют различного подхода в отношении рационального их лечения. Для улучшения понимания клинических проявлений и патологической анатомии острого верхушечного периодонтита М. И. Грошиков условно выделял две взаимно связанные и вытекающие одна из другой стадии, или фазы.
Первая фаза. Эта интоксикация периодонтита наблюдается в самом начале воспаления, нередко после несвоевременно или неправильно леченного пульпита. Характерным для нее является возникновение длительных, беспрерывных болей ноющего характера. Иногда к этому присоединяются повышенная чувствительность при накусывании на больной зуб. На десне в области зуба никаких изменений воспалительного характера в этом периоде нет, а при перкуссии в вертикальном направлении может отмечаться повышенная чувствительность периодонта. Регионарные
326
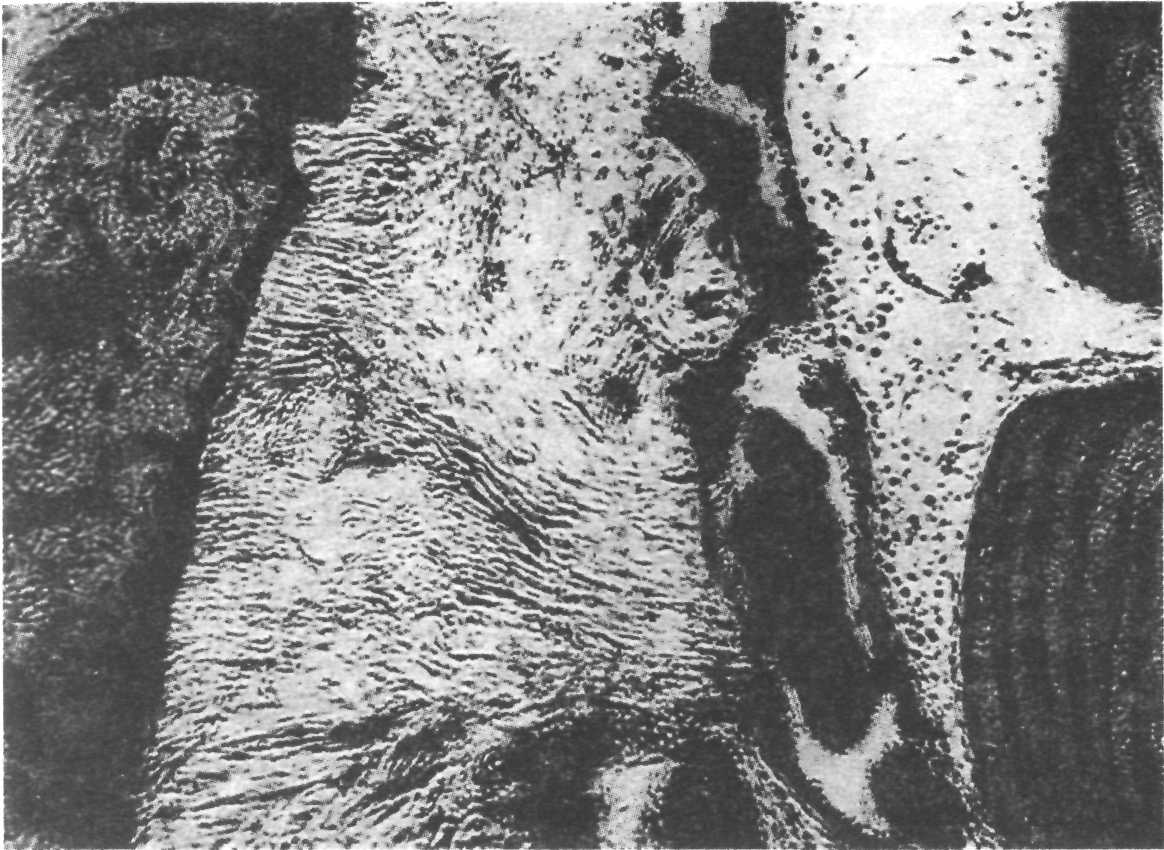
Рис. 8.8. Периваскулярные инфильтраты при остром верхушечном периодонтите в фазе интоксикации. Микрофотография, χ 100.
лимфатические узлы могут быть слегка увеличены и слабоболезненны.
Патологическая анатомия. В результате воздействия на периодонт микробных, физических, химических и других факторов в нем нарушается клеточный метаболизм, что сопровождается накоплением молочной кислоты в тканях и приводит к развитию ацидоза. Он ведет к отеку соединительной ткани и увеличению проницаемости сосудистой стенки, способствуя выходу лейкоцитов. При микроскопическом исследовании определяется картина воспалительной гиперемии. Окружающая сосуды ткань пропитывается серозной жидкостью с образованием периваскулярного воспалительного отека. В этой фазе преобладают периваскулярные лимфо- и гистиоцитарные инфильтраты с примесью единичных полинуклеаров (рис. 8.8).
Вторая фаза — это фаза выраженного экссудативного процесса характеризуется непрерывными болевыми ощущениями, интенсивность которых держится на одном уровне или возрастает. Отмечается болезненность при накусывании на зуб, нередко болезненно даже легкое прикосновение к больному зубу. Перкуссия зуба в этом периоде резко болезненна сначала только в вертикальном, а затем в любом направлении. Скопление экссудата в верхушечном участке
327
периодонта и нарушение функции распределения давления вызывают у больного ощущение удлинения зуба, а также его патологическую подвижность. Последнее обусловлено нарушением анатомической функции периодонта вследствие инфильтрации, разволокнения и частичного разрушения фиброзных (коллагеновых) волокон. Десна в области больного зуба нередко гиперемирована и отечна, пальпация переходной складки соответственно верхушке корня болезненна. Пульпа зубов, как правило, некротизирована, поэтому зуб не реагирует ни на температурные, ни на электрические раздражители.
В ряде случаев отмечается значительный коллатеральный отек околочелюстных тканей. Переходная складка сглажена в результате образования воспалительного инфильтрата или абсцесса. Перкуссия зуба может быть в этих случаях не очень болезненной, но становится резко болезненной пальпация переходной складки.
При образовании абсцесса может наблюдаться зыбление экссудата под истонченным слоем слизистой оболочки десны. В случае прорыва гноя и образования свища на десне или кожных покровах лица напряжение тканей уменьшается и боль становится менее интенсивной.
С корней малых и больших коренных зубов верхней челюсти нагноение может перейти на верхнечелюстную пазуху и вызвать ее воспаление (рис. 8.9). Общие симптомы в виде резкого подъема температуры и озноба, за редким исключением, отсутствуют, что объясняется быстрым всасыванием и нейтрализацией токсичных продуктов в регио-
328

Рис. 8.10. Лейкоцитарная инфильтрация периодонта при остром верхушечном периодонтите (фаза экссудации). Микрофотография, χ 200.
нарных лимфатических узлах. Но иногда у больного может отмечаться лейкоцитоз (до 15—20· 109/л) и увеличение СОЭ. При объективном обследовании удается установить увеличение и болезненность поднижнечелюстных, а иногда и подподбородочных лимфатических узлов на стороне заболевшего зуба.
Патологическая анатомия. Фаза выраженного острого воспаления характеризуется нарастанием лейкоцитарной инфильтрации, а под микроскопом наряду с обычными признаками острого воспаления можно наблюдать обильную инфильтрацию ткани полиморфно-ядерными лейкоцитами; увеличивающаяся миграция лейкоцитов ведет к расплавлению ткани и образованию гнойника (рис. 8.10). Ближайшие участки периодонта, кость челюсти, а также десна и мягкие ткани щеки находятся в состоянии реактивного воспаления (гиперемия и отек). Надкостница утолщена, иногда отслоена гноем, определяются резкое полнокровие костного мозга и очаговые нагноения.
Одновременно отмечается резорбция кости лунки с последующим замещением отдельных ее участков клеточ-но-волокнистой тканью. В более отдаленных от воспалительного фокуса участках стенки лунки наблюдается размножение клеточных элементов за счет неповрежденных тканей. При остром воспалении количество кислых мукополисахари-
329
дов в верхушечном периодонте увеличивается, количество же нейтральных мукополисахаридов существенно не изменяется.
После некоторого повышения содержания рибонуклео-протеинов в клетках верхушечного периодонта и в клетках воспалительного инфильтрата уровень их затем снижается.
Совершенно очевидно, что в этом периоде острого воспаления процесс еще в большей степени, чем в предыдущем, распространяется на костный мозг альвеолярного отростка, что дает основание некоторым авторам расценивать периодонтит как остит и даже остеомиелит. По мнению же других авторов, лишь распространение воспалительного процесса с альвеолы на тело челюсти с некротическим поражением остеоцитов костного мозга следует считать остеомиелитом челюсти, чему соответствует определенная клиническая и патологическая картина в виде образования костных секвестров.
Диагностика. Диагностика острого периодонтита больших трудностей не представляет. Размеры и степень изменений в кости, окружающей корень зуба, зависят, с одной стороны, от давности воспалительного процесса, а с другой — от структуры губчатого вещества. Изменения в кости челюстей у больных острым периодонтитом на рентгенограмме обнаруживаются через сутки после начала заболевания и характеризуются утратой четкости рисунка губчатого вещества, что объясняется инфильтрацией костного мозга.
