
- •Глава 1
- •Глава 2
- •Глава 3
- •3.1. Слизистая оболочка рта
- •3.1.1. Строение слизистой оболочки в различных отделах рта
- •3.1.2. Функции слизистой оболочки рта
- •3.2. Слюнные железы, слюна и ротовая жидкость
- •3.2.1. Слюнные железы
- •3.2.2. Слюна и ротовая жидкость
- •3.2.3. Функции слюны
- •3.3.1. Анатомическое строение зубов
- •3.3.1.1. Молочные зубы
- •3.3.1.2. Постоянные зубы
- •3.3.2. Гистологическое строение, химический состав и функции твердых тканей зуба
- •3.4. Микрофлора полости рта
- •3.5.1. Неспецифические факторы защиты
- •3.5.2. Специфические факторы защиты
- •Глава 4
- •4.2.1.1. Внешний осмотр
- •4.2.1.2. Осмотр полости рта
- •4.2.1.3. Осмотр собственно полости рта
- •4.2.1.4. Осмотр зубов
- •4.2.2. Перкуссия
- •4.2.3. Пальпация
- •4.2.4. Температурная диагностика
- •4.2.5. Электроодонтодиагностика
- •4.2.7. Трансиллюминационный метод
- •4.2.8. Люминесцентная диагностика
- •4.2.9. Функциональные пробы
- •4.2.11. Лабораторные методы исследования
- •Глава 5
- •II. Поражение твердых тканей зубов.
- •III. Повреждение внутренних структур органов по лости рта.
- •5.1.2. Гиперплазия эмали
- •5.1.3. Эндемический флюороз зубов
- •5.1.4. Аномалии развития, прорезывания зубов, изменение их цвета
- •5.1.5. Наследственные нарушения развития зубов
- •5.1.5.2. Наследственные нарушения, затрагивающие дентин
- •5.2.1. Пигментация зубов и налеты
- •5.2.2. Стирание твердых тканей зуба
- •5.2.3. Клиновидный дефект (истирание)
- •5.2.4. Эрозия зубов
- •5.2.5. Некроз твердых тканей зубов
- •5.2.6. Травматические повреждения зубов
- •5.2.6.1. Острая травма
- •5.2.7. Гиперестезия зубов
- •Глава 6 кариес зубов
- •6.4. Патологическая анатомия кариеса зубов
- •6.5.1. Зубная бляшка и ее роль в возникновении кариеса
- •6.5.1.1. Образование и развитие зубной бляшки
- •6.5.1.2. Роль микроорганизмов в развитии кариеса зубов
- •6.5.2. Современное представление о причине возникновения кариеса зубов
- •6.6.1. Принципы и техника препарирования твердых тканей зуба при кариесе
- •6.6.2. Пломбировочные материалы
- •6.6.2.2. Прокладки
- •6.6.3. Этапы реставрации (пломбирования) зубов композитными материалами
- •6.6.4. Особенности пломбирования в зависимости от локализации и вида поражения
- •6.8.1. Гигиена полости рта
- •6.8.2. Закрытие слепых ямок и фиссур герметиками
- •6.9. Санация полости рта
- •Глава 7 пульпит
- •7.1. Этиология пульпита
- •7.2. Патогенез, морфогенез, микроциркуляторные изменения
- •7.3. Классификация пульпита
- •7 .5.1. Биологический метод
- •7.5.2. Витальная ампутация пульпы
- •7.5.3. Хирургические методы
- •7.5.3.1. Витальная экстирпация пульпы
- •7.5.3.2. Девитальная экстирпация пульпы
- •7.5.3.3. Девитальная ампутация пульпы
- •Глава 8
- •8.5.1. Острый верхушечный периодонтит
- •8.5.2. Хронический верхушечный периодонтит
- •8.5.2.1. Хронический фиброзный периодонтит
- •8.5.2.3. Хронический гранулематозный периодонтит
- •8.6. Лечение периодонтита
- •8.6.1. Лечение острого верхушечного периодонтита
- •8.6.2. Лечение хронического верхушечного периодонтита
- •8.6.2.1. Консервативные (терапевтические) методы
- •Глава 9
- •9.8.1. Гингивит
- •9.8.2. Пародонтит
- •9.8.3. Пародонтоз
- •9.8.4. Пародонтолиз (идиопатические заболевания с прогрессирующим лизисом тканей пародонта)
- •9.8.5. Пародонтомы
- •9.8.6. Патологические процессы, сопутствующие заболеваниям пародонта
- •9.9.1. Местное лечение
- •9.9.2. Общее лечение
- •9.9.3. Хирургические методы лечения
- •9.9.4. Физические методы лечения
- •9.9.5. Ортопедические методы лечения
- •Глава 10
- •Глава 11
- •Кожно-слизистая реакция — красный плоский ли шай.
- •Изменения слизистой оболочки рта при экзогенных интоксикациях.
- •VIII. Врожденные и генетически обусловленные заболе вания:
- •II. Инфекционные заболевания:
- •Изменения слизистой оболочки рта при экзогенных интоксикациях.
- •Аномалия и самостоятельные заболевания языка
- •11.2. Травматические поражения
- •11.2.1. Механическая травма
- •11.2.1.1. Острая механическая травма
- •11.2.2. Химическое повреждение
- •11.2.3. Физическое повреждение
- •11.2.3.1. Гальванизм
- •11.2.3.3. Изменения слизистой оболочки рта при лучевой терапии новообразований челюстно-лицевой области
- •11.2.4. Лейкоплакия
- •11.2.5. Мягкая лейкоплакия Пашкова
- •11.2.6. Белый губчатый невус Кеннона
- •11.3.1. Вирусные заболевания
- •11.3.1.2. Опоясывающий герпес
- •11.3.1.3. Герпетическая ангина
- •11.3.1.4. Острые респираторные вирусные инфекции
- •11.3.1.5. Ящур
- •11.3.2. Язвенно-некротический стоматит Венсана
- •11.3.3. Сифилис
- •11.3.5. Кандидоз
- •11.4.1. Клинические проявления некоторых аллергических заболеваний
- •11.4.1.2. Ангионевротический отек Квинке
- •11.4.1.3. Лекарственная аллергия
- •11.4.2. Многоформная экссудативная эритема
- •11.4.3. Рецидивирующий афтозный стоматит
- •11.4.4. Синдром Бехчета
- •11.4.5. Синдром Шегрена
- •11.7.1. Изменения слизистой оболочки рта при заболеваниях желудочно-кишечного тракта
- •11.7.2. Изменения слизистой оболочки рта при сердечно-сосудистых заболеваниях
- •11.7.3. Изменение слизистой оболочки рта при эндокринных заболеваниях
- •11.7.4. Изменение слизистой оболочки рта при диффузных болезнях соединительной ткани
- •11.7.5. Изменения слизистой оболочки рта при заболеваниях кроветворной системы
- •11.7.6. Изменения слизистой оболочки рта при заболеваниях нервной системы
- •11.8.1. Красный плоский лишай
- •11.8.2. Пузырчатка
- •11.8.3. Пемфигоид
- •11.8.4. Красная волчанка
- •11.8.5. Герпетиформный дерматит Дюринга
- •11.9.1. Складчатый язык
- •11.9.2. Черный («волосатый») язык
- •11.9.3. Десквамативный глоссит
- •11.9.4. Ромбовидный глоссит
- •11.10.1. Эксфолиативный хейлит
- •11.10.2. Гландулярный хейлит
- •11.10.3. Актинический и метеорологический хейлиты
- •11.10.4. Контактный аллергический хейлит
- •11.10.5. Атопический хейлит
- •11.10.6. Экзематозный хейлит
- •11.10.7. Макрохейлит
- •11.11.2. Болезнь Боуэна
- •11.11.3. Бородавчатый предрак
- •11.11.4. Ограниченный предраковый гиперкератоз красной каймы губ
- •11.11.5. Абразивный преканцерозный хейлит Манганотти
- •11.11.6. Кожный рог
- •11.11.7. Кератоакантома
- •11.11.8. Профилактика предраковых заболеваний
- •Глава 12
- •Глава 1. Этапы развития терапевтической стоматологии.
- •Глава 2. Организация и оборудование стоматологического
- •Глава 3. Строение и функции органов и тканей полос ти рта. Е. В. Боровский 21
- •Глава 4. Методы обследования больного. Ю. М. Максимовский. 75
- •Глава 5. Болезни зубов некариозного происхождения.
- •Глава 6. Кариес зубов. Е.В.Боровский 188
- •Глава 7. Пульпит. В. С.Иванов 272
- •Глава 8. Воспаление периодонта. Ю. М. Макашовский 309
- •Глава 9. Заболевания пародонта. В. С. Иванов 365
- •Глава 10. Стоматогенный очаг инфекции и очагово-обуслов-
- •Глава 11. Заболевания слизистой оболочки рта. Л. Н. Макси-
- •Глава 12. Зубные отложения. Ю. М. Максимовский 718
- •Isbn 5-225-02777-6
5.2.4. Эрозия зубов
• Эрозия — прогрессирующая убыль тканей зубов (эмали и дентина) недостаточно выясненной этиологии.
Некоторые авторы полагают, что эрозия зубов, как и клиновидный дефект, возникает исключительно от механического воздействия зубной щетки и порошка. Другие считают, что возникновение эрозии обусловлено употреблением в пищу большого количества плодов цитрусовых и их соков.
Ю. М. Максимовский (1981) важную роль в патогенезе эрозии твердых тканей зубов отводит эндокринным нарушениям и, в частности, гиперфункции щитовидной железы. По его данным, одним из симптомов этого заболевания является увеличение секреции слюны и снижение вязкости ротовой жидкости, что не может не сказаться на состоянии твердых тканей зуба. Установлено, что эрозия зубов у больных тиреотоксикозом возникала в 2 раза чаще, чем у лиц с нормальной функцией щитовидной железы. Даже при возрастании длительности болезни на 1 год (с 3 до 4 лет) количество больных с эрозиями твердых тканей повышается на 20 %.
Ю. А. Федоров и соавт. (1990) также выявили, что эрозия зубов более чем в 40—50 % случаев выявляется на фоне увеличения щитовидной железы и нарушения ее функции.
171
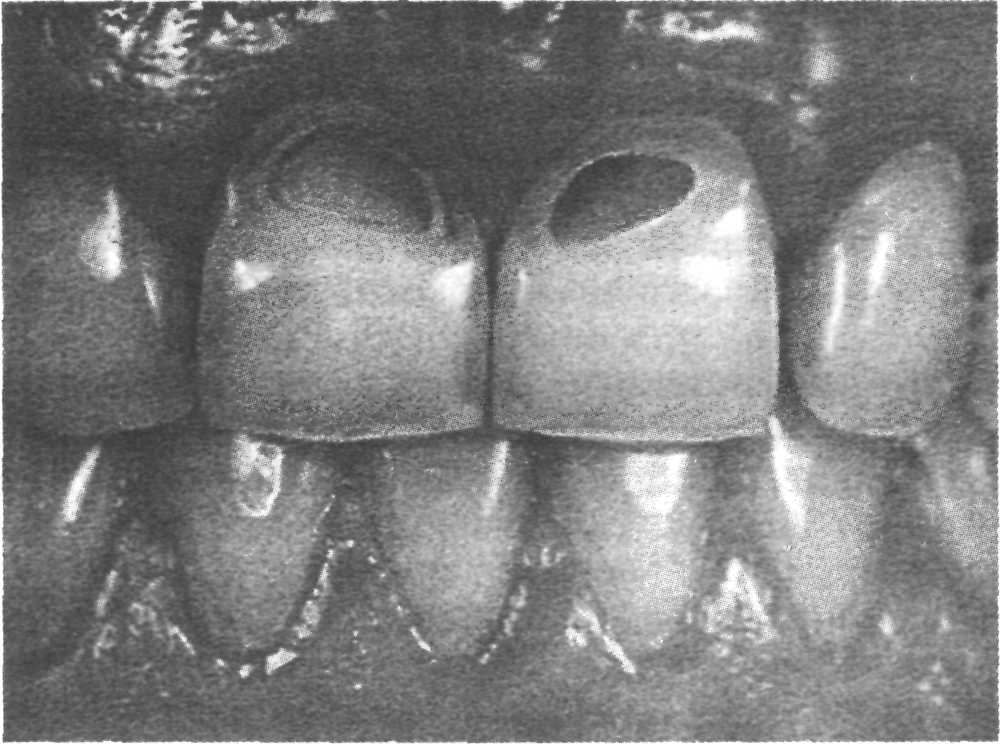
Рис. 5.13. Эрозия эмали.
Эрозии твердых тканей зубов появляются преимущественно на симметричных поверхностях центральных и боковых резцов верхней челюсти, а также на клыках и малых коренных зубах обеих челюстей. Практически не встречаются эрозии на резцах и больших коренных зубах нижней челюсти. Поражение наблюдается преимущественно у лиц среднего возраста и характеризуется длительным течением — до 10—15 лет. С возрастом наблюдается вовлечение в процесс большого количества зубов. В настоящее время в связи с воздействием неблагоприятных экологических факторов, в том числе с Чернобыльской катастрофой, увеличивается число случаев поражения зубов эрозией у лиц молодого возраста (18—25 лет).
Причина возникновения эрозии эмали окончательно не установлена, однако, бесспорно, важная роль принадлежит химическому фактору в сочетании с механическим воздействием. При этом нельзя исключить ослабления реминера-лизующего действия ротовой жидкости.
Клиническая картина. Эрозия представляет собой овальный или округлый дефект эмали, расположенный в поперечном направлении наиболее выпуклой части вестибулярной поверхности коронки зуба. Дно эрозии гладкое, блестящее и твердое (рис. 5.13). Постепенное углубление и расширение границ эрозии приводит к утере всей эмали вестибулярной поверхности зуба и части дентина. Иногда эрозия принимает менее правильную форму, которую срав-
172
нивают с желобоватым долотом, т.е. элемент поражения слегка вогнут, а края эрозии постепенно переходят на интактную поверхность коронки зуба. Такая форма поражения эмали обусловлена тем, что дентин центральной части коронки стирается быстрее, так как с краев он ограничен сохранившейся эмалью контактных поверхностей коронки зуба.
Различают две стадии поражения: начальную (эрозия эмали) и выраженную (эрозия эмали и дентина).
По глубине поражения выделяют три степени эрозии:
степень I, или начальная, — поражение лишь поверхностных слоев эмали;
степень II, или средняя, — поражение всей толщи эмалевого покрова зуба вплоть до эмалево-дентинного соединения;
степень III, или глубокая, — когда поражаются и поверхностные слои дентина.
Е. В. Боровский и соавт. (1978), а также Ю. М. Макси-мовский (1981) предлагают различать две клинические стадии эрозии — активную и стабилизированную, хотя в целом любая эрозия эмали и дентина характеризуется хроническим течением.
Для активной стадии типична быстро прогрессирующая убыль твердых тканей зуба, что сопровождается повышенной чувствительностью пораженного участка к различного рода внешним раздражителям (явление гиперестезии).
Стабилизированная стадия эрозии характеризуется замедленным и более спокойным течением. Другим признаком является отсутствие налета и гиперестезии тканей. Отмечается сохранение блестящей поверхности эмали в участке поражения. Возможен переход стабилизированной стадии эрозии в активную.
Эрозия эмали в отличие от других видов истирания в большинстве случаев характеризуется выраженными болевыми ощущениями при действии различного рода факторов, особенно холодного воздуха и химических раздражителей. В активной стадии жалоб больше, чем в стабилизированной.
Патологоанатомическая картина. При микроскопическом исследовании участка с эрозией эмали наблюдаются изменения в поверхностном слое. При поляризационной мик- . роскопии выявлены изменения в виде темной полоски на поверхности эмали без каких-либо изменений в подповерхностном слое, характерных для кариеса. Электронно-микроскопическими исследованиями установлено наличие органической пленки на поверхности поражения, утрата чет-
173
кой кристаллической структуры эмали и появление значительных аморфных участков.
При поляризационной микроскопии выявляется существенное различие в характере очаговой деминерализации при начальном кариесе и эрозиях. Так, если для кариеса в стадии пятна характерна частичная подповерхностная деминерализация, то при эрозиях происходит именно поверхностная, как бы послойная деминерализация эмали.
Изменения в дентине также локализуются в поверхностных слоях участка поражения. Дентинные канальцы заполнены кристаллическими структурами, в межканальцевых участках нарушается правильная ориентация кристаллов, увеличен размер бесструктурных участков.
Дифференциальная диагностика. Эрозию эмали следует дифференцировать от поверхностного кариеса и клиновидного дефекта. Эрозии отличаются от кариеса локализацией, формой поражения, а главное — поверхностью (при эрозии она гладкая, а при кариесе шероховатая). Клиновидный дефект отличается от эрозии формой поражения, локализацией у шейки на границе эмали с цементом, нередко при обнажении корня.
Лечение. Лечение при эрозиях тканей зуба следует проводить с учетом активности процесса и характера сопутствующего соматического заболевания.
В комплексном стоматологическом лечении не следует забывать об общем лечении, предусматривающем назначение внутрь препаратов кальция и фосфора при снижении их уровня в крови больных. Полезны и витамины отдельно или в сочетании с микроэлементами.
Лечение при стабилизированной стадии эрозии зубов, которая часто сопровождается изменением цвета эмали в участке поражения, должно состоять из нескольких процедур, направленных на депигментацию тканей. С этой целью следует на протяжении двух-трех посещений обрабатывать пораженную поверхность абразивной пастой, содержащей также до 1,23 % фтора. В последующие два посещения на эрозию следует наносить фтор-гель или фтор-лак.
В активной стадии заболевания ставится задача стабилизации патологического процесса. Этого можно достичь при дополнительной минерализации твердых тканей зубов методом аппликаций или электрофореза кальция. Для пополнения тканей зуба солями кальция и фосфора больным с эрозиями твердых тканей зуба назначают 3—4 ежедневных (или через день) аппликации пасты при длительности процедуры 15—20 мин. В следующие три посещения на
174
область эрозии наносят на 2—3 мин подкисленный фтор-гель в 0,1 Μ растворе ортофосфорной кислоты. Завершается лечение покрытием пораженной поверхности фтор-лаком. При поражении эрозиями нескольких зубов фтор-гель удобнее наносить с помощью индивидуально изготовленной ложки, а при единичных поражениях можно пользоваться мягкой кисточкой. Также при эрозии твердых тканей зубов предлагают использовать с целью реминерализа-ции 10 % раствор глюконата кальция и 2 % раствор фторида натрия. При аппликационном методе число посещений 15— 20. Можно для реминерализации твердых тканей рекомендовать двухкомпонентный реминерализующий раствор, состоящий из 10 % растворов нитрата кальция и кислого фосфата аммония.
Электрофорез 10 % раствора глюконата кальция на область эрозии осуществляют после изоляции зубов от слюны, освобождения от зубного налета и высушивания коронки зуба. Активный электрод устанавливают на место эрозии, а пассивный зажимают в руке.
При проведении данной процедуры можно использовать также аппарат для электрообезболивания (ЭЛОЗ-1) при величине тока в пределах 30—50 мкА и длительности Процедуры 5—10 мин. После электрофореза на область эрозии на 2—3 мин следует наложить тампон, смоченный 2 % раствором фторида натрия. Курс лечения эрозии методом электрофореза составляет 10—15 процедур.
По данным Ю. М. Максимовского (1981), пломбирование зубов при эрозиях часто малоэффективно вследствие нередко возникающего нарушения краевого прилегания пломб и образования дефекта вокруг пломбы. В связи с этим рекомендуется перед пломбированием эрозии осуществлять реминерализующую терапию по одной из указанных выше методик. В качестве пломбировочных следует использовать композиционные материалы. При значительной площади поражения эрозией коронки зуба более целесообразно изготовление искусственной коронки.
