- •Введение
- •Без проводниковой или регионарной анестезии нет адекватной анестезии.
- •Местные анестетики для регионарной анестезии
- •Механизм действия.
- •Чувствительность нервных волокон к местным анестетикам
- •Методики местной и проводниковой анестезии
- •II. Спинальная анестезия
- •Область применения са:
- •Доступы к субарахноидальному пространству
- •Противопоказания к са:
- •Техника спинальной анестезии
- •III. Эпидуральная анестезия
- •Относительные противопоказания:
- •Абсолютные противопоказания:
- •Идентификация эпидурального пространства
- •Расчет эпидуральной дозы
- •Техника эпидуральной анестезии
- •IV. Спинномозговая и эпидуральная анестезии в акушерской практике
- •Спинномозговая анестезия в акушерстве
- •V. Проводниковая анестезия блокада нервных стволов
- •Показания к проводниковой анестезии:
- •Противопоказания к проводниковым методам анестезии
- •Проводниковая анестезия при операциях на верхних конечностях
- •Блокада плечевого сплетения подмышечным доступом
- •Блокада плечевого сплетения межлестничным доступом (по Куленкампфу)
- •Индивидуализация доступов для блокады плечевого сплетения
- •Клиническая анатомия плечевого сплетения у людей различных типов телосложения
- •Индивидуализированный подход к выполнению блокады плечевого сплетения
- •Проводниковая анестезия в области лучезапястного сустава
- •Поверхностная (терминальная) анестезия носа и гортаноглотки
- •Инфильтрационная анестезия по а.В. Вишневскому
- •Внутривенная местная анестезия
- •Техника анестезии
- •Техника внутривенной местной анестезии
- •Проводниковая анестезия по Лукашевичу-Оберсту.
- •Шейная вагосимпатическая блокада
- •Паранефральная блокада
- •VI. Осложнения проводниковых (регионарных) методов анестезии
- •Осложнения местной анестезии
- •Осложнения спинальной анестезии
- •Клинические случаи цефалгий по данным гуз оокб
- •Осложнения эпидуральной анестезии
- •Осложнения блокады нервных стволов
- •Вопросы для самоподготовки
- •Тестовые задания
- •Рекомендуемая литература
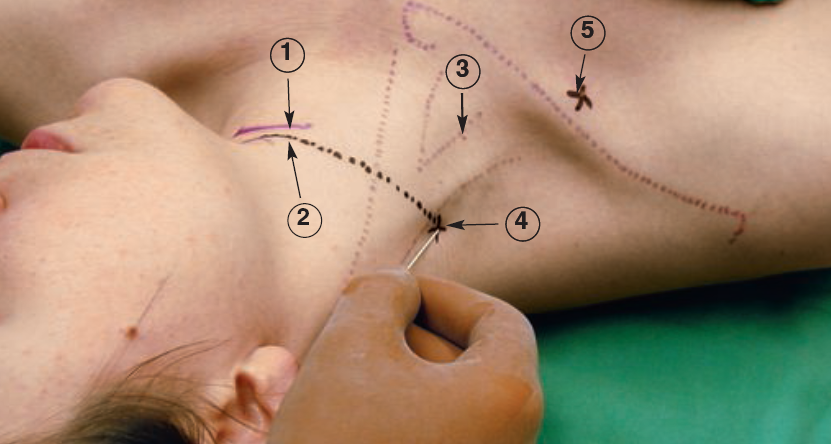
Блокада плечевого сплетения межлестничным доступом (по Куленкампфу)
Пациент укладывается на спину с головой, повернутой в противоположную от хирургического вмешательства сторону. Рука на стороне вмешательства фиксируется у боковой поверхности туловища и направлена в сторону ног. Идентифицируются и маркируются следующие ориентиры: перстневидный хрящ, латеральный край грудино-ключично-сосцевидной мышцы и межлестничное углубление (рис.12). Бугорок на поперечном отростке VI шейного позвонка (сонный бугорок) находится в основании межлестничного углубления на уровне перстневидного хряща. Этот бугорок может быть идентифицирован практически у всех пациентов, он является более надежным ориентиром для определения места положения нервов. После обработки и обкладки кожи поводится внутрикожная анестезия.

а)

б)
Atlas of Regional Anesthesia, 3rd ed., Copyright © 2006 Saunders
Рис. 12 (а,б). Поверхностные анатомические ориентиры и методика выполнения для межлестничной блокады плечевого сплетения
Игла проводится в дистальном и заднем направлении в сторону бугорка. Необходимо, чтобы направление иглы было перпендикулярно поверхности кожи. Игла продвигается до получения ответа на стимуляцию, парестезии или контакта с костью. Если бугорок достигнут до идентификации нерва, игла извлекается почти до кожи и перенаправляется. Медиальное направление может привести к проникновению в межпозвоночное отверстие и вызвать эпидуральную, спинномозговую или внутриартериальную инъекцию анестетика. Дистальное направление приведет к контакту с плеврой.
|
|
Atlas of Regional Anesthesia, 3rd ed., Copyright © 2006 Saunders
Рис.13. Межлестничный доступ.
При получении ответа на стимуляцию или явлениях парестезии в руке проводится осторожная аспирация, после чего вводится 1 мл «пробной дозы». Если при тесте отсутствуют ощущения дискомфорта или защемления, дробно вводятся 30 – 40 мл раствора анестетика. Анестезия оценивается через 5 минут.
Индивидуализация доступов для блокады плечевого сплетения
Анестезиолог, выполняющий блокаду плечевого сплетения, постоянно встречается с пациентами, отличающимися формой тела. Общеизвестные же способы этой анестезии предусматривают универсальный для всех типовтелосложения подход к выбору точки вкола иглы, ее направлению и глубине продвижения. При этом выполнение блокады плечевого сплетения в ряде случаев (от 4,6 до 7,4%) оказывается технически сложным и требует многократных попыток, что увеличивает время выполнения анестезии и риск развития осложнений (Мигачев С.А., Свиридов С.В., 2004; Уидел Д.Д., 2003). Для повышения эффективности блокады плечевого сплетения используется метод идентификации нервных стволов с помощью нейростимулятора, применяется ультразвуковой контроль введения иглы. Тем не менее, доля неудачных блокад плечевого сплетения, в зависимости от доступа и области операции, может составлять от 3 до 40 % (Шаповалов К.Г., Александрова Е.А., 2008; Морозова Л.Н. 2010; Малрой М., 2005). Множество предлагаемых вариантов доступов для блокады плечевого сплетения подтверждает сложность и нерешенность проблемы. В связи с этим возникла необходимость индивидуализированного подхода к выполнению блокады плечевого сплетения.