
Министерство образования и науки Российской Федерации
Поволжский Государственный Технологический Университет
Реферат на тему:
«Основные типы повязок и правило их наложения.
Первая медицинская помощь при шоке.»
Выполнил :студент 1 курса
Факультета ПиВР, группы ТБ-11
Петров С.В
Йошкар-Ола
2012
План реферата
Определение травматического шока.
Патогенез травматического шока.
Симптоматика травматического шока.
Классификация травматического шока.
Принципы борьбы с шоком.
Принципы этапного лечения пораженных в состоянии шока.
Основные типы повязок.
Правило наложения повязок
Первая медицинскя помощь при шоке
Травматический шок является ответной реакцией организма на тяжелую механическую травму или ожог. В зависимости от этиологии необходимо различать две формы травматического шока:
А. Шок от механической травмы
Б. Ожоговый шок.
В условиях войны травматический шок может встретить примерно у 1/4 -1/5 хирургических контингентов пораженных, в мирных условиях от 1/4 до 3/4. Развитию шока способствует кровопотеря, охлаждение, физическое утомление, психическая травма, голодание, гиповитаминоз. Поздний вынос пострадавших, вторичная травматизация в процессе эвакуации, запоздалая и неполноценная медицинская помощь влекут за собой учащение случаев шока. Комбинированные поражения, как более тяжелые относительно чаще осложняются шоком.
Для объяснения патогенеза шока предложен ряд теорий: токсическая, крово - и плазмопотери, гипокапнии и др. Наиболее обоснована нервно-рефлекторная теория. Шок рассматривается как своеобразный нервно-дистрофический процесс. Мощная афферентная импульсация поступает в центральную нервную систему и вызывает здесь первоначально кратковременные явления разлитого возбуждения - эректильная фаза шока.
Вскоре возбуждение сменяется торможением, постепенно приобретающем разлитой характер. Возникает торпидная фаза шока, для которой характерно угнетение всех жизненно важных функций. Развиваются острая сосудистая недостаточность, дыхательная недостаточность, нарушение обмена, деятельности желез внутренней секреции. Все это в свою очередь отрицательно сказывается на функции центральной нервной системы и отягчает течение травматического шока, создается "порочный круг". Среди нарушений гемодинамики при торпидном шоке необходимо, прежде всего, упомянуть о падении артериального и венозного давления, уменьшении массы циркулирующей крови, рефлекторном спазме мелких сосудов. Расстройства кровообращения и внешнего дыхания приводят к нарушению газообмена. Развивается циркуляторная и дыхательная гипоксия, от которой страдают в большей или меньшей степени все органы и ткани и особенно центральная нервная система, чувствительная к кислородной недостаточности. В возникновении гипоксии при шоке, по-видимому, играют роль также нарушения ферментных систем тканевого дыхания.
Прогноз при шоке во многом зависит не только от тяжести травмы, но и глубины и продолжительности гипоксии. Последний фактор косвенно определяется в полевой обстановке по степени артериальной гипотонии и ее длительности.
По времени возникновения различают шок первичный и вторичный.
Первичный шок развивается сразу после поражения или в ближайший отрезок времени (через 1-2 часа). Такой шок является непосредственным результатом травмы.
Вторичный шок возникает спустя 4-24 часа после травмы и даже позже, нередко в результате дополнительной травматизации пострадавшего (при транспортировке, охлаждении, возобновившемся кровотечении, перетяжке конечности жгутом, от грубых манипуляций при оказании медицинской помощи и др.). Частой разновидностью вторичного шока является послеоперационный шок у раненых. Под влиянием дополнительной травматизации возможны также рецидивы шока у пострадавших, обычно в течение 24-36 часов. Нередко шок развивается после снятия жгута с конечности.
Симптоматика шока.
В эректильной фазе пострадавший находится в сознании. При этом у пострадавшего отмечается двигательное и речевое возбуждение, нередко выражена реакция на боль. Лицо и видимые слизистые гиперемированы (иногда бледны), дыхание учащено, пульс часто не ускорен (иногда даже замедлен), удовлетворительного наполнения и напряжения. Артериальное давление не снижено либо даже несколько повышено. Эректильная фаза кратковременная (часто она длится всего лишь несколько минут) и быстро переходит в торпидную фазу. Вследствие этого эректильную фазу шока нередко не выявляют.
В торпидной фазе наблюдается общая заторможенность пострадавшего. Сознание у него, как правило, сохранено. Сохранение сознания при шоке свидетельствует о сравнительно удовлетворительном кровоснабжении мозга на фоне тяжелых общих расстройств гемодинамики. На первый план выступает психическое угнетение, безучастное отношение пораженного к окружающей обстановке, отсутствие или резкое снижение реакции на боль. У него бледное лицо с заострившимися чертами. Температура тела понижена, кожа холодная и в тяжелых случаях покрыта липким потом. Дыхание частое, поверхностное. Пульс учащен, слабого наполнения и напряжения. Максимальное, минимальное и пульсовое давления снижены. Подкожные вены спавшиеся. Отмечается жажда, иногда возникает рвота, которая является прогностически плохим признаком. Нередко отмечается олигурия. Выраженность тех или иных симптомов при шоке зависит во многом от локализации и характера повреждения. Так, например, шок при ранениях груди с открытым пневмотораксом характеризуется особенно резко выраженными явлениями кислородной недостаточности. Шок при ожогах сопровождается длительным течением, а эректильная фаза в таких случаях нередко сопровождается утратой сознания. При комбинированных радиационных поражениях можно ожидать удлинения эректильной фазы; в таких случаях шок протекает более тяжело.
В зависимости от тяжести состояния пострадавших клинически принято различать четыре степени торпидного шока. Эта классификация весьма условна, но без нее невозможно обойтись при сортировке пораженных.
Шок 1 степени (легкий). Общее состояние пострадавшего удовлетворительное. Заторможенность выражена слабо пульс 90-100 ударов в минуту, удовлетворительного наполнения. Максимальное АД 95-100 мм.рт.ст. или несколько выше. Температура тела нормальная либо незначительно снижена. Прогноз благоприятный. Противошоковая терапия, даже самая простая, быстро дает хороший эффект. Если медицинская помощь не оказана и особенно при дополнительной травматизации пострадавшего, шок 1 степени может перейти в более тяжелую форму.
Шок 2 степени (средней тяжести). У пострадавшего отчетливо выражена заторможенность. Бледность кожи, падение температуры тела. Максимальное АД 90-75 мм.рт.ст. Пульс 110-130 ударов в минуту, слабого наполнения и напряжения, неровный. Дыхание учащено, поверхностное. Прогноз серьезный. Спасение жизни пораженного возможно лишь при безотлагательном, энергичном проведении довольно длительной (от нескольких часов до суток и даже более) комплексной противошоковой терапии.
Шок 3 степени (тяжелый). Общее состояние тяжелое. Заторможенность резко выражена. Температура тела снижена. Максимальное артериальное давление ниже 75 мм.рт.ст. (то есть ниже критического уровня). Пульс 120-160 ударов в минуту, очень слабого наполнения, нитевидный, несосчитываемый. Прогноз очень серьезный. При запоздалой помощи развиваются необратимые формы шока, при которых самая энергичная терапия оказывается неэффективной. Наличие необратимого шока можно констатировать в тех случаях, когда при отсутствии кровотечения длительное проведение всего комплекса противошоковых мероприятий (в течение 5-6 часов) не обеспечило повышения АД выше критического уровня.
Шок 4 степени (предагональное состояние). Общее состояние пострадавшего крайне тяжелое. АД не определяется. Пульс на лучевых артериях не выявляется, наблюдается слабая пульсация крупных сосудов (сонная, бедренная артерии). Дыхание поверхностное, редкое.
Принципы борьбы с шоком.
Наибольшее значение имеет раннее обезболивание пострадавшего, транспортная иммобилизация и вынос.
Пострадавших в состоянии травматического шока лечат комплексным применением ряда средств. Лечение имеет своей целью ликвидировать расстройства жизненно важных функций организма, вызванных шоком. Важнейшие элементы комплексного метода лечения заключаются в следующем.
Умеренное согревание пораженных, не допуская при этом опасного перегревания. При отсутствии теплого помещения, особенно при эвакуации, согревание достигается закутыванием в одеяла и обкладыванием грелками. Промокшую одежду, белье, обувь необходимо снять. Согревание в противошоковых палатах достигается за счет достаточно высокой температуры воздуха в помещении (24-25 градусов). Контактное тепло в условиях противошоковой палаты применять не следует. Согреванию способствует крепкий горячий чай, небольшие дозы алкоголя, горячая пища. Однако при ранениях живота, а также при наличии рвота (независимо от характера поражения) пострадавшим нельзя давать ни пищи, ни питья. При шоке, связанном с комбинированными радиационными поражениями не следует применять одномоментно более 50 г 40% алкоголя, учитывая внутривенные вливания алкоголя как компонента противошоковых жидкостей.
Придание пораженным положения по Тренделенбурга (приподнимают ножной конец носилок, убирают подушку из под головы).
Введение анальгезирующих средств (промедол, омнопон, и др.) под кожу или лучше внутривенно. Применение анальгетиков противопоказано при нарушениях внешнего дыхания или снижения АД до критического уровня и ниже, а также при черепно-мозговой травме.
Производство новокаиновых блокад по Вишневскому. Блокада снимает сильные раздражения, а сама действует как слабый раздражитель, способствующий мобилизация компенсаторных механизмов при шоке. При повреждениях груди применяют одно- или двустороннюю вагосимпатическую блокаду, при повреждениях живота - двустороннюю паранефральную блокаду, при повреждении конечности - футлярную блокаду.
Внутривенные и внутриартериальные переливания крови, переливания плазмы крови, альбумина, вливания противошоковых жидкостей. При шоке, сочетающееся с массивной кровопотерей, необходимо прибегнуть к гемотрансфузии. В зависимости от степени кровопотери, глубины шока и наличия запасов консервированной крови переливают от 500 до 1000 мл и более крови. При шоке 4 степени первоначально нагнетают кровь в артерию (250-500 мл), а затем переходят на внутривенное капельное переливание. При шоке 3 степени переливают кровь или полиглюкин вначале струйным методом, а после поднятия АД капельно. Если уровень Ад при шоке 3 степени весьма низок, целесообразно начать сразу внутриартериальное нагнетание крови. Наряду с гемотрансфузиями при шоке очень важное значение имеют вливания полиглюкина. Последний вводят в дозах 400-1500 мл, в зависимости от тяжести состояния пораженного. При шоке 3-4 степени, если нет крови, часть полиглюкина вводят внутриартериально в тех же дозах, что и кровь. При шоке, не сопровождающемся большой кровопотерей, особенно при ожоговом шоке, часто ограничиваются введением полиглюкина в сочетании с альбумином или плазмой. Наряду с этим вливают и реополиглюкин. Введение различных противошоковых растворов дает хороший результат лишь при шоке 1 степени. При шоке средней тяжести их назначают в сочетании с гемотрансфузиями, вливаниями полиглюкина, альбумина и пр. При шоке 2-3 степени вводят наряду с коллоидными жидкостями и лактасол внутривенно струйно и капельно в дозах от 400 до 2000 мл в зависимости от тяжести состояния пострадавшего.
Введение сердечно-сосудистых средств (строфантин, корглюкон, в 5% растворе глюкозы). В более тяжелых случаях показаны адреномиметические средства (эфедрин, норадреналин, мезатон) и глюкокортикоиды (гидрокортизон и особенно преднизолон). Необходимо подчеркнуть, что перечисленные препараты следует применять в сочетании с гемотрансфузиями или вливанием коллоидных заменителей.
Для борьбы с кислородной недостаточностью назначают ингаляции увлаженного кислорода, инъекции цититона или лобелина. При выраженных нарушениях дыхания прибегают к интубации трахеи или накладывают трахеостому и применяют ИВЛ. Если после интубации трахеи и проведения ИВЛ на протяжении 3-4 часов не удается восстановить адекватное спонтанное дыхание, надлежит произвести трахеостомию и затем продолжать вентиляцию легких через трубку. При шоке, возникшем вследствие повреждений груди, следует сразу прибегнуть к трахеостомии, так как у таких пострадавших приходится обычно долго применять ИВЛ.
Для борьбы с нарушениями обмена показано введение витаминов, особенно аскорбиновой кислоты и витамина В1, хлорида кальция (10 мл 10% раствора в вену).
Наряду с противошоковой терапией пораженным по показаниями вводят противостолбнячную сыворотку и анатоксин, антибиотики.
Каждая дополнительная травма усугубляет тяжесть шока. Исходя из этого, следует воздерживаться от оперативных вмешательств до выведения пострадавших из состояния шока. К жизненным показаниям к операции относятся:
остановка продолжающегося внутреннего кровотечения
асфиксия
анаэробная инфекция
открытый пневмоторакс
Оперативные вмешательства при наличии шока выполняют одновременно с продолжающейся противошоковой терапией под эндотрахеальным наркозом.
У пораженных с тяжелыми формами шока (а также в результате массивной кровопотери) может развиться состояние агонии и клиническая смерть, которые рассматриваются как формы терминальных состояний.
Для агонии характерна полная утрата сознания пострадавшего, нарушения ритма дыхания, брадикардия, акроцианоз в сочетании с бледностью кожных покровов; пульсация крупных сосудов едва ощутима. Клиническая смерть характеризуется прекращением дыхания и сердечной деятельности, однако, даже в этих случаях можно рассчитывать на успех реанимации еще в течение первых 5-6 минут, если только поражения совместимы с жизнью, а в центральной нервной системе не развились еще необратимые изменения.
Помощь пострадавшему при агонии и клинической смерти сводится к массажу сердца, ИВЛ и внутриартериальному нагнетанию крови. В порядке первой и первой врачебной помощи производится непрямой (закрытый) массаж сердца и ИВЛ методом рот в рот или рот в нос. Необходимо подчеркнуть доступность этих мероприятий в своевременном и правильном применении. Начиная с этапа квалифицированной помощи ИВЛ желательно осуществить с помощью соответствующих аппаратов, после интубации пораженного или наложения трахеостомы. При наступлении клинической смерти на данном этапе может быть применен и открытый массаж сердца. Наряду с перечисленными мероприятиями в артерию против тока крови нагнетают 250-500 мл консервированной крови, но не более 1000 мл, а при отсутствии последней - полиглюкин. Одновременно внутриартериально вводят эфедрин, норадреналин, сердечные гликозиды.
Принципы этапного лечения пораженных в состоянии шока.
Первая помощь.
Временная остановка кровотечения, транспортная иммобилизация при переломах (в первую очередь бедра и голени) с помощью подручных средств. При отсутствии противопоказаний дача внутрь болеутоляющей смеси ( на 100 мл водки 0.01 г морфина) или подкожная инъекция анальгетиков. Первоочередной вынос и эвакуация наиболее тяжело пострадавших.
Первая врачебная помощь.
Введение анальгезирующих и сердечно-сосудистых средств, транспортная иммобилизация конечностей стандартными шинами при переломах костей, обширных повреждения мягких тканей, ранениях магистральных сосудов. Пораженных согревают, при отсутствии противопоказаний дают горячего чая, горячую пищу, немого алкоголя. При первой возможности снимают промокшую одежду, белье, обувь. Если позволяет обстановка, производят новокаиновые блокады, вливания полиглюкина или плазмы ( в первую очередь при тяжелом шоке). Пораженные в состоянии шока нуждаются в первоочередной эвакуации щадящим транспортом. Если шок сочетается с продолжающимся внутренним кровотечением, то такие пострадавшие должны быть эвакуированы безотлагательно.
На этапе квалифицированной медицинской помощи проводят весь комплекс противошоковых мероприятий в полном объеме. Вопрос о дальнейшей эвакуации решается в зависимости от состояния пораженного и характера произведенного хирургического вмешательства, но, как правило, не ранее чем после ликвидации явлений шока.
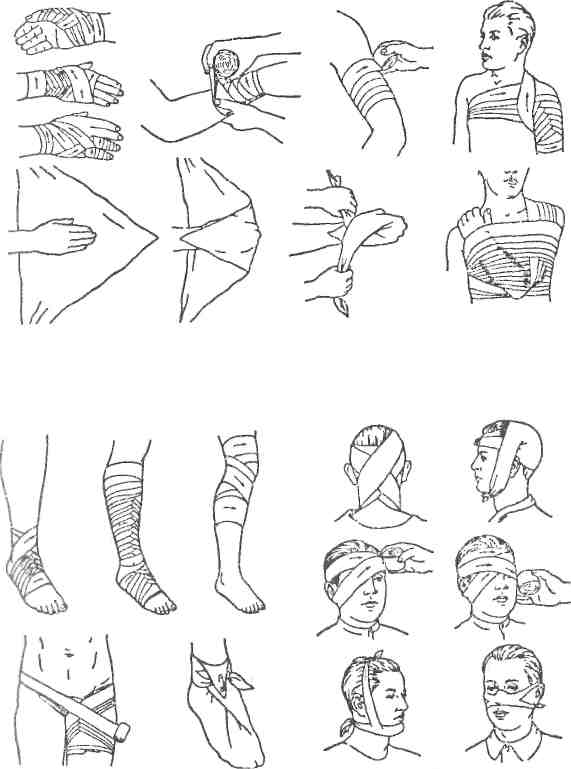
Основные типы повязок и правило их наложения
Повязки используют для закрепления перевязочного материала, давления на какую-нибудь часть тела — в основном с целью остановки кровотечения, предупреждения отека тканей или удержания конечности либо иной части тела в неподвижном состоянии. Различают повязки укрепляющие, давящие и обездвиживающие (иммобилизующие), постоянные (накладываются на длительный срок) и временные. Среди постоянных повязок выделяют отвердевающие (из гипсовых бинтов) и шинные (используются при переломах для сопоставления отломков кости).
Постоянные повязки накладывают, как правило, при тяжелых травмах; за их состоянием необходим контроль медицинских работников. Из укрепляющих повязок наиболее распространены пластырные, клеевые и бинтовые. Нередко приемы бинтования используют при наложении других видов повязок. Все шире распространяются контурные, сетчатые и специально изготовленные матерчатые повязки.
Повязкой называют также перевязочный материал (обычно марля и вата), наложенный на рану, гнойный очаг и др. Такие повязки бывают асептические (для них используется стерильный перевязочный материал) и антисептические (содержат противомикробные средства). Назначение их различно. Так, например, они защищают рану от загрязнений извне, впитывают жидкость (отделяемое рапы), оказывают лечебное воздействие на рану за счет нанесенных на повязку лекарственных препаратов, подавляют жизнедеятельность микроорганизмов в ране и др.
Простейшие повязки должен уметь накладывать каждый. В быту наиболее часто используются укрепляющие, бинтовые и давящие повязки. Существует множество различных вариантов повязок; их наложение требует определенных навыков, так как неправильно сделанная повязка скоро ослабевает, сползает, нарушает кровообращение, вызывает боль. Чтобы научиться хорошо накладывать сложные бинтовые повязки, требуется довольно много времени. Наложение же простейших повязок можно освоить значительно быстрее, соблюдая определенные правила.
Повязку накладывают из стерильного материала чистыми, хорошо вымытыми с мылом руками; кожу вокруг раны или очага заболевания (гнойника и др.) обрабатывают дезинфицирующим раствором (спирт, при его отсутствии водка, одеколон и т. д.), при свежей ране настойкой йода.
Пострадавший (больной) при наложении повязки должен лежать или сидеть в удобной для него позе, а бинтующий располагается рядом так, чтобы он мог видеть лицо больного (следить — не причиняет ли он боль) и всю бинтуемую поверхность.
Ногу бинтуют в выпрямленном положении, а руку — согнутой или полусогнутой в локте и слегка отведенной от туловища.
Свободный конец бинта берут в левую руку, а скатанную его часть в правую. Раскатывают бинт вокруг конечности, туловища или головы в направлении слева направо (по ходу часовой стрелки), прихватив первыми двумя оборотами (турами) конец бинта и придерживая каждый тур освободившейся левой рукой. Начиная бинтование с более тонкой части тела, постепенно продвигаются к более толстой (на конечностях обычно от кисти или стопы к туловищу). Первые 2 тура бинта должны полностью покрыть друг друга, чтобы хорошо закрепить конец бинта, а каждый последующий оборот частично должен прикрывать предыдущий, закрепляя его. Если бинт ложится на тело неровно, то необходимо его «опрокинуть» (перевернуть). Последние 2 тура бинта, как и два первых, накладываются друг на друга, затем бинт разрезают вдоль, завязывают узлом оба конца (не следует бинт разрывать, так как один из концов может оборваться). Сильное натяжение бинта может вызвать боль.
Для перевязки обычно используют выпускаемый в упаковке стерильный бинт, а при его отсутствии — проглаженный утюгом какой-либо материал или ранее выстиранный бинт. Удобно пользоваться для перевязки индивидуальным перевязочным пакетом, который содержит и стерильную ватно-марлевую подушечку, и бинт для ее закрепления.
Повязка должна полностью закрывать поврежденный участок тела (рану, язву и т. п.), чтобы предотвратить попадание болезнетворных микробов, защитить от дальнейшей травматизации, обеспечить действие нанесенных на нее лекарственных препаратов.
Повязка не должна сдавливать ткани, вызывать их сильное натяжение, а следовательно, усиливать боль, затруднять дыхание п кровообращение.
X. Техника наложения повязки на любой участок тела должна обеспечивать возможность свободно двигаться, не вызывать неудобств, не причинять пострадавшему (больному) лишней боли.
9. Правильно наложенная повязка должна выглядеть аккуратно, эстетично, по возможности не обезображивать контуры конечное -III, головы или туловища.
При соблюдении перечисленных правил повязка предупредит вторичное инфицирование раны, будет постоянно способствовать отсасыванию отделяемого, например гноя, обеспечит остановку небольшого кровотечения (капиллярного или венозного), в ряде случаев будет служить для временного обездвижения (иммобилизации), что уменьшит боль в поврежденном месте, предотвратит развитие значительного отека тканей, и т. п.
Наклейка — самая простая повязка, которую используют хирурги для закрытия так называемых «чистых», например послеоперационных, ран и небольших гнойников (фурункул и др.). Она состоит из накладываемой на рану ватно-марлевой подушечки, прикрываемой сверху марлей, которую фиксируют к коже специальными составами, преимущественно клеолом. Как правило, подобные повязки накладывают на туловище, шею или лицо.
Пластырные повязки применяют в тех же случаях, что и наклейки. Узкие полоски пластыря накладывают поверх перевязочного материала. Иногда пластырные повязки используют для сближения краев раны. В этом случае конец полоски пластыря наклеивают на неповрежденный участок кожи, затем рукой сближают края раны и приклеивают другой конец полоски пластыря с противоположной стороны раны к неповрежденной коже (рану закрывают перевязочным материалом). Подобный способ иногда используют также для остановки небольшого кровотечения. Для оказания первой помощи при небольших резаных ранах после дезинфекции можно накладывать пластырную повязку непосредственно поверх рапы с полным ее закрытием. Следует помнить, что при наложении подобных повязок необходимо беречь ткани от сильного сдавле-1ШЯ, особенно на пальцах кисти, где тугое обматывание (вокруг всего пальца) вскоре может привести к усилению боли, нарушению кровообращения, проявившемуся посинением и похолоданием пальца, появлению выраженного отека тканей, что свидетельствует о сдавлении сосудов и нарушении оттока крови. В подобном случае следует срочно поменять повязку и наложить ее более свободно.
Широко распространена такая разновидность пластырной повязки, как повязка с бактерицидным пластырем, используемая при небольших ранах, ссадинах, ожогах и т. п. Бактерицидный пластырь — лейкопластырная полоса с узким марлевым тампоном в средней части (марля пропитана бактерицидными средствами).
Косыночную повязку используют для удержания перевязочного материала или подвешивания поврежденной руки. В первом случае, например при наложении повязки на кисть, расстилают косынку, кладут поверх нее поврежденную кисть таким образом, чтобы можно было завернуть на тыльную поверхность один из концов, а затем два других конца завязывают, оставшийся под ними конец косынки отворачивают и, если требуется, слегка подтягивают в направлении к предплечью. Аналогичным образом накладывают косыночную повязку на стопу. Для этого поврежденную стопу ставят на расстеленную косынку, отворачивают один из ее концов на тыльную поверхность, затем два оставшихся конца завязывают вокруг щиколотки (чуть выше голеностопного сустава). Размер косынки должен быть достаточным, чтобы обернуть ею всю стопу, включая пятку. В случае подвешивания поврежденной руки на косынке в расправленную косынку укладывают руку, один конец косынки проводят между туловищем и рукой, а другой выводят на надплечье этой же руки. Оба конца завязывают (желательно расположить узел не на шее), после чего оставшийся свободный конец косынки оборачивают вокруг локтя и фиксируют на передней поверхности повязки с помощью булавки.
Контурные повязки чаще используют при большой площади поражения кожи, например при ожогах. Они могут быть приготовлены из специальных ватно-марлевых заготовок. Такие повязки могут иметь форму трусов, корсета, кольчуги и т. п. Преимуществом подобных повязок является то, что смена их производится сравнительно быстро и безболезненно.
Сетчатые повязки отличаются от бинтовых тем, что долго и надежно удерживаются на любом участке тела, в том числе на голове, суставах или туловище. При использовании этих повязок значительно сокращается расход перевязочных материалов. Такие повязки очень удобны для наложения на один или несколько пальцев. Выпускается сетчатый бинт нескольких размеров. Важно правильно выбрать его, поскольку бинт маленького размера будет сильно сдавливать ткани, а бинт чрезмерно большого размера будет сползать, не фиксируя наложенный на поврежденный участок перевязочный материал. Для лучшей фиксации повязки на пальце кисти следует брать сетчатый бинт достаточной длины, чтобы можно было его отвернуть (как бы вывернуть наизнанку и сделать второй слой).
Бинтовые повязки, как уже отмечалось, используются очень широко.
Наиболее распространены пращевидная, круговая, колосообразная, восьмиобразная бинтовые повязки.
Пращевидная повязка накладывается на нос или подбородок, а также на все лицо. Ширина повязки должна быть достаточной, чтобы она могла закрыть соответствующую поврежденную часть лица или все лицо. Длина повязки должна составлять около полутора окружностей головы. С двух концов разрезают повязку вдоль, оставляя середину целой (например, по размеру подбородка). Неразрезанную часть накладывают на рану (гнойник), перекрещивают концы с обеих сторон и завязывают их сзади.
Круговая повязка — простейшая бинтовая повязка. Она применяется для закрытия небольшого участка тела, например глаза, уха, лба, но наиболее удобна на шее, плече, запястье. При этой повязке каждый последующий тур бинта накладывается на предыдущий (аналогично первым турам других повязок).
Колосообразная повязка применяется обычно для частей тела, имеющих большую длину (например, руки, ноги). Перегибы бинта («опрокидывание») необходимо делать на одной линии, чтобы образовалась фигура, напоминающая колос. Эту повязку начинают и заканчивают круговыми турами бинта, что обеспечивает лучшую фиксацию концов повязки.
Восьмиобразная повязка чаще всего применяется на суставах (плечевом, локтевом, коленном), например при повреждениях связок, выпоте в суставе. Первые туры бинта начинают накладывать ниже поврежденного сустава, затем переходят к бинтованию выше сустава, после чего вновь спускаются вниз. В результате такого бинтования образуется фигура, напоминающая восьмерку. Обычно чередуют восьмиобразные туры с круговыми, постепенно закрывая всю поверхность кожи над суставом.
Смена повязки, наложенной на небольшую рану, если разрешил врач, может производиться и в домашних условиях. Однако при усилении боли, появлении кровотечения все же следует обратиться в медицинское учреждение. Более сложные повязки, как правило, меняют после перевязки в условиях перевязочной, поскольку велика опасность дополнительного инфицирования раны. Каждому больному необходимо бережно обращаться с повязкой, следить за тем, чтобы она не сползала (при необходимости под-бинтовывать ее сверху, не снимая). Повязку следует содержать в чистоте, даже в том случае, если поврежденный участок тела используется для выполнения какой-то работы (например, на палец необходимо надевать напалечник, на кисть — перчатку или варежку, рукавицу).
Давящие повязки чаще всего используют для временной остановки кровотечения из раны. Ее применяют также для уменьшения кровоизлияния в полости суставов и окружающие ткани. Обычно на рану накладывают плотный ватно-марлевый валик и туго прибинтовывают его. Следует помнить о том, что тугое бинтование некоторых участков тела, где проходят сосуды, например в подколенной ямке, способствует сдавлению их, что может приводить к весьма тяжелым последствиям (вплоть до гангрены конечности). В некоторых случаях используют так называемые компрессирующие повязки из специального эластичного бинта, например при венозной недостаточности после перенесенного тромбофлебита (воспаление вен). Такие бинты могут использоваться для наложения эластичной давящей повязки при повреждениях связок суставов. Однако подобные повязки не обездвиживают сустав, они лучше выполняют свою функцию при движениях. С той же целью используют некоторые специальные трикотажные изделия, например чулки, гольфы, колготы, а для суставов — наколенники, налокотники, напульсники и др.
Кровотечение — вытекание крови из кровеносных сосудов при нарушении их целости; бывает наружным, если кровь поступает в окружающую среду, и внутренним, если она поступает во внутренние полости организма или полые органы. В последнем случае, например при скоплении излившейся крови в желудке, она может периодически выделяться наружу через естественные отверстия. По происхождению кровотечения бывают травматическими, вызванными повреждением сосудов, и нетравматическими, связанными с разрушением сосудов каким-либо патологическим процессом или с повышенной проницаемостью сосудистой стенки. Кровотечение может быть физиологическим (во время менструации). Травматические кровотечения, возникшие сразу после повреждения, называют первичными, а кровотечения, появившиеся через несколько дней после ранения, — вторичными. Чаще всего причиной вторичного кровотечения является нагноение раны, которое сопровождается расплавлением кровяного сгустка, закрывавшего просвет поврежденного сосуда. Появлению кровотечения, его продолжительности способствуют состояния, при которых нарушается свертываемость крови (например, гемофилия).
Опасность любого кровотечения заключается в том. что с уменьшением количества циркулирующей крови ухудшается сердечная деятельность, нарушается снабжение тканей кислородом, особенно мозга, печени, почек. При обширной и длительной кровопотере развивается анемия. Большое значение имеет то, из сосуда какого калибра истекает кровь. Так, например, при повреждениях мелких сосудов образующиеся тромбы закрывают их просвет. Такое кровотечение останавливается самостоятельно. Если же нарушена целостность крупного сосуда, например артерии, кровь бьет струей, истекает быстро, что может привести к смертельному исходу через несколько минут. Иногда при очень тяжелых травмах, например отрыве конечности, кровотечение может быть небольшим, поскольку возникает спазм сосудов. Опасна кровопотеря у детей и стариков, чей организм плохо приспосабливается к быстрому уменьшению объема циркулирующей крови. Всякое кровотечение должно быть остановлено как можно скорее.
В зависимости от вида кровоточащего сосуда выделяют артериальные, венозные, смешанные и капиллярные кровотечения. При наружном капиллярном кровотечении кровь выделяется равномерно из всей раны (как из губки). При венозном кровотечении кровь вытекает равномерной струей, имеет темно-вишневую окраску; если же повреждена крупная вена, то может отмечаться пульсирование струи крови в ритм дыхания. При артериальном кровотечении изливающаяся кровь имеет ярко-красный цвет, бьет сильной прерывистой струей (фонтаном), выбрасывается в ритме сердечных сокращений. Смешанное кровотечение имеет признаки как артериального, так и венозного кровотечения.
Первая помощь при наружном кровотечении зависит от его характера. Так, например, при небольшом капиллярном или венозном кровотечении из раны на руке или ноге достаточно наложить асептическую повязку, потуже ее прибинтовать (давящая повязка) или хорошо прижать ватно-марлевый тампон к ране с помощью лейкопластыря. Повязка должна состоять из нескольких слоев ваты и марли. Необходимо следить, чтобы не перетянуть конечность слишком сильно (до посинения кожи на участке ниже повязки). Давящая повязка может даже остановить кровотечение из небольших артерий. Однако при сильном артериальном или смешанном кровотечении этого недостаточно. В подобных случаях могут быть использованы иные способы: пальцевое прижатие артерии, наложение кровоостанавливающего жгута и форсированное сгибание конечности. Самым доступным из них является прижатие артерии, из которой истекает кровь, но не в области раны, а выше ее. Для применения этого способа остановки кровотечения необходимо знать точку прижатия артерии, где данная артерия наиболее близко лежит к поверхности и ее можно прижать к кости. Как правило, в этих точках всегда удается прощупать пульсацию артерий. Прижатие артерии пальцем (кулаком) обеспечивает почти мгновенную остановку кровотечения. Однако даже очень хорошо физически развитый человек не может достаточно долго осуществлять прижатие, так как его руки через 10—15 мин начинают уставать, давление ослабевает. В связи с этим сразу после прижатия артерии следует предпринять попытку остановить кровотечение каким-то другим способом. Чаще используют кровоостанавливающий жгут. Он состоит из резиновой ленты длиной 1 —1,5 м, к одному концу которой прикреплен крючок, а к другому — цепочка. Есть и другие конструкции жгутов. Чтобы не повредить кожу, накладывают поверх одежды жгут или несколько туров бинта (полотенца). Резиновый жгут растягивают и в таком виде накладывают на конечность выше места кровотечения, затем, не ослабляя натяжения, обертывают вокруг ноги (руки) несколько раз так, чтобы витки ложились вплотную друг к другу и между ними не образовалась кожная складка. Концы жгута скрепляют с помощью цепочки и крючка. После наложения жгута кровотечение должно остановиться; если же оно продолжается, то жгут следует наложить вновь с большим натяжением. Под жгут обязательно следует поместить записку о времени его наложения.
медицинская повязка кровоостанавливающий жгут
Слишком сильное затягивание жгута может стать причиной повреждения нервов, поэтому его натягивают лишь в той степени, чтобы остановилось кровотечение, но не более. Для контроля эффективности сжатия артерий при наложении жгута можно пользоваться пульсом на одной из расположенных ниже его артерий. Исчезновение пульса свидетельствует о пережатии артерий. Оказывающий помощь или обеспечивающий транспортировку пострадавшего должен помнить о том, что жгут может оставаться на конечности после наложения не более 2 ч, а зимой вне помещения 1 — 1,5 ч, так как отсутствие кровотока в конечности приводит к ее омертвению. Если сложились такие обстоятельства, что за указанное время пострадавший еще не доставлен в лечебное учреждение, то необходимо на короткое время жгут развязать. Лучше это делать вдвоем. Один человек производит пальцевое прижатие артерии выше раны, из которой истекает кровь, а другой медленно, чтобы быстрый ток крови не вытолкнул образовавшиеся тромбы, «распускает» жгут на 3—5 мин, после чего вновь накладывает его, по уже выше прежнего места. Желательно, чтобы жгут накладывался возможно ближе к источнику кровотечения. Во время транспортировки натяжение жгута может ослабнуть, поэтому сопровождающие должны быть готовы к повторной остановке кровотечения. 11ри отсутствии фабричного жгута его можно заменить резиновой грубкой, галстуком, ремнем, полотенцем, платком, бинтом и др.
Не следует использовать для этих целей проволоку. При использовании подручных средств делается так называемая закрутка с помощью палочки, которую после остановки кровотечения фиксируют отдельным бинтом.
Несколько реже, чем жгут, для остановки кровотечения из конечностей используют форсированное сгибание их (чаше для остановки кровотечения из руки). В этом случае эффект обусловлен перегибом артерии. При остановке кровотечения из ран предплечья или кисти руку сгибают до отказа в локте и фиксируют это положение бинтом, притягивая с его помощью предплечье к плечу. При кровотечении из верхней части плеча и подключичной области производят форсированное заведение руки за спину со сгибанием в локтевом суставе, после чего конечность фиксируют в этом положении с помощью бинта. Другим способом остановки такого кровотечения является заведение обеих рук назад с согнутыми локтями и притягивание их друг к другу бинтом (ремнем). В последнем случае артерии сдавливаются с обеих сторон. Для остановки кровотечения из артерий, расположенных ниже колена, форсированно сгибают тазобедренный и коленный суставы и фиксируют их в таком положении. Для лучшего прижатия артерии в подколенную область можно поместить тугой ватно-марлевый валик. Однако далеко не во всех случаях удается полностью остановить кровотечение при форсированном сгибании конечностей, в ряде случаев этот способ невозможно использовать, например при переломах.
При любом кровотечении поврежденной части тела придают возвышенное положение и обеспечивают состояние покоя (транспортная иммобилизация). Окончательная остановка кровотечения проводится в лечебном учреждении, куда немедленно должен быть доставлен пострадавший.
Размещено
Основным методом лечения в хирургии является механическое воздействие на повреждённые ткани. Но эти воздействия различны. В тех случаях, когда хирург рассекает ткани, т. е. использует скальпель и затем многочисленный инструментарий для соединения рассечённых тканей, мы говорим о хирургической операции, а приёмы, выполняемые при операции – хирургической техникой. Но в технике хирурга есть много операций, которые выполняются без скальпеля, т. е. без рассечения и сшивания тканей. Эти приёмы и манипуляции относятся к неоперативной хирургии. К ней относятся следующие элементы:
десмургия;
транспортная иммобилизация;
лечебная иммобилизация;
дренирование полых органов через естественные отверстия;
пункции;
инъекции;
инфузии;
трансфузии;
манипуляционное лечение ряда заболеваний и травм.
Перевязочный материал, специальным образом закреплённый на поверхности тела, называется повязкой. Процесс наложения повязки, а также снятия и наложение новой повязки называется перевязкой. Раздел хирургии, изучающий виды повязок, цели, с которыми накладывается повязка, и способы их наложения, называется десмургией.
Различают два вида повязок:
мягкие повязки – накладываются с помощью мягкого перевязочного материала – марля, марлевые и эластичные бинты, лейкопластырь, вата и др.;
жёсткие повязки – накладываются с помощью быстротвердеющих материалов (гипс) или исходно твёрдых материалов (металл) и др.
В зависимости от цели, с которой накладываются повязки, различают:
защитные повязки – защищают раны, зоны повреждения и заболевания кожи (ссадины, ожоги и т. д.) от высыхания, загрязнения, инфицирования и механического раздражения;
лекарственные повязки – удерживают лекарственные вещества на нужном участке тела;
давящие повязки – создают постоянное давление на какой-либо участок тела (для остановки кровотечения);
окклюзионные – герметично закрывают сообщение какой-либо полости тела с атмосферным воздухом;
иммобилизирующие – создают необходимую неподвижность определённой части тела;
корригирующие – исправляют неправильное положение какой-либо части тела;
повязки с вытяжением – создают постоянное вытяжение в нужном направлении какой-либо части тела.
