
- •Угрожающие жизни состояния, связанные с расстройствами дыхания.
- •I. Острые обструктивные нарушения дыхания.
- •1.1. Обструкция верхних дыхательных путей.
- •Патогенез и клинические проявления острой обструкции верхних дыхательных путей (вдп)
- •1.2. Обструкция нижних дыхательных путей.
- •1.3. Бронхоспастический синдром.
- •Диагностический алгоритм при обструкции вдп Рис.№1
- •Клинические проявления острых обструкций нижних дыхательных путей
- •1.4. Астматический статус.
- •1.5. Декомпенсация дыхательной недостаточности у больных с хроническими заболеваниями легких.
- •Осложнения острой дыхательной недостаточности и их устранение.
- •Аритмия
- •Неисправности респиратора и аварии
- •2. Миогенные нарушения дыхания.
- •3. Судорожные нарушения дыхания.
- •4. Нейропаралитические нарушения дыхания.
- •Предрасполагающий механизм и клинические проявления основных видов нейропаралитических нарушений дыхания.
- •5. Паренхиматозные нарушения дыхания.
- •5.1. Острый коллапс легкого.
- •5.2. Отек легких.
- •Причины отека легких
- •Токсические газы и дымы. Табл.№5
- •5.3. Распространенное воспаление легких.
- •6. Спонтанный пневмоторакс
- •Клиническая картина и диагностика сп.
- •Дифференциальная диагностика сп.
- •Осложнения сп.
- •Лечение сп.
- •Неотложные мероприятия.
- •7. Кровохарканье и легочное кровотечение
- •I. Этиологические факторы кровохарканий и лк.
- •II. Диагностика кровохарканья и легочного кровотечения.
- •Профилактика и лечение постгеморрагических осложнений.
- •8. Тромбоэмболия легочной артерии
- •Дифференциальная диагностика тэла и инфаркта миокарда
- •Критерии и шкала их оценки в диагностике тэла
- •9. Респираторный дистресс-синдром взрослых
- •Возможные медиаторы патологического процесса при развитии рдсв.
- •Препараты, оказывающие влияние на патофизиологические сдвиги у больных с рдcb.
- •Вероятные механизмы, возникающие при микроэмболии легочных сосудов, увеличивающие их проницаемость и способствующие развитию рдсв
- •10. Закрытая травма груди
- •10.1. Ушиб и ателектаз легкого.
- •Патогенез дыхательной недостаточности.
- •10.2. Травматическая асфиксия.
- •Патогенез дыхательной недостаточности.
- •11. Синдром Мендельсона (кислотно-аспирационный пневмонит)
- •Аспирационный синдром и некоторые предрасполагающие к нему факторы.
- •12. Анафилактический шок
- •Основная литература
- •220050, Г. Минск, ул.Ленинградская,6.
Дифференциальная диагностика сп.
Диагностика СП при правильной оценке ведущих клинических и рентгенологических признаков не представляет затруднений. Однако в связи с тем, что диагноз становится вначале главным образом на дому врачами разных специальностей, нередко возникает ошибки. Чаще всего в таких случаях диагностируют межреберную невралгию, миозит межреберных мышц, стенокардию, инфаркт миокарда, прободную язву желудка или двенадцатиперстной кишки, острый холецистит, панкреатит, плеврит. Тщательно собранный анамнез с учетом характерных симптомов болезни, детальное физикальное исследование помогают врачу уже в домашних условиях заподозрить СП. Проведенное рентгенологическое исследование подтвердит этот диагноз. Диагностические трудности могут возникнуть при отличии СП от гигантских тонкостенных булл эмфизематозного легкого. При пневмотораксе линия спадения легкого имеет выпуклую форму в направлении к боковой поверхности грудной клетке. При больших буллах плевральная линия имеет вогнутую форму в ту же сторону. В дифференциальной диагностике помогает компьютерная томография и в редких случаях торакоскопия. Диагностическая тактика при различных пневмотораксах представлена на рис.3.
Осложнения сп.
Развитие СП может сочетаться с внутриплевральным кровотечением (ге-мопневмоторакс). Источником кровотечения являются повреждения кровеносных сосудов при разрыве эмфизематозных булл или плевральных спаек. Гемопневмоторакс, при значительном кровотечении, проявляется симптомами гиповолемии и анемии (бледность кожных покровов, слабость, головокружение, падение АД, потеря сознания). Наиболее тяжелым осложнениям СП, особенно напряженного считается острая дыхательная недостаточность.
Развитие напряженного СП может сопровождаться подкожной эмфиземой, при которой как правило не требуется специального лечения. Более поздний осложнением СП является появление экссудации в плевральной полости. Накопление жидкости при СП начинается не ранее 3-4 дня с момента возникновения пневмоторакса и является проявлением реактивного плеврита. При инфицировании экссудата неспецифической микрофлорой развивается пиопневмоторакс (эмпиема плевры). При этом состоянии больного резко ухудшается (высокая температура тела, воспалительные изменения в крови и другие симптомы интоксикации). В редких случаях при СП может встречаться воздушная эмболия.
Лечение сп.
Тактика лечения СП определяется видом пневмоторакса, объемом коллапса легкого, наличием осложнением и состоянием больного.
Неотложные мероприятия.
При подозрении на клапанный пневмоторакс больному необходимо немедленно назначить вдыхание кислорода, чтобы избежать гипоксии. Затем через второе межреберье в плевральную полость следует ввести иглу с большим отверстием (или троакар). В оптимальных условиях игла должна быть соединена через трехходовый запорный кран со шприцем, частично заполненным стерильным изотоническим раствором хлорида натрия. При этом воздух бурно поступает в шприц, что подтверждает диагноз. Благодаря запорному крану, через шприц можно проводить аспирацию воздуха. При выраженном болевом синдроме показано введение обезболивающих средств (анальгин и др.).
Больные со СП госпитализируются в стационар, причем при напряженном и двухстороннем пневмотораксе в реанимационное отделение. Малые пневмотораксы (пристеночные) с минимальными симптомами специального лечения не требуют и чаще всего ограничиваются только наблюдением. При прекращении дальнейшего накопления воздуха (закрытый пневмоторакс) показано проведение плевральных пункций и аспирации воздуха. При закрытом пневмотораксе легкое расправляется через 1-2 недели. Основным методом лечения открытого или клапанного пневмоторакса является подводный дренаж по Бюлау. Как правило, через 2-4 суток открытый пневмоторакс удается перевести в закрытый. Если через 5 дней после дренирования легкое не расправляется и просачивание воздуха продолжается то следует ставить вопрос об оперативном лечении. Торакотомия с ушиванием булл и скарификацией плевры позволяет расправить легкое и предупреждает рецидивы СП. В случае рецидивирующего течения СП, а также при невозможности оперативного лечения, в плевральную полость вводят различные склерозирующие для плевродеза вещества (тетрациклин, тальк, цитоститики). В табл.5 приведены данные о дифференцированной лечебной тактике при СП.
Диагностический алгоритм при пневмотораксе Рис. №3
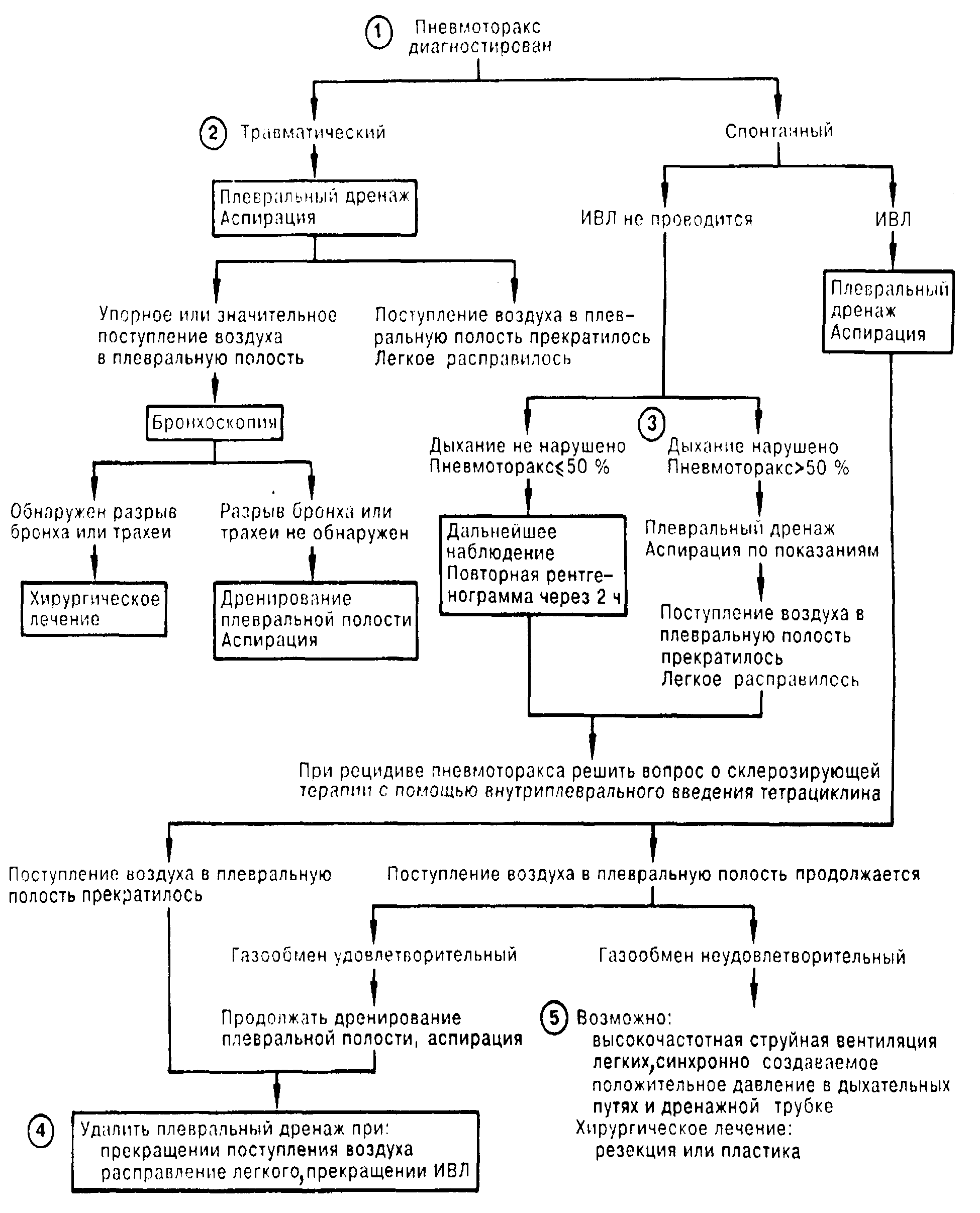
Табл. № 5
Лечение спонтанного пневмоторакса
Проводимые мероприятия |
Примечание |
1. Наблюдение |
Малый пневмоторакс с минимальными симптомами |
2. Плевральные пункции и аспирация |
Эффективны при закрытом пневмотораксе |
3. Введение трубки с клапанной дренажной системой |
При оказании неотложных мероприятий
|
4. Введение трубки с подвод ной системой дренажа |
Наиболее распространенный метод, эффективен в 90% |
5. Введение дренажной трубки с последующим плевродезом |
При рецидивах СП, невозможности оперативного лечения у тяжелых больных |
6. Торакоскопия с припудриванием тальком, торэкотомия |
Возможно развитие фиброторакса |
7. а) «выскабливание» плевры |
Эффективное вмешательство, лечение травматичнее, чем плеврэктомия |
8. б) париетальная плеврэктомия |
Высокоэффективный метод при сохра-нении легочной функции |
