
- •Характеристика методов фр людей с медиальными переломами шейки бедра.
- •Предварительный массаж
- •Разминочный массаж
- •Массаж в предстартовых состояниях
- •Согревающий массаж
- •Восстановительный массаж
- •Каков механизм лечебного действия грязи?
- •Тонкослойная грязевая аппликация
- •Одноразовые грязевые аппликации
- •Инфракрасное излучение
- •Ультрафиолетовое излучение
- •Лазеротерапия
Вопрос №1
Характеристика процесса физической реабилитации в разных фазах инфаркта миокарда.
Вопрос №2
Применение методов физической реабилитации при ожирении.
Ожирение — группа болезней и патологических состояний, характеризующиеся избыточным отложением жира в подкожной жировой клетчатке и других тканях и органах, обусловленное метаболическими нарушениями, и сопровождающиеся изменениями функционального состояния различных органов и систем. По данным ВОЗ, в мире страдают ожирением 25—30% взрослых и 12—20% детей. Болезни ожирения занимают ведущее место в структуре общей заболеваемости и инвалидности. Метод ЛФК является патогенетически обоснованным, а потому важным и неотъемлемым элементом комплексной реабилитации больных ожирением. При выборе физических упражнений, определении скорости и интенсивности их выполнения следует учитывать, что упражнения на выносливость (длительные умеренные нагрузки) способствуют расходу большого количества углеводов, выходу из депо нейтральных жиров, их расщеплению и преобразованию. ЛФК назначается во всех доступных формах, подбор их должен соответствовать возрастным и индивидуальным особенностям больных, обеспечивая повышенные энэрготраты. Целесообразно использование физической нагрузки средней интенсивности, способствующей усиленному расходу углеводов и активизации энергетического обеспечения за счет расщепления жиров. Занятия лечебной физкультурой проводятся в виде макроциклов, которые подразделяются на два периода: вводный, или подготовительный, и основной. Во вводном (подготовительном) периоде основная задача — преодолеть сниженную адаптацию к физической нагрузке, восстановить обычно отстающие от возрастных нормативов двигательные навыки и физическую работоспособность, добиться желания активно и систематически заниматься физкультурой. С этой целью применяются следующие формы ЛФК: лечебная гимнастика (с вовлечением крупных мышечных групп), дозированная ходьба в сочетании с дыхательными упражнениями, самомассаж. Основной период предназначен для решения всех остальных задач лечения и восстановления. Помимо ЛГ, УГГ больным рекомендуют дозированную ходьбу и бег, прогулки, спортивные игры, активное использование тренажеров. В последующем физические упражнения направлены на то, чтобы поддержать достигнутые результаты реабилитации; применяются бег, гребля, плавание, велосипед, зимой — ходьба на лыжах. Одним из важных факторов профилактики и лечения ожирения является правильное дыхание: чтобы жиры освободили заключенную в них энергию, они должны подвергнуться окислению. Занятия должны быть длительными (45—60 мин и более), движения выполняются с большой амплитудой, в работу вовлекаются крупные мышечные группы, используются махи, круговые движения в крупных суставах, упражнения для туловища (наклоны, повороты, вращения), упражнения с предметами. При ожирении показан самомассаж, он наиболее эффективен в местах наибольшего отложения жировой ткани (самомассаж или массаж живота, ягодичных мышц, бедер и др.). Приемы самомассажа проводят в такой последовательности: поглаживание, разминание, потряхивание, растирание, движения, ударные приемы. Заканчивается массаж поглаживанием.
Вопрос №3
Особенности ФР при сахарном диабете 1 и 2 степени.
Сахарный диабет — заболевание, обусловленное абсолютной или относительной недостаточностью инсулина в организме, характеризуется серьезным нарушением обмена углеводов с гипергликемией (повышение содержания сахара в крови) и глюкозурией — появление сахара в моче (сахарное мочеизнурение). Затруднения в использовании глюкозы тканями приводят к нарушению функций ЦНС, ССС, печени, мышечной ткани и, как следствие, к снижению работоспособности. Задачи физической реабилитации:
способствовать снижению гипергликемии, а у инсулинозависимых больных содействовать его действию;
улучшить функцию сердечно - сосудистой и дыхательной систем;
повысить физическую работоспособность;
— нормализовать психоэмоциональный тонус больных. Показания к назначению средств физической реабилитации: компенсированность процесса у больных сахарным диабетом легкой и средней тяжести; отсутствие резких колебаний гликемии в процессе физической нагрузки (велоэргометрии); физиологическая реакция на физическую нагрузку. Противопоказания: сахарный диабет декомпенсированного и тяжелого течения, низкий уровень физической работоспособности, резкие колебания гликемии во время велоэргометрической нагрузки, недостаточность кровообращения II Б степени и выше, ишемическая болезнь сердца (III—IV функциональные классы), гипертоническая болезнь II Б, III степени с выраженными изменениями во внутренних органах, с кризами. В условиях стационара занятия ЛГ строятся по обычной принятой методике с постепенно повышающейся нагрузкой. Общая продолжительность занятия зависит от тяжести течения заболевания: при легкой форме — 30—40 мин, при средней — 20—30 и при тяжелой форме — до 10—15 мин.
При легкой форме движения выполняются во всех мышечных группах с большей амплитудой, теми медленный и средний, упражнения различны по сложности в координационном отношении. Широко даются упражнения с предметами и на снарядах. Плотность занятия довольно высокая — до 60—70%. Больным рекомендуются ходьба, бег, плавание, ходьба на лыжах, игры, все под строгим врачебным контролем.
При средней степени заболевания больные выполняют упражнения средней и умеренной интенсивности, нагрузка повышается постепенно, темп — чаще медленный, амплитуда выраженная, но не максимальная, плотность — ниже средней (30—40%). Возможно использование дозированной ходьбы или лечебного плавания.
При тяжелой степени болезни проводятся занятия в постельном режиме с небольшой нагрузкой. Упражнения для мелких и средних мышечных групп широко сочетаются с дыхательными. Занятия не должны утомлять больного, необходимо строго следить за дозировкой физической нагрузки. Плотность занятия невелика, темп выполнения упражнений медленный. Помимо ЛГ, хорошо использовать массаж, УГГ, закаливающие процедуры.
Вопрос №4
Характеристика и сравнительный анализ существующих программ физической реабилитации при нейроциркуляторной дистонии.
На формирование НЦД воздействуют как внутренние, так и внешние факторы. К ним относятся: наследственная реактивность, иммунные свойства организма, особенности течения обменных процессов, стрессовые состояния и перенесенные инфекции, гиподинамия, курение, злоупотребление алкоголем. Подобное множество патогенных факторов позволяет думать, что НЦД является полиэтиологическим заболеванием, либо все факторы носят неспецифический характер и воздействуют на слабое звено в организме. Патогенез заболевания складывается из трех взаимодополняющих звеньев: психические нарушения, изменения в вегетативной и эндокринной системах; соматические расстройства (А.М. Вейн, В.И. Маколкин). Побуждающими моментами выступают как острые, так и постоянно действующие психогенно-травмирующие факторы. Гипотония и нейроциркулярная дистония связаны с нарушением центральной и вегетативной иннервации сосудистого тонуса. Поэтому методика реабилитации при них очень близка, но, конечно, с учетом того, имеет ли место повышение или понижение артериального давления при НЦД.
Период щажения (адаптации). Его назначают ослабленным больным с резковыраженным кардиалгическим и гиперкинетическим синдромом, с вегетососудистыми кризами, с нарушением структуры дыхательного цикла. В первые 3—4 дня занятия проводятся при постельном режиме и покой больного должен превалировать над движением. Рекомендуются статические и динамические дыхательные упражнения, элементарные упражнения для мелких и средних мышц и суставов конечностей, упражнения в расслаблении. Занятия проводятся индивидуальным способом. Через 3—4 дня к упражнениям в положении лежа добавляются и в положении сидя, разнообразятся сами упражнения, они должны выполняться плавно, без рывков, ритмично. Дыхание произвольное, без задержки. Темп выполнения упражнений вначале медленный, затем средний при улучшении адаптации организма к нагрузке. Больных полезно обучить приемам самомассажа и произвольного расслабления скелетной мускулатуры. Продолжительность периода 7— 10 дней.
Период — тонизирующий. Цель периода — повысить ослабленные физиологические функции организма и нормализовать нарушенные функции органов и систем. Занятия малогрупповые (до 5 человек) в положении лежа, сидя, стоя. Продолжительность занятий — 15—20 мин по 3— 4 раза в день. Занятия начинаются с выполнения дыхательных упражнений как статического, так и динамического характера, которые выполняют плавно, с постепенным углублением вдоха, обязательно включают диафрагмальное дыхание, упражнения с небольшим отягощением, с мячом, медицинболами, эспандером, а также упражнения на гимнастической скамейке и у гимнастической стенки. После 10—12 дней в занятия включают дозированную ходьбу с паузами для дыханий и упражнений в расслаблении. При гипотонической болезни и НЦД при сниженном артериальном давлении следует использовать скоростно-силовые упражнения (с сопротивлением, отягощением, ускорения, прыжки, подскоки), а также подвижные игры и элементы спортивных игр.
Период тренирующий. Его цель — восстановление ослабленных физиологических функций, тренировка систем организма, повышение физической работоспособности, социально-трудовая и бытовая адаптация больного. Двигательный режим больных расширяется за счет увеличения числа упражнений, их повторений, характер упражнений усложняется, повышается темп их выполнения. Активно включаются упражнения с предметами, ходьба с ускорениями, приседания, дозированный бег, сочетающийся с ходьбой и дыхательными упражнениями. Используются также УГГ, самостоятельные занятия, самомассаж, водные процедуры. Перед занятиями рекомендуется сеанс лечебного массажа с учетом особенностей клинической картины болезни. Наряду с занятиями в зале ЛФК больным рекомендуются домашние задания, прогулки, дозированная ходьба и бег, лечебное плавание, зимой — ходьба на лыжах в прогулочном темпе, элементы спортивных игр, туризм, занятия на тренажерах. Прекрасным средством реабилитации больных с НЦД и гипотонической болезнью является плавание, упражнения в воде и просто купание. Ходьба на лыжах относится к упражнениям умеренной и большой интенсивности, способствует укреплению крупных мышечных групп, что значительнее стимулирует процессы тканевого обмена, улучшает функцию сердечно - сосудистой и дыхательной системы. Весьма полезны лыжные прогулки и для нормализации функционального состояния ЦНС. В санаторно-курортных условиях кроме плавания, купания весьма эффективны различные спортивные игры: городки, настольный теннис, бадминтон, волейбол, элементы баскетбола и др. Следует подчеркнуть, что санаторно-курортное лечение с его правильным режимом и постепенным нарастанием климато - двигательных нагрузок от щадящих до тренирующих является важным этапом реабилитации этих больных. Массаж широко используется как при НЦД, так и при гипотонической болезни. Однако методика его должна быть различной в зависимости от состояния нервной системы и величины АД. При возбужденном состоянии и повышении давления он должен носить расслабляющий характер, т.е. применяют приемы поглаживания, растирания, мягкое выжимание, глубокое, но медленное разминание. При депрессивном состоянии и сниженном давлении массаж должен носить тонизирующий характер (приемы проводятся в быстром темпе, применяются поколачивания, встряхивания-потряхивания). При массаже воротниковой зоны при пониженном АД направление массажных движений — от надплечий к шее, к затылку и голове, характер выполнения приемов должен быть достаточно интенсивным. При повышенном АД проводится обратный порядок направления в проведении приемов с мягким характером их проведения.
Вопрос №4
Характеристика программы ФР при сколиозе.
Сколиоз (от греческого scolios — кривой, согнутый) — это тяжелое прогрессирующее заболевание позвоночно го столба, характеризующееся дугообразным искривлением во фронтальной плоскости, и скручиванием позвонков вокруг вертикальной оси (торсия) . В результате прогрессирования бокового искривления у больного может сформироваться вначале реберное выпячивание, а в дальнейшем реберный горб — гиббус. Среди общих задач, решаемых в процессе комплексной терапии с помощью средств лечебной физической культуры, можно выделить следующие, наиболее существенные:
1. Создание физиологических предпосылок для восстановления правильного положения тела (прежде всего развитие и по степенное увеличение силовой выносливости мышц туловища, формирование мышечного корсета).
2. Стабилизация сколиотическото процесса, а на ранних его стадиях — исправление дефекта в возможных пределах.
З. Воспитание и закрепление навыка правильной осанки.
4. Нормализация функциональных возможностей наиболее важных систем организма — дыхательной и сердечно-сосудистой. Улучшение общих и местных обменных процессов.
5. Повышение неспецифических защитных сил организма.
Для решения этих задач на фоне общеразвивающих упражнений используются гимнастические упражнения для мышц спины и брюшного пресса динамического и статического характера преимущественно в положении разгрузки позвоночного столба. Это позволяет не только увеличивать силовую выносливость этих мышц в наиболее выгодных условиях для формирования мышечного корсета, но и закрепить максимальную коррекцию, достигнутую в горизонтальном положении. Важное значение для создания физиологических предпосылок восстановления правильного положения тела имеет тренировка пояснично-подвздошных мышц, а также мышц ягодичной области.
Для оказания корригирующего действия применяются специальные корригирующие гимнастические упражнения двух типов — симметричные и несимметричные. К симметричным корригирующим упражнениям относятся такие, при которых сохраняется срединное положение позвоночного столба. Их эффект связан с неодинаковым напряжением мышц при попытке сохранить симметричное положение частей тела: мышцы на стороне вогнутости напрягаются более интенсивно, а на стороне выпуклости несколько растягиваются. При этом мышечная тяга с обеих сторон постепенно выравнивается, устраняется ее асимметрия, частично ослабевает и поддается обратному развитию мышечная контрактура на стороне вогнутости сколиотической дуги.
Симметричные корригирующие упражнения не нарушают, как показывают исследования, возникших компенсаторных приспособлений и не приводят к развитию противоискривлений. Важным преимуществом этих упражнений является относительная простота их подбора и методика проведения, не требующая учета сложных биомеханических условий работы деформированного опорнодвигательного аппарата.
Асимметричные корригирующие упражнения сконцентрировать их лечебное действие на определенном участке позвоночного столба. Например, при отведении ноги в сторону выпуклости дуги сколиоза она уменьшается результате изменения положения таза; при поднимании руки со стороны вогнутости дуги она уплощается за счет изменения положения пояса верхних конечностей.
Корригирующий эффект при торзионных изменениях может быть достигнут путем поворота таза или туловища.
Подбирать асимметричные упражнения должен врач или инструктор по лечебной физической культуре, строго учитывая локализацию процесса и характер действия упражнений на кривизну позвоночного столба. Шаблонное применение асимметричных упражнений может привёсти к увеличению дуги сколиоза и возникновению либо усилению противоискривления.
В настоящее время в лечебной физической культуре при сколиотической болезни более широко используются симметричные упражнения.
Из общеразвивающих упражнений чаще других применяются упражнения на координацию и равновесие, упражнения для мышц трудной клетки, а также упражнения для всех мышечных групп из различных исходных положений с постепенно увеличивающейся дозировкой.
Определенное место в занятии занимают дыхательные упражнения, как статические, так и динамические, тем более что сколиотический процесс нередко сочетается с заболеваниями органов дыхания и выраженными нарушениями дыхательной функции.
На всех этапах лечения сколиоза большое внимание уделяется воспитанию и закреплению навыка правильной осанки. С этой целью у больного создается и закрепляется четкое представление о правильной осанке, для чего используется зрительный самоконтроль (перед зеркалом) и взаимный контроль. Первостепенное значение для выработки и закрепления навыка правильной осанки имеет мышечное чувство, развивающееся при принятии правильной позы в любом положении тела—лежа, сидя, стоя и во время ходьбы.
В ряде случаев лечебная задача исправления дефекта позвоночного столба может быть решена при условии некоторого увеличения его подвижности. Включать в занятия средства физической культуры, мобилизующие позвоночный столб, надо очень осторожно, чтобы не нарушить компенсаторные механизмы, препятствующие прогрессированию процесса. Упражнения, увеличивающие подвижность позвоночного столба, следует применять ограниченно и только после того, как будет создан хороший мышечный корсет. В качестве таких средств используются упражнения в передвижении «на четвереньках» смешанные висы и упражнения на наклонной плоскости.
Упражнения, применяемые для создания мышечного корсета, можно сочетать с массажем мышц спины, брюшного пресса и грудной клетки.
Массаж усиливает лечебный эффект физических упражнений. Он особенно необходим при лечении паралитических сколиозов и сколиотической болезни у ослабленных детей, страдающих заболеваниями внутренних органов.
Применяя массаж, необходимо учитывать его физиологическое действие. На стороне спастически сокращенных мышц в области вогнутости сколиоза используются приемы расслабления (вибрация, поглаживание); на стороне выпуклости сколиоза, где мышечный тонус ослаблен, — все приемы в большой дозировке.
Лечебная физическая культура и массаж при сколиотической болезни представляют собой лишь часть средств комплексной терапии, поэтому их обязательно нужно сочетать с лечением положением, правильным режимом движений и статических нагрузок, с необходимой медикаментозной терапией, специальными методами ортопедического лечения и т. д.
В вводной части специального занятия лечебной физической культурой применяются ходьба, упражнения в построениях и пере строениях, упражнения для воспитания и закрепления навыка правильной осанки, дыхательные упражнения.
В основной части занятия используется большинство средств, направленных на решение главных задач данного периода лечения. В этой части занятия применяются упражнения, тренирующие общую я силовую выносливость мышц спины, брюшного пресса и грудной клетки для укрепления мышечного корсета, корригирующие упражнения в сочетании с обще развивающими и дыхательными. Преимущественные исходные положения — лежа и упор стоя на коленях. В конце основной части занятия в него обычно включают подвижную игру, правила которой предусматривают сохранение правильной осанки.
В заключительной части занятия применяются бег, ходьба, упражнения на координацию, дыхательные упражнения. В ряде случаев целесообразно включать в эту часть игры на внимание с одновременным сохранением правильной позы.
Вопрос №5
Средства ФР при пневмонии.
Пневмония, иначе — воспаление легких, наиболее распространенное заболевание легких, может возникнуть либо самостоятельно, либо как осложнение после какой-то другой болезни. По течению болезни различают острую и хроническую пневмонию, по клинической картине — очаговую и крупозную.
Средства физической реабилитации позволяют восстановить структуру органов дыхания и их функцию, адаптировать организм больного к постоянно возрастающим физическим нагрузкам и подготовить его к бытовой и профессиональной деятельности. Средства ЛФК: физические упражнения, естественные факторы природы, лечебный массаж, по возможности механотерапия. Формы ЛФК: УГГ (10—15 мин), ЛГ (20—25 мин), самостоятельные занятия физическими упражнениями, тренировочная ходьба по ступенькам лестницы, дозированная ходьба и др. Занятия проводятся в положении больного сидя и стоя, упражнения охватывают все мышечные группы, используются различные предметы и снаряды. Так, часть упражнений проводится у гимнастической стенки — наклоны туловища в сочетании с дыхательными упражнениями в соотношении с гимнастическими 1:2, 1:3. Занятия включают также подвижные игры и ряд общеразвивающих и дыхательных упражнений, выполняемых при ходьбе. Лечебный массаж назначается по показаниям и после занятий физическими упражнениями. Тренировочная ходьба по ступенькам лестницы начинается с освоения 9—11 ступеней, с каждым занятием увеличиваясь на 3—5 ступеней. Скорость подъема — 1 ступень за 1—2 с. Дозированная ходьба назначается больному на территории парковой зоны стационара (если она имеется). В первый день ему рекомендуют пройти 300—500 м со скоростью 50—60 шагов/мин. Расстояние ежедневно следует увеличивать на 100—200 м, а скорость ходьбы — на 5—7 шагов/мин. Во время занятий необходим контроль за состоянием больного. После выписки из стационара больным, перенесшим пневмонию, рекомендуется продолжить занятия лечебной физкультурой по месту дальнейшего восстановительного лечения: либо в поликлинике (в домашних условиях под контролем методиста ЛФК), либо в санаторно-курортных условиях.
Вопрос №6
Особенности реабилитации при вывихах.
вывихи в суставах относятся к довольно тяжелым повреждениям, вследствие которых развиваются серьезные функциональные нарушения, резко ограничивающие бытовые возможности пострадавшего, нарушающие трудоспособность, а иногда приводящие к инвалидности, особенно спортивной. Патологические изменения при вывихах зависят от степени смещения суставных концов и вида сустава. При полном вывихе имеет место обширное повреждение капсулы сустава, сухожилий, связок и даже мышц. Капсула сустава и связки страдают и при подвывихе, т.е. частичном разобщении суставных поверхностей. Клиническими симптомами вывихов являются: деформация сустава (определяемая визуально и пальпаторно) боль при попытке движения, нарушение функции сустава. При повреждениях суставов физическая реабилитация подразделяется на иммобилизационный, функциональный и тренировочный периоды. Иммобилизационный период начинается с момента наложения гипса до образования костной мозоли (при переломах) или срастания капсулы, связочного аппарата и др. (при вывихах). Задачи реабилитации в этот период: ускорить рассасывание кровоизлияния и отека, улучшить крово - лимфообращение и обмен веществ в пораженном сегменте и во всем организме, способствовать образованию костной мозоли и заживлению мягких тканей, предупредить спаечный процесс, атрофию мышц, развитие тугоподвижности и анкилозов в суставах. ЛФК применяют впервые же дни после травмы. Пострадавшие выполняют движения в суставах здоровой конечности и в не иммобилизированных суставах поврежденной, выполняют дыхательные и идеомоторные упражнения, производят изометрические напряжения мышц, сначала здоровой, а затем и больной конечности. Последние выполняются с большим количеством повторений несколько раз вдень. Время начала активных и пассивных движений в поврежденном суставе определяется индивидуально, но в принципе, — чем раньше, тем лучше. Ранние осторожные движения не только не угрожают смещением отломков, но оказывают благотворное влияние на суставные поверхности, капсулу, связочный аппарат и мышцы, от функционального состояния которых зависит восстановление функции сустава. Второй — постиммобилизационный, или функциональный, период длится с момента снятия иммобилизации до частичного (неполного) восстановления функции. Это период функциональный, анатомически орган восстановлен, а функционально — нет. Задачи этого периода: завершение регенерации поврежденной области (нормализации структуры костной мозоли и др.), уменьшение атрофии мышц, тугоподвижности в суставе, увеличение силы мышц и восстановление функции поврежденной конечности. В это время наряду с общеразвивающими упражнениями широко применяются специальные упражнения для поврежденного сегмента, сначала — в облегченных условиях: с помощью, со снятием веса сегмента (на гладких поверхностях и в воде — в бассейне). Используются пассивные и активнопассивные движения.
Интенсивно используются различные физиотерапевтические и бальнеологические процедуры и массаж. Различного рода тепловые процедуры (водяные ванны, озокерит, парафин) или электропроцедуры (УВЧ, низкочастотная магнитотерапия, диатермия, амплипульс и др ) от 7 до 10—12 процедур проводятся перед массажем, который также дается курсами по 10—12 сеансов. Специальные физические упражнения для поврежденного сегмента постепенно расширяются: проводятся с возможно большей амплитудой, с сопротивлением, с постепенно увеличивающимися грузами на тренажерах, с предметами, гантелями. Длительность занятий (2—3 раза в день) увеличивается до двух-трех часов. Третий период — тренировочный — начинается с момента, когда признается, что поврежденный сегмент функционально восстановлен, но не полностью и ставятся следующие задачи: окончательно восстановить функции поврежденного сегмента и всего организма в целом, адаптировать больного к бытовым и производственным нагрузкам, в случае невозможности полного восстановления сформировать необходимые компенсации. В это время физические нагрузки по характеру должны приближаться к систематической тренировке. Для этого используются несколько групп упражнений - общеразвиваюшие, специальные — для увеличения объема и силы мышц в зоне повреждения, для восстановления двигательных актов — бытовых, производственных, а также нормализации ходьбы (при повреждениях суставов нижних конечностей).
Вопрос №7
Характеристика содержания и структуры программ ФР людей с инфарктом миокарда на поликлиническом этапе.
Инфаркт миокарда представляет собой ишемический некроз сердечной мышцы, обусловленный коронарной недостаточностью. В большинстве случаев ведущей этиологической основой инфаркта миокарда является коронарный атеросклероз.
Больные, перенесшие ИМ, на поликлиническом этапе относятся к категории лиц, страдающих хронической ИБС с постинфарктным кардиосклерозом. Задачи физической реабилитации на этом этапе следующие: восстановление функции сердечно - сосудистой системы путем включения механизмов компенсации кардиального и экстракардиального характера; повышение толерантности к физическим нагрузкам; вторичная профилактика ИБС; восстановление трудоспособности и возврат к профессиональному труду, сохранение восстановленной трудоспособности; возможность частичного или полного отказа от медикаментов; улучшение качества жизни больного. На поликлиническом этапе реабилитация рядом авторов подразделяется на 3 периода: щадящий, щадяще-тренировочный и тренировочный. Некоторые добавляют четвертый — поддерживающий. Наилучшей формой являются длительные тренировочные нагрузки. Они противопоказаны только при аневризме левого желудочка, частых приступах стенокардии малых усилий и покоя, серьезных нарушениях сердечного ритма (мерцательная аритмия, частая групповая экстрасистолия, пароксизмальная тахикардия, артериальная гипертензия со стабильно повышенным диастолическим давлением выше 110 мм рт. ст.), наклонности к тромбоэмболическим осложнениям. К длительным физическим нагрузкам больным, перенесшим ИМ, разрешается приступать через 3—4 месяца после него. По функциональным возможностям, определяемым с помощью велоэргометрии, спироэргометрии или клиническим данным, больные относятся к 1—2-му функциональным классам — сильная группа, или к 3-му — слабая группа. Если занятия (групповые, индивидуальные) проводятся под наблюдением инструктора ЛФК, медицинского персонала, то они называются контролируемыми или частично контролируемыми, проводимыми в домашних условиях по индивидуальному плану. Хорошие результаты физической реабилитации после инфаркта миокарда на поликлиническом этапе дает методика, разработанная Л.Ф. Николаевой, Д. А. Ароновым и Н.А. Белой. Курс длительных контролируемых тренировок подразделяется на 2 периода: подготовительный, длительностью 2—2,5 месяца, и основной, длительностью 9—10 месяцев (последний подразделяется на 3 подпериода). В подготовительном периоде занятия проводятся групповым методом в зале 3 раза в неделю по 30—60 мин. Оптимальное число больных в группе 12—15 человек. В процессе занятий методист должен следить за состоянием занимающихся: по внешним признакам утомления, по субъективным ощущениям, ЧСС, частоте дыхания и др. При положительных реакциях на эти нагрузки больных переводят в основной период длительностью 9—10 месяцев. Он состоит из этапов. Первый этап основного периода длится 2—2,5 месяца. В занятия на этом этапе включаются:
упражнения в тренирующем режиме с числом повторений отдельных упражнений до 6—8 раз, выполняемых в среднем темпе;
усложненная ходьба (на носках, пятках, на внутренней и внешней стороне стопы по 15—20 с);
дозированная ходьба в среднем темпе в вводной и заключительной частях занятия; в быстром темпе (120 шагов/мин), дважды в основной части (4 мин);
дозированный бег в темпе 120—130 шагов/мин или усложненную ходьбу («лыжный шаг», ходьба с высоким подъемом коленей в течение 1 мин);
тренировка на велоэргометре с дозированием физической нагрузки по времени (5—10 мин) и мощности (75% индивидуальной пороговой мощности). При отсутствии велоэргометра можно назначить восхождение по ступенькам той же продолжительности;
элементы спортивных игр.
ЧСС во время нагрузок может составлять 55—60% пороговой у больных 3-го функционального класса (слабая группа) и 65—70% — у больных 1-го функционального класса («сильная группа»). При этом пик ЧСС может достигать 135 уд/мин, с колебаниями от 120 до 155 уд/мин. Во время занятий ЧСС типа «плато» может достигать 100— 105 уд/мин в слабой и 105—110 — в сильной подгруппах. Продолжительность нагрузки на этом пульсе — 7—10 мин. На втором этапе (длительность 5 месяцев) программа тренировок усложняется, увеличиваются тяжесть и продолжительность нагрузок. Применяется дозированный бег в медленном и среднем темпе (до 3 мин), работа на велоэргометре (до 10 мин) с мощностью до 90% от индивидуального порогового уровня, игры в волейбол через сетку (8—12 мин) с запрещением прыжков и одноминутным отдыхом через каждые 4 мин. ЧСС при нагрузках типа плато достигает 75% от порогового в слабой группе и 85% — в сильной. Пик ЧСС достигает 130—140 уд/мин. Уменьшается роль ЛГ и увеличивается значение циклических упражнений и игр.
На третьем этапе продолжительностью 3 месяца происходит интенсификация нагрузок не столько за счет увеличения «пиковых» нагрузок, сколько вследствие удлинения физических нагрузок типа «плато» (до 15—20 мин). ЧСС на пике нагрузки достигает 135 уд/мин в слабой и 145 — в сильной подгруппах; прирост пульса при этом составляет более 90% по отношению к ЧСС покоя и 95—100% по отношению к пороговой ЧСС.
Вопрос №8
Анализ методов ФР людей с ишемической болезнью сердца четвертого функционального класса.
Задачи реабилитации больных ИБС IV функционального класса сводятся к следующему:
добиться полного самообслуживания больных;
приобщить больных к бытовым нагрузкам малой и умеренной интенсивности (мытье посуды, приготовление пищи, ходьба на ровной местности, перенос небольших грузов, подъем на один этаж);
уменьшить прием лекарств;
улучшить психическое состояние.
Программа занятий физическими упражнениями должна иметь следующие особенности:
занятия физическими упражнениями проводятся только в условиях кардиологического стационара;
точная индивидуальная дозировка нагрузок осуществляется с помощью велоэргометра с электрокардиографическим контролем;
применяют нагрузки малой интенсивности не более 50— 100 кгм/мин;
нагрузку увеличивают не за счет повышения интенсивности нагрузки, а за счет удлинения времени ее выполнения;
проводят занятия только после стабилизации состояния больного, достигнутой комплексным медикаментозным лечением.
Методика занятий сводится к следующему. Вначале определяется индивидуальная ТФН. Обычно у больных IV функционального класса она не превышает 200 кш/мин. Устанавливают 50% уровень нагрузки, т.е. в данном случае — 100 кгм/мин. Эта нагрузка и является тренирующей, длительность работы вначале — 3 мин. Она проводится под контролем инструктора и врача 5 раз в неделю. При стабильно адекватной реакции на эту нагрузку она удлиняется на 2—3 мин и доводится за более или менее длительный срок до 30 мин за одно занятие. Через 4 недели проводится повторное определение ТФН. При ее повышении определяется новый 50%-ный уровень, продолжительность тренировок — до 8 недель. Перед тренировкой на велотренажере или после нее больной занимается лечебной гимнастикой сидя. В занятие включаются упражнения для мелких и средних групп мышц с количеством повторений 10—12 и 4—6 раз соответственно. Общее количество упражнений — 13—14. Занятия на велотренажере прекращаются при проявлении любого из признаков ухудшения коронарного кровообращения, о которых говорилось выше. Для закрепления достигнутого эффекта стационарных занятий больным рекомендуется домашняя тренировка в доступной форме. У лиц, прекративших тренировки дома, уже через 1—2 месяца наблюдается ухудшение состояния. На поликлиническом этапе реабилитации программа занятий больных ИБС имеет весьма сходный характер с программой амбулаторных занятий больных после инфаркта миокарда, но с более смелым наращиванием объема и интенсивности нагрузок.
Вопрос №9
Методы ФР людей с варикозным расширением вен нижних конечностей.
Привести пример соответствующих программ ФР.
ВРВ — дегенеративный процесс, приводящий к склеротическим изменениям стенок вен, недостаточности их клапанов; вены удлиняются, становятся извилистыми, в них образуются мешковидные выпячивания. Методы физической реабилитации. Лечебная гимнастика показана как в стадии компенсации, так и при декомпенсации венозного кровообращения. Противопоказания к применению ЛГ: острые тромбозы (тромбофлебиты) вен с местной и общей воспалительной реакцией. Задачи ЛГ: улучшить периферическое кровообращение за счет ускорения венозного и лимфатического оттока; активизировать сердечно - сосудистую деятельность за счет вспомогательных факторов кровообращения; уменьшить дистрофические изменения в тканях пораженных конечностей; повысить работоспособность больного. В стадии компенсации кровообращения увеличивается объем общеукрепляющих и специальных упражнений в положении лежа с приподнятыми ногами: для нижних конечностей с большим объемом движений в тазобедренных, коленных и голеностопных суставах, упражнения с усилием для мышц голени и бедра, дыхательные упражнения. Используют в этой стадии и упражнения в положении стоя, но они должны носить динамический характер. Продолжительность занятия — 30 мин. После занятия необходим отдых с высоко поднятым нижним концом кровати. Больные в стадии декомпенсации кровообращения занимаются лишь лежа. При трофических язвах следует избегать активных упражнений в близлежащем голеностопном суставе. Продолжительность занятия не более 20 мин. Для усиления венозного оттока необходимо глубокое дыхание и упражнения для брюшного пресса, противопоказаны упражнения со статическим напряжением, так как они провоцируют застой крови в венах. Весьма благотворны для больных с ВРВ занятия плаванием, само положение в воде является разгрузочным для нижних конечностей, помимо этого на сосуды действует давление воды, а более низкая температура воды оказывает тонизирующее влияние на сосуды и весь организм. Больным ВРВ рекомендована и дозированная ходьба, при этом обязательно ношение эластических бинтов или чулок, длительность ходьбы до 30—40 мин. При ходьбе на лыжах также происходит чередование напряжения и расслабления мышц, что благотворно сказывается на венозном кровообращении. Из физиотерапевтических процедур наиболее показаны: дарсонвализация — оказывает болеутоляющее действие, уменьшает кожный зуд, повышает тонус венозных сосудов, уменьшает венозный стаз; бальнео процедуры — жемчужные, углекислые и контрастные ванны, кожа подвергается «тактильному» массажу, расширение периферических сосудов ведет к перераспределению крови, тем самым снижаются застойные явления в системе венозного кровообращения. Массаж способствует опорожнению сосудов, перераспределению крови, оттоку лимфы и благоприятствует функции крово и лимфообращения. Массаж проводят при отсутствии уплотнений варикозно расширенных вен.
Вопрос №10
Обоснование существующих средств ФР при ГБ.
Гипертоническая болезнь — это хроническое заболевание, поражающее различные системы организма, характеризующееся повышением артериального давления выше нормы, наиболее распространенное заболевание сердечно - сосудистой системы.
Физические упражнения занимают одно из важнейших мест среди немедикаментозных методов лечения и реабилитации ГБ. При регулярных занятиях физическими упражнениями происходит снижение АД, уменьшение ЧСС, увеличиваются сила и производительность сердечной мышцы, эффективнее функционируют депрессорные системы. Под влиянием цикла тренировочных нагрузок наступает согласование величин сердечного выброса и сосудистого сопротивления кровотоку, которое лежит в основе нормализации АД при ГБ. Благодаря физическим упражнениям дополнительно раскрывается огромное количество резервных капилляров и АД может несколько снизиться, так как уменьшается периферическое сопротивление и сердцу достаточно выполнить меньшую работу. Известно, что развитие внесердечных факторов кровообращения, наступающее при дозированной физической нагрузке, также способствует улучшению периферического кровообращения. Физические упражнения, являясь биологическим стимулятором регулирующих систем, обеспечивают активную мобилизацию приспособительных механизмов и повышают адаптационные возможности организма и толерантность больного к физическим нагрузкам. Весьма важно и то, что выполнение физических упражнений сопровождается, как правило, возникновением определенных эмоций, что также положительно влияет на протекание основных нервных процессов в коре больших полушарий. Применение различных средств и приемов для снижения повышенного мышечного тонуса (элементы массажа, пассивные упражнения, изометрические упражнения с последующим расслаблением) может быть использовано и для снижения повышенного сосудистого тонуса. Применение физических упражнений оказывает положительное воздействие на самочувствие больного ГБ: уменьшаются раздражительность, головные боли, головокружение, бессонница, повышается трудоспособность.
Вопрос №11
Этапы ФР при радикулите.
Радикулит — заболевание периферических нервов, корешков спинного мозга. Оно бывает в шейном, грудном, поясничном и крестцовом отделах позвоночника. Наиболее характерным симптомом радикулита является боль. В тяжелых условиях наступает атрофия мышц, ослабление мышечного тонуса ноги, вялый парез или паралич. При пояснично-крестцовом радикулите отмечается нарушение осанки (перекос туловища), походки (хромота из-за резкой боли), ограничение движений в суставах ноги на стороне поражения и даже ограничение движений туловища по всем трем осям. При одностороннем хроническом радикулите наступает стойкое нарушение осанки в положении сидя, стоя и даже лежа, что приводит к сколиозу позвоночника. Радикулит вызывает временную потерю трудоспособности, а в некоторых случаях требует перемены профессии (водители автомашин) или спортивной специализации.
Лечение радикулита независимо от локализации проводится комплексно. В остром и подостром периодах назначается индивидуальная укладка больного, вытяжение с элементами фиксации, массаж, физиотерапия, медикаментозное лечение и лечебная физическая культура. При шейно-грудном радикулите с нарушением движений верхних конечностей и резким болевым синдромом в области надплечья и плеча рекомендуется спать на спине или на животе с отведенными руками под углом 90°, а упражнения для кистей и предплечья выполнять опираясь о стол. При пояснично-крестцовом радикулите с резко выраженным болевым синдромом больного укладывают на спину, в подколенную область кладут высокий валик, ноги отводят и ротируют кнаружи, соединив пятки,— положение «лягушки»; в положении лежа на животе под область таза кладут подушку, верхний конец которой находится на уровне гребешков подвздошных костей и пупочной линии. Вытяжение при шейном и верхнегрудном радикулите осуществляется петлей Глиссона в положении лежа на спине на наклонной плоскости или на кровати с поднятым головным концом, при нижнегрудном и пояснично-крестцовом радикулите — в положении лежа на спине или на животе на наклонной плоскости с фиксацией туловища за лямки в подмышечных областях (как и при компрессионных переломах позвонков без повреждения спинного мозга), а в последующем с помощью висов на гимнастической стенке (от 2—3 с до 1 мин 2—4 раза в одном занятии). Во время массажа также проводится ручное вытяжение позвоночника (очень осторожно, индивидуально и дозированно), особенно при дискогенной патологии. Очень эффективен парный массаж с вытяжением: два массажиста синхронно массируют одновременно одними и теми же приемами спину, крестец, ягодицы и ноги; вытяжение проводится по методике А. Н. Транквилитати. Вся эта процедура состоит в следующем. Больной лежит на животе на массажном столе. Один массажист стоит сбоку на уровне таза больного и фиксирует двумя руками область таза за гребешки подвздошных костей; второй массажист стоит у головы больного лицом к ногам и двумя руками (пальцы соединены) проводит выжимание от крестца до шеи, как бы вытягивая мышцы кверху,— 10 раз. Затем он берет больного за подмышечные впадины и осторожно вытягивает в течение 5—10 с с отдыхом 10—15 с 10 раз подряд. Потом снова массирует мышцы спины с помощью выжимания, растягивая их снизу вверх,—10 раз.
После этого подводит свои руки в подмышечные впадины больного, приподнимает верхнюю часть туловища и, как бы вытягивая больного, передвигает его справа налево и наоборот—10 раз в каждую сторону. И снова массирует мышцы спины. Затем оба массажиста с двух сторон одновременно синхронно массируют мышцы поясничной области в поперечном направлении (от позвоночника до конца боковых поверхностей), максимально растягивая и выжимая их. После массажа в кожу втирают обезболивающие и согревающие мази (финалгон, апизатрон и др.), накладывают шерстяную повязку, фиксируя ее четырьмя эластическими широкими бинтами либо специальным поясом или корсетом (типа ленинградского или ЦИТО).
Задачами лечебной гимнастики в I периоде являются: улучшение крово- и лимфообращения, тканевого обмена, рассасывание очага воспаления, борьба с застойными явлениями, отеком, расслабление напряженных мышц (мышечного валика на пораженной стороне), снятие болевого синдрома. Упражнения выполняются в облегченных исходных положениях. Продолжительность занятий от 5 до 30 мин 4—6 раз в день.
Во II периоде восстанавливается функция пораженных конечностей и организма в целом. Назначается лечебная гимнастика, гимнастика в воде. Упражнения выполняются в разных исходных положениях.
В III периоде проводится тренировка для пострадавших конечностей и всего организма, а также санаторно-курортное и бальнеологическое лечение.
При оперативных вмешательствах по поводу удаления межпозвоночных дисков лечебную физическую культуру назначают на 2-й день после операции и проводят по трем установленным периодам. Основной задачей лечебной физической культуры в послеоперационном периоде является восстановление движений и предупреждение спаечного процесса в области освобожденного нерва. Особого внимания требуют травматические радикулиты у лиц, занимающихся спортом. Обязательным при травматическом радикулите является: длительное ношение фиксирующих поясов или корсетов (не менее года); постепенное увеличение нагрузки, не вызывающей резкого утомления и болевого синдрома; полное исключение из занятий упражнений с тяжестями и рывковыми движениями в течение. 2 лет; длительное многократное санаторно-курортное и бальнеологическое лечение. Лечебная физическая культура (ЛФК) при радикулите способствует стимуляции крово- и лимфообращения, тканевого обмена в пораженной области, укреплению ослабленных мышц, восстановлению нарушенного тонуса их, увеличению амплитуды движения в позвоночнике и конечностях, уменьшению боли при движении, улучшению функции дыхания, оздоровлению всего организма.
Лечебная гимнастика показана после исчезновения острых проявлений заболевания, в период стихания болевого синдрома, в подострой фазе впервые возникшего заболевания или рецидивах его. Массаж применяют во все периоды, но в острой фазе — щадящий. При шейно-грудном радикулите в сочетании с ганглионитом, доминирующим в клинической картине, лечебную гимнастику и массаж можно применять только после стихания явлений ганглионита. При транзиторном раздражении узлов лечебную гимнастику можно применять, но без массажа. Последний показан при исчезновении этих явлений. При пояснично-крестцовой локализации применяют исходные положения: лежа на спине с валиком под коленями, лежа на здоровом боку с валиком под боком; в положении на животе подкладывают подушку под живот и валик под голеностопные суставы. По мере уменьшения болевого синдрома упражнения проводят без валиков в положении стоя на четвереньках, на коленях, сидя и стоя. При шейно-грудном радикулите используют исходные положения сидя и стоя. Основным в этой методике является вытяжение на наклонной плоскости (при пояснично-крестцовой локализации) или на петле Глиссона (при шейно-грудной локализации). Такое вытяжение предшествует лечебной физкультуре. Применяют упражнения на расслабление, дыхательные и на растяжение (последние проводят с 3—4-го занятия и постоянно чередуют с упражнениями на расслабление). Широко используют смешанные висы, упражнения с мячом, при шейно-грудном радикулите — с палками. Вначале применяют упражнения с укороченным рычагом, по мере уменьшения боли — с полным рычагом и элементами силового напряжения; после исчезновения боли — корригирующие. Амплитуду движения увеличивают постепенно, проводя все упражнения только «до боли». Процедуры осуществляют малогрупповым методом, продолжительностью от 15 до 35 мин., на курс лечения 15—25 процедур. Помимо лечебной гимнастики, рекомендуют плавание в период установившегося летнего сезона или в бассейне с подогреваемой водой, пешеходные прогулки, лыжи. При радикулите дискогенной этиологии противопоказаны теннис, волейбол, баскетбол, футбол, прыжки в воду, легкая и тяжелая атлетика. Противопоказана лечебная физкультура при радикулитах, обусловленных грыжей диска с выраженным болевым синдромом, а также при признаках нарастающего сдавления спинного мозга.
Вопрос №12
Характеристика методов фр людей с медиальными переломами шейки бедра.
Вопрос №13
Применение методов реабилитации при переломах костей нижних конечностей. Привести примеры соответствующих программ ФР.
Перелом — полное или частичное нарушение целости кости. В
зависимости от целости или повреждения кожных покровов различают
закрытые и открытые переломы. Характерные признаки перелома костей: боль, нарушение функции, возникшее тотчас после травмы, кровоподтеки и особенно деформации, укорочение конечности, ненормальная подвижность, костная крепитация и др.Задачи реабилитации: сохранить жизнь пострадавшему, добиться в кратчайший срок полного и прочного сращения костных отломков в нормальном их положении, восстановить нормальную функцию поврежденной конечности и трудоспособность пострадавшего.
Лечение состоит из общих и местных процедур. Правильное сращение
перелома достигается путем установки отломков поврежденной кости в
нужном положении (репозиция перелома) с последующим удержанием в этом
положении до их полного сращения (иммобилизация гипсовой повязкой,
вытяжением или путем остеосинтеза, в частности компрессионно-
дистракционного). При открытых переломах перед иммобилизацией
проводится первичная хирургическая обработка раны. Для восстановления функции конечности и трудоспособности больного применяются функциональные методы лечения (ЛФК, плавание, занятия на тренажерах, упражнения на напряжение и растягивание мышц). Кроме того, широко применяют массаж, физио- и гидротерапию. Раннее применение физиотерапии устраняет такие симптомы, как боль, отек, кровоизлияние и др., ускоряет образование костной мозоли, восстанавливает функции конечности и предупреждает послеоперационные осложнения. На второй—третий день назначают УВЧ или индуктотермию, УФ-облучение, лазеротерапию, электрофорез с кальцием и фосфором, массаж, ЛФК. При атрофиях мышц необходимы электростимуляция (с предварительным введением АТФ), вибрационный массаж, упражнения на растягивание, изометрические упражнения, занятия на тренажерах, бег и гимнастика в воде, плавание, езда на велосипеде, игры, ходьба на лыжах. При контрактурах суставов рекомендуются электрофорез с лидазой, фонофорез с лазонилом, артросенексом, мобилатом, ЛГ в воде, криомассаж и занятия на тренажерах, сауна и плавание в бассейне. При наличии гипсовой повязки или аппаратов компрессионного остеосинтеза (аппарат Илизарова—Гудушаури, Дедовой, Волкова—Оганесяна и др.) ЛФК включают с первых дней для здоровых конечностей (дыхательная гимнастика, общеразвивающие и изометрические упражнения, растягивания и др.). После снятия гипсовой повязки и аппаратов рекомендуется ходьба и применение осевой нагрузки на конечность. Для нормального сращения перелома в минимальные сроки необходима надежная фиксация репонированных отломков. Неподвижность в месте перелома стремятся обеспечить гипсовой повязкой, постоянным вытяжением,
остеосинтезом или компрессинно-дистракционными аппаратами . Функциональные методы лечения, методика ЛФК, подбор тех или иных
упражнений, исходного положения определяются иммобилизацией
поврежденной конечности: иммобилизация гипсовой повязкой показана при закрытых, открытых, огнестрельных переломах; постоянное вытяжение (скелетное и накожное) показано при закрытых, открытых, огнестрельных переломах;
остеосинтез металлическими стержнями, пластинками, винтами и пр.;
компрессионно-дистракционный остеосинтез аппаратами Илизарова—
Гудушаури, Волкова—Оганесяна и др.; оперативная репозиция и металлоостеосинтез показаны при открытых, огнестрельных, закрытых переломах. Наружные компрессионно-дистракционные аппараты (с их помощью можно как репонировать, так и фиксировать отломки) практически могут быть использованы при лечении закрытых, открытых, в том числе и огнестрельных,
переломов, некоторых псевдоартрозов и др. Лечение одинаковых по локализации, виду и характеру переломов может проводиться разными методами. Выбор зависит от общего состояния пострадавшего, состояния мягких тканей, вида локализации, характера перелома и т.д. Реабилитация больных с переломами костей после их репозиции и фиксации отломков включает: полноценное питание, физиотерапевтические процедуры, ЛФК, массаж, лечение положением (для профилактики развития посттравматического отека поврежденной конечности путем придания ей возвышенного положения).
Вопрос №14
Задания, средства программы ФР при переломах костей таза.
Повреждения таза возникают при сдавливании его в сагиттальной или фронтальной плоскостях, во время автоаварий, при обвалах, при падении с высоты и т.д. Они составляют 2—5% всех переломов костей скелета у взрослых и 4,35—6% у детей (М.Ф. Романов). Переломы костей таза делят на открытые и закрытые, с повреждением и без повреждения тазовых органов. Отдельную группу составляют огнестрельные ранения, которые протекают очень тяжело, что обусловлено одновременным повреждением крупных сосудов, нервов и органов, расположенных в полости таза. ЛФК назначается на 2-й день после травмы и подразделяется на три периода, длительность которых зависит от характера переломов (табл. 5).
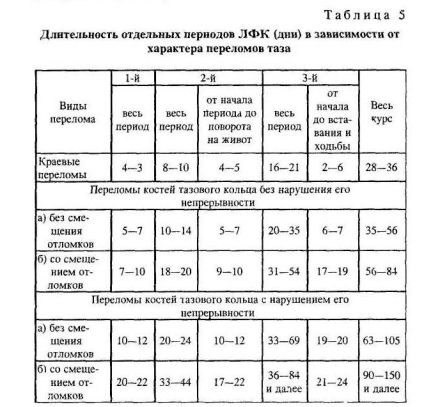
Первый период ЛФК длится до момента, когда больной может поднять прямые ноги вверх, выше валика и перевернуться на живот.
Задачи ЛФК в первом периоде:
способствовать повышению общего тонуса организма;
способствовать расслаблению мышц тазового пояса для правильной консолидации отломков и снятия болевых ощущений;
ликвидировать кровоизлияние и отечность;
восстановить мышечный тонус нижних конечностей
(больной не может поднять прямую ногу вверх выше валика);
нормализовать работу кишечника, органов выделения и кровообращения, улучшить обмен веществ;
укрепить мышцы плечевого пояса, спины;
обеспечить профилактику контрактуры суставов и атрофии мышц.
Под руководством инструктора ЛФК больной ежедневно занимается лечебной гимнастикой. После обучения больного специальным упражнениям рекомендуется выполнять их самостоятельно по 6—8 раз в течение одного занятия, 3—4 раза в день. Комплекс специальных упражнений при переломе костей таза в первом периоде ЛФК (исходное положение — лежа на спине, прямые ноги на валике):
Согнуть пальцы ног, выпрямить (8—10 раз).
Поочередно, отрывая пятку от кровати, поднимать голень до высоты валика. Затем то же, но поднимая обе голени одновременно (6—8 раз).
Всевозможные движения в голеностопных суставах: согнуть стопу на себя, от себя, наклонить ее вправо (6—8 раз).
Подтянуть левую ногу к животу, согнуть ее в коленном и тазобедренном суставах, то же правой ногой (8— 10 раз каждой ногой).
Отвести левую ногу в сторону, затем вернуться в исходное положение. То же — правой ногой (8—10 раз каждой ногой). Упражнение противопоказано при разрыве лонного сочленения.
Поднять правую ногу вверх, затем левую, потом обе одновременно (8—10 раз).
Задачи ЛФК второго периода:
повысить общий тонус организма;
восстановить мышечный тонус нижних конечностей;
укрепить мышцы спины и тазовой области;
нормализовать работу кишечника, органов выделения и кровообращения, улучшить обмен веществ.
ЛФК этого периода способствует укреплению мышц нижних конечностей и тазового пояса, создавая тем самым устойчивое положение тазового кольца. Период начинается с поворота на живот и длится до вставания и хождения. Переход из положения лежа на спине в положение лежа на животе осуществляется следующим образом: лежа на спине больной должен передвинуться на край кровати с поврежденной стороны; ногу, которая ближе к краю кровати, положить на другую ногу и быстро повернуться на живот. Комплекс специальных упражнений при переломах костей таза во втором периоде ЛФК. Исходное положение — лежа на животе и на подушке, верхний конец которой находится на уровне гребешков подвздошных костей и пупочной линии, руки вдоль туловища, упираясь ногами.
Согнуть ноги в коленях, затем максимально выпрямить (6-8 раз).
Поднять прямую правую ногу вверх, опустить, затем левую (8—10 раз).
Согнуть правую ногу в колене и выпрямить. То же левой ногой (6—8 раз каждой ногой).
Ноги выпрямлены, одновременно поднять голову, грудь вверх, руки отвести назад, вернуться в исходное положение (6— 8 раз).
Ноги прямые, носки оттянуть, одновременно поднять ноги и опустить (6—8 раз).
Руки прижать к туловищу, одновременно поднять ноги, туловище, голову, руки отвести назад (6—8 раз).
Опираясь на предплечья, выгнуть спину, затем прогнуть (8-10 раз).
Выпятить живот и втянуть (8—10 раз).
Выпрямить и поднять правую ногу вверх, вернуться в исходное положение, то же левой ногой (8—10 раз).
Левым коленом достать локоть левой руки, затем левую ногу выпрямить и поднять вверх - назад и вернуться в исходное положение, то же правой ногой (6—8 раз каждой ногой).
Сесть на пятки и вернуться в исходное положение (8— 10 раз).
Выгнуть спину, сблизив локти и колени, затем вернуться в исходное положение (6—8 раз).
Правым коленом достать локоть правой руки, затем левым коленом локоть левой руки (6—8 раз).
Сесть на пятки, вытянуть руки и вернуться в исходное положение (8—10 раз).
Передвинуть правое колено к кисти левой руки и вернуться в исходное положение, то же левой ногой к правой руке (6—8 раз каждой ногой).
Упираясь коленями и носками ног и перебирая прямыми руками, переместиться вправо, затем влево (6—8 раз в каждую сторону).
Поднять правую руку, отвести ее в сторону и вернуться в исходное положение, то же левой рукой (8—10 раз).
«Перешагивать» прямыми руками вперед и назад к коленным суставам, выпрямляя и округляя спину (8—10 раз).
Подняв руки, голову и туловище, встать на колени, затем вернуться в исходное положение (6—8 раз).
Переходить из положения лежа на животе в положение стоя разрешается через 4—8 недель после травмы при условии, что лежа на спине больной может свободно выполнять следующие упражнения: поднять прямые ноги вверх, на весу согнуть их в коленях и подтянуть к животу, выпрямить на весу, развести в стороны (это движение не делают при разрыве лонного сочленения), соединить и опустить на кровать. Встать с кровати из положения лежа на животе поперек нее можно гак: опираясь на руки, спустить обе ноги на пол на носки и передвигать руки к краю кровати, одновременно опускаясь на всю ступню; когда стопы будут полностью стоять на полу, выпрямиться и перенести руки на пояс.
Задачи ЛФК в третьем периоде:
создать предпосылки для перехода в положение стоя;
восстановить нормальную походку.
Когда больной может поднимать ноги высоко от пола (руки на поясе), он начинает медленно передвигать ноги вперед (несколько первых дней), постепенно переходя на ходьбу обычным шагом. Для освоения ходьбы рекомендуются упражнения в положении стоя: ходьба на носках, на пятках, с движением рук в разных направлениях, полуприсев, боком, назад, скрестным шагом; маховые движения ногами во всевозможных направлениях; круговые движения в тазобедренных суставах; сгибание ног к животу; упражнения на гимнастической стенке (лазание, приседание, отжимание). Сидеть разрешается при условии, если после двухчасового пребывания на ногах больной не ощущает тяжести в ногах и боли в области перелома. В положении сидя выполняют упражнения для нижних конечностей, в первую очередь движения в тазобедренных суставах во всех направлениях. При разрыве лонного сочленения отведение ног в сторону и приседание с разведенными ногами противопоказаны в течение 6—8 месяцев после травмы. В занятиях лечебной гимнастикой продолжают укреплять мышцы нижних конечностей, тазового пояса, корпуса, тренируют вестибулярный аппарат. Такие занятия подготавливают больного к вставанию и ходьбе, больные обучаются правильной походке, подготавливаются к бытовым нагрузкам и самостоятельным занятиям дома. В третьем периоде при любых переломах костей таза полезна лечебная гимнастика в бассейне. Особенно эффективны ходьба (обычная, скрестным шагом, полуприсев), маховые и круговые движения в тазобедренных суставах, отведение ног в сторону, сгибание их к животу, приседания, поочередное поднимание прямых ног в воде, повороты стоп носками внутрь и наружу. Помимо занятий лечебной гимнастикой на заключительном этапе больному рекомендуются прогулки с постепенным увеличением времени пребывания на ногах. При выписке из стационара больному следует продолжать самостоятельно занятия лечебной гимнастикой. Комплексы лечебной гимнастикой (по периодам) больные с переломом костей таза осваивают в различные сроки в зависимости от характера и сложности перелома. При сложных переломах костей таза со смещением отломков больному накладывают вытяжение. Если поражение одностороннее — дается большое количество разнообразных упражнений для ноги со стороны, противоположной травме: сгибание пальцев, разгибание стопы, вращение в голеностопном суставе, разгибание и сгибание ноги в коленном суставе с помощью блока, статическое напряжение мышц всей ноги и четырехглавой мышцы бедра со стороны травмы. Если вытяжение наложено по поводу перелома вертлужной впадины, из занятия исключаются специальные упражнения в статическом напряжении мышц, перекидывающихся через тазобедренный сустав. Это делается для того, чтобы сохранить диастаз между головкой бедра и вертлужной впадины. При разрыве лонного сочленения больной должен лежать на жесткой постели, под колени ему подкладывают валик или под ноги — две шины Цито. В обоих случаях ноги укладывают параллельно. При больших диастазах используется пояс Гильфердинга. За основу занятий лечебной гимнастикой принимается выше описанная методика с некоторыми изменениями. Добавляется и.п. лежа на боку, начиная со второго периода. Дается много упражнений, способствующих укреплению ягодичных мышц. Разведение ног в сторону резко ограничивается. Реабилитация больных с переломами костей таза помимо лечебной гимнастики, упражнений в воде состоит также из массажа, физиотерапевтических процедур и при необходимости психотерапевтической коррекции. Специально разработанной методики массажа не существует, несмотря на это сеанс массажа начинается совместно с лечебной гимнастикой и проводится на двух участках:
сегментарно-рефлекторный массаж проводится по пара- вертебральным зонам поясничных и крестцовых сегментов,
массаж мышц, окружающих тазовую область, — поглаживание. разминание и потряхивание; растирание суставных элементов, костных выступов.
Вопрос №15
Содержание программ ФР при кривошеи новорожденных.
Мышечная кривошея связана с укорочением грудино-ключично- сосцевидной мышцы. При пальпации мышца утолщена и уплотнена.
Характерно неправильное положение головы. Наиболее распространена
миогенная форма заболевания. Как правило, это врожденная патология
развития грудино-ключично-сосцевидной мышцы.
В раннем возрасте ведущими методами лечения являются массаж, ЛГ,
ЛФК (пассивные упражнения на растягивание мышц), общий массаж, лечение
положением (лежа удерживают мешочками с песком или картонно-ватным
воротником и др.). Со второй недели применяют соллюкс на пораженную
область, 5 мин ежедневно, курс 10−15 процедур. С 6−8-недельного возраста
применяют электрофорез 2%-го раствора йодита калия на грудино-ключично-
сосцевидную мышцу. При этом активный электрод (катод) (5×2 см)
располагают в области пораженной мышцы, другой (анод) — в межлопаточной
области или в области плеча. Сила тока 0,2−0,03 мА/см 2 , продолжительность
10−15 мин ежедневно, курс 15—20 процедур. Применяют и парафиновые
(озокеритовые) аппликации (42−44 °С) на область пораженной мышцы, на 20—
30 мин, курс 15—20 процедур.
Нередко консервативные методы лечения оказываются недостаточными,
и деформация шеи все же развивается. В этих случаях показано оперативное
лечение. В послеоперационном периоде применяют гипсовый воротник в
течение 2—3 недель. После снятия гипсовой повязки показан электрофорез
2%-го раствора йодита калия (с катода) на пораженную мышцу. В этом периоде
показаны также грязелечение, пассивные упражнения, гимнастика в ванне,
парафино-озокеритовые аппликации и общий массаж.
Массаж улучшает трофику пораженной мышцы, способствует
уменьшению и ликвидации мышечных контрактур, предупреждает
деформацию шеи. С помощью массажа можно влиять на мышечный тонус.
Приемы: поглаживание, растирание, разминание подушечками пальцев и
большим пальцем, прием «щипцы» и специальные упражнения на растяжение
мышцы. При общем массаже большее внимание уделяется грудино-ключично-
сосцевидной мышце и лицу. Грудино-ключично-сосцевидную мышцу
растирают и разминают большим и двумя—тремя пальцами от сосцевидного
отростка височной кости к ключице. Более интенсивные массажные движения
проводят на стороне укорочения мышцы. Массаж не должен вызывать боль, потому что она способствует сокращению мышцы. После массажа выполняют
упражнения на растяжение грудино-ключично-сосцевидной мышцы.
Вопрос №16
Анализ средств ФР для предупреждения послераневых контрактур.
Вопрос №17
Содержание программ реабилитации при бронхите.
Вопрос №18
Содержание программ реабилитации при бронхиальной астме.
Бронхиальная астма характеризуется приступами удушья различной
длительности и частоты. Приступы удушья возникают в связи с повышением
возбудимости парасимпатической нервной системы, что вызывает спазм
бронхиальной мускулатуры и гиперсекрецию бронхиальных слизистых желез.
Во время приступа часто бывает сухой кашель, тахикардия.
В комплексной реабилитации больных бронхиальной астмой
применяются массаж, баночный массаж, ЛГ, физио- и гидротерапия, сауна
(баня), диета. Главной задачей ЛГ является снятие спазма бронхов и бронхиол,
нормализация акта дыхания, ликвидация гипоксемии и гипоксии тканей. ЛГ
проводится в межприступном периоде. В комплекс ЛГ включают
общеразвивающие, дыхательные упражнения и упражнение на расслабление в
и.п. сидя, стоя и лежа (с приподнятым изголовьем кушетки). Дыхательные упражнения выполняются с акцентом на выдохе (удлиненный выдох), а также дыхательные упражнения — произнесение гласных и согласных звуков; детям рекомендуют надувать игрушки. Исключаются упражнения с натуживанием и задержкой дыхания, которые ведут к гипоксемии и гипоксии тканей и вызывают спазмы бронхов. Не рекомендуется закаливание холодной водой (обливание, моржевание и др.), плавание в городском бассейне (где низкая температура и высокий процент хлорки в воде). Показано курсовое применение сауны (1−2 раза в неделю). Курс 30−45 дней. Рекомендуется также санаторно-курортное лечение (Крым, степной климат), прогулки вдоль берега моря, игры на берегу моря, плавание, утренняя гимнастика, прием кислородного коктейля, диета, витаминизация, сон на открытой веранде. Массаж проводится в межприступном периоде. Методика массажа. Массируют воротниковую область, спину, затем грудную клетку, дыхательную мускулатуру (грудино-ключично-сосцевидные мышцы, межреберные, живота). Проводится сильный массаж мышц спины (особенно паравертебральных областей) на кушетке с приподнятым изножием; Продолжительность массажа 10—15 мин. Курс 15—20 процедур в сочетании с оксигенотерапией, ЛФК, прогулками, ездой на велосипеде. Массаж проводится до выполнения физических нагрузок.
Вопрос №19
Особенности реабилитации новорожденных при дисплазии.
Данный вид патологии опорно-двигательного аппарата возникает в
результате изменений в хрящевой ткани суставов, замедления окостенения в
тазобедренном суставе, а также изменения связочного аппарата.
При лечении дисплазии, подвывихов и вывихов в тазобедренных суставах
у детей до года обычно наряду с укладыванием ребенка в специальных
подушках, применением отводных шин и аппаратов производятся пассивные
движения, общий массаж. Для детей старше года после снятия гипсовой
повязки (или распорки) используются УФ-облучение по схеме, пресные ванны
с температурой воды 37°С по 8−10 мин, ЛГ, общий массаж, аппликации
парафина (или озокерита) на область тазобедренного сустава (температура
44−48°С). После хирургического вправления бедра накладывают гипсовую
повязку на 20−30 дней. Уже на третий-четвертый день проводятся ЛГ, массаж,
а после снятия гипсовой повязки — аппликации озокерита (40−45°С) на
коленный сустав и нижнюю половину бедра через день, курс 3−5 процедур. Затем озокерит накладывают на тазобедренный сустав и проксимальный отдел
бедра. Курс 15−20 процедур; электрофорез 5—10%-го водного раствора мумиё
на оба сустава; электрофорез йода или кальция и фосфора. Применяют общее
УФО, а также ЛГ, общий массаж, воздушные ванны, гидрокинезотерапию,
фитотерапию, закаливание, диетотерапию, витаминизацию. У детей школьного
возраста повязку снимают через 30−35 дней после вправления бедра и
включают ЛГ, общий массаж, озокеритовые аппликации и др.
Вопрос №20
Анализ программы ФР при ампутации конечностей.
Ампутация — усечение конечности на ее протяжении. После ампутации
во избежании контрактур культю в выпрямленном положении иммобилизуют
гипсовыми лонгетами или шинами. На второй день после операции больному
разрешают ходить на костылях (или с тростью). После ампутации конечности (конечностей) наступает период двигательных перестроек, связанных с приспособлением организма к новым условиям существования. В проблеме компенсации двигательных функций на первый план выступают вопросы физической тренировки (ЛФК, гидрокинезотерапия и др.).
Адаптация после различных оперативных вмешательств на конечностях
идет быстрее, если применяется комплексная реабилитация: ЛФК, массаж, криомассаж, занятия на тренажерах, гидрокинезотерапия, физио- и
гидротерапия и другие средства. После ампутации (реампутации) ткани культи конечности длительное время остаются отечными и инфильтрированы. Отек ликвидируется отсасывающим (диплоидным) массажем и ЛФК, физиотерапией. Для подготовки культи к протезированию включают в комплекс ЛФК постепенно
усиливаемое давление концом культи на матрац, подушку, надувную игрушку,
кожаный мешочек, наполненный песком. Чтобы не допустить развития контрактур оставшихся суставов усеченной конечности, необходимо в послеоперационном периоде применять ЛФК, массаж, криомассаж , и способствовать более быстрому закрытию раны (ее регенерации). Условно можно выделить два восстановительных периода:
Первый период. Задача его — улучшение процессов репаративной регенерации тканей, снятие болей, профилактика возникновения контрактур и атрофии мышц.
Второй период — подготовка культи к протезированию. Это ЛГ
(общеразвивающие упражнения, упражнения на растягивание, специальные
упражнения для тазобедренного сустава при ампутации бедра), тренировка
опорной функции культи (ликвидация уплотнений, боли, улучшение
подвижности в суставе), криомассаж до проведения ЛФК, гидрокинезотерапия
и др. С первых дней после ампутации проводится ЛГ, массаж поясницы,
живота и здоровой конечности. После заживления раны подключают занятия на
тренажерах упражнения на растягивание соединительнотканных образований,
лечение положением, упражнения с резиновыми амортизаторами, массаж для
подготовки культи к протезированию и для профилактики контрактур.
Массаж культи проводится с надавливанием ладонью. В последующие
дни при проведении ЛФК больной, сидя на кровати, производит надавливание
(вначале под культю подкладывают подушку или свернутое одеяло и пр.)
культей на мешочек с песком, надувную игрушку, матрац и пр., то есть
проводится тренировка опорной функции ампутированной конечности
(культи). В методике применения ЛФК для развития мышечно-суставного чувства
после ампутации конечности (конечностей) следует различать два периода:
первый — подготовительный, когда занятия проводятся без протезов, второй —
основной — занятия проводятся с протезом. На первом этапе применяют различные общеразвивающие упражнения . Здесь наряду с развитием мышечно-суставного чувства включают упражнения на развитие гибкости позвоночника, силы мышц, подвижности в суставах, равновесия и т.п. Физические упражнения должны всесторонне воздействовать на ОДА. На втором этапе при подборе протезов отрабатывают навыки пользования ими. Форма и характер движений, необходимых для того или иного навыка, обусловливаются конструкцией протеза (креплением, тягами и пр.). Ведущим средством профилактики контрактур, развития силы и выносливости мышц культей верхних и нижних конечностей являются ЛФК, гидрокинезотерапия, занятия на тренажерах. Для этой цели используют упражнения с резиновыми амортизаторами (бинтами) или различными блоками . Специальные физические тренировки являются необходимым средством подготовки к протезированию. Для тренировки выносливости и силы используют гантели небольшого веса, набивные мячи и др. Кроме того, включают трудотерапию, массаж, плавание и другие средства. Полное (или почти полное) восстановление трудоспособности больного достигается в том случае, когда протез используется на безболезненной, сильной, выносливой и не имеющей ограничения движений в суставах культе. Овладение протезами требует огромных усилий больного, и оно успешнее проходит у молодых, чем у пожилых. Когда протез для конечности подобран, следует продолжать занятия ЛГ с
включением упражнений по ходьбе, подъема по лестнице, танцах, упражнений
на сохранение равновесия, игр (настольный теннис, игра в мяч и др.),
упражнений для тренировки вестибулярного аппарата и др. Для более быстрого
и лучшего овладения протезами применяют специальные упражнения на
развитие мышечно-суставной чувствительности, упражнения на координацию,
трудотерапию, выработку двигательных (бытовых) навыков. Выполняются
упражнения по самообслуживанию (поднос кисти ко рту, захват, удержание
различных предметов, пользование ложкой, полотенцем, чистка зубов щеткой,
причесывание, умение открывать и закрывать холодильник, кран с водой и др.).
Тренировки способствуют развитию мускульно-двигательных ощущений.
Методисту ЛФК следует тщательно соблюдать принцип последовательности,
постепенности в наращивании сложности и трудности выполнения движений
(упражнений). Продолжительные физические нагрузки отрицательно
сказываются на функциональном состоянии больного, так как утомление
нарушает остроту мышечно-суставных ощущений. Чем больше усталость, тем
значительнее нарушения, движения менее точны и т.д.
Особенно строго следует соблюдать принцип последовательности
применения упражнений в смысле их сложности и трудности выполнения.
Вопрос №21
Причины, признаки стенокардии. Методы функциональной реабилитации в восстановительном лечении.
Стенокардия (angina pectoris; син.: грудная жаба, коронарная болезнь сердца)— распространенное заболевание, основным клиническим проявлением которого является приступ загрудинных болей, обусловленный остро наступающим, но преходящим нарушением коронарного кровообращения. Она возникает в большинстве случаев у лиц старше 40 лет, причем у мужчин значительно чаще, чем у женщин.
Этиология и патогенез. Основной причиной развития стенокардии является атеросклероз коронарных артерий сердца. На ранней стадии развития заболевания причиной возникновения приступа стенокардии может служить спазм коронарных артерий (коронароспазм) без выраженных в них изменений. Ангиоспазм связан с нарушением механизмов нейрогуморальной регуляции работы сердца, повышенной активизацией симпатико-адреналовой системы, сопровождающейся выбросом катехоламинов. Вследствие этого увеличивается потребность миокарда в кислороде и развивается его гипоксия. В свою очередь гипоксия приводит к нарушению обмена веществ, выходу из клеток биологически активных веществ, раздражающих интерорецепторы миокарда и адвентиции сосудов. Эти импульсы передаются через ганглии С 7 — Th 4 к коре головного мозга и обусловливают характерный для этого заболевания симптом — загрудинную боль. В дальнейшем, при прогрессировании атеросклеротических изменений в сосудах, в возникновении стенокардии играет роль не столько спазм, сколько сужение коронарных артерий. При этом возникает несоответствие между потребностями миокарда в кислороде и возможностями коронарного кровообращения, особенно при физических нагрузках. Приступы стенокардии могут возникать вследствие нарушения нервной регуляции коронарных артерий рефлекторно при желчнокаменной болезни, грыже пищеводного отверстия диафрагмы, заболеваниях желудка и др. (рефлекторная стенокардия). Поскольку на развитие атеросклероза влияют такие факторы, как гиподинамия, артериальная гипертензия, малоподвижный образ жизни, ожирение, сахарный диабет, курение, наследственность и др., эти факторы являются факторами риска и при стенокардии. В редких случаях стенокардия возникает при инфекционных и инфекционно- аллергических заболеваниях, таких как сифилитический аортит, панартериит, узелковый периартериит, ревматический васкулит, облитерирующий эндартериит.
Стенокардию характеризуют следующие признаки:
1) приступообразность;
2) кратковременность приступа;
3) быстрое прекращение болей после приема нитроглицерина, валидола.
При стенокардии напряжения боль возникает при физическом напряжении и обычно проходит сразу после прекращения физического
напряжения. Стенокардия покоя возникает ночью или днем вне всякой нагрузки (хотя нередко в непосредственной связи с предшествующим физическим или психическим напряжением). Локализация и характер боли при стенокардии покоя такие же, как при стенокардии напряжения.
Стенокардия напряжения и стенокардия покоя являются показателем
наличия у больного хронической коронарной недостаточности.
В большинстве случаев стенокардия обусловлена атеросклерозом
венечных артерий сердца, начальная стадия которого ограничивает расширение
просвета артерий и вызывает острый дефицит кровоснабжения миокарда при
значительных физических или (и) эмоциональных перенапряжениях; резкий
склероз, суживающий просвет артерии на 75% и более, нарушает
кровоснабжение миокарда даже при умеренных напряжениях. Появлению приступа способствуют следующие патогенетические факторы: снижение
притока крови к устьям коронарных артерий (артериальная, особенно
диастолическая гипотензия любого, в том числе лекарственного
происхождения или падение величины сердечного выброса при тахиаритмии,
венозной гипотензии); патологические влияния со стороны желчных путей,
пищевода, шейного и грудного отделов позвоночника при сопутствующих им
заболеваниях и др. Основные патогенетические условия снижения частоты и прекращения приступов: приспособление режима нагрузок больного к резервным возможностям его коронарного русла; развитие путей окольного кровоснабжения миокарда; своевременное лечение сопутствующих заболеваний; стабилизация системного кровообращения, развитие фиброза миокарда в зоне его ишемии.
Комплексное лечение включает: ЛГ , массаж, диету и др.
Учитывая хроническое течение стенокардии, массаж необходимо проводить в
межприступный период. Задачи массажа: снятие болевого приступа, психоэмоционального напряжения, усиление микроциркуляции, профилактика приступов сердечных болей.
Методика массажа. Проводится массаж воротниковой области, спины
(до нижних углов лопаток), грудной клетки; применяются поглаживание,
растирание и разминание. В области сердца проводят вибрацию ладонной
поверхностью всей кисти (начиная от грудины кисть скользит к позвоночнику).
И.п. больного — сидя. Исключаются приемы: рубление, поколачивание.
Массируют также верхние конечности (вначале массируют правую руку, затем
— левую). Продолжительность массажа 5—8 мин. Курс 10—15 процедур. С
профилактической целью проводят 2—3 курса в межприступном периоде.
Массаж при стенокардии оказывает выраженное болеутоляющее
действие.
Вопрос №22
ФР при ревматизме в больничном периоде реабилитации.
Содержание реабилитации при заболевании 12- ти перстной кишки.
Комплексная реабилитация предусматривает: массаж, ЛГ, диетотерапию,
физио- и гидротерапию, питье минеральной воды и другие лечебные средства.
ЛГ применяется в период ремиссии, отсутствия диспептических и
болевых явлений, при нормальных показателях СОЭ, гемоглобина и
лейкоцитов, а также при отсутствии скрытой крови в кале. При появлении болевых ощущений в эпигастральной области показан криомассаж, исключая приемы, вызывающие мышечное напряжение брюшного пресса. Упражнения выполняются лежа, в медленном темпе и монотонном ритме в сопровождении музыки. Продолжительность 8—10 мин, затем прием контрастного душа. Рекомендуется санаторно-курортное лечение (Крым и др.), во время которого: прогулки, плавание, игры; зимой — лыжные прогулки, катание на коньках и др.; диетотерапия, питье минеральной воды, прием витаминов, УФО, контрастный душ. В фазе полной ремиссии ЛГ выполняется стоя, сидя и лежа. Включают упражнения с гимнастической палкой, мячами, гантелями, занятия на
тренажерах (или блочных аппаратах), посещение сауны (бани) и
продолжительную ходьбу в спокойном темпе.
Задачи массажа: нормализация психоэмоционального состояния, сна,
снятие боли, ускорение окислительно-обменных процессов и регенерации слизистой оболочки.
Методика массажа. Массаж воротниковой области, спины
(сегментарное воздействие на шейно-грудной отдел позвоночника) и брюшной
стенки. Массаж брюшной стенки проводится в период ремиссии. Рубление, поколачивание и вибрацию исключают. Продолжительность массажа 10—15 мин. Курс 15— 20 процедур. В год 3—4 курса. Массаж желательно проводить в затемненной комнате в сопровождении цветомузыки; затем — прием кислородного коктейля (коктейль должен включать различные отвары из трав).
Вопрос №23
Содержание ФР при заболеваниях желуюка и 12-ти перстной кишки
Вопрос №24
Общая характеристика методов ФР при невритах.
Невриты — это заболевания периферических нервов, в результате травматического повреждения, инфекционных болезней (дифтерия, грипп и др.), воспалительных процессов, авитаминоза (недостаток витаминов В), интоксикация (алкогольная, свинцовая) и нарушения обмена веществ (диабет). Чаще всего в практике встречаются неврит лицевого нерва, невриты лучевого, среднего, локтевого, седалищного, бедренного и большеберцового нервов. Характер функциональных расстройств, при травмах периферических нервов верхних и нижних конечностей определяется их локализацией и степенью повреждения. Клиническая картина при невритах, складывается из нарушений чувствительности (болевой, температурной, тактильной), двигательных и вегетотрофических расстройств. Двигательные расстройства при невритах проявляются в развитии пареза или паралича. Периферические параличи вялые. Они сопровождаются мышечной атрофией, снижением или исчезновением сухожильных рефлексов, снижением тонуса мышц, трофическими изменениями, расстройствами кожной чувствительности, болями при растягивании мышц. В комплексном лечении этой группы больных важное место занимают ЛФК, массаж и физиотерапия. Задачами комплексного восстановительного лечения при периферических параличах являются: стимуляция регенерации и растормаживания участков нерва, находящихся в состоянии угнетения; улучшение кровоснабжения и трофических процессов в очаге поражения с целью профилактики образований сращений и рубцовых изменений; укрепление паретичных мышц и связочного аппарата; профилактика контрактур и тугоподвнжности сустава; восстановление трудоспособности путем нормализации двигательных функций и развития компенсаторных приспособлений. ЛФК противопоказана при сильных болях и тяжелом общем состоянии больного. Методика и характер реабилитационных мероприятий определяется объемом двигательных расстройств, их локализацией и стадией заболевания. Выделяют ранний восстановительный (2—20-е сутки), поздний восстановительный (20—60-е сутки) и резидуальный период (свыше 2 месяцев).
При оперативных вмешательствах на нервах границы всех периодов удлинены и нечетки: так, ранний восстановительный период может длиться до 30—40 дней, поздний — 3—4 месяцев, а резидуальный — 2—3 года.
Ранний восстановительный период. При развитии паралича поврежденной конечности создаются оптимальные условия для восстановления ее функций путем лечения положением, применением массажа и физиотерапии. Лечение положением назначается для предупреждения перерастяжения ослабленных мышц с помощью шин, поддерживающих конечность, специальных «укладок», корригирующих положений за исключением времени занятий гимнастикой. Особенностью массажа при периферических параличах является дифференцированность его воздействий на мышцы, строгая дозировка интенсивности, сегментарно-рефлекторный характер воздействия (массаж воротниковой, пояснично-крестцовой области). Благоприятное влияние оказывает аппаратный массаж (вибрационный), осуществляемый в «двигательных точках» и по ходу паретических мышц, вихревой и струйный подводный массаж, сочетающий положительное температурное влияние теплой воды и механическое воздействие ее на ткани. При отсутствии двигательных функций для улучшения проводимости по нервам применяют электрофорез с ионами кальция. После физиотерапевтических процедур проводят занятия лечебной гимнастикой, которые при полном параличе в основном состоят из пассивных и идеомоторных упражнений. Целесообразно сочетать пассивные упражнения с активными движениями в тех же суставах симметричной конечности. Во время занятий особенно надо следить за появлением произвольных движений, подбирая оптимальные исходные положения, и стремиться поддерживать развитие активных движений.
В поздний восстановительный период также используются лечение положением, массаж, лечебная гимнастика и физиотерапия. Лечение положением носит дозированный характер и определяется глубиной нареза. Чем глубже поражение, тем больше времени (вне активных занятий) длится лечение положением. Массаж проводят дифференцированно в соответствии с локализацией поражения мышц, но интенсивнее массируют ослабленные мышцы, а применяя приемы поглаживания и поверхностного растирания, расслабляют их антагонисты. Физиотерапевтическое лечение дополняется электростимуляцией мышц. Положительный эффект дает следующая схема проведения лечебной гимнастики: активные движения в симметричных суставах здоровой конечности, пассивные движения в суставах пораженной конечности, содружественные активные облегченные упражнения с участием ослабленных мышц. Облегчение функциональной нагрузки достигается подбором соответствующих исходных положений для выполнения упражнений, снижающих тормозящее влияние массы сегмента конечности. Для уменьшения трения используются упражнения при поддержке сегмента конечности мягкой лямкой (на весу). Облегчает работу паретичных мышц и теплая вода.
В резидуальный период продолжают занятия лечебной гимнастикой, значительно увеличивают число прикладных упражнений для тренировки бытовых и профессиональных навыков, вводят игровые и спортивно-прикладные элементы, формируют оптимальные компенсаторные приспособления. Назначают 15—20 процедур массажа, повторяя курс лечения через 2—3 месяца. Лечение положением определяется ортопедическими задачами (отвисание стопы, кисти, варусная установка стопы и т. д.) и осуществляется с помощью ортопедических и протезных изделий (аппаратов, туторов, специальной обуви). В это время особую трудность в лечении представляют контрактуры и тугоподвижность суставов. Чередование пассивных движений с активными упражнениями различного характера и массажем непораженных отделов, легкие тепловые процедуры позволяют восстановить необходимую амплитуду движений. При стойкости вторичных изменений в тканях применяют механотерапию. Механотерапия эффективно используется в водной среде.
Вопрос №25
Анализ существующих программ ФР при травматической болезни спинного мозга.
Физические упражнения являются наиболее физиологичным и адекватным методом восстановления утраченных двигательных функций и уже многие годы находят свое применение как основной фактор в комплексе реабилитационных мероприятий у больных со спинномозговой травмой. При ТБСМ главная трудность заключается в передаче возбуждения от проксимального участка спинного мозга через зону травмы к двигательному отделу. При частичных повреждениях вещества мозга, когда некоторые проводящие пути сохранены, происходит включение дополнительных интернейронов с образованием новых рефлекторных связей взамен утраченных, обеспечивающих поддержание функций на прежнем уровне или уровне, дающем возможность при длительной тренировке восстановить функцию. При полном разрыве спинного мозга импульсация от центра к периферии может осуществляться по экстрамедулярным путям, наличие которых теоретически обосновал Э.Л. Асратян (1956). Т.Н. Несмеянова, О.Г. Коган и другие показали, что воздействие на мышцы пассивными и активными движениями, массажем, электростимуляцией, УФО сопровождается эфферентными и афферентными импульсациями, ведущими к растормаживанию функционально бездеятельных мотонейронов, и способствуют регенерации нервной ткани в области травмы. В работах М.Р. Могендовича, Л.С. Танеевой, В В. Архангельского и других показано, что физические упражнения усиливают ресинтез гликогена и утилизацию без белкового азота в паретичных мышцах, повышают синтез белков и потребление кислорода. И напротив, отсутствие движения (гипокинезия) ведет к мышечной дистрофии. Многие исследователи проблем реабилитации при ТБСМ (В.А. Епифанов, 1998; и др.) считают, что важнейшее значение имеют методы «замещающих компенсаций», в основе которых лежит увеличение двигательных возможностей больного за счет сегментов спинного мозга, частично сохранивших свою структуру и ранее в этих движениях не участвовавших, а также вовлечение в двигательные акты ослабленных мышц переходной зоны выше уровня травмы совместно со здоровыми мышечными группами. Изложенные выше механизмы являются теоретическим обоснованием применения средств физической культуры в комплексе мер по восстановлению функций, утраченных в результате травмы спинного мозга. Если раньше спинномозговые травмы лечились консервативно с иммобилизацией позвоночника. то в настоящее время в преобладающем большинстве (70— 80%) случаев в ближайшие сутки после поступления больного проводится нейрохирургическая операция, предусматривающая устранение компрессии спинного мозга или его корешков в целях восстановления спинального лимфо- и кровообращения и оптимизации восстановления функции спинного мозга, а также исправления деформации позвонков и стабилизации костно - суставных образований позвоночника. Однако независимо от того, лечился больной со спинномозговой травмой в остром периоде ТБСМ консервативно или оперативно, тактика реабилитации основывается на общих принципах длительного, непрерывного и систематического воздействия комплексом восстановительных средств, ведущее место среди которых отводится физическим упражнениям и воспитанию необходимых потребностей в систематических занятий физкультурой. Требуются специальные методические приемы, чтобы заставить больного выполнить движение и поверить в возможность реабилитации. К таким приемам относятся:
выполнение идеомоторных упражнений;
изометрические напряжения мышц;
упражнения в воде;
выбор исходных положений, облегчающих мышцам выполнение движений;
пассивные и активно-пассивные упражнения;
использование различных приспособлений, уменьшающих вес и трение (блоки и петли, гладкие поверхности, упражнения в воде).
Исследования О.Г. Когана и других показали, что проприоцептивное облегчение двигательного акта за счет суммации и иррадиации раздражения в результате применения таких методических приемов, как сопротивление движению, растяжение мышцы, совместная групповая деятельность мышц значительно повышают эффективность реабилитации больных с ТБСМ. По мнению О.Г. Когана, использование комплексов и моделей содружественных движений по методике Кэбота позволяет вовлекать в двигательный акт максимальное число функционирующих элементов нервно-мышечного аппарата, значительно повышая эффективность реабилитации больных с последствиями ТБСМ. Многие авторы отмечают, что для выработки новых двигательных стереотипов необходимо использовать такие биомеханические факторы, как изменение центра тяжести тела, инерция, проприоцептивная афферентация суставов при вертикальных нагрузках; участие в движении зрительных анализаторов и активная заинтересованность больного в выполнении упражнений в период длительных тренировок. Как уже отмечалось, течение ТБСМ очень длительное и подразделяется на 4 периода: острый, ранний, промежуточный и поздний (от 12 месяцев до нескольких лет). Целесообразно рассмотреть проблемы и методы реабилитации больных сначала в течение грех первых, а затем в позднем периоде.
Вопрос №26
Характеристика средств и программ ФР при переломах костей верхних конечностей.
Вопрос №27
ФР при спланхноптозе.
Вопрос №28
Содержание ФР при нарушении осанки.
Физические упражнения — ведущее средство устранения нарушения осанки. Физические упражнения подбираются в соответствии с видами нарушения осанки. Упражнения, обеспечивающие коррекцию нарушений осанки, называются корригирующими (специальными), их выполнение приводит к устранению дефекта. Различают симметричные и асимметричные корригирующие упражнения. При дефектах осанки применяются только симметричные упражнения. Выполнение данных упражнений способствует срединному положению линии остистых отростков. При нарушении осанки во фронтальной плоскости выполнение данных упражнений выравнивает тонус мышц правой и левой половины туловища, соответственно растягивая напряженные мышцы и напрягая расслабленные, что возвращает позвоночник в правильное положение. Упражнения выполняются лежа на спине, животе, без и с отягощением для мышц спины, брюшного пресса, верхних и нижних конечностей. Например: лежа на спине, руки за голову, согнуть и подтянуть ноги к туловищу. Лежа на животе, приподнять туловище, имитируя плавание брассом, ноги от пола не отрывать; лежа на спине, согнуть ноги, руки вдоль туловища, руками через стороны коснуться коленей, приподнимая туловище. К специальным упражнениям при нарушении осанки относятся упражнения для укрепления мышц задней и передней поверхности бедра, на растяжение мышц передней поверхности бедра и передней поверхности туловища (при увеличении физиологических изгибов). На занятиях лечебной гимнастикой обязательно сочетается ОРУ, ДУ, специальные упражнения, упражнения на расслабление. Массаж в детском возрасте является эффективным методом профилактики и лечения нарушений осанки. Используются основные приемы: поглаживание, растирание, вибрация и их разновидности. Все приемы выполняются плавно и безболезненно. Детям первого года жизни, как правило, назначают общий массаж, старшим детям — массаж мышц спины, груди, брюшного пресса. Как правило, он предшествует занятиям лечебной гимнастикой. Дети дошкольного возраста и старше могут использовать приемы самомассажа, используя вспомогательные средства: роликовый массажер, массажные дорожки, массажные мячи в сочетании с физическими упражнениями.
Формы ЛФК для детей с нарушением осанки самые разнообразные: утренняя гигиеническая гимнастика, занятие ЛГ, самостоятельные занятия, дозированная ходьба, терренкур, лечебное плавание. Упражнения для формирования и закрепления навыка правильной осанки см. в приложении
Гидрокинезотерапия при нарушении осанки. Занятия в воде — мощный положительный эмоциональный фактор. Большинство детей адаптируются к воде с раннего возраста. Гидрокинезотерапия позволяет решать две задачи: коррекция при нарушении осанки из разгрузочного положения позвоночника и закаливание. Вторая задача для ослабленных детей, большинство из которых имеют нарушение осанки, — важный фактор. Для достижения наибольшего эффекта температура воды должна быть комфортной, не ниже 28—30°С. Длительная разгрузка позвоночника в воде позволяет без ущерба выполнять самые различные упражнения в сочетании с освоенными навыками различных стилей плавания. Примерная схема занятия для лечебного плавания для детей школьного возраста 9—10 лет (с нарушением осанки), следующая: вводная часть занятий (5 мин) упражнения на суше и у бортика, общеразвивающие упражнения для всех мышечных групп. Основная часть занятия (25—30 мин):
Скольжение на груди по ширине бассейна 5—6 м, выдох в воду. При окончании выдоха поднять голову, сделать вдох и, продолжая скольжение, повторить выдох в воду 2 раза.
Стоя на дне, уровень воды на уровне шеи (плечи в воде), руки в стороны, ладони вперед, равномерно преодолевать сопротивление воды. Соединить ладони, развернуть кисти тыльной поверхностью, выполнить разведение рук с полной амплитудой, руки назад в стороны. Повторить 6—8 раз. Стремиться стоять на дне на одном месте.
Стоя спиной к поручню, руки в стороны (руки могут скользить на поручне), шагнуть вперед, прогнуться, выпрямиться (4—6 раз каждой ногой). Детям с нарушением осанки (особенно школьного возраста) целесообразно выполнять упражнения на тренажерах. При уменьшенных физиологических изгибах полезен гребной тренажер (академическая гребля), при увеличении физиологических изгибов — велотренажер (тренировка кардиореспираторной системы), с поднятыми (параллельно полу) руками, гимнастический комплекс «Здоровье». Этот вид тренировки доступен старшим школьникам. Позволяют добиться хороших результатов в профилактике и лечении нарушений осанки мячи больших размеров и другое оборудование фирмы «Аконит» — яркие, многофункциональные предметы. Чистые висы не рекомендуется использовать в дошкольном возрасте и младшем школьном возрасте. За чрезмерным вытяжением позвоночника (на фоне общей слабости и диспропорции тонуса передней и задней поверхности мышц туловища) следует еще более сильное сокращение мышц, приносящее больше вреда, чем пользы. Кроме того, используемое в медицинской практике вытяжение должно всегда сопровождаться длительной разгрузкой позвоночника в положении лежа. В практике же лечебной гимнастики висы сочетаются с упражнениями, не разгружающими позвоночник, очень аккуратно следует относиться к прыжкам, подскокам и бегу, особенно в начале курса лечения. Данные виды движений ребенок использует на занятиях по физической культуре, поэтому на занятиях по лечебной гимнастике от них можно отказаться. После реабилитационного курса ЛФК врач может рекомендовать ребенку занятия различными видами спорта.
Вопрос №29
Этапы ФР постинсультных больных.
Реабилитация больных при инсульте осуществляется по 4 этапам. Восстановительное лечение на I этапе. Работа, направленная на восстановление пострадавших функций у больных с нарушением мозгового кровообращения, требует больших усилий как от специалистов по реабилитации, так и от самого больного. В комплексе восстановительной терапии важное место занимает лечебная физкультура, при ее назначении следует применять строго дозированные усилия, не допускать утомления больного, нагрузку увеличивать постепенно. Задачи лечебной физкультуры на этом этапе: повышение общего тонуса организма; выработка активных движений путем растормаживания и активной стимуляции временно бездействующих нервных центров; предупреждение патологических состояний: стойких двигательных расстройств, контрактур и анкилозов; борьба с повышением мышечного тонуса и синкинезиями; профилактика осложнений в связи с вынужденной гиподинамией; выявление и стимуляция изолированного сокращения парализованных мышц конечностей; восстановление и компенсация двигательных навыков. При построении программы восстановительного лечения необходимо учитывать характер и степень тяжести инсульта, состояние сердечно - сосудистой системы. В процессе реабилитации применяют лечение положением, лечебный массаж и пассивные упражнения, активные упражнения на расслабление мышц, упражнения для уменьшения синкинезий — непроизвольных содружественных движений, упражнения по самообслуживанию. Правильное положение парализованных конечностей при постельном режиме больного, а также проведение пассивных движений, имеет важное значение, для восстановления двигательных функций. Лечение положением обычно начинают проводить на 2—3-й день после мозгового инсульта. Длительность лечения положением в среднем 2,5 ч, но зависит от субъективных ощущений больного. Болевые ощущения и повышение спастичности служат сигналом к прекращению лечения положением. Варианты для руки в положении больного лежа: рука за голову, рука отведена в сторону под прямым углом, рука вдоль туловища. Во всех случаях предплечье супинировано, кисть выпрямлена, пальцы выпрямлены или слегка он нуты в среднем физиологическом положении, большой палец в положении оппозиции. При лечении положением для ноги: бедро выпрямлено, ротация его (кнаружи или внутрь) устранена, колено согнуто под углом 5—10° (небольшой валик под коленом), стопа обязательно в упоре под углом не более 90° (лучше — 80°), опора под пальцы. Используют также пляжную позу: здоровая нога согнута в колене и опирается на пятку, больная нога ротирована кнаружи, колено согнуто под прямым углом, стопа наружной частью лежит на колене здоровой ноги. Это положение приводит к постепенному понижению тонуса приводящих мышц бедра. При вертикальном положении больного рука укладывается на специальную поддерживающую повязку — косынку или сшитый для этого специальный «лифчик». Предплечье полностью супинировано, кисти, пальцы расположены так же, как при горизонтальном положении больного. Для ноги используются ортопедические приспособления (лонгеты, повязки, обувь). Упражнения в перемене положения предусматривают стимулирование процессов восстановления, подготовку больного к изменениям положения лежа в положение сидя, а затем — стоя. Перемену положений необходимо осуществлять через 15— 20 мин, чередуя сгибательное и разгибагельное положения суставов. В целях предупреждения контрактур, деформаций и суставных болей уже в первый день занятий проводят массаж и пассивные упражнения. Пассивные упражнения следует начинать с проксимальных отделов, постепенно включая в работу дистальные отделы конечностей. Они проводятся в медленном темпе с возможно более полной амплитудой и не должны сопровождаться резкой болью или нарастанием тонуса. Необходимо добиваться максимального расслабления спастических мышечных групп, большое значение имеет оптимальная скорость выполнения этих движений (достаточно быстрая, но не вызывающая спастики) и однонаправленность движений, т. е. выполнение их строго в одной плоскости. Соблюдение этих правил необходимо для постепенного воссоздания у больного адекватной проприоцептивной информации в паретичных конечностях в целях дальнейшего обеспечения активных двигательных актов. Недопустимы резкие пассивные движения в момент растяжения спастически сокращенных мышц, так как они могут вызвать ответное рефлекторное сокращение мышц. При спастических гипертониях особое внимание уделяют следующим пассивным движениям: сгибанию и наружной ротации плеча, разгибанию и супинации предплечья, разгибанию кисти и пальцев, отведению и противопоставлению большого пальца руки, сгибанию и ротации бедра, сгибанию голени (при разогнутом бедре); тыльному сгибанию и пронации стопы, все это лежа на спине и животе (сгибание голени при фиксации таза) и на боку (разгибание бедра, ротация плеча и т.д.). Позднее больному разрешают сидеть, выполняя пассивные движения для плечевого пояса. Все пассивные движения чередуют со специальным избирательным массажем расслабляющего характера в области спастичных групп мышц и тонизирующего, укрепляющего характера для мышц с низким тонусом и ослабленных. Пассивные движения заканчиваются лечением положением, приступая в дальнейшем к полупассивным и активным движениям. Вслед за этим последовательно добавляются активные движения вначале здоровой конечностью, затем — паретичной (с посторонней помощью) или упражнения с посылкой импульсов самим больным при отсутствии активных движений. Применяемые в первом восстановительном периоде активные упражнения в основном повторяют пассивные и осуществляются либо с посторонней помощью, либо в облегченных условиях. В дальнейшем рекомендуется включать в работу мышцы паретичных конечностей в различных режимах работы (преодолевающий, статический, уступающий, а также с различной степенью напряжения мышц). Постепенно и неуклонно надо переходить к задаче по повышению мышечной силы паретичных мышц. Они могут быть одновременно спазмированными, а их укрепление с помощью упражнений не только не усиливает эту спастику, но, наоборот, способствует ее снижению. Многократные повторения движений с преодолением сопротивления, в различных плоскостях и направлениях, в двух и более суставах — вот основные виды упражнений для развития силы. При появлении признаков повышения тонуса в спастических группах мышц необходимо снизить число повторений упражнений и степень мышечного напряжения. Не рекомендуется в этот период применять упражнения с ручными эспандерами, теннисными мячами, т. е. способствующие гипертонусу сгибателей кисти и пальцев. Важны следующие методические правила при восстановлении силы: 1) вначале упражнения на увеличение силы мышц проводятся в диапазоне малых амплитуд, а затем амплитуда увеличивается вплоть до полной, физиологической; 2) после упражнений на повышение силы паретичных мышц должны следовать упражнения в их растяжении с увеличением физиологической длины мышц; 3) при выполнении сочетанных движений в двух и более суставах не должны возникать порочные содружественные движения; 4) при выполнении упражнений дыхание должно быть равномерным, особенно нужно следить за этим в момент наивысшего напряжения, чтобы исключить задержки дыхания, а также натуживание.
Предупреждение и устранение порочных синергий и синкинезий. При спастических парезах наблюдается симптом тройного укорочения (одновременное сгибание бедра, голени и стопы), сгибание локтя и приведение плеча — при сгибании кисти или пальцев; ротация бедра кнаружи, выпрямление колена и подошвенное сгибание стопы при ходьбе (ходьба «косца»). Это далеко не полный перечень основных патологических содружественных движений. Предупреждение этих порочных содружественных движений заключается: а) в правильном предупредительном лечении положением; б) обучении больного принципам и навыкам дозированного и дифференцированного напряжения отдельных мышц, или мышечных групп, начиная с минимальных напряжений, что препятствует появлению синергий; в) в обучении больного контролю за возможным появлением содружественных напряжений и движений в определенных мышцах. Для этого необходимо: 1) сознательное подавление импульсов в мышечных синкинетических группах; 2) ортопедическая фиксация одного или двух суставов, в которых наиболее выражены содружественные движения (лонгетой или эластическими бинтами); 3) активное расслабление синергичных мышц; 4) противосодружественные упражнения и движения. При этом следует соблюдать принцип малых амплитуд. При переводе больного в положение стоя необходимо проверить опорную функцию паретичной ноги путем переноса тяжести тела с одной стороны на другую, после чего изолированно для каждой группы мышц выполняются специальные упражнения, рассчитанные на укрепление ослабленных и растягивание спастических мышц. Если больной удовлетворительно выполняет изолированные движения, ему предлагают серию изученных движений для имитации ходьбы (на месте, стоя за спинкой стула), а затем разрешают продвижение вперед. В процессе восстановительного лечения существенное место занимает массаж, в процессе которого механическая энергия движений переходит в энергию нервного возбуждения и положительно влияет на нервно-мышечный аппарат. Массаж также усиливает тормозные процессы в ЦНС, снижает болевые ощущения, увеличивает объем и работоспособность атрофированных мышц, активизирует кровообращение в паретичных конечностях. Он назначается на 4—6-й день после стихания острых мозговых явлений. Поначалу используется медленное поглаживание спастических мышц и легкое разминание гипотоничных мышц - антагонистов, массажные движения должны следовать от дистальных отделов конечностей к проксимальным. Процедура массажа занимает поначалу 5—7 мин, постепенно время ее доводят до 8—10 мин, понемногу увеличивая силу массажных движений. Критерием при этом служит состояние тонуса массируемых мышц: чем он ниже, тем активнее проводится массаж.
Реабилитация больных после инсульта на II и III этапах. После лечения в неврологическом отделении в остром периоде инсульта больные с дефектами двигательных и речевых функций поступают для специального восстановительного лечения в реабилитационные отделения в стационаре или в поликлинике. На И этапе решаются задачи психологической, моторной и социальной активации больных, а также задачи, определяемые реабилитационной программой с учетом имеющихся отклонений и изменений. Лица с развившимися двигательными и речевыми дефектами переводятся в специальную реабилитационную палату. Оборудование палаты: шведская стенка, шаговая дорожка, стенды с набором бытовых приспособлений, портативные трудовые тренажеры. Концентрация больных в раннем восстановительном периоде инсульта, обеспечивает помимо создания психотерапевтической среды проведение групповых занятий по ЛФК. На этом этане она включает индивидуальные и индивидуально-групповые занятия в сочетании с точечным массажем, аутогенной тренировкой, направленной на активное расслабление и локальное стимулирующее воздействие на изолированные группы мышц паретичных конечностей. В режиме дня предусматриваются многократные занятия ФУ: УГГ, Л Г, самостоятельное выполнение упражнений больным. По мере увеличения его физической активности в комплекс занятий добавляется тренировка навыков самообслуживания и элементы трудовой терапии. Программа реабилитации направлена на стимуляцию адаптивных и компенсаторных процессов, а также повышение волевой активности больных. Важна психотерапевтическая коррекция, направленная, на смягчение и устранение невротических расстройств, имеющихся у большинства нейрососудистых больных и затрудняющих реализацию реабилитационных мероприятий. Программа включает дифференцированные психотерапевтические режимы, создание психотерапевтической среды в отделении, в домашних условиях. Важное место отводится семейной психотерапии. Широко используется терапия трудом. Трудовая терапия включает тренировку навыков самообслуживания, использование производственной деятельности, направленной на восстановление нарушенных функций, профессиональную ориентацию. Реабилитационные мероприятия на II—III этапах предусматривают расширение двигательного режима за счет различных форм и методов ЛФК. Дозированная ходьба и подъемы по лестнице являются одним из'этих средств. При достаточной адаптации больного к физическим нагрузкам и под контролем либо инструктора ЛФК, либо медсестры больные постепенно увеличивают дистанцию и скорость передвижения при дозированной ходьбе, высоту и скорость подъема по лестнице. Темпы нарастания нагрузки в подъемах по лестнице устанавливаются для каждого больного индивидуально в зависимости от его реакции на этот вид нагрузки. В условиях реабилитационного центра с постинсультными больными на III этапе проводится лечебная гимнастика в бассейне. Водная среда, в которой совершаются лечебные движения, оказывает дополнительное воздействие на организм человека, теплая вода (36—37°С) снижает тонус мускулатуры, уменьшает степень контрактуры, улучшая трофику тканей, уменьшая застойные явления и усиливая кровообращение. Упражнения в воде и плавание эффективны для постинсультных больных, так как сопротивление воды предупреждает резкие движения, делает их плавными, регулируемыми и постепенными позволяя регламентировать двигательную активность больного. На этих этапах в полной мере используются также физические факторы. Например, широко применяется лечебный электрофорез с йодом и бромом, сочетающий действие постоянного тока и лекарственного вещества, а также синусоидальные модулированные токи (СМТ) с целью электростимуляции и микроволновая терапия. В восстановительный период при хорошем состоянии сердечно - сосудистой системы больного в условиях реабилитационного центра или санатория наряду с массажем, лечебной физкультурой можно применять ванны (йодобромные, углекислые, хвойные, радоновые).
Санаторно-курортное лечение (IV этап) является важным звеном в системе восстановительного лечения больных, перенесших инсульт. Основными задачами этого этапа реабилитации являются: закрепление положительных сдвигов, достигнутых в стационаре и реабилитационном центре при лечении основного сосудистого заболевания головного мозга; ликвидация последствий заболевания (нарезы, параличи, расстройства речи и т.д.) и предупреждение повторных нарушений мозгового кровообращения; дальнейшее повышение психической и физической активности больного, адаптационных возможностей организма к бытовому самообслуживанию, трудовой и общественной деятельности. Для выполнения этих задач используются климатические факторы самого курорта, диетотерапия, средства лечебной физкультуры, массаж, различные физические факторы, психотерапия, помимо этого, при необходимости включаются занятия с логопедом и нейропсихологом. Важным элементом курортного комплекса является ЛФК. При расширении двигательного режима одномоментная дистанция ходьбы составляет 3— 5 км; скорость ходьбы 3—5 км/ч (суммарный километраж за день 6—10 км).
Вопрос №30
Дозировка, методика, применение, показания к аэротерапии
Аэротерапия (греч. аеr – воздух + therapeia – лечение; воздухолечение) – использование с лечебно-профилактическими целями воздействия открытым свежим воздухом. Аэротерапия – один из основных методов климатотерапии. Элементом аэротерапии можно считать действие свежего воздуха во время прогулок, экскурсий, спортивных игр и т.д. К специальным видам аэротерапии относятся: 1) длительное пребывание (включая сон) на открытых верандах, балконах, в специальных климатопавильонах в дневное и ночное время (дозированная и круглосуточная аэротерапия). Больные и отдыхающие при этом одеты в соответствии с сезоном, во время лежания или сна укрываются в зависимости от погодных условий и периода года. Аэротерапию можно проводить в палатах при открытых окнах, фрамугах, дверях, хотя это менее эффективно, чем пребывание на веранде или в климатопавильоне; 2) пребывание (сон) на берегу моря – разновидность аэротерапии, при которой на организм человека воздействует морской воздух, насыщенный солями, озоном, аэроионами, фитонцидами морских водорослей; 3) аэрофитотерапия – вдыхание воздуха, насыщенного летучими ароматическими веществами, выделяемыми растениями (фитонциды, терпены, эфирные масла и др.). С этой целью больные и отдыхающие находятся в специальных зонах парка или оранжереях со специально подобранными растениями; 4) воздушные ванны – дозированное воздействие свежего воздуха на организм полностью или частично обнаженного человека. Методика и дозирование аэротерапии
Круглосуточная аэротерапия проводится в специальных климатопавильонах — аэрариях или на балконах и верандах лечебных корпусов, оборудованных навесами или шторами для защиты от дождя и солнца. Больных рекомендуется одевать и укрывать в зависимости от температуры окружающей среды и индивидуальной чувствительности к холоду.
Дозируют круглосуточную аэротерапию по продолжительности воздействия, а также путем сужения или расширения температурных границ, при которых ее проводят. При определении показаний и дозировки аэротерапии необходим учет не только температуры, но и других параметров (влажность, скорость ветра), отражающих охлаждающую способность воздуха. Интегральным; показателем, отражающим указанные метеорологические условия внешней среды, является так называемая эквивалентно-эффективная температура (ЭЭТ). Ее определяют по номограммам (рис. 47), для чего необходимо знать температуру сухого и смоченного термометров, а также скорость ветра.
Различают несколько режимов круглосуточной аэротерапии. Курс лечения обычно состоит из 10— 20 процедур.
Воздушные ванны проводятся в аэрариях, на верандах, балконах, в палатах при открытых окнах, а также в парке, на берегу водоемов, во время утренней гигиенической гимнастики, спортивных игр, прогулок. Их можно принимать в любое время дня, но не сразу после обеда или плотного завтрака. В зависимости от степени обнажения тела различают полные воздушные ванны, (с полным обнажением тела) и полу ванны (с обнажением тела до пояса). С учетом величины ЭЭТ воздушные ванны подразделяются на холодные (1—8 °С), умеренно холодные (9—16 °С), прохладные (17—20 °С), индифферентные (21—22 °С) и теплые (23 °С и выше). При проведении холодных и прохладных воздушных ванн их сочетают с физическими упражнениями.
Дозирование воздушных ванн осуществляется с учетом величины холодовой нагрузки (кДж/м2), представляющей собой разницу между теплоотдачей и теплопродукцией организма, отнесенной к единице поверхности тела. Холодовая нагрузка является той частью теплоотдачи, которая не успевает компенсироваться теплопродукцией за время холодовой процедуры и служит важнейшим показателем ее активности.
По ее величине принято различать воздушные ванны со слабой (до 105 кДж/м2), средней (125—146 кДж/м2) и сильной (146—188 кДж/м2) холодовой нагрузкой.
При назначении воздушной ванны врач указывает ее начальную дозу (кДж/м2), схему ее возрастания по дням, конечную дозу и ЭЭТ, при которой процедуру можно применять. Продолжительность же воздействий определяют с помощью специальных дозиметрических таблиц. В зависимости от интенсивности холодового воздействия используют несколько режимов воздушных ванн (табл.2). Курс лечения состоит из 10—20 процедур.
Таблица 1 Режимы круглосуточной аэротерапии
Режим |
Продолжительность процедур (ч) при температуре воздуха |
|
ниже 10 °С |
выше 10 °С |
|
I — слабый |
До 1-2 |
До 2—3 |
II — умеренный |
3—6 |
До 6— 9 |
III — интенсивный |
9—12 |
Круглосуточно |
Рис.1. Номограммы для вычисления эквивалентно-эффективной температуры по основной шкале для одетого (а) и раздетого (б) человека (по В.А. Яковенко)
Сон на берегу моря отличается от других видов аэротерапии тем, что на организм дополнительно воздействуют озон, частицы солей, большое количество аэроионов и гидроаэроионов.
1.3 Показания и противопоказания к аэротерапии
Показаниями к аэротерапии являются заболевания сердечной мышцы и клапанного аппарата сердца без нарушений ритма с недостаточностью кровообращения не выше I стадии, ишемическая болезнь сердца I и IIфункционального класса, артериальная гипертензия I и II степени, хронические неспецифические заболевания легких в фазе ремиссии, туберкулез легких в фазе рассасывания и уплотнения, хронические заболевания органов пищеварения и обмена веществ вне обострения, болезни кожи, неврозы, астеноневротические синдромы после перенесенных черепно-мозговых травм, инфекций и интоксикаций, метеопатические реакции.
Таблица 2 Режимы воздушных ванн
Режим |
Холодовая нагрузка, кДж/м2 |
Увеличение холодовой нагрузки |
ЭЭТ ГС)не ниже |
|
исходная |
максимальная |
|||
I — слабый |
20—40 |
100 |
На 20 кДж/м2 через каждые 3 — 5 сут |
17—18 |
II — умеренный |
60 |
140 |
На 20 кДж/м2 через каждые 2 — 3 сут |
12—15 |
III — интенсивный |
100 |
180 |
На 20 кДж/м2 через каждые 1 — 2 сут |
10—12 |
Показаниями для круглосуточной аэротерапии являются: заболевания миокарда и клапанного аппарата сердца без нарушения ритма, атеросклероз коронарных, мозговых и периферических сосудов, ишемическая болезнь сердца, стенокардия напряжения I—II ФК, нейроциркуляторная дистония, артериальная гипертензия I-II ст., хронические заболевания органов дыхания (бронхит, трахеит, пневмония) в фазе ремиссии, туберкулез легких в фазе рассасывания уплотнения, хронические заболевания органов пищеварения и обмена веществ вне обострения, функциональные заболевания нервной системы с нерезко выраженными проявлениями, метеопатические реакции. Она противопоказана при обострении хронических заболеваний суставов, почек и нервной системы, хронических заболеваниях сердечно-сосудистой системы с недостаточностью кровообращения II-III ст. и органов дыхания с легочной недостаточностью выше II ст., частых рецидивирующих ангинах и пневмониях, лицам старше 60 лет с повышенной чувствительностью к холоду. Показания для воздушных ванн: заболевания миокарда и клапанного аппарата сердца без нарушения ритма, постинфарктный кардиосклероз (5-6 месяцев), атеросклероз мозговых и периферических сосудов, ишемическая болезнь сердца, стенокардия напряжения I-II ФК, нейроциркуляторная дистония, артериальная гипертензия I—II ст., хронические заболевания органов дыхания (бронхит, трахеит, пневмония) в фазе ремиссии, туберкулез легких в фазе рассасывания уплотнения, хронические заболевания органов пищеварения и обмена веществ вне обострения, последствия заболеваний и травм центральной и периферической нервной системы, болезни крови в стадии стойкой ремиссии, болезни кожи, хронический отит, ринит, фарингит, ларингит, метеопатические реакции. Воздушные ванны противопоказаны при: острых респираторных заболеваниях, обострениях хронических заболеваний периферической нервной системы (невриты, невралгии, радикулит), суставов и почек, хронических заболеваниях сердечнососудистой системы с недостаточностью кровообращения II-III ст. и органов дыхания с легочной недостаточностью выше II ст., частых рецидивирующих ангинах, острой пневмонии, ревматизме, бронхиальной астме с частыми приступами.
Вопрос №31
Клинико-физиологическое обоснование влияние физических упражнений на организм человека
При заболевании в организме человека происходят различные структурные и функциональные нарушения, ослабляются нервные, гуморальные взаимосвязи систем, что в конечном итоге ведет к истощению резервных потенциалов человека со снижением жизнеспособности организма. Поэтому в терапии различных групп заболеваний основное значение должна иметь стимуляция собственных резервов человека. Организм устроен с большим запасом прочности, и надо ему лишь помочь – тогда он сам справится с недугом. Такая помощь должна заключаться отнюдь не в создании для больного условий покоя, потому что вынужденная длительная гиподинамия может только ухудшить течение болезни и вызвать ряд осложнений (хотя при острых состояниях организм в покое нуждается, и в этот период требуется внешняя активизация резервов). Поэтому в стимуляции резервных возможностей организма (не умаляя значения других средств терапии) основное значение должна иметь функциональная составляющая, заставляющая организм включать в работу все новые и новые резервы. Т.е. речь идет о тренировке в полном смысле этого слова, осуществляемой в соответствии с основными ее принципами. Многовековая практика различных народов мира, а в последние десятилетия – и медицины, показала особое значение двигательной активности, определяемой как ЛФК, в функциональной терапии.
Здоровый организм обладает высокой способностью приспосабливаться к изменяющимся условиям внешней среды. Хотя при заболеваниях наблюдается подавление и ослабление приспособительных реакций, однако включение в работу имеющихся адаптационных резервов позволяет заметно ускорить и сделать более эффективным процесс оздоровления. Сознательная физическая тренировка, посредством которой стимулируются физиологические процессы, увеличивает возможность больного организма к развитию приспособительных процессов.
В развитии адаптационных реакций под влиянием дозированной физической тренировки ведущую роль играет нервная система (И.М. Сеченов, И.П. Павлов, СП. Боткин и др.). Ее центральный отдел – ЦНС – обеспечивает взаимосвязь не только организма с внешней средой, но и рефлекторное взаимодействие между внутренними органами, с одной стороны, и между ними и двигательным аппаратом – с другой. Благодаря этому при мышечной работе проприоцептивные импульсы с рецепторов мышц, связок, сухожилий и т.п. поступают в ЦНС, откуда через центры вегетативной нервной системы регулируют деятельность внутренних органов и обмен веществ. Такая взаимосвязь М.Р. Могендовичем была определена какмоторно-висцеральные рефлексы. Именно их следует считать физиологической основой оздоровительного влияния физических упражнений и на здоровый, и на больной организм.
В оценке физиологического действия физических упражнений несомненно их влияние на эмоциональное состояние больного. Положительные эмоции, возникающие в процессе занятий физическими упражнениями, стимулируют физиологические процессы в организме больного и одновременно отвлекают его от болезненных переживаний, что имеет важное значение для успеха лечения и реабилитации.
Помимо ведущего значения нервного механизма регуляции физиологических функций большую роль играет гуморальный механизм. При выполнении мышечной работы в кровь выделяются гормоны, которые оказывают стимулирующее действие на работу сердца; метаболиты, образующиеся в мышцах, расширяют артериолы, снабжающие эти мышцы кровью. Да и в самой ЦНС при достаточно продолжительном выполнении адекватной по интенсивности мышечной работы образуются тканевые гормоны (эндорфины, энкефалины), по структуре и влиянию напоминающие наркотики и создающие у человека ощущения, близкие к эйфории.
В конечном итоге взаимодействие упомянутых нервных и гуморальных влияний обеспечивает общую благоприятную реакцию организма больного человека на правильно подобранные и организованные физические нагрузки.
Согласно В.К. Добровольскому, выделяют следующие основные механизмы лечебного действия физических упражнений: тонизирующее, трофическое, формирование компенсаций и нормализация функций.
Тонизирующее влияние. Основное значение в таком влиянии физических упражнений имеет мобилизация организма на борьбу с болезнью.
Тонизирующее влияние физических упражнений заключается в изменении интенсивности физиологических процессов в организме в процессе выполнения нагрузки. Такой эффект обусловлен тем, что между двигательной зоной коры больших полушарий головного мозга и центрами вегетативной нервной системы существует тесная связь, поэтому возбуждение первых во время работы ведет к повышению активности вторых, как и желез внутренней секреции. В результате активизируется деятельность большинства вегетативных функций (сердечно-сосудистой, дыхательной и других систем), улучшается обмен веществ, повышаются активность различных защитных реакций (в том числе иммунобиологические). И наоборот – при низком уровне двигательной активности происходит детренировка функциональных систем организма.
Трофическое действие физических упражнений проявляется в том, что под влиянием мышечной деятельности улучшаются обменные процессы и процессы регенерации как в организме в целом, так и в отдельных тканях. Происходит это благодаря тому, что в работающих тканях активизируются процессы синтеза новых клеточных элементов, пусковым стимулом для которых являются продукты, образовавшиеся здесь в результате самой деятельности. Возникающее же во время работы расширение просвета проходящих здесь кровеносных сосудов обеспечивает возросшую при интенсивном синтезе потребность тканей в питательных веществах и в кислороде и в своевременном освобождении активных тканей от продуктов обмена. С другой стороны, в неработающих тканях процессы синтеза новых клеточных элементов протекают медленнее, и регенерация пораженной ткани протекает замедленно.
Поскольку выполнение мышечной работы сопровождается активизацией деятельности основных систем жизнеобеспечения организма (сердечно-сосудистой, дыхательной, пищеварительной и др.), то трофическое влияние распространяется практически на весь организм, а не только на работающие мышцы.
Несомненное значение для улучшения трофических процессов под воздействием физических упражнений принадлежит и моторно-висцеральным рефлексам, когда проприоцептивные импульсы стимулируют нервные центры регуляции обмена веществ и перестраивают функциональное состояние вегетативных центров, что улучшает трофику внутренних органов и опорно-двигательного аппарата. Благодаря этому систематическое выполнение физических упражнений способствует восстановлению нарушенной в процессе болезни регуляции трофики. Исключительно важно, что ЛФК благодаря указанным механизмам обеспечивает нормализацию обменных процессов не только в больном органе, но и во всем организме, в том числе и в тех функциональных системах, в которых начавшиеся изменения еще даже не могут диагностироваться современными методами.
Таким образом, с точки зрения трофического влияния физические упражнения:
• нормализуют извращенную при заболевании (или повреждении) трофику;
• стимулируют активность обменных процессов;
• активизируют пластические процессы;
• стимулируют регенерацию;
• предупреждают или устраняют атрофии.
Формирование компенсаций. Компенсация – это временное или постоянное замещение нарушенных функций за счет повышения функции других органов или систем.
При нарушении функции жизненно важного органа компенсаторные механизмы включаются сразу. Их формирование представляет собой биологическую закономерность. Согласно П.К. Анохину, регуляция процессов компенсации происходит рефлекторным образом: сигналы о нарушении функций поступают в ЦНС, которая перестраивает работу органов и систем таким образом, чтобы компенсировать изменения. Физические упражнения ускоряют этот процесс и способствуют появлению новых моторно-висцеральных связей, которые совершенствуют компенсацию.
Компенсации подразделяются на временные и постоянные. Временные компенсации – это приспособление организма на какой-то определенный период (болезни или выздоровления). Например, при предстоящей операции на грудной клетке с помощью физических упражнений активизируют диафрагмальное дыхание.
Постоянные компенсации необходимы при безвозвратной утрате или резком нарушении функции. Например, при ампутации одной нижней конечности часть нагрузки переносят на плечевой пояс, для чего его целенаправленно тренируют.
Нормализация функций – это восстановление деятельности как отдельного поврежденного органа, так и организма в целомпод влиянием физических упражнений. Для полной реабилитации недостаточно восстановить строение поврежденного органа – необходимо также нормализовать его функции и наладить регуляцию всех процессов в организме.
Физические упражнения помогают восстановить двигательные функции и моторно-висцеральные связи, что оказывает нормализующее действие на регуляцию функций организма. При выполнении физических упражнений в ЦНС повышается возбудимость двигательных центров, имеющих связь с вегетативными центрами. Возникающий при мышечной деятельности мощный поток импульсов с проприо– и интерорецепторов существенно меняет соотношение возбудительно-тормозных процессов в коре головного мозга и содействует угасанию патологических временных связей. Создание в коре головного мозга новой, более сильной доминанты вызывает ослабление и исчезновение ранее доминировавшего «застойного болезненного очага» (А.Н. Крестовников). Поэтому систематическая физическая тренировка восстанавливает ведущее значение моторики в регуляции вегетативных функций, а также способствует восстановлению двигательных расстройств. Так, длительный постельный режим снижает эффективность сосудистых рефлексов, связанных с изменением положения тела. В связи с этим при первых попытках встать из положения лежа у больного возникают головокружение, тошнота, потеря равновесия и даже потеря сознания (ортостатический обморок). Поэтому выполнение перед вставанием некоторых упражнений с изменением положения головы, туловища, для повышения тонуса мышц нижних конечностей (например, «велосипед») тренируют и восстанавливают позно-сосудистые рефлексы.
Таким образом, благодаря физическим упражнениям обеспечивается более эффективная нормализация функций и реабилитация, что наиболее отчетливо проявляется:
• при нарушениях движений;
• при болевом синдроме;
• при нарушениях сосудистого тонуса и т.д.
Весьма существенно и то обстоятельство, что благодаря физическим упражнениям гораздо активнее идет общая и профессиональная реабилитация больного.
Вопрос №32
ЛФК как способ физической реабилитации.
Лечебная физическая культура (ЛФК) – научно-практическая, медико-педагогическая дисциплина, изучающая теоретические основы и практические пути использования средств физической культуры для профилактики, лечения и реабилитации различных заболеваний. ЛФК, базируясь на современных достижениях физиологии, морфологии, биохимии, клинической медицины, изучает действие различных средств физической культуры (физических упражнений, подвижных и спортивных игр, закаливающих факторов, массажа) на организм ослабленного и больного человека. Она разрабатывает методику и способы применения специфических средств на различных этапах лечения и реабилитации. Отличительная особенность ЛФК по сравнению с другими методами оздоровления, лечения и реабилитации заключается в том, что она использует в качестве основного лечебного средства физические упражнения, представляющие собой разновидность естественного врожденного качества человека – двигательной активности, являющейся основным стимулятором процессов роста, развития и формирования организма.
Способствуя поддержанию здоровья, оздоровлению и реабилитации больного, ЛФК представляет собой одну из важнейших отраслей медицины. Воспитывая у человека сознательное отношение к применению физических упражнений и приобщая его к активному участию в лечебном и реабилитационном процессах, ЛФК является педагогическим процессом.
Объектом воздействия ЛФК является человек во всем многообразии его индивидуальных личностных качеств и текущего функционального состояния организма. Этим определяются индивидуальные особенности применяемых средств и методов ЛФК, а также дозировка физических нагрузок в практике ЛФК.
Применяемые в ЛФК физические упражнения являются неспецифическими раздражителями, которые вовлекают в ответную реакцию все функциональные системы организма. Но физические упражнения способны и избирательно влиять на различные функции, что очень важно при патологических проявлениях в отдельных системах и органах.
ЛФК – метод активной функциональной терапии. Регулярная и дозированная физическая тренировка стимулирует функциональную деятельность всех основных систем организма, способствуя функциональной адаптации больного к возрастающим физическим нагрузкам с повышением резервов его жизнеспособности и работоспособности.
ЛФК – метод первичной и вторичной профилактики. Первичная профилактика ориентирована на весь контингент детей и взрослых и ставит своей задачей улучшение состояния их здоровья на протяжении всего жизненного цикла. В этом отношении двигательная активность, являясь важнейшим условием формирования здорового образа жизни, представляет собой системообразующий фактор первичной профилактики. Вторичная медицинская профилактика занимается выявлением показателей конституциональной предрасположенности людей и факторов риска многих заболеваний, прогнозированием риска заболеваний по совокупности наследственных особенностей, анамнеза жизни и факторов внешней среды. Ее профилактическое значение определяется оздоровительным воздействием на организм человека. В этом отношении роль двигательной активности заключается в целенаправленном воздействии на наиболее уязвимые звенья организма данного человека с целью их тренировки и расширения функциональных возможностей.
ЛФК – важнейшее средство реабилитации. Реабилитация есть метод и процесс восстановления здоровья, функционального состояния, трудоспособности и социального статуса человека, нарушенных болезнями, травмами или другими биологическими, механическими, социальными и т.д. факторами. Именно благодаря постепенно усложняющимся физическим нагрузкам процесс реабилитации – медицинской, физической, психологической, профессиональной, социально-экономической и т.п. – протекает гораздо активнее как во времени, так и по интенсивности.
Вопрос №33
Роль ЛФК в системе реабилитации.
Лечебная физическая культура (ЛФК) – научно-практическая, медико-педагогическая дисциплина, изучающая теоретические основы и практические пути использования средств физической культуры для профилактики, лечения и реабилитации различных заболеваний.
Лечебная физкультура (ЛФК) является одним из наиболее важных и действенных методов медицинской реабилитации, который находит самое широкое применение при заболеваниях нервной системы различной этиологии с многообразными клиническими синдромами как в неврологической, так и нейрохирургической практике (Курелла М В, 1962; Каптелин А Ф, 1969; Мошков В Н, 1972, 1982; Найдин В Л, 1972; Семёнова К.А. и др. 1972; Штеренгерц А Е, 1972; Марков Д А, 1973; Тыкочинская Э.Д. и др. 1973; Белая Н А, 1974; и т.д.). Это определяется, с одной стороны широтой воздействия лечебных физических упражнений на различные функциональные системы организма – сердечнососудистую, дыхательную, опорно-двигательную, нервную, эндокринную, а с другой стороны, тренирующим и восстановительным эффектом этих упражнений при дифицитарности или недостаточности различных функций организма. Современные теоретические и практические аспекты лечебной физкультуры позволяют сформулировать наиболее общие принципы применения этого метода медицинской реабилитации в неврологической и нейрохирургической клиниках. 1. Целенаправленность методик ЛФК, предопределяемая конкретным функциональным дефицитом в двигательной, чувствительной, вегетативно-трофической сфере, в сердечно-сосудистой, дыхательной деятельности. 2. Дифференцированность методик ЛФК в зависимости от типологии функционального дефицита, а также степени его выраженности. 3. Адекватность нагрузки лечебной физкультурой индивидуально-динамическим возможностям пациента, оцениваемым по общему состоянию, состоянию сердечно-сосудистой и дыхательной систем и по резервным возможностям дефицитарной функциональной системы при данном конкретном этапе заболевания (на данное занятие ЛФК), с целью достижения тренирующего эффекта при оптимуме нагрузки. 4. Своевременность применения методик ЛФК на ранних этапах заболевания с целью максимального возможного использования сохранных функций для восстановления нарушенных, а также наиболее эффективного и быстрого развития приспособления при невозможности полного восстановления функционального дефицита. 5. Последовательная активизация лечебно-физкультурных воздействий путём расширения методического арсенала и объёма ЛФК, возрастания тренировочных нагрузок и тренирующего воздействия на определённые функции и на весь организм пациента. 6. Функционально оправданная комбинированность применения различных средств ЛФК – лечебной гимнастики, массажа, постуральных упражнений – в зависимости от периода заболевания нервной системы, функционального дефицита, степени его выраженности, прогноза восстановления функций и присоединения осложнений, а также этапа реабилитации пациента [7; 36]. 7. Комплексность применения методик ЛФК в медицинской реабилитации с другими методами – медикаментозной терапией, физиобальнеотерапией, иглорефлексотерапией, гипербарической оксигенацией, аппаратолечением, ортопедическими мероприятиями и др.
Использование перечисленных принципов применения ЛФК является обязательным как при построении лечебного комплекса на конкретный сеанс и курс, так и при выработке программы реабилитации для данного пациента или группы одноплановых пациентов
Вопрос №34
Применение дыхательных упражнений у людей с разными нозологиями
Улучшают и активируют функцию внешнего дыхания, способствуют снижению енергозатрат организма после интенсивных упражнений, укреплению дыхательной мускулатуры , улучшению подвижности грудной клетки, предупреждению и ликвидации застойных явлений в легких, удалению мокроты. Могут быть статического и динамического характера.
Статическими дыхательными упражнениями считаются такие, при которых дыхание осуществляется без одновременного движения конечностями и туловищем. Они чаще всего применяются в начале обучения правильному дыханию и для урегулирования повышенной деятельности сердечно-сосудистой системы.
Динамическими называются дыхательные упражнения, осуществляющиеся одновременно с движением конечностями и туловищем, при обязательной полной согласованности амплитуды и темпа выполняемых движений с ритмом и глубиной дыхания. Если согласованность отсутствует, то движения тела не станут способствовать дыхательным движениям, которые, в свою очередь, будут нарушать динамику выполняемогоупражнения. Выполняя упражнения, нельзя допускать задержки дыхания, оно должно быть свободным и спокойным.
Вдох производится одновременно с выпрямлением туловища, подниманием верхних конечностей, отведением их в стороны и т. д., т. е., когда происходит расширение грудной клетки. Выдох делается при спадении грудной клетки в момент опускания верхних конечностей, сгибании туловища вперед, подтягивании нижних конечностей к животу и т. п.
Динамические дыхательные упражнения способствуют наилучшему расширению грудной клетки в ее нижней части и осуществлению полноценного вдоха. При наклонах туловища в стороны с одновременным поднятием вверх противоположной наклону руки усиление дыхания наиболее выражено в нижней части грудной клетки со стороны поднятой руки. Примеры динамических упражнений, выполняемых из разных положений.
Специальные дыхательные упражнения направлены на получение конкретного терапевтического эффекта в том или другом случае нарушения функции дыхательного аппарата. Например, при затруднении выдоха у больных эмфиземой легких упражнение с нажиманием на грудную клетку руками при выдохе или направленное на борьбу со спаечным процессом при экссудативном плеврите глубокое дыхание при наклоне туловища в сторону.
Дыхательные упражнения статического и динамического характера с положением или движением рук на уровне головы или выше предопределяют наиболее активную дыхательную функцию в нижней апертуре грудной клетки и диафрагме. Показанием этого является усиление пневматичности легочной ткани, рост межреберных промежутков, более открытие костно-диафрагмальных синусов, увеличение подвижности диафрагмы и т.п. Лучший эффект вентеляции нижних долей легких достигается в и.п. лежа на спине с согнутыми в коленных и тазобедренных суставах ногами, с упорой на стопы с заброшенными за голову руками и расслабленными мышцами передней брюшной стенки.
При наклонах туловища в стороны с фиксацией или поднятием противоположной руки во время вдоха усиление функции дыхание наиболее выражено в нижней апертуре грудной клетки и диафрагмы со стороны поднятой руки. В и.п. лежа на правом боку увеличивается экскурсия правого купала диафрагмы и наоборот. Дыхательные упражнения тренирующие преимущественно мягкие мышцы, которые участвуют в акте вдоха или выдоха, способствуют укреплению дыхательной мускулатуры. Необходимо создавать условия затрудняющие акт вдоха и выдоха. Так, акт вдоха затрудняется или при сужении отверстия для вдыхаемого воздуха (вдох через одну ноздрю, «трубочкой» губы) или при дополнительном давлении на грудную клетку или живот.
Статические и динамические дренажные упражнения способствуют выделению содержимого бронхов и бронхоэктазов в трахею с последующей эвакуацией мокроты при кашле и направленные на борьбу с застойными явлениями в бронхиальной системе. Выполнять дренажные упражнения следует при условии, что зона поражения расположена выше бифуркации трахеи, что создает условия для оттока отделимого с поражением бронхов и полостей, так как, достигая бифуркации трахеи, где кашлевой рефлекс наиболее мощный, мокрота вызывает неудержимый кашель который сопровождается его отделением. Для того чтобы избежать затекания отделимого в здоровое легкое, рекомендуется заканчивать эту процедуру дренированием здорового легкого.
Динамические дренажные упражнения состоят из простых гимнастических упражнений с учетом локализации нагнойного процесса. При этом важнейшую роль играет выбор и.п.
Вопрос №35
Массаж, как неотъемлемая часть процесса реабилитации.
Характеристика лечебного массажа. Лечебный массаж является эффективным лечебным и реабилитационным методом, применяемым в целях нормализации функций организма при различных заболеваниях и повреждениях. Популярность лечебного массажа постоянно растет, он стал объектом пристального внимания и научного изучения. Его используют в хирургии, травматологии, терапии, гинекологии, невропатологии, кардиологии, эндокринологии, спортивной медицине и реабилитации.
Массаж является неотъемлемой составной частью комплекса лечебных мероприятий госпиталя и санатория, эффективным методом лечения и реабилитации больных различного профиля. Вместе с тем, он может применяться в лечебных и профилактических целях в качестве самостоятельного метода функциональной терапии. В сочетании с другими методами лечения, особенно с физиотерапией, бальнеотерапией и лечебной физкультурой, массаж наиболее широко используется при лечении больных с заболеваниями и травмами костно-мышечной системы (с 3 – 4 дня при закрытых травмах мягких тканей, контрактурах и тугоподвижности суставов, заболеваниях и травматических повреждениях суставов, позвоночника, остаточных явлениях переломов костей конечностей, последствиях термических ожогов), а также нервной системы (при невралгиях, невритах, радикулитах; при спастических и вялых параличах, атрофии мышц).
Эффективен массаж и при заболеваниях системы кровообращения, органов дыхания, пищеварения, гинекологических и других болезнях. Массаж является доступным и эффективным методом функциональной реабилитации раненых и пораженных, что обусловливает возможность широкого применения в военно-полевых лечебных целях.
Но не следует забывать о противопоказаниях.
Противопоказания к назначению массажа: острые лихорадочные состояния; острые воспалительные заболевания кожи, мышц, внутренних органов; гнойные процессы любой локализации; кровотечение, заболевание крови; тромбофлебит, варикозное расширение вен с трофическими нарушениями, ендартериит (осложненный гангреной), аневризмы сосудов; увеличенные в размерах и спаянные с окружающими тканями лимфатические узлы, воспаление лимфатических сосудов, узлов; доброкачественные и злокачественные опухоли любой локализации; камни в желчных и мочевых путях; туберкулез в активной форме; психические заболевания и др.
Имеются также противопоказания к проведению массажа в определенных участках тела (например, массаж живота при грыже, беременности). Нередко противопоказания носят временный характер (например, после стихания острого воспалительного процесса больному может быть назначен массаж).
Вопрос №36
Спортивный массаж, как способ восстановления и поддержания здоровья спортсменов.
Тренировочный массаж — составная часть тренировочного процесса, относящаяся к средствам спортивной тренировки.
Этот вид массажа помогает избежать утомления, перенапряжения спортсменов, поскольку при подготовке спортсменов высокого класса объем тренировочных нагрузок и их интенсивность весьма велики. Он способствует сохранению высокой тренированности, обеспечивает нужную психологическую и физическую подготовленность спортсменов.
Методика спортивного массажа находится в прямой зависимости от методики спортивной тренировки, вида спорта, интенсивности тренировочной нагрузки и ее объема. Тренировочный массаж имеет не менее важное значение, чем сама тренировка. Невозможно добиться высокого спортивного мастерства как без интенсивных тренировочных нагрузок, так и без массажа, поэтому тренировочный процесс должен обязательно включать эти две составные части спортивной тренировки.
Задачи, которые стоят перед тренировкой, должна учитывать методика тренировочного массажа.
Перед тренировочным массажем стоят определенные цели: максимально способствовать решению частных задач тренировочного занятия с помощью специальных упражнений и приемов (например, повышение амплитуды движений, улучшение эластичности связочного аппарата, умение расслаблять определенные группы мышц) и подготовить организм к последующим тренировочным занятиям.
Желаемого эффекта можно добиться только в том случае, если тренировочный массаж проводится методически правильно. Выбор методики производится в зависимости от продолжительности нагрузки и ее интенсивности, особенностей вида спорта и индивидуальных особенностей спортсмена.
Учитывая вид спорта и индивидуальные особенности спортсмена, назначается массаж различной силы. Обычно выполняется массаж средней силы.
.Массаж должен выполняться безболезненно, это необходимо учитывать при массаже мышц, перенесших большую и непривычную нагрузку, а также при массаже после длительного перерыва в тренировке. Нужно соблюдать осторожность, особенно на первых сеансах массажа.
Продолжительность сеанса общего тренировочного массажа составляет в среднем 40-60 мин. Лишь в некоторых случаях, например, у спортсменов с большой мышечной массой, она может продолжаться более часа (табл. 1).
Определение интенсивности массажа зависит от вида спорта, реактивности организма массируемого, веса, состояния мышечной системы, спортивной формы, тренировочной нагрузки и других факторов.
Приемы массажа выбираются в соответствии с задачами тренировочного занятия. Так, например, если перед гимнастами стоит задача развить гибкость связочносуставного аппарата, то сеанс тренировочного массажа строится преимущественно с учетом разработки подвижности в суставах. С этой целью рекомендуется применять растирания и пассивные движения.
Когда проводится тренировочное занятие для штангистов или борцов, направленное на развитие силы, необходимо использовать массажные приемы и методику тренировочного массажа, которые в короткий срок обеспечивают снятие напряжения нервно-мышечного аппарата. В тех случаях, когда проводится тренировка со ревновательного характера, при которой достигается максимальная нагрузка, важно особенно строго учитывать особенности вида спорта и индивидуальные особенности спортсмена.
Основной целью тренировочного занятия является общая физическая подготовка, поэтому следует провести равномерный тренировочный массаж, который охватывает все мышцы и суставы. После того как выполнен массаж, рекомендуется принять горячий душ или пойти в парную на 5-10 минут.
Наиболее эффективен тренировочный массаж, проводимый спустя 1,5-4 часа после занятия. Большую роль при этом играет время проведения тренировки. Если она проходила во второй половине дня и закончилась вечером, то после нее нужно сделать частный массаж, а утром — общий, если тренировка будет опять во второй половине дня.
После проведения интенсивного и глубокого тренировочного массажа непосредственно после напряженных нагрузок в мышцах могут возникнуть болевые ощущения.
Не рекомендуется также проводить тренировочный массаж спустя 8-10 часов после тренировки или на другой день.
