
- •Глава 16 «Синдром нарушения периферического кровообращения. Заболевания сосудов нижних конечностей. Омертвения».
- •Основные понятия и термины
- •Введение.
- •Принципы лечения.
- •I стадия – компенсации.
- •II стадия – субкомпенсации.
- •III стадия – декомпенсации.
- •Клинические отличия облитерирующего атеросклероза и облитерирующего эндартериита.
- •Венозная недостаточность нижних конечностей.
- •Отличительные признаки острого тромбоза бедренной артерии и острого тромбоза бедренной вены.
- •I Консервативная терапия (предоперационная подготовка):
- •II Хирургическое лечение.
- •I стадия – компенсации.
- •II стадия – декомпенсации.
- •Омертвение (некроз).
- •Причины развития омертвения
- •Признаки гангрены конечностей
- •3. Сестринская помощь пациентам после ампутации бедра.
- •Сразу после операции:
- •Через 2-3 часа:
- •Через 6-12 часов:
- •I по времени возникновения:
- •II по строению стенки:
- •Контрольные вопросы
3. Сестринская помощь пациентам после ампутации бедра.
Особенностью этой операции является резкое ограничение возможностей пациента по самоуходу и обеспечению безопасности окружающей среды.
Сразу после операции:
Оценить степень сознания (может ли отвечать на вопросы, выполнять команды).
Транспортировать пациента из операционной в горизонтальном положении, голова повернута на бок,-
Переложить в теплую постель без подушки, голова повернута на бок.
Придать культе возвышенное положение (подложить подушку или валик).
Положить пузырь со льдом на область операции.
Дать увлажненный кислород.
Измерять АД, ЧСС, ЧДД.
Контролировать количество и качество отделяемого по дренажам в дренажном мешке-гармошке. (При появлении алой крови вызвать врача!). При его заполнении содержимое удалить и мешок-гармошку вновь прикрепить.
Выполнять назначение врача (ввести анальгетики, продолжить инфузию плазмозаменителей…).
Через 2-3 часа:
Приподнять головной конец постели, положить под голову подушку.
Поить глотками.
Заставить глубоко дышать, покашлять.
Контролировать АД, ЧСС, ЧДД.
Выполнять назначение врача.
Через 6-12 часов:
Пациента можно усадить, опустив здоровую ногу.
Провести вибрационный массаж спины, массаж оставшейся ноги.
Заставить пациента глубоко дышать, покашлять.
Простимулировать мочеиспускание (возможна рефлекторная задержка) При отсутствии эффекта, выпустить мочу катетером, предварительно согласовав это с врачом.
1-3 сутки:
Активизировать пациента (заставлять сидеть, кашлять, надувать резиновые игрушки, проводить ЛФК, массаж).
Кормить в соответствии с общесоматическим состоянием (обычно диета№10)
Заставлять больше пить.
Проводить ежедневные перевязки, смену дренажного мешка – гармошки на стерильный.
Контролировать АД, ЧДД, ЧСС, диурез, температуру тела, количество отделяемого по дренажам, которые обычно удаляют на 2-3 сутки.
Выполнять назначения врача (антибактериальная терапия, анальгетики, инфузия плазмозаменителей, витаминотерапия, симптоматическая терапия).
C 4 дня
Поднимать пациента на здоровую ногу, расширять палатный режим.
Швы с культи бедра снимают на 10-14 сутки.
Артериальные аневризмы.
Аневризма – мешкообразное расширение артерии с истончением ее стенки.
Классификация:
I по времени возникновения:
острые
хронические
II по строению стенки:
истинные (анатомическое строение стенки сохранено)
ложные (стенка представлена рубцовой тканью, исход пульсирующей гематомы).
Клиническая картина.
Зависит от локализации, скорости образования, диаметра сосуда и осложнений. При осмотре и пальпации определяется опухолевидное пульсирующее образование. Если быстро развивается аневризма, возникает резчайшая боль в ее области, вплоть до шока.
Принципы лечения.
I. При развитии острой аневризмы – экстренная госпитализация:
противошоковая терапия,
при кровотечении – хирургическая операция.
II При хронических аневризмах – плановое хирургическое лечение.
Операции:
резекция аневризмы,
протезирование сосуда.
Пролежни.
Пролежни – это некроз мягких тканей в результате их длительного сдавления, сдвига относительно друг друга, а также трения.
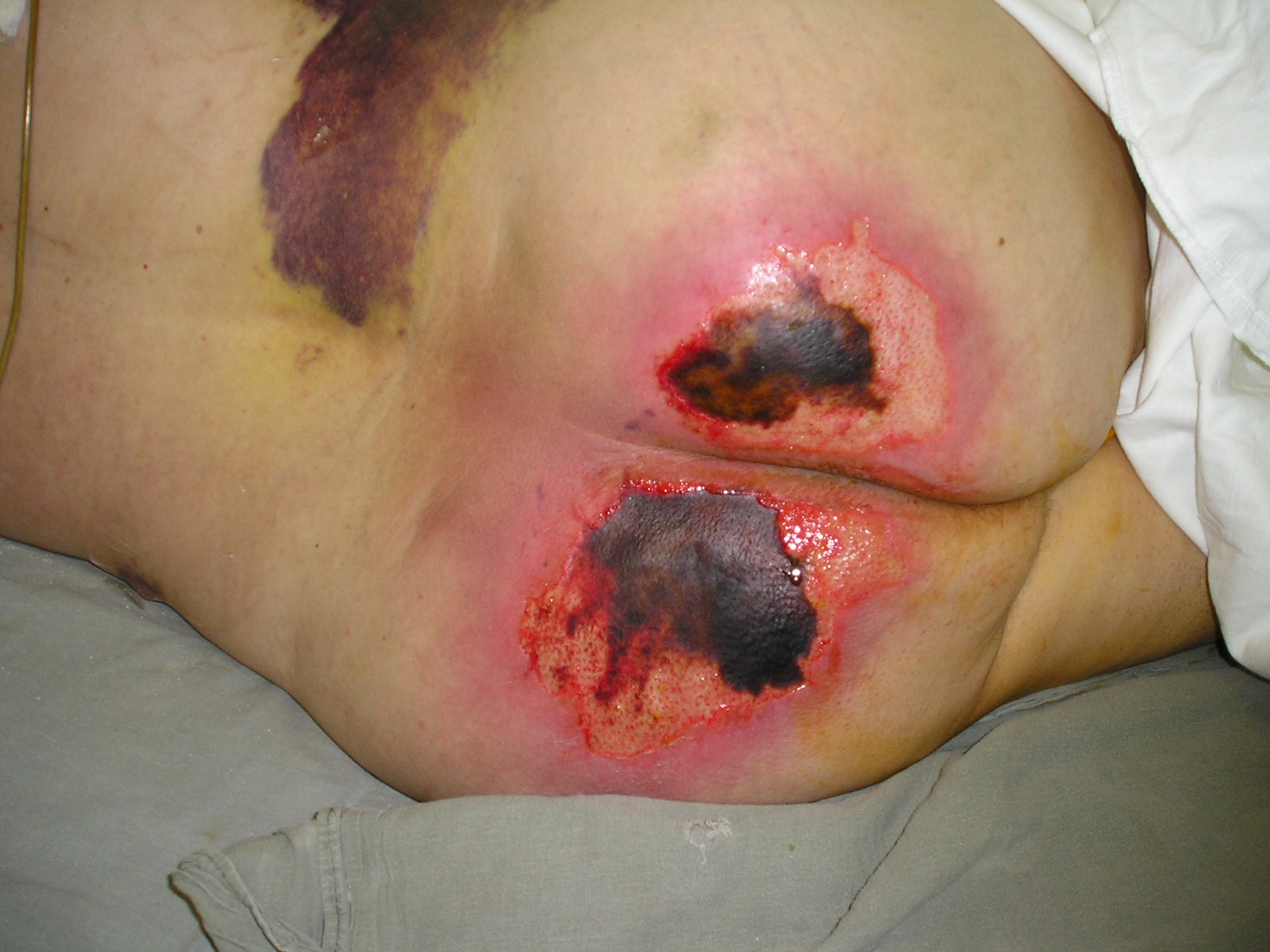
на фото 16-7 пролежни 3-й степени в ягодичной обл.
Степени тяжести.
1 степень – кожный покров не нарушен, стойкая гиперемия кожи, которая
не проходит после прекращения давления.
2 степень – поверхностное нарушение целостности кожных покровов
с отслойкой эпидермиса в виде пузырей на фоне гиперемии.
3 степень – разрушение кожных покровов до подкожной клетчатки,
с образованием раны, покрытой плотным струпом черно-коричневого
цвета или влажными серо-желтыми некрозами.
4 степень – разрушение всех мягких тканей до сухожилий и кости,
с образованием обширной гнойно-некротической раны, гнойных затеков
и карманов.
Профилактика.
1.Использовать противопролежневый матрац или кровать "Клинитрон".
2.Ежедневно осматривать кожу в местах возможного образования пролежней: крестц, пятки, затылок, лопатки, внутреннюю поверхность коленных суставов, области большого вертела, лодыжек и т.д.
3.Подкладывать под места длительного давления валики, подушечки из поролона, в хлопчатобумажных чехлах.
4.Использовать только х/б нательное и постельное бельё. Расправлять складки на белье.
5.Изменять положение пациента в постели, каждые два часа.
6.Ежедневно по частям мыть кожу водой с жидким мылом, тщательно смывать мыло и высушивать мягким полотенцем промокательными движениями.
7.Проводить легкий массаж кожи с мазью "Солкосерил" в местах её побледнения.
Принцип лечения.
1 и 2 степени – биоокклюзионные повязки с мазью " Солкосерил".
3 и 4 степени – хирургическая операция некрэктомия, с последующим лечением раны раневыми антисептиками по назначению врача.
