
- •Глава I
- •Глава II
- •Глава III
- •Глава IV
- •Глава V заболевания век
- •Глава VI
- •Глава VII
- •Глава VIII
- •Глава X
- •Глава XII
- •Глава XIII V V
- •Глава XV
- •Глава XVI
- •Глава XVIII
- •Глава XIX
- •Глава XX
- •Глава XXI
- •Глава XXII
- •Глава I. Анатомия и физиология органа зрения. —л. А. Бочкарева 15
- •Глава 11. Методики исследования органа зрения. — а. А. Бочкарева 52
Глава II
МЕТОДИКИ ИССЛЕДОВАНИЯ ОРГАНА ЗРЕНИЯ
Обследование больного начинают с того момента, когда он появляется в дверях кабинета. Следует обращать внимание на поведение больного в целом: на его походку, положение головы, направление взгляда, манеру передвижения. Осторожны и неуверенны движения человека, ослепшего недавно, смелее передвигается больной, утративший зрение в молодом возрасте. При выраженной светобоязни больные стараются отвернуться от света. Напротив, если слепота наступила вследствие поражения световоспринимающего аппарата, больные держат глаза широко открытыми, ищут направление света. Нередко при этом голова бывает слегка приподнята. Агграванты и симулянты наталкиваются на те предметы, которые легко обойдет человек с минимальным предметным зрением. Некоторые выраженные изменения заметны на расстоянии: отсутствие глазного яблока, бельмо, косоглазие, травматический кровоподтек, опущение века и т. д. Полученные при беглом осмотре больного данные окажутся полезными и при опросе, и при.обследовании его.
Усадив больного, врач приступает к выяснению жалоб. Некоторые жалобы настолько характерны для того или иного заболевания, что позволяют поставить предположительный диагноз. Например, покраснение краев век и зуд в этой области могут свидетельствовать о блефарите. Ощущение засоренности глаз, чувство песка, тяжесть век свидетельствуют о хроническом конъюнктивите, склеивание век по утрам, покраснение глаз без заметного снижения зрения — об остром конъюнктивите.
Жалобы могут ориентировать врача относительно локализации процесса. Светобоязнь, блефароспазм, слезотечение характерны для поражения роговой оболочки или сосудистого тракта. Внезапно наступившая слепота свидетельствует о поражении световоспринимаю-щей части глаза. Однако в том и другом случае жалоба сама по себе не определяет характера заболевания.
Следует помнить, что могут быть жалобы, которые предъявляют больные как с глазными, так и со многими общими заболеваниями ор-
ганизма. Затуманивание зрения, например, отметят больные с катарактой, глаукомой, поражением сетчатки и зрительного нерва, гипертонической болезнью, диабетом, опухолью мозга и другими общими заболеваниями. Лишь целенаправленный расспрос в таких случаях поможет врачу правильно ориентироваться.
Выяснять анамнез следует в два этапа. Весьма важно обратить внимание на начало заболевания. При многих хронически протекающих процессах больные указывают как начало заболевания тот момент, когда они заметили те или иные расстройства зрения. Путем тщательного опроса нужно постараться выявить, не было ли ранее каких-либо симптомов. Например, при закрытоугольной, хронически протекающей глаукоме до заметного падения зрительных функций могут периодически появляться затуманивания, радужные круги перед глазами, головные боли.
Не менее важным является вопрос о характере начала заболевания: проявилось ли оно остро или развивалось исподволь, когда проявилось — утром, днем, зимой или летом, не предшествовало ли началу заболевания какое-либо химическое, термическое или физическое воздействие (катаракта может развиться через длительное время после контузии, рентгеновского облучения, хронического отравления тринитротолуолом и т. д.). Выяснив характер начала заболевания, надо установить особенности его течения, возможную связь с общими заболеваниями.
При опросе больного обращают внимание также на условия его быта: образ жизни, питание, распорядок дня, режим сна и т. д. Неблагоприятные условия могут явиться причиной заболевания любого органа, в том числе и глаза.
Беседуя с больным, врач постоянно наблюдает за его поведением, вегетативными реакциями, мимикой, жестами, оценивает его психический статус, который играет важную роль как в возникновении, так и в исходе заболевания.
Второй этап уточнения анамнеза лучше проводить после обследования больного, когда поставлен предварительный диагноз. Дополнительный опрос позволяет уточнить наиболее важные моменты в истории болезни и жизни больного, выяснить причину заболевания и характер проводившегося лечения. Семейный анамнез необходим в тех случаях, когда предполагается наследственный характер заболевания. При выяснении этой части анамнеза нужно учитывать разницу между врожденными и наследственными заболеваниями.
НАРУЖНЫЙ ОСМОТР
Наружный осмотр больного проводят- при хорошем дневном естественном или искусственном освещении. Больного усаживают лицом к свету. Врач садится напротив.
В первую очередь осматривают окружающие глазницу части лица, затем определяют состояние и положение век, области слезной железы и слезного мешка, положение глазного яблока в орбите, степень его смещения, ширину глазной щели и состояние оболочек глаза, видимых в пределах глазной щели. При необходимости применяют пальпацию.




Для осмотра соединитель""^ пблппчки гттячя необходимо вывернуть шжи. Нижнее веко выворачивается легко. Больного просят посмотреть вверх. Большим пальцем правой или левой руки, установленным так, чтобы верхушка пальца располагалась у края века, натягивают кожу вниз. Оттягивая то внутренний, то наружный угол, осматривают конъюнктиву века и нижнюю переходную складку. Выворот верхнего века требует большего навыка. Верхнее веко можно вывернуть пальцами обеих__рук. Применяют также стеклянную палочку или векоподъемник, с помощью которого легче осмотреть верхнюю переходную складку. Для осмотра верхнего века больного просят посмотреть__внш^_ Большим пальцем левой руки веко приподнимают кверху и слегка оттягивают кпереди (рис. 25). Большим и указательным пальцами правой руки захватывают ресничный край века. Левую руку освобождают, а правой в этот момент оттягивают веко книзу и кпереди. Вслед за этим большим пальцем левой руки создают кожную складку, которой надавливают на верхний край хряща века, а правой рукой в этот момент заводят кверху нижний край века. Большой палец левой руки фиксирует веко, правая остается свободной для манипуляций. Вместо большого пальца левой руки в качестве рычага может быть использована стеклянная палочка (рис. 26). Для того чтобы лучше осмотреть верхнюю переходную складку, необходимо через нижнее веко слегка надавливать на глазное яблоко кверху. Еще лучше для этих целей использовать векоподъемник. Край векоподъемника ставят на кожу слегка оттянутого книзу века у верхнего края хряща. При этом ручка векоподъемника опущена книзу. Поддерживая и оттягивая ресничный край века другой рукой, исследователь начинает поворачивать ручку векоподъемника кверху, выворачивая при этом конъюнктивальную сторону века (рис. 27).
При патологических процессах в оболочках глазного яблока выворот век, особенно верхнего, необходимо производить очень осторожно.
В норме конъюнктива век бледно.-Р-Оз.ов.Рго цвета, гладкая^
прозрачная, влажная^ ^ррошо_^ид^н_^»сзшо£сосудистой ^ети^ ^9j^B£4iH}ajOT_acejie3J>u^^ вид
желтовато-серых полосок, расположенных перпендикулярно краю века. Конъюнктива глазного яблока прозрачна, в толще ее видны единичные сосуды.
При покраснении глазного яблока, вызванном его раздражением или воспалением, необходимо отличать п о'вер хностную, или кон ъ_jo_Hjs_.T ива 4ц»_н~у-4&,—гиперемию от Гл у jSjoTTb и, или п ejTjr_K_njVH е я ц Ь_ИЛД_(РИГ■ 28). Это име~еТ"очёнь* важное диагностическое значение. При поверхностной инъекции конъюнктива глазного яблока имеет ярко-красный цвет, причем по мере приближения к роговице краснота глаза уменьшается. Хорошо просматриваются отдельные переполненные кровью сосуды, расположенные в конъюн-


ктиве, сеть сосудов передвигается вместе с конъюнктивой, если смещать ее краем века при давлении пальцем.
При перикорнеальной инъекции расширяются передние ресничные сосуды и отходящие от них эписклеральные веточки, которые образуют вокруг роговицы краевую петлистую сеть. Она выражена только вокруг роговой оболочки. Отдельные сосуды ее не видны, так как скрыты матовой эписклеральной тканью и просвечивают в виде ореола сиреневато-фиолетового оттенка вокруг роговой оболочки. По направлению к сводам инъекция убывает, отсюда ее название — перикорне-альная (см. рис. 28, 2).
Поверхностная инъекция сопутствует заболеваниям соединительной оболочки, глубокая характерна для заболеваний роговицы, радужки и ресничного тела, т. е. тех отделов глазного яблока, которые снабжаются кровью веточками передних ресничных сосудов.
При отсутствии жалоб и объективных признаков, свидетельствующих о заболевании слезной железы или слезоотводящих путей, специальное исследование не проводят. При необходимости производят осмотр, пальпацию и функциональные пробы. При помощи пальпации определяют болезненность, припухлость, консистенцию, местоположение орбитальной части железы.
Для исследования функции слезной железы проводят следующую пробу. Берут полоску промокательной бумаги шириной 0,5 см, длиной 3 см. Один конец полоски загибают на 0,5 см и вкладывают в нижний конъюнктивальный свод. Свободный конец свисает по щеке. В норме за 5 мин смачивается 1,5 см полоски, при гипофункции — менее 1,5 см. Метод хорошо выявляет гипофункцию слезной железы.
В случаях нарушения слезоотведения применяют цветную слезно-носовую пробу, пробу с промыванием и рентгенографию с рентгено-контрастными наполнителями. Детально методики описаны в разделе «Заболевания слезных органов».

Исследование глазного яблока начинают с его осмотра. При этом обращают внимание на величину глаза. Она колеблется в зависимости от рефракции. При высокой степени близорукости глазное яблоко обычно увеличено. Иногда можно видеть уплощение области экватора. При ги-перметропии размер глаза небольшой. Увеличение и уменьшение глазного яблока может быть обусловлено болезненным процессом. При этом важно сравнить величину исследуемого глаза с другим. Положение глазного яблока в орбите также подвержено колебаниям. При сильном общем истощении глаза несколько западают, у очень упитанных субъектов из-за повышения тургора тканей орбиты выступают вперед.
При патологических процессах в орбите, таких, как ретробуль-барная гематома, орбитальная эмфизема, новообразования и др., глазное яблоко может резко выстоять из орбиты. Выпячивание глазного яблока называется экзофтальмом, за-падение — энофтальмом. В том и другом случае необходимо определять степень высто-
яния или западения глазного яолока. для этой цели пользунл см нриии-ром экзофтальмометром. Методика исследования называется экзофтальмометрией (рис. 29).
Экзофтальмометр представляет собой градуированную в миллиметрах горизонтальную пластинку, имеющую с каждой стороны по паре перекрещивающихся под углом 45° зеркал. Прибор приставляют плотно к наружным дугам обеих орбит. В нижнем зеркале видна вершина роговицы, в верхнем отражается цифра, указывающая, насколько вершина роговицы отстоит от точки приложения. Обязательно учитывают исходный базис (расстояние между наружными краями орбит), при котором производилось измерение, что очень важно знать при повторных исследованиях в динамике. В норме выстоя-ние глазного яблока составляет 17—19 мм с допустимой разницей 1,5 мм.
ИССЛЕДОВАНИЕ МЕТОДОМ БОКОВОГО ОСВЕЩЕНИЯ
После наружного осмотра применяют метод бокового, или фокального, освещения, который позволяет обнаружить более тонкие изменения склеры, роговой оболочки, передней камеры, радужки (рис. 30).
Исследование производят в затемненной комнате. Для осмотра необходимо иметь настольную лампу и лупу в 13 или 20 дптр. Лампу устанавливают слева и кпереди от больного на расстоянии 50—60 см на уровне его тпзГз. Врач усаживается против больного, отодвигая свои колени вправо, а колени больного — влево. Голову больного слегка поворачивают в сторону источника света. Лупу держат правой рукой на расстоянии?—8 или 5—5,5 см (в зависимости от используемой лупы) от глаза перпендикулярно лучам, идущим от источника света. Таким образом, лучи фокусируются лупой на том участке оболочек глаза, который подлежит осмотру. Благодаря контрасту между ярко освещенным небольшим участком и неосвещенными соседними частями глаза изменения легче улавливаются. Использование бинокулярной лупы позволяет рассмотреть более мелкие детали. При исследовании склеры обращают внимание на ее цвет, ход и кровенаполнение сосудов. В норме склера белого цвета. Краевая петлистая сосудистая сеть не видна. Видны лишь единичные сосуды конъюнктивы, которые придают склере блеск.
При осмотре роговой оболочки устанавливают ее размер, форму, прозрачность, сферичность, зеркальность. Несмотря на прозрачность, нормальная роговая оболочка при боковом освещении выглядит дымчатой. Поверхность ее гладкая, блестящая, зеркальная. Собственных сосудов роговица не имеет.
Сквозь роговицу отчетливо видна передняя камера глаза. Методом бокового освещения выявляют ее глубину, содержимое. Глубина камеры определяется расстоянием между рефлексами на роговице и на радужке. Определять глубину камеры удобнее при осмотре сбоку. Средняя ее глубина 3—3,5 мм. Влага в норме настолько прозрачная, что передняя камера представляется пустой.
При исследовании радужки отмечают ее цвет, рисунок, наличие или отсутствие пигментных включений, состояние пигментной бахромки, ширину и подвижность зрачка. Цвет радужки бывает различным — от светло-голубого до темно-коричневого, что зависит от количества пигмента в ней. Трабекулы и лакуны придают радужке ажурный вид. Ход трабекул радиарный. Глубина и ширина лакун индивидуальна. В радужке отчетливо выделяются зрачковая и ресничная зоны. В ресничной зоне можно разглядеть контракционные борозды, идущие концентрично лимбу. По зрачковому краю имеется коричневая кайма — часть пигментного листка радужки, заходящая на ее переднюю поверхность. Состояние зрачковой каймы является хорошим индикатором старческой и патологической дистрофии.
Область зрачка при боковом освещении кажется черной. Очень важно определить форму, ширину и реакцию зрачков.
В норме зрачок круглый; при патологических состояниях он может быть овальным, фестончатым, эксцентрично, расположенным. В зави-
симости от освещения ширина зрачка колеблется от 2 до 4 мм. Средняя его ширина 3 мм. При ярком освещении зрачок суживается, в темноте расширяется. Ширина зрачка может зависеть от возраста обследуемого, его рефракции, состояния адаптации и многих других факторов. Ширину зрачка можно измерить миллиметровой линейкой. Более точное измерение производят пупиллометром. Не менее важно проверять реакцию зрачка на свет. Различают три вида реакции зрачка: прямую реакцию на свет, содружественную реакцию с другого глаза, реакцию на конвергенцию и аккомодацию. В зависимости от ответной реакции выделяют три вида неподвижности зрачка:
амавротическая неподвижность, при которой отсутствуют прямая реакция на свет и содружественная реакция зрачка с больного на здоровый глаз, но сохраняется содружественная реакция со здорового на больной;
паралитическая неподвижность — отсутствует прямая реакция на свет и содружественная реакция со здорового глаза на больной, но сохраняется содружественная реакция с больного глаза на здоро вый;
рефлекторная неподвижность — отсутствует прямая и содруже ственная реакция зрачка на свет, но сохраняется реакция на конвергенцию и аккомодацию.
Хрусталик при боковом освещении виден лишь при его помутнении.
МЕТОДИКА ИССЛЕДОВАНИЯ ПРОХОДЯЩИМ СВЕТОМ
Проходящим светом исследуют прозрачные среды глаза: роговицу, влагу передней камеры, хрусталик, стекловидное тело. Однако, в связи с тем что роговица и передняя камера доступны исследованию при боковом освещении, проходящий свет используют в основном для исследования хрусталика и стекловидного тела.
Исследование проводят в темной комнате. Источник света находится слева и сзади от больного, на уровне его глаз. Врач, сидящий напротив больного, держит в правой руке офтальмоскоп, приставляет его к своему правому глазу и зеркальцем направляет пучок света в глаз обследуемого (рис. 31), у которого лучше предварительно расширить зрачок. Пучок света, пройдя через прозрачные среды глаза, отразится от глазного дна. Часть отраженных лучей через отверстие офтальмоскопа попадает в глаз врача; зрачок больного при этом «загорается» красным светом. Свечение зрачка основано на законе сопряженных фокусов. Красный цвет обусловливают сосудистая оболочка, наполненная кровью, и пигментный слой сетчатки.
Если на пути светового пучка, отраженного от глаза обследуемого, встретятся помутнения, то в зависимости от формы и плотности они задержат часть лучей и на красном фоне зрачка появятся либо темные пятна, либо полосы и диффузные затемнения. При отсутствии помутнений в роговице и передней камере, что легко установить при боковом освещении, возникающие тени будут обусловливаться помутнениями хрусталика или стекловидного тела. Помутнения в хрусталике неподвижны, при движении глазного яблока они смещаются вместе с ним. Помутнения стекловидного тела нефиксированы, при



Исследование в проходящем свете позволяет определить глубину помутнений в глазу. Для этого пользуются параллаксом, т. е. кажущимся смещением помутнений относительно какой-нибудь точки. В глазу удобно ориентироваться по центральной зоне зрачка. Если помутнение расположено впереди плоскости зрачка (например, в роговице), то при смещении глаза кверху помутнение тоже сместится кверху; при смещении глаза книзу оно сместится книзу относительно зрачка. При локализации помутнения в передних слоях хрусталика оно при смещении глаза остается неподвижным, так как находится в одной плоскости с плоскостью зрачка. Помутнения,, локализованные в глубоких отделах хрусталика, при движении глаза будут смещаться в противоположную сторону. Чем глубже расположено помутнение, тем больше будет амплитуда этих смещений.
ОФТАЛЬМОСКОПИЯ
Исследование проходящим светом позволяет получить лишь отражение от глазного дна. Для того чтобы рассмотреть детали сетчатки, зрительного нерва и хориоидеи, нужно применить офтальмоскопию в обратном или прямом виде.
Офтальмоскопию в обратном виде производят в затемненном помещении с помощью офтальмоскопа, лупы 13,0 дптр (рис. 32) и источника света. Начинающему врачу лучше пользоваться . матовой электрической лампой в 100 Вт, так как она дает меньше бликов.
Источник света помещают так же, как при исследовании проходящим светом, — слева и чуть сзади больного на уровне его глаз. Исследующий садится напротив больного на расстоянии 50—60 см, держит офтальмоскоп в правой руке и приставляет его к своему правому глазу. Для лучшей фиксации зеркало офтальмоскопа слегка упирается в верхний край орбиты. В левую руку врач берет лупу 13,0 дптр.

Направив пучок света в глаз обследуемого и убедившись, что зрачок «загорелся» красным светом, врач ставит лупу перед глазом больного на расстоянии 7—8 см так, чтобы лучи офтальмоскопа шли перпендикулярно к лупе. Для этого лупу удерживают указательным и большим пальцами левой руки за ободок, а мизинцем упираются в надбровную область обследуемого (рис. 33). Выходящие из его глаза лучи, пройдя через лупу, сходятся между офтальмоско-
пом и лупой на расстоянии 7—8 см от последней. Получается висящее в воздухе увеличенное в 4—6 раз обратное изображение тех частей глазного дна, от которых лучи отразились. Смотрящий через отверстие в офтальмоскопе должен видеть это изображение перед лупой. Начинающим это дается не сразу, так как они стараются увидеть картину глазного дна позади лупы. Изображение получается обратное, поэтому все то, что нам кажется лежащим вверху, на самом деле соответствует нижней части обследуемого участка, а то, что лежит кнаружи, соответствует внутренней части видимой области. Ход лучей при офтальмоскопии в обратном виде представлен на рис. 34.
В последние годы в клиническую практику вошел метод непрямой бинокулярной офтальмоскопии (рис. 35), позволяющий видеть объемную картину глазного дна. Набор собирающих линз для такого офтальмоскопа (15,0; 20,0; 30,0 дптр) позволяет видеть в поле зрения как весь задний полюс сразу, так и отдельные его участки с большим увеличением. Бинокулярная непрямая офтальмоскопия может быть применена как во время амбулаторного обследования, так и для контроля глазного дна во время оперативных вмешательств (особенно по поводу отслойки сетчатки).
При офтальмоскопии в обратном виде мы видим не само глазное дно, а его изображение. Для непосредственного осмотра дна глаза применяют офтальмоскопию в прямом виде. Это исследование можно сравнить с рассматриванием предмета через увеличительное стекло. Его заменяют в глазу преломляющие среды (роговица, хрусталик). Офтальмоскопию в прямом виде производят чаще с помощью ручного электроофтальмоскопа, в ручке которого в качестве источника света-помещается маленькая электрическая лампа. Обследующий придвигается с офтальмоскопом как можно ближе к глазу больного и смотрит через зрачок. Осмотр лучше производить через широкий зрачок. Правый глаз больного осматривают правым глазом, левый — левым (рис. 36).
Электроофтальмоскоп снабжен револьверным диском с положительными и отрицательными стеклами разной силы для устранения несоответствия между рефракцией глаз больного и врача. При



 офтальмоскопии
в прямом виде получается увеличение
изображения приблизительно
в 13—16 раз. Оба способа офтальмоскопии
дополняют друг
друга: офтальмоскопия в обратном виде
дает общее представление о
состоянии глазного дна, офтальмоскопия
в прямом виде помогает детализировать
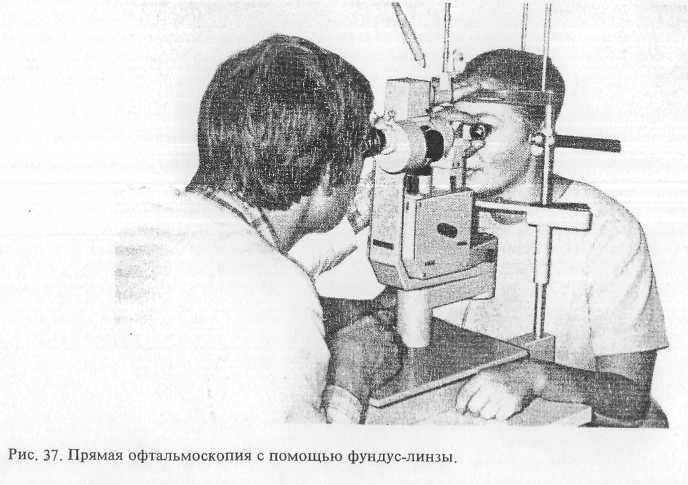
изменения. Прямая офтальмоскопия может
быть также осуществлена
с помощью фундус-линзы
(рис. 37), большим
офтальмоскопом
Гульштранда.
Бинокулярная насадка
позволяет получить стереоскопическое
изображение (рис. 38). Офтальмохромоскопия
— метод, позволяющий изучать изменения
глазного дна с помощью света различного
спектрального
офтальмоскопии
в прямом виде получается увеличение
изображения приблизительно
в 13—16 раз. Оба способа офтальмоскопии
дополняют друг
друга: офтальмоскопия в обратном виде
дает общее представление о
состоянии глазного дна, офтальмоскопия
в прямом виде помогает детализировать
изменения. Прямая офтальмоскопия может
быть также осуществлена
с помощью фундус-линзы
(рис. 37), большим
офтальмоскопом
Гульштранда.
Бинокулярная насадка
позволяет получить стереоскопическое
изображение (рис. 38). Офтальмохромоскопия
— метод, позволяющий изучать изменения
глазного дна с помощью света различного
спектрального
состава. Он разработан А. М. Водовозовым. Осуществляется офтальмохромоскопия с помощью специального электрического офтальмоскопа, в который помещены светофильтры, позволяющие осматривать глазное дно в пурпурном, синем, желтом, зеленом, оранжевом свете (рис. 39). Исследование сходно с офтальмоскопией в прямом виде. Данный метод значительно расширяет дифференциально-диагностические возможности офтальмоскопии.
Независимо от применяемого способа офтальмоскопии осмотр глазного дна производят в определенной последовательности: сначала



Рис. 38. Обследование больного большим безрефлексным офтальмоскопом.
осматривают диск зрительного нерва, затем — область ■ желтого пятна, а потом — периферические отделы сетчатки.
Для того чтобы увидеть диск зрительного нерва при офтальмоскопии в обратном виде, обследуемый должен смотреть немного мимо правого уха врача, если исследуется правый глаз, и на левое ухо исследователя, если осмотру подвергается левый глаз.
ч/ В норме диск зрительного нерва круглый или слегка овальной формы. Цвет его желтовато-розовый, границы четкие. Внутренняя половина диска имеет более насыщенную окраску из-за более обильного кровоснабжения. В центре диска имеется углубление — место перегиба волокон зрительного нерва от сетчатки к решетчатой пластинке. Это углубление носит название физиологической экскавации.
Через центр диска входит центральная артерия сетчатки и уходит центральная вена. Как только основной ствол артерии достигает диска,
верхнюю и нижнюю, каждая из которых в свою очередь делится на височную и носовую. Каждую артерию сопровождает световой рефлекс, исчезающий при повороте зеркала. Вены повторяют ход артерий. Калибр артерий и вен в соответствующих стволах имеет соотношение 2:3. Вены всегда шире и темнее артерий. Несколько ниже и темпоральнее зрительного нерва, на расстоянии в два диаметра диска от него, рас-
полагается желтое пятно. Обследующий видит его тогда, когда больной смотрит прямо в офтальмоскоп. Желтое пятно имеет вид темного горизонтально расположенного овала. У молодых людей эта область окаймлена световой полоской — макулярным рефлексом. Центральной ямке, имеющей еще более темную окраску, соответствует фовеальный рефлекс. При вращении офтальмоскопа рефлексы меняют свое положение. Глазное дно у разных людей имеет различные цвет и рисунок, что зависит от насыщенности пигментом пигментного эпителия сетчатки и мелансодержа-щих клеток хориоидеи (см. рис. 19).
БИОМИКРОСКОПИЯ
Для исследования как переднего, так и заднего отрезка глаза широко используют щелевую лампу, или биомикроскоп. Щелевая лампа представляет собой комбинацию интенсивного источника света и бинокулярного микроскопа (рис. 40). С помощью этого прибора можно видеть детали строения тканей в живом глазу.
В отличие от обычного бокового освещения при биомикроскопии можно менять качество освещения и увеличение от 5 до 60 раз. Различают четыре способа освещения:
исследование при пря мом фокальном освещении позволяет судить о степени общей непрозрачности биологического объекта и структурной неоднородно сти по ходу оптического среза;
при непрямом фокаль ном освещении изучают зо ну вблизи освещенного фо кальным светом участка. Некоторые детали стру ктуры при этом удается видеть лучше, чем при пря мом освещении;
3—1106

при прямом диафаноскопическом просвечивании структуру тканей изучают в отраженном, рассеянном луче света. Объект виден на светлом, опалесцирующем фоне, поэтому вид «прозрачных» и «непро зрачных» участков прямо противоположен тому, который наблюдается при прямом фокальном освещении;
при непрямом диафаноскопическом просвечивании осматривают участок выхода отраженного пучка света.
При каждом из этих видов освещения можно пользоваться двумя приемами:
а) исследование в скользящем луче позволяет улавливать неровности рельефа (фасетки роговицы, инфильтраты);
б) исследование в зеркальном поле также помогает изучить рельеф поверхности, но при этом выявляются небольшие неровности и шерохо ватости.
Голову больного устанавливают в специальную подставку с упором подбородка и лба. Осветитель, микроскоп и глаз больного должны находиться на одном уровне. Специальная диафрагма на осветителе позволяет менять ширину световой щели. Световую щель фокусируют на ту ткань, которая подлежит осмотру. Тонкий, большой силы световой пучок позволяет получить оптический срез на полупрозрачных и прозрачных тканях. При этом выявляются тончайшие изменения их структуры. Например, оптический срез роговицы позволяет видеть ее толщину, неоднородность оптической плотности разных ее слоев, вид и ход нервных веточек, мельчайшие отложения на задней поверхности роговицы. При исследовании краевой петлистой сосудистой сети и сосудов конъюнктивы можно наблюдать ток крови в них. Отчетливо видны различные зоны хрусталика. При его патологии, например, можно видеть расслоение хрусталиковых волокон — пластинчатую диссоциацию. При офтальмобиомикроскопии выявляются тонкие изменения глазного дна. Осмотр хрусталика, стекловидного тела и глазного дна удобнее производить при расширенном зрачке. С этой целью рекомендуется применять слабые мидриатики (1% раствор амизила).
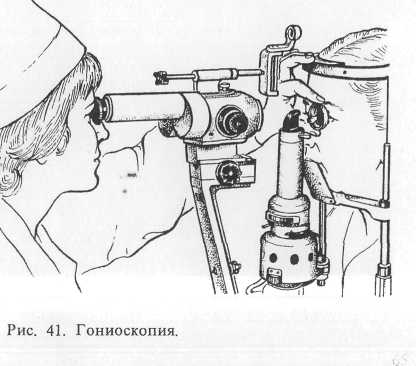
гониоскопия
Гониоскопия — метод осмотра угла передней камеры, скрытого за полупрозрачной частью роговицы. Гониоскопию осуществляют с помощью гониоскопа и щелевой лампы (рис. 41). Известны различные модели гониоскопов: гонлолинза Гольдмана, гониоскопы Ван-Бой-нингена, Краснова, Зарубина и др. (рис. 42).
С помощью гониоскопа, представляющего собой систему зеркал, можно видеть особенности структуры угла передней камеры: корень радужки, переднюю полосу ресничного тела, склеральную шпору, к которой прикрепляется ресничное тело, корнеосклеральную трабекулу, венозную пазуху склеры, или шлеммов канал, определить степень открытия угла, что очень важно при диагностике формы глаукомы. Наконец, можно обнаружить патологические включения: инородное тело, экзогенный пигмент, наличие крови, эксфолиации, опухоли корня радужки и ресничного тела и т. д.

ДИАСКЛЕРАЛЬНОЕ ПРОСВЕЧИВАНИЕ, ИЛИ ДИАФАНОСКОПИЯ
При обследовании больного офтальмоскопом пучок света направляют внутрь глаза через зрачок. Однако можно направить свет в глаз через склеру. Для этого пользуются склеральной лампой, или диафаноскопом (рис. 43, 44), который дает концентрированный пучок света достаточной силы. Если кончик конуса диафаноскопа приложить к склере, то лучи, пробивая склеру, проникают внутрь глаза и зрачок начинает светиться красным светом. Исследование производят в хорошо затемненном помещении после нескольких минут адаптации к темноте. Глаз обследуемого анестезируют 0,25% раствором дикаина. Диафаноскопическое исследование производят при внутриглазных опухолях, исходящих из сосудистого тракта. Если кончик диафаноскопа попадает в область проекции опухоли, то свет поглощается ею и не проникает в глаз, зрачок в этом случае светиться,не будет. Перемещая диафаноскоп по склере, можно определить границы опухоли. Не наблюдается свечение зрачка и при больших скоплениях крови в стекловидном теле (гемофтальм), в то время как катаракта не служит препятствием для пучка света, исходящего из диафаноскопа.
ИССЛЕДОВАНИЕ ВНУТРИГЛАЗНОГО ДАВЛЕНИЯ
Ориентировочно внутриглазное давление можно исследовать методом пальпации. Для этого больного просят посмотреть вниз. Указательные пальцы обеих рук помещают на глазное яблоко и через веко поочередно надавливают на него. При этом ощущается флюктуация разной степени. О высоте внутриглазного давления судят по плотности, податливости склеры. Различают четыре степени плотности глаза: Тн— нормальное давление, Т+1— глаз умеренно плотный, Т+2— глаз очень плотный, Т+3— глаз тверд, как камень. При понижении внутриглазного давления различают три степени гипотонии: T-i— глаз мягче нормы; Т_2— глаз мягкий; Т_3— глаз очень мягкий, палец почти не встречает сопротивления.
В настоящее время пальпаторный метод применяют только в тех
случаях, когда нельзя провести инструментальное исследование, при
изменениях роговой оболочки, ранениях роговицы, после глазных
операций и т. д. Во всех остальных случаях используют
тонометрию.
В Советском Союзе пользуются отечественным аппланационным тонометром Маклакова, предложенным в 1884 г. Тонометр Маклакова представляет собой полый металлический цилиндр высотой 4 см. Основания цилиндра расширены и снабжены площадками из молочно-белого стекла диаметром 1 см. При помощи ручки-ухватика цилиндр можно держать в вертикальном положении. Масса груза 10 г. Перед измерением груз протирают спиртом, затем сухим стерильным тампо-
ном. На площадки наносят тонким слоем специально приготовленную густую краску (колларгол, метиленовый синий, бисмарк коричневый, растертые на глицерине).
Больного укладывают на кушетку лицом вверх, в конъюнктивальный мешок дважды с интервалом 2—3 мин инсталлируют 0,25% раствор дикаина. Больному предлагают смотреть на фиксированную точку так, чтобы груз при опускании пришелся на центр роговицы. Левой рукой исследователь придерживает веки, а правой устанавливает тонометр на глаз, опуская при этом поддерживающую ручку на половину высоты цилиндра (рис. 45). Груз оказывает давление на глаз (Pj P), роговица сплющивается (Т). На месте соприкосновения площадки груза с роговицей краска снимается. На площадке остается лишенный краски диск (рис. 46). Отпечаток переносят на слегка смоченную спиртом бумагу. По диаметру диска судят о величине внутриглазного давления. Чем меньше диск, тем выше давление, и, наоборот, чем больше диаметр диска,^гем_ниже_давление. Для перевода линейных вычислении в миллиметры ртутного столба ~С. С. Головин предложил специальную таблицу. В норме внутриглазное давление находится в пределах 18—26 мм рт. ст. Позднее Б. Л. Поляк, используя расчетные данные С. С. Головина, перенес их на измерительную линейку, которая позволяет сразу получить ответ в миллиметрах ртутного столба (рис. 47). Эту линейку используют и при эластотонометрии.
Метод эластотонометрии предложен В. П. Филатовым и С. Ф. Кальфой. Они взяли за основу принцип тонометра Маклакова, но предложили измерять внутриглазное давление последовательно грузами массой 5; 7,5; 10 и 15 г (рис. 48). Полученные тонометрические . данные наносят на систему координат: по линии абсцисс — массу груза тонометра, по линии ординат — соответствующее ей внутриглазное давление. Линия, соединяющая показатели, полученные при использовании четырех грузов, называется эластотонометри-ческой кривой. Характер кривой отражает индивидуальную реакцию глаза на воздействие грузов различной массы. Имея


/ — кривая при нормальном внутриглазном давлении; 2 — кривая укороченного типа; 3 — кривая с высоким началом; 4 — удлиненный тип кривой; 5 — эласто-кривая с изломом.
определенные вариации в норме, эластотонометрическая кривая резко меняется при ряде патологических состояний. Начало эластотоно-метрической кривой в норме соответствует 21 мм рт. ст., конец не превышает 30 мм рт. ст. Учитывают не только размах кривой, но и ее излом (рис. 49).
Для измерения и регистрации внутриглазного давления применяют тонографы. При помощи тонографии можно получить количественную характеристику продукции и оттока внутриглазной жидкости.
Существуют различные конструкции тонографов. Наиболее широкое распространение получили отечественные тонографы конструкции А. П. Нестерова и соавт., А. Я. Бунина, А. И. Дашевского.

При тонографии датчик тонографа устанавливают на роговицу исследуемого глаза и удерживают в этом положении 4 мин. Для того чтобы веки не смыкались и не возникало помех, используют различной формы векорасшири-тели. В течение 4 мин, пока датчик давит на роговицу, происходит постепенное снижение внутриглазного давления вследствие вытеснения водянистой влаги из глаза. Тонометрические изменения регистрируют электронным тонографом (рис. 50). На основании графической регистрации производят расчет.
Выявляют в основном два показателя — коэффициент легкости оттока (С) и минутный объем влаги (F). Коэффициент С показывает, какое количество жидкости в кубических миллиметрах оттекает за 1 мин на 1 мм рт. ст. фильтрующего давления, F характеризует количество внутриглазной жидкости, продуцируемой в глазу за 1 мин.
У здоровых людей коэффициент легкости оттока колеблется от 0,14 до 0,60 мм3/мин на 1 мм рт. ст. (в среднем 0,28—0,33 мм3/мин). Минутный объем жидкости в среднем равен 1,9—2,2 мм3/мин и в норме не превышает 4—4,5 мм3/мин.
Широкое распространение получили методы упрощенной тонографии с помощью эластотонометра Филатова — Кальфа.
В практической работе используют компрессионно-тонометрические приборы. Широкое распространение получила проба Вургафта. После тонометрии глаз сдавливают специальным склерокомпрессором или офтальмодинамометром (50 г) в течение 3 мин. Затем вновь производят тонометрию. Во время компрессии часть водянистой влаги выдавливается из глаза и объем глазного яблока уменьшается. Изменение объема глаза (AV), как и коэффициент С при тонографии, характеризует легкость оттока внутриглазной жидкости. Величину AV устанавливают по данным начальной и конечной тонометрии по специальным таблицам. В норме среднее значение AV равно 13 мм3, минимальное — 8 мм3.
Из компрессионно-тонометрических проб наиболее простым и достаточно эффективным является тест, предложенный А. П. Нестеровым и Э. К. Чурбановой. В течение 3 мин глаз сдавливают пальцем через веко под надбровной дугой. Сила давления равна примерно 30—70 г. Ее нетрудно проверить на собственном глазу. Давление меньше 30 г почти не ощущается глазом, а больше 70 г вызывает неприятные ощущения. До и тотчас после компрессии производят тонометрию. В здоровых глазах внутриглазное давление снижается более чем на 15% от исходной величины. Результаты теста можно оценивать и в объемных единицах по Вургафту, используя те же диагностические критерии.


Роговая оболочка обладает высокой чувствительностью. При различных патологических состояниях ее чувствительность может снижаться или полностью исчезать. Для ориентировочной проверки чувствительности роговицы применяют влажный ватный тампон, свернутый в очень тонкий жгутик. Больного просят широко открыть глаза, ватным жгутиком касаются сначала центрального отдела роговицы, затем в 4 точках по периферии. С помощью этого метода выявляют грубые нарушения чувствительности. Для более тонких исследований используют алгезиметры, приготовленные из человеческого волоса. По А. Я. Самойлову, используют волоски с силой давления 0,3; 1 и 10 г на 1 мм2 поверхности роговицы. Прикосновение производят, в 13 точках. В норме волосок в 0,3 г/мм2 ощущается в 7—8 точках, 1 г/мм2 — в 11—12 точках, а волосок 10 г/мм2 может вызывать не только чувство прикосновения, но и болевые ощущения.
ЭХ ООФТАЛЬМОГРАФИЯ
В настоящее время в офтальмологической практике с успехом применяют метод ультразвуковой диагностики. Внедрению этого метода способствовали успехи радиоэлектроники и акустики. Неоценимую помощь ультразвук оказывает при диагностике заболеваний глаз, особенно в тех случаях, когда нарушена прозрачность оптических сред.
Из-за помутнений оптических сред глазного яблока, наблюдаемых при многих глазных заболеваниях, диагностическая ценность методик, основанных на использовании свойств светового луча, существенно снижается. Данные рентгенологического обследования также не всегда удовлетворяют офтальмологов, поскольку большая часть содержимого орбиты в норме рентгеноконтрастна.
Ультразвуковые колебания довольно легко проникают в биологические ткани независимо от их оптических характеристик, при этом они отражаются и преломляются по законам геометрической оптики на границах сред с различными акустическими характеристиками, а также рассеиваются и поглощаются. Эти свойства ультразвука позволили использовать его с диагностической целью.
В настоящее время имеется большое количество методик диагностики, использующих ультразвуковые колебания. В офтальмологии наиболее широкое распространение получила самая простая разновидность — А-метод ультразвуковой эхографии, проводимой с помощью аппарата Эхо-21 (рис. 51).
При проведении этого исследования в глазное яблоко излучается короткий ультразвуковой импульс в виде узкого луча. Встречаясь с такими препятствиями, как поверхности роговицы, капсулы хрусталика, сетчатая и сосудистая оболочки, элементы ретробульбарных структур, ультразвук частично отражается от них. Отраженные колебания воспринимаются приемоизлучающим зондом аппарата, и на экране электронно-лучевой трубки появляется эхограмма — график зависимости отражающих свойств исследуемого органа от расстояния до зонда.
Рис. 51. Эхоофтальмограф ЭХО-21.
Такие заболевания глаза и орбиты, как новообразования, отслойка внутренних оболочек, гемофтальм, патология хрусталика, инородные тела и др., вызывают характерные изменения нормальной эхограммы, что и позволяет их диагностировать.
К достоинствам А-метода относится возможность точного измерения внутриглазных дистанций, что имеет значение при дифференциальной диагностике в процессе динамического наблюдения за ростом новообразования, развитием субатрофии глазного яблока, а также при сборе данных для расчета необходимой оптической силы интраоку-лярной линзы.
В нашей стране создано устройство для ультразвуковой серийной эхографии глаза и орбиты, являющееся дальнейшим развитием аппаратуры А-типа. Оно отличается улучшенной системой представления диагностической информации и позволяет более полно и точно диагностировать многие заболевания органов зрения (рис 52).
В-метод эхографии — более сложная методика, позволяющая оценить форму, размеры и топографию патологического очага. Аппаратура для В-эхографии также содержит импульсный эхоблока-тор, однако снабжена устройством автоматического или ручного изменения положения ультразвукового луча в пространстве. На экране электронно-лучевой трубки изображается радиальный срез исследуемого органа, а информация об отражающих свойствах элементов органа передается различной яркостью свечения экрана.
Существуют приборы С-типа для ультразвуковой диагностики, позволяющие получать объемные, трехмерные изображения содержимого орбиты и использующие в работе, например, принцип голографии. Однако из-за сложности конструкции и несовершенства элементной

Все ультразвуковые диагностические методики, применяемые в офтальмологии, отличаются простотой технического исполнения, высокой информативностью и безопасностью для больного, что позволяет применять их многократно, в любой необходимый для врача момент.
ЭЛЕКТРОРЕТИНОГРАФИЯ
Электроретинография используется как дополнительный метод диагностики при различных заболеваниях сетчатки. В сетчатке в результате воздействия света возникают электрические потенциалы. Регистрация поте-
нциалов может оыть произведена с помощью радиоусилительнои аппаратуры при стандартных условиях записи.
Электрод, впаянный в контактную линзу, накладывают на глаз, затем производят вспышку импульсной лампы значительной интенсивности и малой длительности (вспышка имеет смешанный спектральный состав). После вспышки — 5—7-минутная темновая адаптация и регистрация.
Графическая запись потенциалов называется электроретинограммой. Она имеет сложную форму, в которой различают волны cij, а2, х, Ь, с. Волны at и х возникают в колбочковой системе сетчатки, а 2 и b — в палочковой системе, ас — в слое пигментного эпителия.
ОФТАЛЬМО ДИНАМОМЕТРИЯ
Офтальмодинамометрия, или тоноскопия, — это специальный метод исследования, который позволяет определить кровяное давление в центральной артерии сетчатки, что имеет важное диагностическое значение при различных видах местной и общей сосудистой патологии.
Метод основан на следующем принципе. Если искусственно повышать внутриглазное давление и при этом производить офтальмоскопию, то можно наблюдать сначала появление артериального пульса в центральной артерии сетчатки, затем его исчезновение.
Пульс центральной артерии сетчатки возникает в момент выравнивания внутриглазного и артериального давления. Эта фаза соответствует диастолическому давлению. При дальнейшем повышении внутриглазного давления артериальный пульс исчезает (фаза систолического давления). Для офтальмодинамометрии используют прибор офтальмодинамометр (рис. 53). Повышения внутриглазного давления добиваются путем надавливания датчиком прибора на глазное яблоко в области прикрепления наружной прямой мышцы. Диастолическое и систолическое давление регистрируют по шкале прибора.
ФЛЮОРЕСЦЕНТНАЯ АНГИОГРАФИЯ
Флюоресцентная ангиография представляет собой метод объективной фоторегистрации контрастированных флюоресцеином сосудов глазного дна. В основе метода лежит способность флюоресцеина давать яркое свечение в лучах поли- или монохроматического света.
С целью контрастирования сосудов сетчатки в кубитальную вену предплечья вводят стерильный апирогенный раствор натриевой соли флюоресцеина. Краситель, распространяясь с током крови по всему организму, через 9—10 с поступает в глаз. Для наблюдения и регистрации явления флюоресценции служат специальные аппараты — ретинофоты (рис. 54), позволяющие в течение короткого отрезка времени сделать ряд высококачественных серийных фотоснимков глазного дна.
У здоровых лиц не представляется возможным наблюдать циркуляцию флюоресцеина в сосудах сосудистой оболочки ввиду наличия пигментного эпителия и мелансодержащих клеток, в то время как при последовательном заполнении сосудов сетчатки можно выделить артериальную, капиллярную и венозную фазы общей продолжительностью 2—4 мин (рис. 55).
Флюоресцентная ангиография является ценным дифференциально-диагностическим методом исследования при заболеваниях внутренних оболочек глаза и зрительного нерва.
МЕТОДИКА ИССЛЕДОВАНИЯ ГЛАЗ У ДЕТЕЙ
Осмотр глаз у детей по обычной методике осуществить трудно, особенно если заболевание сопровождается блефароспазмом. Для этого используют следующий прием: медицинская сестра берет ребенка к себе на колени, садится напротив врача, укладывает ребенка так, чтобы его голова была зажата между коленями врача, а .спина лежала на коленях у сестры. Одной рукой она удерживает и прижимает ноги ребенка к себе, другой оттягивает и придерживает руки. Выворот век у детей младшего возраста производится легко. Для этого достаточно слегка нажать на веки и, оттянув, сместить их навстречу друг другу. Для осмотра переднего отрезка глазного яблока за веки (после предварительной анестезии) заводят векоподъемники. Далее осмотр производят по описанной методике (рис. 56).

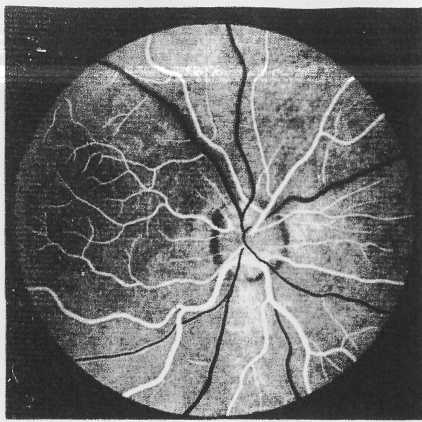

Рис. 56. Методика исследования глаз у детей.
Исследование глубоких отделов глазного яблока у детей младшего возраста удобнее осуществлять с помощью электрического офтальмоскопа.
ПОСЛЕДОВАТЕЛЬНОСТЬ ОБСЛЕДОВАНИЯ БОЛЬНОГО С ЗАБОЛЕВАНИЕМ ОРГАНА ЗРЕНИЯ
I. Паспортная часть.
II. Основные жалобы больного.
Анамнез болезни. i
Анамнез жизни.
V. Status praesens ( по системам).
VI. Status localis (пишется подробно, для каждого глаза отдельно, заполняется в опре деленной последовательности):
острота зрения и рефракция;
цветоощущение;
положение глазных яблок в орбите, подвижность их-
глазная щель; положение и состояние век, край века —рост ресниц, форма и поло жение заднего ребра века;
слезопроводящий аппарат: слезные точки — величина, положение их, состояние слезного мешка;
конъюнктива век — цвет, гладкость, толщина, отделяемое; конъюнктива глазного яблока, прозрачность, полулунная складка, слезное мясцо;
склера, ее цвет; инъекции глаза — конъюнктивальная, перикорнеальная, смешанная;
роговица — форма, размер, прозрачность, гладкость, блеск, чувствительность;
передняя камера— глубина, прозрачность влаги;
радужка — цвет, рисунок, состояние зрачка, форма, размер и подвижность его;
ресничное тело — чувствительность глазного яблока при пальпации;
хрусталик — положение, прозрачность;
стекловидное тело, его прозрачность;
глазное дно (диск зрительного нерва, его цвет, контуры, состояние сосудов, желтое пятно, периферия сетчатки);
внутриглазное давление;
поле зрения;
^
43)
темиивАЯ адаиыцыя
(если необходимо для диагностики). ■h.
7Г7 } л/У ^
.
По окончании обследования ставят предварительный диагноз, проводят дифференциальную диагностику и устанавливают окончательный диагноз с указанием рекомендуемого лечения.
