
В данном реферате предлагаю рассмотреть каждый из возможных вариантов периодонтитов по следующему плану:
-
Этиология
-
Патогенез
-
Жалобы пациента
-
Дифференциальная диагностика
-
Anamnesis morbi
-
Anamnesis vitae
-
Status localis
-
Дополнительные методы диагностики
-
Ретгенография
-
Компьютерная томография
-
Редко – анализ крови, мочи
-
Лечение
-
Показания, противопоказания по каждому методу
-
Консервативные методы
-
Хирургические методы
-
Рекомендации пациенту ( общие для всех классов периодонтита, поэтому будет дано в конце, как общий заключительный этап лечения)
Классификация.
Хронический периодонтит
-
Фиброзный 2. Грануляционный 3. Гранулирующий 4.Обострение
хронического
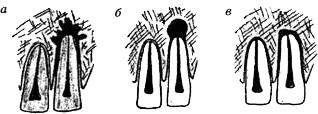
А) Гранулирующий Б) Гранулематозный В) Фиброзный
Хронический периодонтит
Апикальный Маргинальный
Причины развития периодонтита:
-
Глубокий кариес
-
Наличие дентиклей в пульпе
-
Ошибки в энтодонтическом лечении
-
Недопломбированный основной канал(ы)
-
Выталкивание пломбировочного матерьяла заапикально
-
Неверно проведенная диагностика – не обнаружены дополнительные каналы.
-
Выталкивание инфицированной пульпы заапикально
-
Отлом инструмента в канале
-
Перфорация стенки корня
-
Нерациональное использование дивитализирующих паст
-
Ожог пульпы
-
Нерациональное протезирование
-
Перелом корня зуба
-
Травма, вывих зуба
Этиология.
Ничем не отличается от этиологии острого периодонтита, то есть периодонтит в подавляющем большинстве случаев имеет инфекционное происхождение и возникает под влиянием неспецифических возбудителей, чаще всего стафилококков, воздействующих самостоятельно или в сочетании с другой микрофлорой. Большое внимание уделяют анаэробным стрептококкам и бактероидам, которые были обнаружены при бактериологическом исследовании корневых каналов и гранулем. Среди аэробов наиболее часто встречались золотистый и эпидермальный стафилококки, реже стрептококк, кишечная и синегнойная палочки, протей. Грамотрицательные анаэробы (вейлонеллы, бактероиды) и грамположительные анаэробы (эубактерии) находились только в ассоциативных связях с аэробными микробами. Таким образом основную роль в развитии периодонтитов играют представители нормальной микрофлоры человека. Причем вирулентости микрофлоры придается меньшее значение, чем влиянию на околоверхушечные ткани эндотоксина, образующегося при повреждении оболочки грамотрицательных бактерий, что ведет к образованию биологически активных продуктов, усиливающих проницаемость сосудов.
Инфекция проникает в периодонт через корневой канал (входными воротами являются твердые ткани зуба), дно десневого кармана,
гематогенным и лимфогенным путем (что, по изученным мной источникам, предпологается в теории, но на практике убедительно не доказанны).
Патогенез.
Микроорганизмы попадают в ткань пульпы зуба через кариозную полость. Если эти микроорганизмы лишены патогенных свойств, то первый контакт их с тканями пульпы, возможно, не будет сопровождаться развитием выраженной воспалительной реакции. Однако проникновение продуктов жизнедеятельности
микроорганизмов по системе лимфатических сосудов в регионарны лимфатические узлы, с последующей их фиксацией иммунокомпетентными клетками, уже на этой фазе развития патологического процесса может сопровождаться выработкой антител и сенсибилизацией организма. Новое поступление тех же непатогенных микробов в ткань пульпы сенсибилизированного
организма может сопровождаться развитием аллергического воспаления. В ряде случаев проникновению микроорганизмов предшествует возникновение сенсибилизации организма к идентичной микрофлоре какого-либо другого инфекционного очага, и уже первое внедрение микробов в пульпу зуба может сопровождаться развитием аллергического воспаления.
Изменения в десне (По данным А.А. Тимофеева – 2002 год)
Выявлено, что у больных с хроническим периодонтитом, длительность которого измеряется от 1 месяца до 1 года, при микроскопическом исследовании в поверхностных слоях многослойного плоского эпителия десны отмечены очаговая оксифилия и пикринофилия клеток. Это свидетельствует о начинающихся дистрофических изменениях в эпителии. На отдельных участках слизистой оболочки обнаруживаются эпителиальные клетки с явлениями вакуольной
дистрофии. Вакуолизированные клетки в большинстве своем не содержат ядер, увеличены в объеме, деформированы, местами сливаются между собой, образуя участки слизистой оболочки с гидропическим превращением эпителия. Встречаются поверхностные дефекты эпителия эрозии, выполненные некротическим детритом или фиброзным экссудатом с колониями микробов. Эрозии отграничиваются дистрофически измененным эпителием (вакуолизированным или окрашивающимся оксифильно) или эпителием с пикнотичными ядрами, а местами и полностью подвергшимся некрозу.
У больных хроническим периодонтитом, продолжающимся более 1 года, при микроскопическом исследовании определяются такие же изменения, как и у больных предыдущей группы. Эти изменения дополняются дефектами слизистой оболочки в виде язв , дном которых является грануляционная ткань, а боковые поверхности отграничиваются измененным эпителием.
Вокруг язв наблюдались так называемые воспалительные разрастания эпителия, являющиеся результатом патологической регенерации. На фоне воспалительной лимфогистиоцитарной инфильтрации и разрастания грануляционной ткани тяжи эпителия врастали довольно глубоко в субэпителиальные ткани десны. Свежие язвы были заполнены некротическим детритом или фибринозным экссудатом с колониями микробов. Вблизи язв в толще эпителиального покрова можно обнаружить микрокисты , нередко многокамерные. Под ними отмечалась дискомплексация эпителия, а субэпителиально – разрастания грануляционной ткани, по бокам они были отграничены уплотненным многослойным эпителием.
По мнению Тимофеева, что морфогенетически кисты возникают от слияния погибших вакуолизированных клеток эпителия.
