
- •- И 3 типа костеобразования.
- •Стадии сращения перелома трубчатой кости в условиях неполного обездвижения отломков:
- •Сращений губчатой кости
- •Течение репаративного процесса в типичных клинических ситуациях
- •Изменения кровоснабжения кости при использовании современных способов остеосинтеза
- •Внутрикостные штифты.
- •Нарушение сращения переломов
Стадии сращения перелома трубчатой кости в условиях неполного обездвижения отломков:
– 1) непосредственная местная тканевая реакция на травму (сосудистая, пролиферация клеток);
– 2) фиксация отломков путем образования главным образом периостальной мозоли;
– 3) период собственно сращения отломков: образование интермедиарной мозоли с постепенной регрессией периостальной и эндостальной;
– 4) период функциональной адаптации кости (путем длительной ее перестройки).
Активность репаративных проявлений и конечные сроки консолидации перелома зависят:
– от общего состояния организма больного,
– его возраста,
– характера травмы,
– вида перелома и его локализации,
– степени точности сопоставления фрагментов и прочности их фиксации.
– На процессы репаративного остеогенеза и в конечном счете на сроки заживления перелома влияют: точность сопоставления фрагментов поврежденной кости, прочность их фиксации (степень обездвиживания фрагментов) и удержания их на время, необходимое для сращения.
При плотном контакте концов фрагментов и их устойчивой неподвижности:
– уменьшаются циркуляторные и некротические нарушения,
– быстрее восстанавливается кровоснабжение в области перелома и возникает клеточная пролиферация с образованием костного межклеточного вещества.
– При этом между фрагментами практически отсутствуют условия для развития хондроидной ткани, и процесс срастания перелома протекает более благоприятно, по типу первичного заживления костной раны.
Примерные сроки сращения переломов:
– лопатки и ключицы — 4 нед,
– ребра — 3 нед,
– диафиза плечевой кости и костей предплечья – 3-4 м.,
– костей запястья — 4 нед — 3— 6 мес,
– пястных костей — 4 — 5 нед,
– фаланг пальцев — 3 нед,
– шейки бедренной кости — 6— 8 мес,
– диафиза бедра — 4 мес,
– костей голени — 3 — 5 мес,
– лодыжек— 1,5 — 2,5 мес,
– костей пред плюсны и плюсны — 4— 8 нед,
– фаланг пальцев стопы — 2—3 нед,
– таза — от 3 — 4 до 7— 8 нед,
– остистых и поперечных отростков позвоночного столба — 4 — 5 нед, дуг и тел позвонков — 3— 4 мес
Правильное понимание физиологического значения разных отделов костной мозоли очень важно для клиницистов.
– Так, при функциональных методах лечения переломов необходимо иметь в виду, что в период образования периостальной мозоли не следует нагружать конечность до образования достаточно крепкой интермедиарной мозоли, так как механическая нагрузка для периостальной мозоли не физиологична, не адекватна ее строению и функции.
Сращений губчатой кости
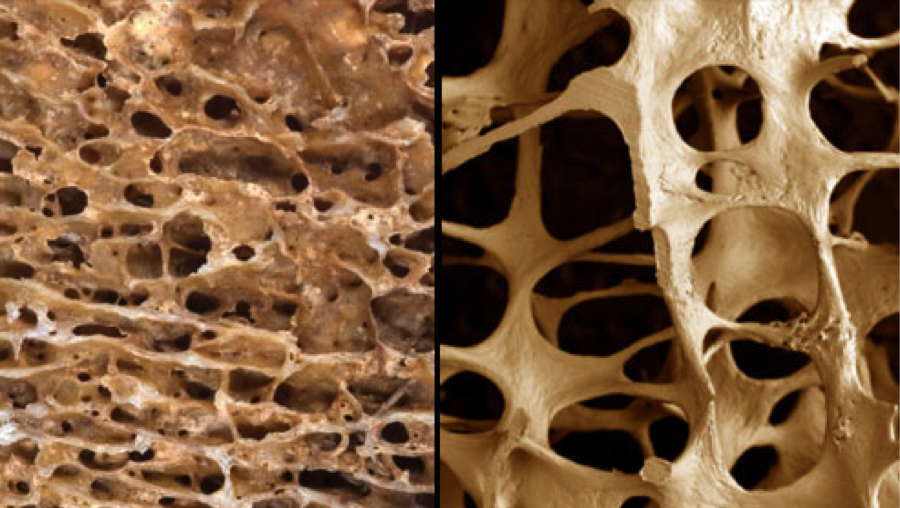
Заживление переломов губчатых костей и губчатых отделов длинных костей требует иных условий.
– В губчатой кости основное механическое значение Принадлежит не кортикальному слою, а сети костных балок.
– Перелом губчатой кости сопровождается массовыми переломами их.
Восстановление целости такой кости может произойти лишь за счет восстановления целости балочной сети, т. е. за счет сращения между собой костных балок путем образования между ними множественных эндостальных костных мозолей.
Это может осуществиться при условии максимального их сближения, что и имеет место при вколоченных переломах, и при сколачивании отломков — при компрессионном остеосинтезе.
– Поскольку балки располагаются в эндостальных пространствах, источником регенерации костной ткани, спаивающей сломанные костные балки, и будет эндостальная ткань, а не периостальная
При таком переломе сломанные костные балки сближаются и спаиваются друг с другом, обычно по десмальному типу, без участия хрящевой ткани, так же, как это происходит при микропереломах. Такого же эффекта при переломах губчатых костей хирург достигает компрессионным остеосинтезом.
– Поэтому при эпифизарпых переломах и при переломах губчатых костей вполне показан именно компрессионный остеосинтез (с взаимодавлением отломков).
Заживление перелома не только местный процесс. Оно сопровождается общей реакцией организма, именуемой синдромом перелома (Cartier e. а., 1960).
– Это выражается в изменениях минерального обмена и мобилизации минеральных солей из различных отделов скелета.
– По А. В. Русакову (1941), окостенение мозоли не может быть обеспечено местными ресурсами, т. е. солями извести, поступающими из рарефицирующихся к трехнедельному сроку после перелома концов отломков.
– Эти соли поступают из отдаленных от области перелома отделов скелета (Urist, 1942).
– Иными словами, на перелом реагирует костная система в целом, а не только поврежденный орган.
Схема стадии сращения перелома
1) непосредственная местная тканевая реакция на травму (сосудистая, пролиферация клеток);
2) фиксация отломков путем образования главным образом периостальной мозоли;
3) период собственно сращения отломков: образование интермедиарной мозоли с постепенной регрессией периостальной и эндостальной;
4) период функциональной адаптации кости (путем длительной ее перестройки).
Активность репаративных проявлений и конечные сроки консолидации перелома зависят
от общего состояния организма больного,
его возраста,
характера травмы,
вида перелома и его локализации,
степени точности сопоставления фрагментов и прочности их фиксации.
Факторы, влияющие на заживление переломов
На процессы репаративного остеогенеза и в конечном счете на сроки заживления перелома влияют:
точность сопоставления фрагментов поврежденной кости,
прочность их фиксации (степень обездвиживания фрагментов)
и удержания их на время, необходимое для сращения.
Значения общей реакции организма на перелом проявляется в разнице темпа его заживления у молодых здоровых лиц и в старческом возрасте, что обусловливается различиями обмена веществ.
Акцент на первостепенном значении создания условий, нормализующих обмен веществ у больных с переломом, особенно у пожилых людей.
Это в значительной степени достигается применением метода остеосинтеза, позволяющим
резко сократить сроки постельного содержания,
дать больным возможность двигаться уже в ранние сроки после перелома, не нарушая иммобилизации отломков, что несомненно способствует снижению посттравматических сдвигов в организме больных с переломами костей.
Положение о том, что заживление перелома совершается при участии организма в целом, всегда необходимо иметь в виду как при лечении перелома.
Недооценка этого факта ведет к тому, что врачи все свое внимание сосредоточивают на местном процессе
и склонны тратить большие усилия на управление регенеративным процессом путем введения в область перелома различных веществ: солей кальция, фосфора, белков и др., а также путем местного применения физических, тепловых процедур и т. д.
Надо согласиться с Г. И. Лаврищевой, которая указывает, что сокращение сроков сращения перелома при применении устойчивого остеосинтеза достигается
не стимуляцией, а созданием условий, благоприятных для проявления биологических возможностей организма к нормализации состояния поврежденных тканей.
Однако значение устойчивого остеосинтеза заключается в создании не только местных условий, благоприятных для сращения перелома.
Применение его позволяет больному раньше прекращать постельный режим и возвращаться к обычному образу жизни.
Все это улучшает условия общего обмена веществ, что в свою очередь благоприятствует течению местных регенераторных процессов.
1 – Правильное сопоставление отломков, особенно при диафизарном переломе.
Сближение поверхностей изломов обеспечивает более скорое образование интермедиарной мозоли, так как отпадает необходимость большой периостальной мозоли, что требовало бы дополнительного времени.
2 – Надежная фиксация отломков, обездвиживая их, тем самым предотвращает травматизацию регенерата, создает условия покоя, необходимого для образования костной ткани.
3 – Восстановление оси сломанной кости.
4 – Сохранение кровоснабжения костных отломков.
5 – Функциональное лечение.
Течение репаративного процесса в типичных клинических ситуациях
