
1
1) Микроэндоскопическое исследование полости носа и околоносовых пазух. Микроэндоскопию полости носа и околоносовых пазух можно производить с помощью обычного операционного микроскопаи эндоназальных эндоскопов с целью выполнения диагностических исследований и оперативных вмешательств. В настоящее время чаще используют наборы эндоскопов и инструментов для эндоназальной микрохирургии фирмы «Storz».
В практике оториноларинголога неоправданно мало используют операционный микроскоп для осмотра и выполнения операций в полости носа. Освоение этой методики не представляет больших трудностей для врача, владеющего методами осмотра ЛОР-органов. Применение операционного микроскопа при эндоназальных осмотрах и вмешательствах позволяет получить более полную эндоскопическую картину и уточняет технику операции, в основном в начальных отделах полости носа.
Микроэндоскопия с помощью эндоскопов — оригинальный метод исследования и хирургии носа и околоносовых пазух, поскольку в отличие от других методов осмотра дает возможность производить исследования и оперативные вмешательства с увеличением всех деталей сложной конфигурации внутриносовых структур на всю глубину полости носа. При осмотре с помощью эндоскопов под различными углами зрения (0°, 30°, 70°) для глаза и инструмента доступны все сложные поверхности полости носа и околоносовых пазух, что позволяет не только определить состояние того или другого объекта, но и произвести микрохирургическое вмешательство.
Вначале производят осмотр полости носа эндоскопом с прямой оптикой (0°). Обычно используют эндоскоп диаметром 4 мм. Эндоскопическое исследование перед операцией выполняют в определенной последовательности. Вначале осматривают преддверие носа — наиболее узкое место входа в полость носа, ограниченное медиально перегородкой носа, снизу дном полости носа, латерально в нижней половине передним концом нижней носовой раковины и латерально сверху над передним концом нижней раковины треугольным хрящом. Этот участок носит название «передний (вентральный) носовой клапан». В норме угол носового клапана между треугольным хрящом и перегородкой носа (рис. 5.4) составляет около 15°. Уменьшение этого угла и сужение носового клапана вызывает затруднение носового дыхания, при этом может возникать присасывающий эффект крыла носа, что опосредованно приведет к появлению храпа во сне. Необходимо обратить внимание на то, что при обычной передней риноскопии носо-расширитель, отодвигая крыло носа, увеличивает верхний угол и не позволяет составить полное представление о состоянии вентрального носового клапана, поэтому его нужно осматривать с помощью эндоскопа.
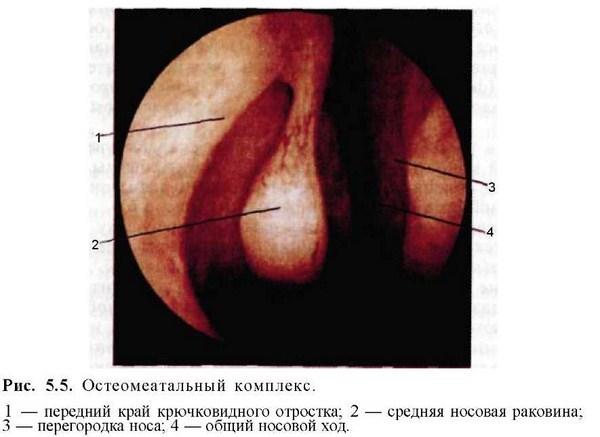
Далее эндоскоп продвигают в глубь полости носа по краю нижней носовой раковины по общему носовому ходу. Осматривают слизистую оболочку, рельеф носовой перегородки, задний конец нижней носовой раковины, хоаны, носоглотку, устье слуховой трубы. При обратном движении последовательно осматривают все отделы средней носовой раковины; задний, средний и особенно тщательно передний конец. В начальном отделе среднего носового хода располагается так называемый остеомеатальный комплекс, который представляет собой систему анатомических образований в области переднего отдела средней носовой раковины (рис. 5.5). Он ограничен медиально средней носовой раковиной, латерально крючко-видным отростком (КО), который представлен в виде серповидной костной пластинки решетчатой кости различной степени выраженности. КО прикреплен к латеральной стенке полости носа, идет косо сверху вниз и кзади. Спереди и несколько кверху от КО на уровне прикрепления средней носовой раковины имеются решетчатые клетки валика носа (agger nasi), которые открываются в полулунную щель. КО является передней стенкой воронки (infundibulum ethmoidale), в ее нижнюю часть открывается соустье верхнечелюстной пазухи. Нередко при эндоскопии под средней носовой раковиной можно увидеть увеличенную клетку решетчатого лабиринта — решетчатую буллу (bulla ethmoidalis). Воронка располагается в полулунной щели в среднем носовом ходу, куда открывается также естественное соустье лобной пазухи. Естественное соустье верхнечелюстной пазухи с полостью носа спереди прикрыто КО, поэтому его, как правило, не удается увидеть при осмотре полости носа c помощью эндоскопа. Нередким вариантом строения является наличие одного или двух дополнительных отверстий (фонтанелл) верхнечелюстной пазухи, которые обычно расположены рядом с основным отверстием (ostium maxillare).
Очень часто при эндоскопии обнаруживают увеличенный передний конец (булла) средней носовой раковины — так называемую concha bullosa, что обусловлено избыточной пневматизацией средней носовой раковины (рис. 5.6).


Средняя носовая раковина дугообразно сверху вниз прикрепляется к латеральной стенке полости носа и делит решетчатый лабиринт на два отдела — передний и задний.
Задние и передние клетки решетчатого лабиринта и клиновидная пазуха в отличие от верхнечелюстной и лобной пазух открываются непосредственно в полость Kica и носоглотку. Естественные отверстия задних клеток решетчатого лабиринта располагаются латеральнее верхней носовой раковины, где могут быть полипы, а отверстия клиновидной пазухи расположены на ее передней стенке, медиальнее верхней носовой раковины ближе к перегородке носа.
Эндоскопические методы исследования, помимо идентификации анатомических образований в полости носа, помогают выявить аденоиды, новообразования, кисты носоглотки, оценить состояние носоглоточной и трубных миндалин, подтвердить наличие сумки (кисты) Торнвальдта, которая может затруднять носовое дыхание, служить причиной храпа и гнусавости.
Эндоскопия верхнечелюстной пазухи. Исследование осуществляют с помощью жестких эндоскопов прямого видения (0°), а при необходимости используют оптику 30° или 70°. После инъекции местноанестезирующего средства под слизистую оболочку с помощью троакара равномерными вращательными движениями перфорируют переднюю стенку собачьей ямки. Отверстие накладывают, как правило, между корнями 3-го и 4-го зубов. Эндоскопы вводят в трубку (гильзу) троакара или воронку, предварительно введенную в отверстие, и осуществляют целенаправленное исследование содержимого и стенок пазухи, выявляют особенности анатомического строения и состояния слизистой оболочки пазухи. По окончании исследования гильзу троакара выдвигают таким же осторожным вращательным движением, как при введении. Место перфорации зашивать не следует. Пациенту в течение 5—6 дней необходимо воздерживаться от интенсивного сморкания.
Осмотр соустья пазухи с носом производят 30° или 70° эндоскопами, при этом определяют наличие или отсутствие патологических изменений в слизистой оболочке соустья (отечность, гипертрофия, полипозные образования и др.), его размеры, заполненность жидким содержимым и др. Полученные данные позволяют принять решение о последующей лечебной тактике. В тех случаях, когда с помощью эндоскопа, различных микрощипцов и кусачек можно устранить ограниченный патологический процесс, например освободить и расширить соустье, произвести биопсию (в том числе и через нос) и т. д., вмешательство на этом заканчивают. Если же при помощи микроэндоскопии выявляют обширные патологические изменения, устанавливают показания к выполнению более широкого оперативного вмешательства.
2) Исследование слуха с помощью речи. После выявления жалоб и сбора анамнеза выполняют речевое исследование слуха, определяют восприятие шепотной и разговорной речи.
Пациента ставят на расстоянии 6 м. от врача; исследуемое ухо должно быть направлено в сторону врача, а противоположное помощник закрывает, плотно прижимая козелок к отверстию наружного слухового прохода II пальцем, при этом III палец слегка потирает II, что создает шуршащий звук, который заглушает это ухо, исключая переслушивание.
Обследуемому объясняют, что он должен громко повторять услышанные слова. Чтобы исключить чтение с губ, пациент не должен смотреть в сторону врача. Шепотом, используя воздух, оставшийся в легких после нефорсированного выдоха, врач произносит слова с низкими звуками (номер, нора, море, дерево, трава, окно и др.), затем слова с высокими звуками - дискантные (чаща, уж, щи, заяц и др.). Больные с поражением звукопроводящего аппарата (кондуктивная тугоухость) хуже слышат низкие звуки. Напротив, при нарушении звуковосприятия (нейросенсорная тугоухость) ухудшается слух на высокие звуки
Если обследуемый не слышит с расстояния 6 м, врач сокращает расстояние на 1 м. и вновь исследует слух. Эту процедуру повторяют до тех пор, пока обследуемый не будет слышать все произносимые слова. В норме при исследовании восприятия шепотной речи человек слышит низкие звуки с расстояния не менее 6 м, а высокие - 20 м. Исследование разговорной речи проводят по тем же правилам. Результаты исследования записывают в слуховой паспорт.
Исследование камертонами - следующий этап оценки слуха.
Исследование воздушной проводимости. Для этого «применяют камертоны С128 и C2048- Исследование начинают низкочастотным камертоном С128. Удерживая камертон за ножку двумя пальцами, ударом браншей о тенор ладони приводят его в колебание. Камертон С-2048 приводят в колебание отрывистым сдавливанием браншей двумя пальцами или щелчком ногтя.
Звучащий камертон подносят к наружному слуховому проходу обследуемого на расстояние 0,5 см. и удерживают таким образом, чтобы бранши совершали колебания в плоскости оси слухового прохода. Начиная отсчет времени с момента удара камертона, секундомером измеряют время, в течение которого пациент слышит его звучание. После того как обследуемый перестает слышать звук, камертон отдаляют от уха и вновь приближают, не возбуждая его повторно. Как правило, после такого отдаления от уха камертона пациент еще несколько секунд слышит звук. Окончательное время отмечается по последнему ответу. Аналогично проводится исследование камертоном С2048, определяют длительность восприятия его звучания по воздуху.
Исследование костной проводимости. Костную проводимость исследуют камертоном С128. Это связано с тем, что вибрация камертонов с более низкой частотой ощущается кожей, а камертоны с более высокой частотой переслушиваются через воздух ухом.
Звучащий камертон C128 ставят перпендикулярно ножкой на площадку сосцевидного отростка. Продолжительность восприятия измеряют также секундомером, ведя отсчет времени от момента возбуждения камертона.
При нарушении звукопроведения (кондуктивная тугоухость) ухудшается восприятие по воздуху низкозвучащего камертона C128; при исследовании костного проведения звук слышен дольше.
Нарушением восприятия по воздуху высокого камертона С2048 сопровождается преимущественно поражение звуковоспринимающего аппарата (нейросенсорная тугоухость). Пропорционально уменьшается и длительность звучания С2048 по воздуху и кости, хотя соотношение этих показателей сохраняется, как и в норме, 2:1.
Качественные камертональные тесты проводят с целью дифференциальной экспресс-диагностики поражения звукопроводящего или звуковоспринимающего отделов слухового анализатора. Для этого проводятся опыты Ринне, Вебера, Желле, Федериче, при их выполнении используют камертон C128
Опыт Ринне (R). Заключается в сравнении длительности воздушной и костной проводимости. Звучащий камертон C128 приставляют ножкой к площадке сосцевидного отростка. После прекращения восприятия звука по кости камертон, не возбуждая, подносят к наружному слуховому проходу. Если обследуемый продолжает слышать по воздуху звучание камертона, опыт Ринне расценивается как положительный (R+). В том случае если пациент по прекращении звучания камертона на сосцевидном отростке не слышит его и у наружного слухового прохода, опыт Ринне отрицательный (R).
При положительном опыте Ринне воздушная проводимость звука в 1,5-2 раза превышает костную, при отрицательном - наоборот. Положительный опыт Ринне наблюдается в норме, отрицательный - при поражении звукопроводящего аппарата, т.е. при кондуктивной тугоухости.
При поражении звуковоспринимающего аппарата (т.е. при нейросенсорной тугоухости) проведение звуков по воздуху, как и в норме, преобладает над костн лм проведением. Однако при этом длительность восприятия звучащего камертона как по воздушной, так и по костной проводимости меньше, чем в норме, поэтому опыт Ринне остается положительным.
Опыт Вебера (W). С его помощью можно оценить латерализацию звука. Звучащий камертон С128 приставляют к темени обследуемого, чтобы ножка находилась посередине головы . Бранши камертона должны совершать колебания во фронтальной плоскости. В норме обследуемый слышит звук камертона в середине головы или одинаково в обоих ушах (норма . При одностороннем поражении звукопроводящего аппарата звук латерализуется в пораженное ухо (например, влево, при одностороннем поражении звуковоспринимающего аппарата (например, слева) звук латерализуется в здоровое ухо (в данном случае - вправо
При двусторонней кондуктивной тугоухости звук будет латерализоваться в сторону хуже слышащего уха, при двусторонней нейросенсорной - в сторону лучше слышащего уха.
Опыт Желле (G). Метод позволяет выявлять нарушение звуко-проведения, связанное с неподвижностью стремени в окне преддверия. Этот вид патологии наблюдается, в частности, при отосклерозе.
Звучащий камертон приставляют к темени и одновременно пнев¬матической воронкой сгущают воздух в наружном слуховом проходе. В момент компрессии исследуемый с нормальным слухом почувствует снижение восприятия, что связано с ухудшением подвижности звукопроводящей системы вследствие вдавления стремени в нишу окна преддверия - опыт Желле положительный
При неподвижности стремени никакого изменения восприятия в момент сгущения воздуха в наружном слуховом проходе не произойдет - опыт Жел'ле отрицательный.
Опыт Федеричи. Заключается в сравнении длительности восприятия звучащего камертона С128 с сосцевидного отростка и козелка при обтурации им наружного слухового прохода. После прекращения звучания на сосцевидном отростке камертон ставится ножкой на козелок.
В норме и при нарушении звуковосприятия опыт Федеричи положительный (F+), т.е. звучание камертона с козелка воспринимается дольше, а при нарушении звукопроведения - отрицательный (F-).
Таким образом, опыт Федеричи наряду с другими тестами позволяет дифференцировать кондуктивную и нейросенсорную тугоухость.
Наличие субъективного шума (СШ) и результаты исследования слуха шепотной (ШР) и разговорной речью (РР), а также камертонами вносятся в слуховой паспорт. Ниже представлен образец слухового паспорта больного с правосторонней кондуктивной тугоухостью
3) Анатомия гортани
Гортань - орган дыхания и голосообразования, расположенный на передней поверхности или между подъязычной костью и тканей на уровне IV-VI шейных позвонков. Гортань представляет собой полый орган и состоит из сочленяющихся хрящей, соединенных связками, суставами и мышцами. Вверху гортань соединена щитоподъязычной мембраной с подъязычной костью, внизу связкой с трахеей. С боков гортань тесно связана с крупными сосудами и нервами шеи. Передняя и боковые поверхности гортани граничат с мышцами, фасцией и щитовидной железой. Щитовидная железа занимает область от I до III кольца трахеи. Гортань - подвижный орган, она совершает активные движения при разговоре, пении, дыхании и глотании. Позади гортани находится гортанный отдел глотки. Начиная с уровня перстневидного хряща глотка, переходит в пищевод. Скелет гортани составляют хрящи. Различают три одиночных (перстневидный, щитовидный и надгортанник) и три парных (черпаловидные, рожковидные и клиновидные) хрящи. Основой скелета является перстневидный хрящ. По форме он напоминает перстень, расширенная часть которого пластина - обращенная кзади, а узкая дуга - кпереди. На боковых поверхностях хряща имеются суставные площадки: верхние для сочленения с черпаловидными хрящами, нижние - для сочленения с нижними рогами щитовидного хряща. Самым большим хрящом гортани является щитовидный. Этот хрящ расположен над передним и боковыми участками перстневидного хряща; он действительно похож на щит и состоит из двух четырехугольных пластинок надгортанный хрящ или надгортанник представляет собой листовидной формы пластину. Он прикреплен посредством связки к внутренней поверхности угла щитовидного хряща у верхней его вырезки. Черпаловидные хрящи напоминают трехгранные пирамиды, основания которых расположены на верхнем крае, а верхушки направлены вверх. Рожковидные хрящи расположены на верхушках черпаловидных хрящей в толще черпало-надгортанных складок. Клиновидные хрящи находятся в толще той же складки кпереди от рожковидных. Рожковидные и клиновидные хрящи являются сесамовидными. Они укрепляют наружное кольцо гортани. В гортани имеется еще один сесамовидный хрящ в толще латеральных отделов щитоподъемной мембраны - зерновидный хрящ. щитовидный, перстневидный и черпаловидные хрящи шалиновые, а надгортанник и мелкие хрящи - эластические.
Физиология гортани Дыхательная - гортань проводит воздух в нижерасположенные отделы - бронхи и легкие. При дыхании голосовая щель открыта. Открытие голосовой щели происходит рефлекторно. Защитная - рецепторы, заложенные в слизистой оболочке преддверия гортани, обладают всеми видами чувствительности: тактиибной, температурной, химической. При наличии пыли, газов и других вредных примесей в воздухе голосовая щель суживается, тон воздуха в легкие замедляется. Проявлением защитной функции является рефлекторный кашель. С кашлем выталкиваются посторонние примеси к воздуху. Голосообразовательная - для образования звука голосовая щель должна быть закрыта. Под напором воздуха из трахеи, бронхов и легких она открывается лишь на очень короткое время. При этом покрывается струя воздуха и столб его вибрирует над голосовыми связками. Одновременно происходит вибрация и самих связок. Они совершают колебательные движения в поперечном направлении внутри и снаружи, перпендикулярно к струе выдыхаемого воздуха. Работу голосовых связок при этом уподобляют органной трубе с пружинными язычками.
2
1) Пирогова—Вальдейера лимфо-эпителиальное глоточное кольцо — крупное скопление лимфоидной ткани в слизистой оболочке верхних дыхательных путей, в состав которого входят глоточная, язычная, гортанная, трубные и небные миндалины, а также единичные фолликулы, рассеянные в слизистой оболочке ротоглотки и глотки.
В миндалинах глотки образуются лимфоциты, которые выделяясь в полость рта и глотки, разрушаются и выделяют ферменты, которые участвуют в оральном пищеварении; в миндалинах образуются антитела.
2) Подразделяют риниты по 6 позициям: этиологии, клиническому течению, морфологическому характеру патологического процесса, периодам заболевания, функциональному состоянию и возрастным особенностям. Наиболее полной является классификация ринитов по Т.И. Гаращенко (1998). По характеру течения риниты подразделяются на острые и хронические. При остром рините выделяются группы инфекционного и неинфекционного ринита. I. Инфекционные риниты • бактериальный простой ринит; • бактериальный ринит — специфический и неспецифический (гонорейный, менингококковый, листериозный, дифтерийный, скарлатинозный, иерсиниозный и т. д.); • вирусный ринит; • грибковый ринит; • ринит, вызванный простейшими (хламидии, микоплазмы). II. Вирусные риниты респираторно-вирусные риниты; • эпидемиологические риниты (коревой, ветряночный, краснушный, мононуклеозный, ЕХО-коксаки ринит); • риниты герпетической группы (вирус простого герпеса 1, 2, 6 типов, ЦМВ); • ВИЧ-ринит. В острых неинфекционных ринитах целесообразно выделять: • травматический; • токсический (в том числе от пассивного курения); • радиационный; • медикаментозный; • меврогенный ринит (риноневроз); • аллергический ринит. По характеру патологического процесса острый ринит подразделяется на следующие группы: • катаральный (серозный, экссудативный, геморрагический, отечно-инфильтративный); • гнойный; • гнойно-некротический. По течению: острое, подострое, затяжное. Хронический ринит подразделяется на инфекционный и неинфекционный. К инфекционным хроническим ринитам относятся: • специфические бактериальные риниты (туберкулезный, сифилитический, лепрозный, гонорейный, озена и др.); • неспецифические бактериальные риниты (вызванные патогенной и условнопатогенной микрофлорой); • вирусные риниты (герпетический, ЦМВ, ВИЧ и т. д.); • грибковые; • риниты, обусловленные простейшими (хламидии, микоплазмы и др.). Хронические неинфекционные риниты объединяют следующую группу ринитов: • риноневроз; • риновазопатия; • гипертензионно-гипотензивная ринопатия; • гормональная ринопатия; • профессиональный ринит; • токсический (экопатология); • хронический ринит при системных заболеваниях (непереносимости аспирина, синдром Картагенера, муковисцидоз, гранулематоз Вегенера, Красная Волчанка и т. д.); • аллергические риниты — сезонные и круглогодичный. Хронический ринит по характеру течения патологического воспалительного процесса может быть: • катаральным (отечно-инфильтративным, серозным, экссудативным, эозинофильным неаллергическим); • гнойным; • продуктивным; • атрофическим. В продуктивном хроническом воспалении (собственно гипертрофический ринит) можно выделить гипертрофию (диффузную, ограниченную) с уточнением: • поверхностно-полипозная, • поверхностно-сосочковая (папиллярная); • кавернозная; • фиброзная; • костно-гиперпластическая. Как инфекционные, так и неинфекционные хронические риниты могут протекать с тенденцией к атрофии. Поэтому атрофическая форма патологического воспаления может быть: • неспецифической (конституциональной, травматической, гормональной, медикаментозной, ятрогенной); • специфической (атрофический ринит, озена, гранулематоз Вегенера, исход специфических гранулем — туберкулез, сифилис, лепра); Течение хронического ринита может быть: • латентное; • рецидивирующее; • непрерывно рецидивирующее. Как в острых, так и в хронических решениях необходимо выделить периоды болезни: • острые явления. • обострение. • реконвалесценция. • ремиссия. • выздоровление. Предрасполагающим фактором чаще служит переохлаждение. Каждой форме заболевания соответствует сложный механизм ее развития. Этиологически и патогенетически неоднородные формы заболевания обусловливают разнообразие клинических проявлений.
3) Нередко неправильный диагнозустанавливают вследствие несовпадения клинической картины заболевания с гистологическими данными: клинически определяется типичная картина рака, а гистологически — туберкулез или наоборот: клинически имеется типичная картина туберкулеза, а гистологически рак. Еще труднее диагностировать возникновение рака у больного туберкулезом. При дифференцировании нужно помнить, что начальные формы рака локализуются преимущественно в передних, а туберкулезное поражение в задних отделах гортани. Для туберкулеза характерно появление незначительной инфильтрации на ограниченном участке гортани, на фоне бледно-розовой слизистой оболочки. По мере распространения процесса инфильтрация нередко становится двусторонней. Туберкулезная язва в отличие от раковой расположена более поверхностно, имеет извилистые края, гладкое дно, но иногда края и дно язвы покрываются грануляциями, напоминая папиллому. Туберкулезный инфильтрат гораздо позднее, чем раковый, дает картину неподвижности связки и чер-паловидного хряща. Правильной диагностике способствуют тщательно собранный анамнез, подробное исследование легких, клиническое исследование крови, мокроты, мазков, туберкулиновые реакции и, наконец, биопсия на фоне лечения стрептомицином.
Значительные затруднения могут возникнуть при дифференциальной диагностике ракаи сифилиса гортани. Гумма часто возникает в области входа в гортань. В. И. Воячек и В. Ф. Ундриц считают характерными для гуммозного сифилиса гладкую поверхность инфильтрата, ярко-красные язвы, глубоко подрытые края и сальное дно. Но, как указывают эти авторы, такие признаки не всегда выражены отчетливо. Слабо выраженная болезненность при глотании, анамнез, подтверждающий заболевание сифилисом в прошлом, положительная реакция Вассермана, наличие других признаков перенесенного сифилиса в известной мере облегчают диагноз. Этому же способствует довольно быстрое рубцевание язвы при проведении пробного противосифилитического лечения. Однако отрицательные серологические реакции в крови и безуспешность противосифилитического лечения еще не говорят категорически против сифилиса. Иногда возникающий при распаде гуммы перихондрит также затрудняет диагноз. Следует помнить, что сифилитические рубцы нередко служат почвой для развития рака. Только при повторной биопсии окончательно решается эта трудная задача.
3
