
Фармакология.
Новиков Василий Егорович.
Фармакология – (от греч. наука о лекарственных средствах).
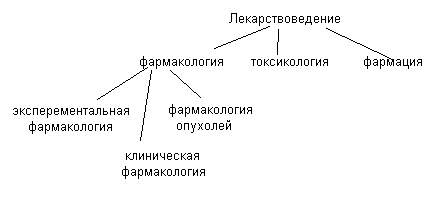
До 19 века было одной наукой, потом распалась на три направления. Фармацию изучают провизоры она включает фармакогнозию, фармхимию и тд., токсикологию санитарные врачи. В 20 веке из фармакологии выделились еще специальности. Фармокотерапия опухолей выделилась т.к. очень много заболевших. Мы изучаем фундаментальную фармакологию, которая состоит из общей и частной фармакологии. Общая изучает общие закономерности поведения лекарств в организме.
Фармакокинетика – раздел общей фармакологии о движении лекарства в организме (всасывание, распределение, метаболизм)
Фармакодинамика – изучает фармакологические эффекты – механизмы действия, побочные эффекты.
Этапы и принципы создания лекарственных препаратов
Поиск потенциально активной субстанции. Источниками является – целенаправленный химический синтез, продукты растительного происхождения, продукты животного происхождения (из тканей, крови, продукты пчеловодства), бактерии, микроорганизмы (антибиотики, имунотропные препараты, вакцины), минеральное сырье (соли, воды), генно-инженерные препараты (инсулин, гормоны).
Доклинические исследования (лабораторные исследования) проводятся на лабораторных животных. Доклинические исследования проводятся по международному стандарту GLP – качественная лабораторная практика.
Клинические испытания (GCP – качественная клиническая практика) обязательно с использованием плацебо эффекта.
Регистрация или отказ в регистрации. Регистрация проводится государственными органами. В России министерство здравоохранения.
Выпуск. По регламенту (GMP - качественная производственная практика)
Применение (GPP – качественная фармакологическая практика), как транспортироваться, хранится, отпускаются.
Все стандарты разрабатываются ВОЗ и носят рекомендательный характер.
Основной закон России регулирующий оборот лекарственных средств «Закон о лекарственных средствах».
Фармококинетика.
Ф
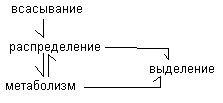
Всасывание зависит от путей введения.
Пути введения: от пути введения зависят фармакологический эффект его скорость длительность, характер действия. Различают энтеральные (через ЖКТ) и парентеральные пути введения.
Энтеральные пути: через рот, сублингвальный, суббуккальный, ректальный, внутрижелудочный, дуоденальный. Лучше всего усваиваются растворы (особенно у детей), затем суспензии, капсулы, таблетки, таблетки, порытые оболочкой.
Преимущества перорально применения:
Удобство применения
Не требует стерильности
Возможность самостоятельного применения
Недостатки:
Медленное развитие терапевтического эффекта (минимум 30 минут)
Индивидуальная вариабельность терапевтических эффектов зависит от ообенностей пациента (рН желудка, поверхность ЖКТ, количественный состав слизи желчи, особенности кровоснабжения. Могут быть взаимодействие с пищей, слюной, желчью, кислотой.
Возможность раздражения слизистой ЖКТ
Биодоступность – показатель свидетельствующий о том какой процент лекарственного вещества попал в кровь, относительно принятой дозы, через определенное время. На биодоступность влияет – от путей введения, от индивидуальной работы печени, ЖКТ, от биофармацевтических факторов (лекарственная форма, состав), от того чем запивается.
Если биодоступность низкая у препарата меньше 30% вводить через рот нерационально.
Сублингвальный, ректальный.
«+» лекарство не проходит через печеночный барьер → биодоступность выше.
«-» ограниченная площадь всасывания, не все препараты всасываются, субректальный неудобен, нужны определенные навыки.
Парентеральные пути введения.
К парантеральным это введение лекарства в организм минуя ЖКТ:
Внутривенный
Внутримышечный
Подкожный
Внутриартериальный
Интерназальный
Субдуральный
Ингаляционно
Трансдермально
Конъюктивальный
Ультразвуком, электрофорезом
Преимущества введения (в/в, в/м, п/к)
«+» высокая биодоступность, точность дозировки, быстрота развития терапевтического эффекта, используются при экстренной терапии.
«-» лекарственные вещества должны быть стерильными и апирогенными, нужны определенные навыки, персонал и специальное оборудование, велика вероятность осложнений.
Всасывание лекарственных веществ.
Всасывание – процесс поступление лекарственных средств из места введения в кровеносную и/или лимфатическую систему.
Всасывание зависит: от пути введения ЛС, от лекарственной формы и ф-х свойств ЛС, от растворимости ЛС в тканях и месте введения, от скорости кровотока в этих тканях или месте введения.
Основные механизмы всасывания:
Пассивная диффузия – всасывание по градиенту концентрации, без затраты энергии. Так всасываются липофильные в-ва
Облегченная диффузия – по градиенту концентрации, без затраты энергии, но с участием переносчиков (АТФ, внутренний фактор Кастла)
Активный транспорт – против градиента концентрации с затратой энергии
Фильтрация – транспорт с помощью гидростатического давления (ток лекарственных веществ вместе с водой)
Пиноцитоз – самый редкий, характерен для крупномолекулярных соединений.
Распределение лекарств в организме.
С помощью крови лекарство распределяется по организму. Распределение это как правило неравномерно по тканям, органам. Какие то ткани могут накапливать или больше концентрировать вещество – тропность (сродство). Накопление какого-то вещества в какой-то ткани называется тканевое депо, а процесс накопления – кумуляция (барбитураты в жировой ткани, тетрациклины в костной ткани, многие вещества накапливаются в печени).
Большое значение в распределении лекарств большую роль играют:
Транспортные белки крови как правило альбумины. От прочности связи с белками крови часто зависит длительность действия вещества.
Состояние гистогематических барьеров (гемато-энцефалический, плацентраный, офтальмический) – не все лекарственные вещества могут проникнуть через эти барьеры.
Интенсивность кровообращение в органе и ткани
Строение клеточной стенки
Ионизация растворов
Элиминация (выведение) лекарственных веществ.
Элиминация – удаление активного лекарственного вещества из организма. Состоит из двух процессов биотрансформация и экскреция. Биотранформация – метаболизим в живом организме.
Большинство лекарств для организма являются ксенобиотиками (чужеродными) → организм пытается от них избавится.
Биотрансформация происходит в основном в печени (95%), кишечнике, почках, легких, кожа, плазма (5%).Экскреция происходит в основном печени с желчью и почки, менее интенсивно через легкие, железы.
Биотранформация.
В большей степени связана с микросомальными ферментами, у детей эти ферменты незрелые. Биотранформация неодинакова у разных веществ. Выделяют два пути биотранформации:
Несинтетический – в результате этих реакций новые не образуются происходит изменение имеющихся структур (окисление, восстановление, гидролиз, дезаминирование. В результате этих реакций лекарственные вещества как правило снижают или теряют активность, иногда наоборот приобретают лечебные свойства (пролекарства – ДОФА-дофамин, эналаприл-эналаприлат).
Синтетический (конъюгирование) – соединение лекарственного вещества с каким-то эндогенным веществам, чаще глюкуроновая кислота. еще может быть конъюгация с уксусной, серной кислотой.
Влияние лекарств на печень:
Индуцирование ферментов печени: барбитураты, кофеин, этанол
Ингибирование ферментов: липокаин, бутамид, тетрациклин, левомицитин
Экскреция лекарственных веществ и их метаболитов.
Зная пути выведения лекарств можно подобрать фармакотерапию таким образом, что бы не ухудшать функцию органа выделения. При инфекционных заболеваниях органов выделения (чаще почек) лучше назначить препараты выделяющиеся именно этими путями для создания высокой концентрации препараты, что позволит более эффективно действовать в месте инфекции.
Фармакодинамика.
Фармакодинамика – часть общей формакологии которая изучет фармакологические эффекты, механизмы действия, локализацию действия и как это проявляется.
Виды действия лекарств:
Местное – действие лекарственного веществ в месте приложения, обычно используют при заболевании кожи, слизистых оболочек.
Рефлекторное – действие вещества в основе которого лежит рефлекторная реакция. Пример: горчичники на спину – усиливается кровоснабжение в бронхах.
Резорбтивное – действие лекарственного вещества после всасывания в кровь (системное действие).
Прямое – непосредственно действует на рецептор, фермент, клетку и др., косвенное – непосредственно на орган, ткань, фермент не действуют, н опосредованно меняют функцию. Пример: диуретики действуют прямо на функцию почек и усиливают диурез, сердечные гликозиды улучшают работу сердца→увеличивается кровоток→увеличивается кровоснабжение почек→усиливается диурез.
Избирательное – ЛС действует на определенный вид субстрата (рецепторы, ферменты, органы), неизбирательное – действует на несколько типов субстратов. Пример: добутамин – действуют на β1-рецепторы сердца, адреналин – действует на все типы β, α рецепторов.
Обратимое – ЛС разрушается после действия, функция субстрата восстанавливается, необратимое – лекарство прочно связывается с субстратом и разрушается вместе с ним. Пример: армин – блокирует холинэстеразу и уничтожается вместе с ней.
Фармакологические эффекты ЛВ.
ФЭ – конечные результат действия вещества на организм. Все эффекты делятся на две группы:
Основные – те ради которых лекарственное вещество применяют в медицинской практике. Те эффекты которые обеспечивают лечебное действие. Их может быть несколько.
Побочные – все другие эффекты, которые не являются основными. Как правило нежелательные эффекты которые развиваются в терапевтических дозах препаратов.
Виды фармакотерапии.
С какой целью препараты применяют:
Этиотропная терапия – на причину болезни, возбудителя (самая эффективная)
Патогенетическая – направленная на механизм развития патологии
Симптоматическая – направлена на симптом болезни (высокая температура, диарея, обезвоживание, судороги и т.д.) – основной быть не может.
Заместительная – направлена на замещение недостающего вещества в организме (инсулина, витаминов, гормонов).
Механизмы действия лекарственных веществ.
Все препараты которые прошли международные стандарты имеют доказанную эффективность → механизм действия.
У большинства препаратов рецепторный механизм действия т.е. действия на рецептор или через рецептор. Рецептор это воспринимающий препарат. Рецепторы есть мембранные (действуя на них изменяют функцию клетки через посредников), цитозольные. Эндогенные вещества взаимодействующие с рецепторами – лиганды или медиаторы. В физиологических условиях эти медиаторы взаимодействуют с рецепторами и влияют на клетку. Лекарства поступающие из вне могут действовать подобно лигандам и в таком случае называются агонисты т.е. стимулируют рецепторы, еще одно название – миметики. В зависимости от рецепторов есть Н-холиномимемтики, М- холиномиметики.
Вещества которые действуют противоположно – антогонисты (блокаторы), они конкурируют с эндогенным веществом за место связывания на рецепторые, еще одно название – литики.
Ферментный механизм действия – действие лекарственных веществ на активность ферментов. Они могут либо стимулировать, либо угнетать ферменты тканей, органов, систем. Если стимулируют, то индукторы – препараты содержащие NO → активируют аденилат-циклазу → расширяю сосуды (нитросорбид). Если ингибируют – анти-холин-эстеразные → угнетают активность АЦХЭ→ накапливается ацетил холдин (прозерин). Ингибиторы мона-амин-оксидазы (ниламид), ингибиторы ангиотензинпревращающего фермента – блокируют фермент → блокировка превращение ангиотензина → снижается давление, блокираторы циклоокисгеназы - НПВС.
Влияние на ионные каналы – активаторы К-каналов – активирует поступления К в клетку → уменьшают концентрацию натрия → уменьшают поступления Са (миноксидил). Блокаторы калиевых каналов (амидарон) – антиаритмические препараты. Также есть блокаторы Са-какналов (нифедипин) → уменьшают силу мышечных сокращений.
Препараты влияющие на транспортные системы клетки – например: препараты влияющие на водородную помпу в обкладочных клетках желудка. Помпа транспортирует ионы Н в просвет желудка (омепразол).
Реакция организма при повторном введении лекарств и внезапной отмене.
Привыкание (толерантность, резистентность, ускользание эффекта)– быстрое ослабление фармакологического эффекта (барбитураты, транквилизаторы, наркотики, мочегонные, антигистаминные). Феномен ускользания (тахифилаксия – быстрое привыкание) – эфедрин, адреналин, октадин. В основе привыкания биохимические процессы – появление ферментов, которые разрушают ЛВ, бактерии привыкают к антибиотикам.
Кумуляция (накопление) – задержка инактивации. Материальная кумуляция – накопление ЛВ в плазме. Функциональная кумуляция – сохранение и суммация эффектов ЛС – само вещество не накапливается (соли металлов, сердечные гликозиды, витамины А, Д, фенобарбитал, антикоагулянты, стероиды, спирт).
Сенсибилизация и аллергия – повышение чувствительности к препаратам при повторном введении (антибиотики, нейролептики, местные анестетики).
Лекарственная зависимость – зависимость организма от какого то вещества, непреодолимое желание к его повторному применению (психотропные, наркотические, снотворные). Наркологи разделяют зависимость на психическую и физическую. Психическая зависисмость – желание испытать «наслаждение» от приема препарата. Физическая зависимость более глубокое, ее развитие показывает метаболические изменения в организме. Не применение данного вещества вызывает нарушение функций ССС, эндокринных желез. В основе всех тих процессов лежат: эйфория – повышенное настроение, удовлетворенное состояние, безмятежное состояние, отрешенность от проблем, пристрастие – желание повторить, абстиненция – синдром воздержание, развивается у людей у которых сформировалась зависимость.
Синдром отмены – реакция организма при внезапной отмене лекарств, угнетение функции органов. Был описан при длительном применении препаратов гормонов надпочечников.
Синдром отдачи – проявляется обострением симптомов болезни после резкой отмены препарата.
Взаимодействие лекарственных средств при совместном применении.
Взаимодействие может изменить конечный эффект.
Выделяют следующие виды взаимодействия:
Фармацевтическое – взаимодействие ЛВ при приготовление лекарственной формы
Фармакологическое (физиологическое) – в организме человека.
Фармакокинетическое – взаимодействие между ЛВ друг с другом на путях введения, всасывания, биотрансформации, выведения, может измениться концентрация препарата и сам состав.
Фармакодинамическое – взаимодействие ЛВ друг с другом на уровне рецептора и других механизмов действия. Которое не приводит к изменению их биодоступности.
Взаимодействие может привести к синергизму – при взаимодействии усиливают друг друга. Виды синергизма:
Суммация – если комбинация ЛС дает эффект равный простой арифметической сумме.
Потенцированние – эффект обоих препаратов превышает сумму обоих препаратов.
Аддитивное действие – в сумме препараты дают эффект меньше суммы каждого из них.
Антагонизм – противоположное действие лекарств которое приводит к уменьшению или полному устранению эффекта одного препарата другим. В основе лежит: физический антогонизм, химический, физиологический.
Виды антогонизма:
Прямой – ЛВ конкурируют за один и тот же субстрат и действуют в противоположном направлении.
Непрямой – ЛВ действуют на разные субстраты, и при этом вызывают противоположные эффекты.
Односторонний – в пользу какого-то либо вещества
Двухсторонний когда любой из них может связаться с рецептором и определяющим является доза.
Побочные эффекты лекарств.
Тип А: побочные реакции вещества связанные с его фармакологическими свойствами, 75% всех ПЭ (сухость во рту при применении холиноблокаторов, изъязвление желудка при применении НПВС)
Тип В: ПЭ – иммуноаллергической природы (непредсказуемые), 25%. Не зависят от дозы, появляются при повторном применении, опасны.
Тип С: осложнения при длительном применении, особенно при неправильном применении. Препарат начинает действовать токсически на печень, почки, уши, нервы и т.д.
Тип D: (отсроченные) – канцерогенные реакции, мутагенные реакции, дефекты репродуктивной системы.
Отрицательное действие лекарственных веществ на плод.
Эмбриотоксическое действие (1-3 неделя): повреждение неимплантированной бластоцисты с вызыванием выкидыша (аспирин, барбтураты, антиметаболиты, сульфаниламиды)
Тератогенное (3-10 недель) – наругение дифференцировки тканей, пороки развития, плод может сохранится (цитостатики, гормоны, психотропные)
Фетотоксическое действие (3 – 4 месяц) – нарушение психического развития.
тема: Лекарственные вещества влияющие на функцию периферическое нервной системы.
Лекарственные вещества влияющие на афферентное звено перефирической нервной системы.
Все препараты делятся на 2 класса:
Стимулирующие окончание афферентных нервов:
раздражающие
отхаркивающие
слабительные
желчегонные
рвотные
Понижающие чувствительность афферентных нервов:
местные анестетики
вяжущие
обволакивающие
адсорбирующие
мягчительные
Местноанестезирующие вещества.
Препараты вызывающие местное обратимое угнетение чувствительности и проводимости нервных волокон, способны блокировать проведение возбуждение по всем нервным волокнам. Угнетают болевую чувствительность, затем температурную и т. д.
Требования предъявляемые к анестетикам:
должны обладать высокой анестезирующей активностью
не вызывать раздражение тканей
не быть токсичными
иметь короткий латентный период
желательно, чтобы обладал сосудосуживающим действием, что замедляет его всасывание и удлиняет действие
должны хорошо разрушаться в воде, не разрушаться при стерилизации
Виды местной анестезии:
Поверхностная – наносят на поверхность и он действует на чувствительные нервные окончания. Этот вид используется для устранения болевых ощущений при конъюнктивите, для анестезии слизистых оболочек.
Инфильтрационная – анестезия получаемая путем послойного пропитывания тканей раствором анестетика начиная с кожи, угнетается чувствительность не только рецепторов, но и глубоколежащих слоев.
Проводниковая – анестетик подводится непосредственно к проводнику по ходу нерва, чувствительность блокируется во всей области иннервации проводника.
Спино-мозговая анестезия – можно рассматривать как проводниковую, анестетик вводится в эндолюмбальный канал, субарахноидальное пространство и тд. Анестезия вызывается в нижележащих отделах.
Механизм действия местных анестетиков.
Анестетики это обычно слабые основания. Они плохо растворимы в воде, поэтому их используют в виде солей. Их вводят они проникают во внеклеточную жидкость и подвергаются диссоциации и дальше проникать не могут. Через оболочку нервного волокна проникает недиссоциированный анестетик (20%). Проникнув внутрь происходит диссоциация. Образовавшийся катион блокирует ионные каналы и в момент прихода нервного импульса натриевые каналы не открываются, потенциал действия не формируется.
На действие анестетиков влияет рН, поэтому анестетик лучше действует в тканях с кислой средой → в очаге воспаления среда кислая – анестетики менее активны. А проникают лучше в безмиелиновые волокна → эффект прежде всего развивается в области безмиелиновых волокон, там где миелиновая оболочка проникают в области перехвата Ранвье.
Применение местных анестетиков.
Для получения местной анестезии (в частности болевой), чаще всего в хирургии, но и в других областях педиатрии (поверхностную). Нужно помнить что анестетики могут развивать резорбтивное действие при котором угнетается ЦНС, а так же угнетение передачи импульсов в вегетативных ганглиев, проводящей системе сердца. Часто применяют с сосудосуживающими веществами для ↓ резорбтивного действия, т.к. ↓ всасывание в кровь местных анестетиков → удлиняется их действие и снижается токсичность.
Иногда местные анестетики вводят внутривенно (лидокаин) для получение противоаритмического, противосудорожного, гипотензивного эффекта.
Классификация анестетиков.
По химическому строению:
Сложные эфиры: прокаин (новокаин), тетракаин (дикаин), бензокаин, пропокикан
Амиды: лидокаин, тримекаин, ропивакаин, этикаин
По виду местной анестезии:
Для поверхностной анестезии: тетракаин, лидокаин, бумекаин
Для инфильтрационной: новокаин, тримекаин, лидокаин, прилокаин (0,5-1%)
Для проводниковой: то же что для инфильтрационной, но в больших концентрациях (1-2%)
Для спинномозговой: бупивакаин, ропивакаин, этикаин
Характеристики препаратов.
Кокаин: самый первый впервые активность доказана в 1879 году, очень токсичен, сейчас не применяется.
Тетракаин: по структуре аналог кокаина (но не вызывает зависимость, эйфорию) один из сильнейших, но и токсичных местных анестетиков, в педиатрии можно применять не ранее, чем с 10 лет.
Бензокаин: только для поверхностной анестезии т.к. нерастворим в воде, самый слабый, практически не всасывается, входит в состав присыпок (в педиатрии).
Лидокаин: «универсальный» анестетик, используется при всех видах анестезии и да же внутривенно для резорбтивного действия.
Прокаин (новокаин): менее анестезирующая активность в сравнении с лидокаином, доступен, хорошо переносится, отвечает многие требования к анестетиком, менее токсичен, меньше продолжительность действия. Применятся для инфильтрационной и проводниковой анестезии (1-2%), для поверхностной не используется. Часто к нему бывает индивидуальная непереносимость. Часто применяют для проведения блокад – паранефральной (50-80 мл 0,5%).
Отравления местными анестетиками.
Вначале может быть возбуждение ЦНС: беспокойство, вздрагивание, рвота (кокаин). Затем угнетение ЦНС: снижение АД, коллапс, кома, остановка сердца, остановка дыхания.
Лечение отравлений: убрать агент, искусственное дыхание, сосудосуживающие средства, сердечные стимуляторы (гликозиды), противосудорожные препараты.
Вяжущие средства.
Это такие препараты которые способны вызывать частичную коагуляцию белков и вызывать дубящий эффект.
Классификация:
Вещества органической природы – трава зверобоя, череды, шалфея, цветки ромашки, кора дуба, танин
Вещества неорганической природы – (соли тяжелых металлов) ацетат свинца, жидкость Бурова, субнитрат висмута, квасцы, окись цинка, сульфат цинка, нитрат серебра
Механизм вяжущего действия.
На месте нанесения коагулируют поверхностно расположенные белки (секрет, экссудат, белок эпидермиса) → образуется коллоидная пленка, которая защищает рецепторы кожи, с/о от раздражения→ уменьшается чувство боли, уменьшается проницаемость сосудов, происходит сужение сосудов, уменьшается активность ферментов и как следствие уменьшение воспаления.
Показания.
Наружно: при воспалительных заболеваниях кожи и с/о (язвы, экземы) в виде присыпок, смазываний, полосканий, спринцеваний.
Внутрь: при воспалительных заболеваниях ЖКТ (гастриты, энтериты, энтероколиты).
Сравнение органических и неорганический препаратов.
Органические: обладают мягким вяжущим действием, умеренным противоспалительным действием, не токсичны – чаще используют в педиатрии.
Неорганические: применяются реже в малых концентрациях, действие зависит от дозы, концентрации, экспозиции. Оказывают вяжущее действие, в высоких – прижигающие (денатурация клеточных белков – образуется струп).
Обволакивающие средства.
Это коллоидные растворы, которые, покрывая с/о, механически защищая рецепторы от раздражения.
Механизм действия.
При нанесении на поверхности ткани образуется слой вязкого коллоидного раствора, который механически защищает окончание чувствительных рецепторов, это оказывает болеутоляющее действие, еще на крупных коллоидных частицах адсорбирются раздражающие вещества.
Применение.
Источники получения: слизь из крахмала и семян льна, корня алтея. Применяется для защиты слизистых оболочек при воспалительных процессах. Назначают наружно на ожоговую поверхность, при катаральных и язвенных повреждениях ЖКТ, вместе с раздражающими лекарственными средствами, при острых отравлениях.
Адсорбирующие средства.
Это инертные порошкообразные вещества, нерастворимые в воде, обладающие большой сорбционной способностью.
Классификация:
Препараты угля активированного: уголь активированный, карболен, карболонг, энтеросорбент
Препараты лигнина гидролизного: полифан, полифепан
Препараты полвидона: энтеросорб, энтеродез
Другие: диоксимектид (смекта), тальк, цинка окись, глина белая
Механизм действия.
Они на поверхности сорбируют токсины, шлаки, яды, газы → уменьшается раздражение чувствительных нервных окончаний. Впитывают выделение желез → подсушивание.
Применение.
Наружно: при заболеваниях кожи (экзема, дерматиты) в виде присыпок, паст, болтушек. Применяют цинка окись, тальк, глина белая
Внутрь: энтеросорбенты при диспепсиях
Мягчительные средства.
Это средства способные смягчать кожные покровы и улучшать питание кожи.
Средства:
Мазевые основы: ланолин, вазелин
Животные жиры: свиной, говяжий
Растительные масла: подсолнечное, оливковое
Крема: экстракты растений, витамины, БАВ
Показание:
Сухая кожа, трещины
Раздражения, мацерации, пролежни
Действие: защищают рецепторы кожи от воздействия раздражителей, уменьшают болезненность.
Раздражающие средства.
Это препараты способные повышать чувствительность кожи и слизистых оболочек. Применяют местно, вызывают местные (покраснение, отечность) и рефлекторные эффекты (анальгезирующие, трофические). В развитии местной реакции принимают участие БАВ освобождающиеся из поврежденных раздражителями ткани (гистамин, брадикинин).
Средства:
Препараты из растений содержащих эфирные масла (пиены, терпены): масло терпентинное очищенное (скипидар), масло эфирное беленное, масло эвкалиптовое, масло эфирное горчичное, ментол, камфора …
Синтетические местнораздражающие вещества: финалгол, спирт муравьиный, раствор аммика
Препараты содержащие яды пчел и змей: таблетки «Апифор», мазь «Унгапивен», «Випросал»
Показание:
При воспалительных и травматических заболеваниях ПНС, мышц, суставов (неврит, радикулит)
При воспалительных заболеваниях ВДП (ринит, фарингит, ларингит) в виде ингаляций
Противопоказания: нельзя наносить на поврежденную кожу, при гнойничковых заболеваниях, мокнущей экземе, нельзя допускать их попадание в глаза.
Лекарственные вещества, влияющие на эфферентное звено периферической нервной системы.
ЭВ представлены двумя типами эфферентных волокон: вегетативные (симпатическая, парасимпатическая), двигательные. С точки зрения фармакологии делят на холинэргические и адренергические. У парасимпатических медиатор ацетилхолин, у симпатических ацетилхолин и адреналин.
Холинорецепторы: это белковые молекулы, обладающие специфической чувствительностью к ацетилхолину и выборочно реагируют на эндогенные вещества.
М-холинорецепторы реагируют на эндогенные лиганды и к алкалоиду гриба мухомора – мускарину. М-холинорецепторы локализуются на постсинаптической мембране клеток эффекторных органов (гладкая мускулатура, проводящая система сердца, желудок, матка, ЦНС).
Н-холинорецепторы реагируют на АЦХ и на алкалоид листьев табака (никотин). Локализуется на постсинаптической мембране клеток скелетных мышц, нейронов ганглиев, клеток мозгового вещества надпочечников, сино-кородидной (сонная артерия, бифуркация аорты) зоны и ЦНС.
Холинэргические средства.
Они влияют на различные этапы передачи возбуждения в синапсах
Синтез и хранение
Высвобождение медиатора
Все перепараты делятся на две большие группы:
Холиномиметики – облегчают передачу в области хониэргических синапсов – они действуют подобно АЦХ
Холиноблокаторы – препятствуют передаче импульсов в холинэргических синапсов – действуют противоположно АЦХ
Холиномиметики.
Классификация холиномиметиков:
Холиномиметики прямого действия – сами непосредственно действуют на холинорецепторы
М, Н – холиномиметики (ацетилхолин, карбохолин)
М-холиномиметики (пилокарпин, ациклидин)
Н-холиномиметики (цититон, лобелин, аназин, «Табекс», «Лобесил»
Холиномиметики непрямого действия – непосредственно на рецепторы не действуют.
Стимуляторы пресинаптического высвобождения ацетилхолина (цизаприд, церулитид)
Ингибиторы фермента АЦХ
Обратимого действия: прозерин, аминостигмин, пиридостигмин, аксозил. пимадин
Необратимого действия: армин
М, Н – холиномиметики.
Эти препараты отличаются не избирательностью действия – стимулируют все типы холинорецепторов, но при их применении прежде всего развивается М-холиномиметическое действие т. к. они более чувствительны. Применяются крайне редко особенно в педиатрии.
Ацетилхолин: в медицинской практике не используется, а только в экспериментах как фармакологический анализатор. Быстро разрушается эффект кратковременный, не избирательность действия.
Карбахол: синтетический более стойкий –действует 1Ю5 часа не гидролизируется ацетилхолинэестеразой. Применяется в медицинской практике ограниченно только в офтальмологии в виде капель и пленок у взрослых – вызывает сужение зрачка, спазм аккомодации, снижает внутриглазное давление. Не избирателен, токсичен.
Побочные эффекты общие: бронхоспазм, урежение работы сердца, повышение секреции всех желез, увеличение артериального давления.
М-холиномиметики.
Избирательно стимулирует только МХР. Активация рецепторов аналогично повышению эффектов парасимпатической нервной системы.
Эффекты:
Повышение тонуса гладких мышц
Влияют на сердечную деятельность: замедление возбудимости, проводисмости особенно в АВ узле снижение автоматизма, брадикардия.
Действие на секрецию желез: стимулируют секрецию бронхиальных, слюнных, потовых и др. желез.
Действие на орган зрения:
сужение зрачка – сокращается круговая мышца радужки,
снижение внутриглазного давления – расширение шлемового канала и фонтановых пространств → отток жидкости увеличивается,
спазм аккомодации → хрусталик принимает более выпуклую форму – сужается цилиарная мышца
Пилокарпин: препарат растительного происхождения применяется в виде соли гидрохлорида, Ацеклидин – применяются ограниченно в офтальмологии с целью снижение внутриглазного давления в педиатрии не применяются. Но могут применятся в стоматологии для повышения секреции слюны.
Побочные эффекты: потливость, слюнотечение, повышение тонуса бронхов, брадикардия – антагонист М-холиноблокатор атропин.
Противопоказания: бронхиальная астма, заболевание сердца, стенокардия. Желудочные и кишечные кровотечения, эпилепсии, беременности.
Общая картина отравления М-холиномиметиками (отравление мухомором):
кожные покровы влажные
гиперсаливация
усиление секреции бронхиальных желез → заполнение бронхов слизью
спазм бронхов, затрудненное, клокочущее дыхание
сужение зрачков и спазм аккомодации
усиливается перистальтика кишечника
непроизвольная дефекация и мочеиспускание
брадикардия вплоть до блокады
снижение давления
возможны судороги
Помощь:
промывание желудка
солевые слабительные – задерживает всасывание, вызывает выделение
назначение дезинтоксикационных и симптоматических средств
подкожное введение - атропина
Н-холиномиметики.
Отличаются двухфазностью действия. В первую фазу стимулирует рецепторы, а затем наступает угнетение. НХМ применяются ограниченно. Раньше их использовали в качестве дыхательных аналептиков – «стимуляторы дыхания» они возбуждали НХР каротидных клубочков в сосудах → рефлекторно повышали тонус дыхательного центра. Применяли при отравлении угарным газом, при утоплении, травмах. Сегодня их применяют как средства отвыкания от курения.
Побочные действия: возбуждение ядер блуждающего нерва → брадикардия, снижение АД, рвота, судороги.
Стимуляторы пресинаптического высвобождения ацетилхолина.
Они модулируют высвобождение АЦХ в синаптическую щель→увеличивается концентрация→скорость передачи возбуждения увеличивается→длительность увеличивается.
Эффекты:
лечение послеоперационной атонии кишечника, кишечная непроходимость паралитического характера– повышение тонуса гладких мышц ЖКТ
лечение пареза желудка
лечение желудочно-пищеводного рефлюкса – нормализует моторику сфинктеров
лечение регургитации новорожденных
рентгенкострастные исследования
Побочные эффекты: объясняются неизбирательностью и повышенная концентрация АЦХ приводит к повышению тонуса других систем: расстройства ЖКТ (боль, диспепсия), головокружение, снижение АД.
Антихолинэстеразные средства.
Они блокируют ацетилхолинэстеразу, повышают концентрации АЦХ в синапсе. Из всех холиномиметиков самые применяемые.
АХЭС обратимого действия: блокируют фермент не навсегда, после они разрушаются, а фермент работает дальше. Препараты необратимого действия разрушаются вместе с ферментом.
Арнин – применяется только в офтальмологии как капли для снижения внутриглазного давления.
Эффекты обусловленные МХ-эргическим действием:
повышают тонус гладких мышц
нарушают возбудимостью, проводимость в сердце → брадикардия
сужение зрачка, спазм аккомодации, снижение внутриглазного давления
усиление секреции желез
Эффекты обусловленные НХ-эргическим действием:
улучшение – нервно мышечной проводимости
улучшение передачи импульса в области вегетативных ганглиев
способны проникать в ЦНС (только препараты имеющие третичную структуру) - в малых дозах стимулируют в больших угнетают.
Применение:
офтальмология – лечение глаукомы (раздражают конъюнктиву)
при атонии кишечника – послеоперационная, пост инфекционная
для лечении миастении – повышение проводимости
ДЦП, последствия полиомелита – симптоматическое лечение
при передозировке недеполяризующих миорелаксантах
при тахиаритмиях
Побочные эффекты:
усиленная саливация
бронхоспазм
замедление ЧСС
нарушение ритма сердца
спазм мышц кишечника и мочевого пузыря
тошнота, диарея, частое мочеиспускание
сужение зрачков
подергивание скелетных мышц
Противопоказание:
Астма
Стенокардия
Эпилепсия
Атеросклероз
Беременность
Острое отравление ФОС.
Многие ФОС по механизму действия являются антихолинэстеразными → обладают сильной способность блокировать фермент. ФОС применяют:
В медицинском практике из ФОС применяется только армин
В быту, с/х используют много необратимых препаратов: хлорофос, дихлофос.
Боевые отравляющие вещества: зарин
Обладают высокой липофильностью – хорошо проникают в организм.
Симптомы в основном возбуждение М-холинорецепторов:
Брадикардия с блоком АВ-узла
Гипотензия
Гиперсаливация
Бронхорея
Миоз
Причина смерти: избыток эндогенного АЦХ → остановка сердца, дыхания.
Помощь при отравлении ФОС:
Удаление яда с кожных покровов, слизистых оболочек
Промывание желудка 3-5% раствором натрия гидрокарбоната (щелочью)
Принять адсорбирующие вещества
Принять солевые слабительные
Если ФОС всосалось вводить антагонисты – М-холиноблокаторы – атропин. Реактиваторы ацетилхолинэстеразы – разрываются связь между АЦХ-эстеразой и веществом примепы: дипироксим, изонитразил, аллоксим
Симптоматическое лечение: из дыхательной системы удаляют секрет, при судорогах вводят хлорпромазин, диазепам
Холиноблокаторы
Это препараты которые тормозят проведение нервных импульсах в холинэргических синапсах и действующие противоположно ацетилхолину.
Классификация:
М, Н – Холиноблокаторы: апрофен
М – Холиноблокаторы: атропин, препараты красавки, скополамина гидробромид, поатифиллина гидротартрат, ипратропия бромид (метацин)
Н – Холиноблокаторы
Миорелаксанты (курареподобные средства):
А) деполяризующие миорелаксанты: короткого действия (5 -10 мин) суксаметония хлорид (дитилин)
Б) антидеполяризующие миорелаксанты
Короткого действия (10-20 мин) мивокурия хлорид
Средней продолжительности (30-40 мин) алкурония хлорид, векурония бромид
Длительного действия (60-120 мин) панкурония бромид (павулон), мелликтин, тубокурарина хлорид
В) смешанного действия: диоксоний
Ганглиоблокаторы
Короткого действия (5-20 мин) трепирия хлорид (гигроний), имехин
Средней продолжительности (3-4 часа) азаметония бромид (пентамин), гексаметония бензосульфат (бензогексоний), пахикарпин
Препараты продолжительного действия (более 8 часов): пемпидин (пирилен), темехин
М-холиноблокаторы.
Блокируют М-холинорецепторы, препятствуют взаимодействию ацетилхолина → угнетается активность парасимпатической нервной системы, что сопровождается преобладанием симпатических эффектов.
Фармакологические эффекты
Действие на глаз. Блокируют М3-холинорецепторы → расслабляют круговую мышцу радужки и цилиарной мышцы:
расширение зрачка (мидриаз)
паралич аккомодации – искусственная дальнозоркость
повышение внутриглазного давления (затруднен отток жидкости из камеры глаза)
Действие на гладкую мускулатуру
расслабляются
уменьшается тонус
Действие на сердце:
повышается ЧСС
улучшается АВ-проводимость
повышается потребность миокарда в кислороде
Действие на секрецию желез:
уменьшается секреция всех желез → сухость кожи и слизистых
Влияние на терморегуляцию:
угнетается потоотделение
угнетается терморегуляция
повышение температуры тела
Влияние на ЦНС:
преодолевают ГЭБ
атропин тонизирует дыхательный центр
скополамин седативное, противорвотное
платифилин угнетает сосудодвигательный центр
Классификация по происхождению.
Алкалоиды растений: атропин, скополамин, гомотропин, платифилин, белладонна, белена, дурман
Синтетические: метацин, спазмолитин, фубромеган, тропикамид
Атропин: первый алкалоид выделенный в 1831 году из красавки (белладонны – atropa belladonna), хорошо всасывается из желудочно-кишечного тракта и со слизистых оболочек, продолжительность резорбтивного действия атропина около 6 часов, биотрансформация осуществляется в печени, выводится преимущественно почками, не избирательный блокатор М-холинорецепторов, в терапевтических дозах стимулирует дыхательный центр, в токсической дозе возбуждаются вся ЦНС.
Платифиллин: алкалоид содержащийся в крестовике, обладает двойныйм спазмолитическим действием: блокирует все м-холинорецепторы и оказывает прямое миотропное действие влияя на мускулатуру ч/з ионные каналы.
Скополомин: высокая активность в отношении вестибулярного аппарата, оказывает седативное действие на ЦНС, противорвотное действие.
Пиранзепин: угнетает М1-холинорецепторы желудка → угнетает секрецию железами желудка соляной кислоты и пепсиногена
Ипратропия бромид: блокирует М3-холинорецепторы гладкой мускулатуры бронхов вызывая их расширение → используется при бронхиальной астмы. Имеет четвертичное производное.
Применение М-холиноблокаторов.
Потенцированный наркоз (премедикация) используют атропин он препятсвует рефлектоной остановке сердца, уменьшает секрецию желез, тонизирует дыхательный центр.
При спазме гладких мышц ЖКТ, МВС, ЖВС – платифиллин, препараты красавки,
Бронхоспазм – ипратропия бромид ингаляционно
При язвенной болезни желудка, гиперацидный гастрит – пиразепин
При гиперкинезах, паркинсонизме – выбирыют препараты проникающие через ГЭБ и блокируют М и Н рецепторы – цилклодол, апрофен
В офтальмологии – для расширения зрачка - тропикамид
Вестибулярный аппарат – при укачивании – скополамин в составе таблеток «аэрон», пластырь «Трансдерм-скоп»
При отравлении м-холиномиметиками
Аритмии сердца: брадикардия, АВ-блокада – атропин
При учащенном мочеиспускании, недержание мочи – флавоксат, оксибутинин (дитропан) – расслабляют мускулатуру путей → мочевой пузырь длительно сохраняет мочу
Побочные эффекты.
Сухость во рту
Затруднение глотания
Нарушение речи
Нарушение аккомодации
Тахикардия
Запоры
Нарушение мочеотделения
Отравления.
Клиническая картина: сухая кожа, гипертермия, тахикардия, широкие зрачки, светобоязнь, одышка, головная боль, сухость во рту, задержка мочи, нарушение ориентации, диплопия, психическое возбуждение, зрительные галлюциации, судороги с потерей сознания.
У детей протекает тяжелее, может не быть фаза возбуждения. Смертельная доза 100 мг для взрослых и 10 мг для детей.
Меры помощи:
Удаление не всосавшегося яда: танин, активированный уголь, магния сульфат
Разведение и выведение яда из крови: форсированный диурез
Введение антогонистов: антихолинэстеразные действия обратимого действия физистигмин
Симптоматическая терапия: транквилизаторы, искусственное дыхание, β-адреноблокаторы
Противопоказания.
Глаукома
При поражении миокарда, пороках сердца, сердечной недостаточности
Гипертермии
Гипертонии
Тахикардии
Н-холиноблокаторы. Блокируют никотинчувствительные рецепторы, в результате чего прекращают передачу нервных импульсов в соответствующих синапсах. Неоднородно и неодинаково реагируют на фармакологические анализаторы. Например Н-холинорецепторы мышц чувствительны к тубокурарину и не блокируется гексаметонием. Н-холинорецепторы вегетативных ганглиев блокируются гексаметонием и не чувствительны к тубокурарину. Исходя из этого никотинорецепторы скелетных мышц условно обозначают как Нm-холинорецепторы, а вегетативных ганглиев Нn-холинорецепторы.
Ганглиоблокаторы.
Блокируют Нn-холинорецепторы в симпатической и парасимпатической нервной системе.
Классификация
По химической структуре:
Четвертичные аммонивые соедине: имехин, гигроний, пентамин, бензгексоний не проникают в ЦНС, плохо всасываются в ЖКТ
Третичные амины: пахикарпин, пирилен, темехин проникают в ЦНС, хорошо всасываются в кишечнике.
По длительности действия:
Короткого (5-20 мин) – применяют для управления гипотонии во время операции для уменьшения кровопотери.
Среднего продолжительности: для купирования криза гипертонического
Длительного действия
Фармакологические эффекты.
При блокаде симпатических ганглиев:
Расширение сосудов периферических
Снижение АД
Снижение ОПСС и постнагрузки на сердце
Улучшается Микроциркуляция тканей
Повышается депоирование крови в венах
Повышение тонуса матки
При блокаде парасимпатических ганглиев:
Снижается тонус и моторика гладких мышц бронхов, кишечника, желчевыводящих и мочевыводящих путей
Снижается секреция желез
Тахикардия (блокада ганглиев n. vagus) → снижение АД
Применение.
Управляемая гипотония гигроний
Купирование гипертонического криза
Для борьбы с отеком мозга, легких бензогексоний
Побочные эффекты.
Ортостатический коллапс – падение АД, опасность развития тромбов. Для предупреждения этого в течении 2 часов после приема не подниматься
Атония кишечника и мочевого пузыря
Запоры
Задержка мочеиспускания
Паралич аккомодации
Сухость во рту, затруднение глотания, дизартрия
Противопоказания.
Гипотензия
Ишемическая болезнь сердца
Глаукома
Нарушение функции печени и почек
Помощь при передозировке.
Введение антогонистов (антихолинэстеразных средств)
Введение аналептиков этимизол, ИВЛ
Введение сосудосуживающих средств при ортостатической гипотензии – норепинефрин, фенилэфрин
М-холиномиметики для возбуждение перистальтики ацеклидин
Миорелаксанты.
Препараты вызывают тотальную релаксацию скелетной мускулатуры т.к. блокируют Нm-холинорецепторы и прекращение нервно-мышечной передачи в синапсах скелетной мускулатуры – миопатический рефлекс.
Родоночальниковм стал яд кураре применявшийся индейцем в качестве стрельного яда. Основным действующим веществом является алкалоид d-кубатурарин. По химическому строению относится к чествертичному строению → не проникают через ГЭБ.
Классификация.
А) деполяризующие миорелаксанты: короткого действия (5 -10 мин) суксаметония хлорид (дитилин)
Б) антидеполяризующие миорелаксанты
Короткого действия (10-20 мин) мивокурия хлорид
Средней продолжительности (30-40 мин) алкурония хлорид, векурония бромид
Длительного действия (60-120 мин) панкурония бромид (павулон), мелликтин, тубокурарина хлорид
В) смешанного действия: диоксоний
Недеполяризующие миорелаксанты: большинство действуют как конкурентные антагонисты ацетилхолина, блокируют Нm-холинорецепторы постсинаптической мембраны нервно-мышечного синапса и препятствуют деполяризующему действию АЦХ, мембрана при этом остается недеполяризованной → прекращается передача импульсов с нервных окончаний на скелетную мускулатуру → скелетные мышцы расслабляются.
По неконкурентному действию работает престонал он не вытесняет АЦХ из места его связывания. Не конкурирует за место связывания, не дает мышечной боли в послеоперационном периоде. Передозировка. Применяются блокаторы АХЭ или стимуляторы пресинаптического выброса ацетилхолина пимодин.
Деполяризующие миорелаксанты (удвоенная молекула ацетилхолина) взаимодействует с Н-холинорецептрорами постсинаптической мембраны и вызывают ее деполяризацию (стойкое сокращение мышцы) → наступает десентизация рецептеров (потеря чувствительности) → наступает нервно-мышечный блок → отмечается микротравмы мышечных волокн. Передозировка при ней применять антихолинэсретазные средства запрещено, антагонистов нет, теоретически можно назначить переливание крови, практически переводят на ИВЛ, препарат разрушается через 5-10 минут.
Миорелаксанты смешанного действия: снвчала деполяризацию мембраны, затем потенциал восстанавоивается, но рецепторы блокируются.
Показания
В хирургии все операции делают с использованием миорелкасантов
Вправление вывихов
Столбняк
Электросудорожная терапия
Спастичность при болезни Паркинсона
Побочные эффекты.
Деполяризующие миорелаксанты:
Сердечная аритмия
Мышечные боли в послеопреационном периоде
Повышение АД
Миоглобинэмия
Гиперкалийэмия
Антидполяризующие:
Снижение АД
Бронхоспазм
Брадикардия
Экстрасистолия
Ишемия
Адренергические средства.
Адренергические средства – те средства которые влияют на адренергическую иннервацию Основные медиаторы симпатической нервной системы является норадреналин (норэпинефрин) и адреналин. Синапсы находятся в постганглионарной части симпатических нервных волокон. Адреналин синтезируется из тирозина. Норадреналин синтезируется в области пресинаптической мембране. Расщепление идет в области синапса и других областях с помощью моноаминоксидазы. Существует два типа МАО: МОА-А (дезаминирует норадреналин), МАО-В (дофамин), но это если есть выбор действует в области пресинаптическтй мембране и разрушают 20% катехоламинов. КОМТ (катехол –о-метил трансфераза) – инактивирует 80%, может быть обратно пресинаптической мембраной.
Адренергические средства изменяют симпатическую нервную систему:
Классификация:
Адреномиметики – облегчают передачу нервных импульсов в области синапсов
Адреноблокаторы – блокируют проведение нервных импульсов в области синапсов.
Адренорецепторы неоднородны. Они представлены α и β – адренорецепторами.
α1-адренорецепторы локализуются на постсинаптической мембране сосудов кожи и внутренних органов магистральных сосудов (кроме сосудов скелетных мышц), радиальной мышце радужной оболочки глаза, кишечнике, сфинктерах ЖКТ, миометрии, трабекулах селезенки, предстательной железе. Возбуждение α1-повышает тонус сосудов и снижает тонус сфинктеров и трабекул селезенки.
α2-адренорецепторы – локализуются на постсинаптической и пресинаптической мембране. Пресинаптические рецепторы вызывают торможение выхода катехоламинов из пресинаптической мембраны. В ЦНС это приводит к торможению сосудодвиготельного центра
α2-внесинаптические рецепторы – локализуются в тромбоцитах, внутреннем сло сосудов и возбуждается адреналином крови, их активация вызывает сужение сосудов, агрегацию тромбоцитов.
β-адренорепторы – локализуется в постсинаптической мембране клеток сердечной мышцы, возбуждение их повышает все фунции сердца: автоматизм, атриовентрикулярную проводимость, возбудимость, сократимость. Увеличивается частота и сила средечных сокращений, возрастает потребность миокарда в кислороде. При избытке катехоламинов могут возникать тахиаритмии.
β2-адренорецепторы – расположены на постсинаптической мембране гладкомышечных клектов (больше все в гладкой мускулатуре бронхов и трахее), кроме того есть в матке, мочевом пузыре, в сосудах скелетной мускулатуре, сердца, мозга, печени. Возбуждение рецепторов вызывает расслабление гладкой мускулатуры бронхов, сосудов скелетной мускулатуры, сердца, мозга, печени, снижается тонус матки.
β2-внесинаптические адренорецепторы.
β3-адренорецепторы – обнаружены на мембранах клеток жировой ткани. Они стимулируют липолиз и термогенез жировой ткани. Агонисты β3-ар перспективны для лечения ожирения, а также комплексного лечение диабета.
β рецепторы принимают участие в регуляции углеводного и жирового обмена. Возбуждение стимулирует и повышает потребление кислорода. Побочные эффекты тем больше, чем меньше селективность препаратов.
Адреномиметики.
Классификация адреномиметиков:
Адреномиметики прямого действия
α,β-адреномиметики (неселективные) норадреналина гидротартрат (если вводить в кровь стимулирует преимущественно α1-адренорецепторы), адреналина гидрохлорид (применяют в практике).
α-адреномиметики:
неселективные – и α1 и α2 нафазолин, ксилометазолин, оксиметазолин, тетризолин
селективные – преимущественно α1-адреномиметики фенилэфрин, этафедрин, мидодрин
β1 β2-адреномтметики: изопреналин, орципреналин
β1-адреномиметики (кардиоселективные) добутамин
β2-адреномиметики – сальбутамол, сальметерол, фенотерол, тербуталин
Адреномиметики непрямого действия (симпатомиметики) – эфедрина гидрохлорид, фенилпропаноламин
Комбинированные препараты: аэрозоль «Беродурал» - фенотерол + ипратопия бромид, аэрозоль «Дитек» - фенотерол + кромолин-натрий, колдрекс – парацетомол, фенилэфрин, аскорбиновая кислота.
α, β – адреномитметики.
Адреналин и норадреналин – используются как препараты экстренной помощи.
Фармакологические эффекты.
Влияние на сосудистый тонус. Повышают сосудистый тонус за счет стимуляции α1- рецепторов сосудов, повышается АД, общее периферическое сопротивление сосудов (ОПСС), преднагрузка на сердце и потребность миокарда в кислороде.
Для норадреналина это основной эффект. Действует непродолжительное время, рефлекторно может быть вызвана брадикардия. (за счет мощного сужение сосудов→возбуждения барорецепторов→сосудистый центр→импульс в сердце→брадикардия)
Влияние адреналина: стимулирует не только α1-ар сосудов кожи, органов, мозга, но и β2-ар в сосудах мышц, но слегка отсрочено → сначала идет повышение давления, затем может быть небольшая гипотония и затем небольшая волна.
Влияние на сердце:
Норадреналин правктически не влияют, может быть рефлекторная брадикардия.
Адреналин все фукции сердца стимулирует – повышается активность синоартериального узла, увеличивается скорость прохождения импульса, снижается рефрактерный период, увеличивается сердечный импульс. Иногда ЧСС может снижаться рефлекторно.
Влияние на глаз:
Норадреналин почти не влияют
Адреналин: расширяет зрачок – сокращается радиальная мышца глаза, снижается внутриглазное давление за счет уменьшениея секреции жидкости, улучшается отток
Влияние на мускулатуру бронхов:
Норадреналин: не применяется
Адреналин: за счет возбуждения β2-рецепторов они расширяются, устраняется бронхоспазм
Влияние на ЖКТ:
Норадреналин – почти не влияет
Адреналин: изменяет тонус и моторику т.к. в сфинктерах есть и α и β адренорецепторы – это эффекты побочные
Влияние на обмен веществ:
Адреналин: стимулирует расщепление гликогена и увеличивает концентрацию глюкозы в крови, стимулирует липолиз → увеличивается содержание жирных кислот в крови.
Показания к применению.
Препараты экстренной помощи. Вводить энтерально нельзя. Норадреналин вводят только внутривенно (т.к. сужает сосуды и может быть некроз). Быстро вызывает привыкание. Адреналин можно вводить в/в (5 минут), п/к:
Анафилактический шок
Острая сердечная, сосудистая недостаточность
Купирование бронхоспазма ( в том числе и у детей)
При гипогликемической коме
Для устранения атрио-вентрикулярного блока
При остановке сердца
Как сосудосуживающее вещество с анестетиками
Побочные эффекты.
Головные боли
Нарушение дыхание
Аритмии сердца
Некроз ткани на месте инъекции
Адреналин может вызвать:
Гипоксия миокарда (особенно у детей)
Аритмогенное действие на фоне галотана (фторотана) – наркоз
α1-адреномиметики.
Селективные. Отличаются большей избирательностью, влияют на α1-ар сосудов → сужение сосудов, повышение АД. Функцию сердца почти не изменяет, но может быть рефлекторная брадикардия. Проникают ч/з ГЭБ → возбуждающий эффект. Действие более продолжительно до 1 часа.
Неселективные.
Оказывают выраженное влияние в том числе на внесинаптические α2-ар. Системно не применяют, чаще в качестве капель в нос, что бы вызвать мощный сосудосуживающий эффект (антикогонгестивное – антисопливое) действуют быстро 5-10 минут и длительно 6-12 часов. Применяют при ринитах любой природы, как симптоматическую терапию. Длительно применение может привести к атрофии слизистой.
β1, β2-адреномиметики.
Оказывают стимулирующее действие на β1-ар сердца: повышают автоматизм, возбудимость, проволдимость, и β2-ар гладких мышц бронхов, расширяют бронхи. Так же уменьшают тонус ЖКТ. Чаще применяют как бронходилятаторы.
Применение:
Профилактика и купирования бронхиальной астмы в виде ингаляций
При брадиаритмиях (оч. редко)
β1-адреномиметик.
Добутамин: оказывает сильное инотропное (повышение сократимости) влияние на сердечную мышцу. Синтетический препарат подобен дофамину. Увеличивает силу сокращений→увеличивает сердечный выброс→ЧСС не изменяется или повышается (чуть-чуть). На фоне гипоксии снижает давление в легочных капиллярах. Применяют при отеках легких, острой сердечной недостаточности. Разрушается монаминоксидазой, действует 2-3 минуты.
β2-адреномиметики.
Более избирательного действия на гладкую мускулатуру бронхов → расширяют их, меньше вызывают побочных эффектов, стимулируют рецепторы матки и вызывают ее расслабление→сохранение плода.
Применение:
Препараты первой линии для лечения бронхоспазма
Купирование бронхообструкции
Угроза не вынашивания беременности: «Партусистен»
Применяются ингаляционно, внутрь, парентерально.
Побочные эффекты:
Беспокойство
Серцебиение
Тремор пальцев
Головокружение, головная боль
Потливость
Привыкание, ослабление эффекта
Уменьшение дозы может вызвать устранение побочных эффектов.
Адреномиметики непрямого действия.
Эфедрин – алкалоид растения эфедра.
Механизм действия: Вытесняет из везикул в пресинаптической мембране норадреналин и блокирует его обратное всасывание → увеличивает концентрацию медиатора. Оказывает и прямое действие на рецепторы. Действует не избирательно. Вызывает такие же эффекты как и адреналин, но менее выражено и более продолжительно. Так же он хорошо проникает через ГЭБ и возбуждает ЦНС.
Применение:
При бронхиальной астме,
При аллергиях немедленного типа
При ринитах местно в нос
Для расширении зрачка
Для стимуляции ЦНС
Побочные эффекты:
возбуждение
бессонница
тремор
потеря аппетита
повышение АД
сердцебиение
Адреноблокаторы.
Адреноблокаторы блокируют проведение импульсов в адренорецепторов.
Классификация:
I. Препараты прямого действия:
α-адреноблокаторы:
Неселективные (α1 и α2 – рецепторы): фентоламин, регитин, троподифен, пророксан (пироксан), бутироксан, дигидроэготамин (дитамин), дигидроэргокристи
Селективные (α1): празозин (минипресс), доксазозин (кардура), альфузазин, теразозин, доксазозин, тамсулозин
β-адреноблокторы:
Неселективные (β1 и β2):
Без внутренней симпатомиметической активности: пропранолол (анаприлин), надолол (коргард), сотазол (гилукор), тимолол
С внутренней симпатомиметической активностью: окспренолол (тразикор), пиндолол, бопиндолол
Селективные (β1, «кардиоселективные): атенолол, бетаксолол, метопролол, талинолол, нибивалол
α, β – адреноблокаторы (гибриды): карвидилол, проксодолол, лабеталол
II. Непрямые адреноблокаторы (симпатолитики): гуанетидин, бретилий, резерпин
III. Комбинированные препараты:
Синепресс (дигидроэрготоксин+резерпин+гидрохлортиазид)
Кристепин (дигидроэрготоскин+резерпин+клопамид)
Тенорик (атенолол+хлорталидон)
α-адреноблокаторы.
Препараты неизбирательного действия. Блокируют все типы α-рецепторов, по происхождению виделяют:
Производные алкалоидов спорыньи (паразитический гриб злаковых) дигидроэрготамин, дигидроэрготоксин, синтетический аналогсодержит остатки лизергиновой и никотиновой кислот) ницерголин.
Синтетические препараты: фентоламин, троподифен, пророксан, бутироксан
Фармакологические свойства.
За счет блокады постсинаптических α1-рецепторов сосудов:
Сосудорасширяющее действие
Улучшается Микроциркуляция тканей
Снижается ОПСС и возврат крови к сердцу
Снижают АД
Вызывают тахикардию
За счет блокады α1-рецепторов ЖКТ:
Стимулируют перистальтику кишечника
Увеличивают секрецию желез
За счет блокады пресинаптичесих α2-АР:
Повышается выброс эндогенного норадреналина → возбуждаются β1-рецепторы (тахикардия, повышается сократимость миокарда), и β2-рецепторы сосудов (расширение сосудов скелетных мышц)
За счет блокады α-рецепторов:
Расширение сосудов мозга
Повышение тонуса матки
Показания.
Нарушение перефирического кровообращения:
Эндартерииты, диабетические ангиопатии
Болезнь Рейно
Трофические язвы
Плохозаживающие раны
Сосудистая паталогия глаза и органа слуха
Кардиогенный, травматический, ожоговый шок (где есть спазм сосудов)
Феохромоцитома: для симптоматического лечения
Мигрень
Нарушение мозгового кровообращения (ницерголин)
Маточные кровотечения (эрготомин)
Как антогонисты α-адреномиметиков
Побочные эффекты.
Ортостатическая гипотензия
Тахикардия, головокружение
Стенокардия
Покраснение кожи
Расстройства ЖКТ
Гипогликемия
α1-адреноблокаторы
Блокируют избирательно постсинаптические рецепторы сосудов:
Вызывают расширение артериол, венул
Снижают давление (более стойкий эффект)
Постнагрузка на сердце
Уменьшается венозный возврат
Препатары альфозазин, тамсунолин влияют на α1-рецепторры блокады→снижают тонус гладких мышц простаты, шейки мочевого пузыря.
Фармакокинетика.
Препараты короткого действия: празозин 3-4 часа (должен приниматься 2-3 раза в сутки)
Препараты длительного действия: доксазозин, теразозин, альфузозин 18-36 часов
Препараты из ЖКТ всасываются почти полностью, биотрансформируются в печени, выводятся с желчью.
Применение.
Артериальная гипертензия
Доброкачественная опухоль предстательной железы (тамсулозин)
Побочные эффекты.
Ортостатическая гипотензия
Эффект первой дозы (после прима сразу снижение давления)
Тахикардия
Отеки конечностей
Кожный аллергические реакции
Сухость во рту
Сонливость, бессонница
Ослабление эффекта при курсовом назначении празозина
Противопоказания.
Гиперчувствительность
Артериальная гипотензия
Беременность, кормление грудью
Спазм периферических артерий
Детям до 12 лет
β-адреноблокаторы
Конкурентные антогонисты норадреналина, различаются разным сродством к популяциям рецептров.
β1 и β2-блокаторы без внутренней симпатомиметической активности.
Антиангинальное действие
Противоаритмическое
Гипотензивное
Влияние на ССС – блокируют β1-рецепторы сердца угнетают автоматизм, тормозят АВ-прводимость, снижают силу и частоту сердечных сокращений, снижают сердечный выброс, снижается АД
Влияние на другие органы – снижается продукция ренина в почках и образование ангиотензина 2 в следствии блокады β1-рецепторов ЮГА (→гипотензия), блокируя β2-рецептрры вызывают спазм бронхов, повышают тонус желчного пузыря, кишечника, усиление сокращения матки, снижению содержания люкозы в крови.
Влияние на глаз: при местном применении снижают внутриглазное давление (тимолол) снижается секреция жидкости, ни аккомодация, ни величина зрачка не изменяется.
β1 и β2-блокаторы с внутренней симпатомиметической активности
Блокируют β-рецепторы сердца, но не вызывают брадикардии, снижения силы сердечных сокращений и выраженного бронхоспазма т.к. эти препараты имеют симпатомиметическую активность – не до конца блокируют рецепторы.
Показания:
Стенокардия – снижают потребность миокарда в кислороде
Артериальная гипертензия
Тахикардия – лучше в нутренней активностью
Глаукома тимолол
Побочные эффекты.
Снижение силы, частоты сердечных сокращений
Брохноспазм
Сокращение беременной матки
Артериальная гипотензия
Головокружение
Рвота, диарея
Нарушение потенции
Гипогликемия
Синдром отмены (усиление ишемии миокарда, приступы стенокардии, внезапная смерть)
β1-адреноблокаторы.
Препараты выбора при гипертонии, аритмии, ишемии.
Фармакологические эффекты.
Со стороны сердца:
Предупреждение тахикардии
Уменьшают экстрасистолы
Снижают минутный объем крови
Уменьшают потребность миокарда в крови
Снижают синтез катехоламинов
Снижают сердечный выброс
Фамакокинетика.
По периоду полувыведения и → длительности действия можно выделить ряд – Небиволол (Т1/2 14 ч), Бисопролол (10 ч), Атенолол (9 ч), Талинолол (6 ч). По селективности выделяют ряд небиволол-бисапролол-атенолол. Небивалол обладает вазодилятирующим эффектом он модулирует синтез NO (эндотелиально релаксирующего фактора), не влияет на β2-адренорецепторы.
Показания.
Артериальная гипертензия
Стенокардия
Хроническая сердечная недостточность
Тахиаритмии
Побочные эффекты.
Сердечная недосточность
Брадикардия
Чувство усталости
Головокружение
Противопокзания.
Брадикардия
Гипотония
Бронхиальная астма
Сердечная недостаточность
Беременность
Феохромоцитома
Метаболический ацидоз
Гибридные α, β-адреноблокаторы.
Обладают свойствами и тех и тех → снижают давление из за расширения сосудов, и снижения сердечного выброса, подавляют продукцию ренина.
Показания.
Гипертония
Профилактика приступов стенокардии
Аритмия
Хроническая сердечная недостаточность
Глаукома
Купирование гипертонических кризов
Побочные эффекты.
Головокружение
Головная боль
Бронхоспазм
Утомляемость
Кожные реакции
Препараты непрямого действия.
Не влияют на Адренорецепторы, а действуют на уровне пресинаптической мембраны, действуют не избирательно. Угнетают симпатическую иннервацию (т.к. норадреналин выходит, но мембрана стабилизирована и медиатор разрушается).
Основной эффект это снижение артериального давления, перед этим может быть кратковременное нарушение АД, повышается активность парасимпатической иннервации → брадикардия, повышение секреции и моторики ЖКТ, сужение зрачка и внутриглазного давления за счет увеличение оттока и уменьшения продукции жидкости.
Показания.
Гипертония, но используют редко
Побочные эффекты.
Обострение язвы желудка
Брадикардия
Набухания с/о носа
Бронхоспазм
Сонливость, новышение аппетита, экстрапирамидные расстройстава резерпин
Противопоказания.
Сердечно-сосудистые заболевания
Язва
Бронхиальная астма
Опухоли надпочечников
Недостаточность почек
Лекарственные средства, влияющие на ЦНС.
Снотворные средства.
Снотворные средства – препараты способные инициировать и поддерживать сон (облегчают засыпание, повышают глубину и продолжительность сна)
Сон это процесс активный, наступает в следствии тормозящего виляния ретикулярной фармации на кору головного мозга. Различают 2 фазы сна: медленного и быстрого. Медленная фаза – переднемозговой сон, нет движения глазных яблок, поддерживается гипнотическими структурами. Медиатор – γ-амино-масляная кислота (ГАМК), составляет 80% сна. Быстрая фаза (десинхронизированная), основная роль отводится АЦХ и катехоламинов, в эту фазу идет запоминания, отложения долгосрочной информации, организм подготавливает к эмоциям. При недостатке нарушается память, работоспособность. Занимает 20%, у маленьких детей 40%. При нарушении соотношений фаз сна – неполноценный сон.
Инсомния – расстройства наступления и поддержания сна. Различают 3 вида:
Пресомнические – нарушение засыпания, характерны для маленьких детей. Для лечения назначают седативные средства, транквилизаторы, снотворные короткого дествия.
Интрасомнические нарушение – поверхностный, прерывный сон, человек просыпается в течении ночи несколько раз. Для лечения назначают снотворные длительного действия.
Постсомнические – характерны для пожилых, короткий сон. Для лечения применяют снотворные длительного действия.
Снотворные препараты даются не более 2-4 недель. Потому что вызывается привыкание и зависимость.
Структуры головного мозга влияющих на сон.
Гипногенные структуры: таламус, гипоталамус, каудальные отделы
Эндогенные вещества: дельта-пептид сна, мелатонин
История применения.
Первыми снотворными были алкоголь и опий. Египтяне использовали красавку. В середине 19 века появился хлоралгидрат – соединение алифатического ряда. Обладает быстрым эффектом, характерна дозазависимость (в малых дозах как снотворное, в большое дозе как противосудорожное), из за сильного раздражающего дейтсвия используется в клизме со слизью. Бромизовал – токсичен, вызывает депрессию. В настоящее время эти препараты как снотворные не применяются.
В конце 19 века А. Байером синтезирована барбитуровая кислота, ее в России применяют до сих пор, во многих странах запрещена. Могут вызывать седативный, снотворный, противосудорожный эффект (дозозависимый эффект), может дать наркоз.
Классификация снотворных срелдв:
Барбитураты: Амобарбитал, Циклобарбитал, Тиопентал натрия
Барбитураты в комбинации с др: Беллатаминал, Белласпон, Реладорм (диазепам+циклобарбитал)
Производные бензодиазепина: Флуразепам, Триазолам, Нитразепам, Флунитразепам
Бензодиазепиноподобные средства:
Препараты имидазопиридина: золпидем
Препараты циклопирролона: зопиклон
Препараты других групп имеющие снотворный эффект:
Антигистаминные: доксиламин, прометазин
Тиазоловые производные: клометиазол
Нейролептики: алимемазин
Препараты, применяемые при нарушении временной адаптации: мелаксен
Барбитураты.
Классификация по длительности действия:
Препараты длительного действия – эффект через 40 минут, длится в течении 7-8 часов фенобарбитал
Средней продолжительности – эффект через 15-30 минут, длительность 4-6 часов этаминал натрия
Короткого действия – при введении в\в через 5 минут, длится 10-15 минут гексенал
Механизм действия.
Взаимодействуют со специальными участками БД1-ГАМКа-рецепторного комплекса на постсинаптической мембране → повышается активность тормозной ГАМК-эргической системы (где ГАМК основной медиатор). Выделяют ГАМКа (находятся на постсинаптической мембране) и ГАМКб рецепторы. ГАМКа – рецепторы связаны с хлорными каналами → удлиняется открытое состояние хлорных каналов, возрастает вход а нейроны анионов хлора → развивается гиперполяризация мембраны и торможение.
Особенности действия.
Способны кумулировать, могут задерживаться и накапливаться в жировой ткани. Нарушают структуру сна укорачивая фазу быстрого сна → не видит сны (можно применять при кошмарах). Для них характерен эффект последействия (низкая элиминация), человек чувствует себя разбитым, характерна вялость, сонливость, снижается реакция человека. Угнетают дыхательный центр, вызывают привыкание и зависмость. Фенобарбитал акивирует микросомальные ферменты печени → при обноврменном введении с другими препаратами изменяется их фармакодинамика (можно приметь при желтухаха для ускоренного выведения билирубина). После отмены барбитуратов – синдром отдачи → долго не восстанавливается структура сна.
Отравление барбитуратов.
Кома
Угнетение дыхания, рефлексов
Зрачки в начале узкие, затем наступает их паралитическое расширение
Снижение АД, ЧСС
Ацидоз
Угнетается функция почек
Смерть от остановки дыхания.
Принципы лечения отравлений барбитуратами.
При легкой коме:
Промывание желудка
Солевые слабительные
Активированный уголь
Антагонист – дыхательный аналептик бемигрид
2. Тяжелая (средняя) кома:
ИВЛ
Гемодиализ
Бемегрид противопоказан
3. Хроническое отравление
Симптоматическое лечение
Отмена препарата
Производные бензодиазепина.
Применяют широко, вызывают несколько эффектов: седативный, транкивилизирующий, снотворный, противосудорожный, миорелаксантный.
Механизм действия.
Стимулируют БД-рецепторы в БД-ГАМКа-рецепторного комплекса, повышает чувствительность рецептора к ГАМК-медиатору, активируется тормозная ГАМК-ергическая система. Считают что рецепторы расположены в коре, лимбической системе, гипоталамуса.
Особенности действия.
Не у всех одинаково выражены вышеперечисленные эффекты. В качестве снотворного самыми популярными является нитразепам, оксазепам, флунитразепам. Бензодиазепины менее токсичны, лучше переносятся, меньше побочных эффектов, мало нарушают структуру сна, почти не угнетают дыхательный центр. Могут вызвать привыкание, зависимость, возможна парадоксальная реакция (эйфория).
Антагонист бензодиазепинов – флумазенил блокатор БД-рецепторов.
Классификация по длительности действия.
Короткого действия – начало действия 30 минут, Т1/2 – 4 часа, используют для премедикации: мидазолам, триазолам, оксазепам (нозепам)
Средней продолжительности действия – начало действия 40 минут, Т1/2 12-18 часов: лоразепам, нитразепам
Длительного действия: начало длительности 60 минут, Т1/2 – 30 часов: флуразепам, фенозепам, диазепам
Бензодиазепинаподобные средства.
Обладают выраженным снотворным и седативным действием. Механизм действия связан с возбуждением (агонисты) омега-БД-рецепторов, препараты короткого действия, Т1/2 – 2-6 часов. Не нарушают соотношение фаз сна, сокращают время засыпания, уменьшают число ночных пробуждений, детям до 15 лет не рекомендуются (нет клинических исследований), могут вызывать привыкание и зависимость. Антагонист- флумазенил.
Другие снотворные.
Мелаксен – используют при бессоннице в связи с плохой адаптацией к перемене часовых поясов.
Средства растительного происхождения: валериана
Противосудорожные средства.
Все перпарты способны купировать судороги лубой этиологии → устранаять тонус скелетной мускулатуры.
Классификация:
Противоэпилептические
Противопаркинсонические
Спастичность
Средства для лечения симптоматических судорог
Средства лечения симптоматических судорог.
Средства, применяемые для купирования судорог являющихся симптомом каких либо заболеваний, средства неотложной помощи. Фармакодинамика связана со снижением возбудимости ЦНС → нужно снизить активность нейронов, нарушить симпатическую передачу.
Производные БД: диазепам (седуксен), вводят внутримышечно и внутривенно судороги прекращаются в течении 5 минут, расслабляются мышцы.
Производные ГАМК: натрия окисбутират – эффективен при ацидозе – снижает потредность мозга в кислороде
Местные анастетики: лидокаин – блокирует ток ионов натрия.
Нейролептики: дроперидол
Соли: MgSO4 – если судороги обусловленный высоким АД, вводят чаще в/м т.к. может вызвать угнетение дыхания.
Барбитураты, наркоз – если ничего другого нет.
Противоэпилептические средства.
Классификация по химической структуре:
Барбитураты: фенобарбитал, пиримидон
Производные гидантоина: фенитоин
Производные оксазолидина: триметадион
Производные сукцинимида: этосуксимид
Производные бензодиазепина: клоназепам
Производные карбоксамида: карбомазепин
Вальпроаты: вальпроат натрия, вальпромид
Прочие препараты: ламотриджин, топирамад, габапептин, леветирацетам
Клиническая классификация:
Генерализованные припадки:
Тонико-клонический припадок (большой припадок – потеря сосзнания, тонические судороги, остановка дыхания): вальпроаты, дифенин, фенобарбитал, лемотриджин, карбамазепин, гексамидин, бензонал
Абсанс (малый припадок – потеря сознания): этосукцимид, клоназепам, вальпроаты, ламотриджин
Миоклонус эпилепсия (без потери сознания): вальпроаты, клоназепам, нитразепам
Эпилептический статус (припадок длится 30 минут): диазепам, клоназепам, фенобарбитал натрия, средства для наркоза.
Парциальные припадки:
Простые припадки: карбамазепин, ламотриджин
Психомоторные припадки: карбамазепин, дифенин, вальпроаты, фенобарбитал, гексамидин
Классификация по механизму действия.
Блокируют натриевые каналы: карбамазепин, дифенин, фелбамат
Блокаторы кальциевых каналом Т-типа: этасуксимид, триметин. Гаапенин
Препараты усиливающие ГАМК-эргическое тор можение: фенобарбитал, тиазепам, клоназепам, гексамидик
Препараты угнетающие активность возбуждающих аминокислот (глутамат, аспатарат): ламотриджин, топирамат
Анальгетики.
Анальгезия – утрата болевой чувствительности. Делят на две группы наркотические и ненаркотические. От группы местных анестетиков отличается общим действием на организм, а от средств для наркоза тем, что не «выключают» сознание.
Наркотические анальгетики.
Лекарственные средства, которые при повторном применении могут вызвать психическую и физиологическую зависимость, оказывают прямое дозозависимое болеутоляющее действие. По происхождению делят на:
Алкалоиды опия: морфин, кодеин, омнопон, морфилонг
Синтетические и полусинтетические препараты: промедол, фентанил, суфентанил
Характерные черты наркотических анальгетиков.
Сильная анальгетическая активность, способны купировать любую боль т.к. они действуют и на сами болевые рецепторы и на проведение импульсов и оказывают влияние на саму ЦНС.
Имеют особое влияние на ЦНС:
Способны вызывать эйфорию, при повторных применениях привыкание и зависимость
Зависимость формируется очень быстро, особенно к алкалоидам опия (особенно быстро у женщин и детей)
Применение.
По особым показаниям: сильные боли, способные вызвать развистие болевого шока, при травмах, ожогах, операциях, инфаркте миокарда, в онкологии. Антагонисты – налоксон, налтрексон они устраняют и анальгетический и токсический эффект.
Механизм действия.
Они связываются со специфическими рецепторами (опиоидными) и возбуждают их и прекращают продвижение болевого импульса т.к. прекращается ПД в ноцирецепторах. Рецепторы впервые были найдены в антиноциптивной системе (системе которая подавляет боль, в отличии от ноциптивной – которая воспринимает боль – рецепторы ноцицепторы). Раздражителями для ноцицепторов служит брадикинин, гистамин, серотонин, глютамат, ионы К – эти рецепторы не избирательны.
Эндогенными лигандами к опиоидным рецепторам относят энкефалины (лей-энкефалин, мет-энкефалин) они выполняют роль медиаторов к опиоидным системам. Наркотические анальгетики возбуждают опиоидные рецепторы подобно эндогенным лигандам.
Наркотические анальгетики снимают любую боль т.к. возбуждают опиоидные рецепторы не только на периферии, но и в ЦНС. Нарушается восприятие боли, переносимость боли и уменьшают эмоциональную окраску боли. Большое количество опиоидных рецепторов находится в ЖКТ.
Типы опиоидных рецепторов:
μ(мю)-R – с ними связана анальгезия, эйфория, лекарственная заивсимость, угнетение дыхание, миоз, регулируют процессы памяти, аппетит
δ(дельта)-R – анальгезия, гипотермия, цептральное гипотензивное действие, угнетение дыхания
к(каппа)-R – анальгезия, седативное действие, психозомиметический эффект
σ(сигма)-R
ε(эпсилон)-R
Классификация наркотических анальгетиков.
По отношению к опиоидным рецепторам:
Агонисты опиоидных рецепторов (стимулируют все рецепторы):
Препараты алкалоидов опия: морфин, кодеин, омпомон, морфилонг
Синтетические препараты: фентанил, ремифентанил, промедол, пиритрамид
Частичные агонисты опиоидных рецепторов: бупренорфин (бупрекс)
Агонисты-антагонисты опиоидных рецепторов (одни типы стимулируют (дельта и каппа), другие блокируют (мю)): пентазоцин, налбуфин, буторфанол (меньше побочных эффектов, медленнее развивается зависимость)
Антагонисты опиоидных рецепторов – это не анальгетики они вытестяют наркотические анальгетики из связи с рецепторами: налоксон, налтрексон
Анальгетики смешанного действия: трамадол
Трамадол: взаимодействует с опиоидными μ-рецепторами и нарушает нейрональный захват норадреналина и серотонина. Трамадол усиливает сегментарное и нисходящее серотонинэргическое тормозящее влияние на передачу болевых импульсов в задних рогах спинного мозга.
Характеристика наркотических анальгетиков.
За эталон берут морфин. Влияние на ЦНС:
Аналгезия
Эйфория
Дисфория – пентазоцин, налорфин
Седативный эффект (сознание не выключается), сонливость (сон беспокойный, богатый сновидениями)
Угнетение дыхания (уменьшается чуствительность к СО2 и ацидозу)
Угнетение кашлевого центра: кодеин
Гипотермия (в больших дозах) – угнетатется центр теплорегуляции, активируется центр теплоотдачи
Подавляется выделение ФСГ, АКТГ, тестестерона
Повышается выделение гормона роста, пролактина
Стимулируется блуждающий нерв → брадикардия, бронхоспазм
Возбуждение ядер глазодвигательного нерва – миоз
Угнетение сосудодвигательног центра - снижение АД
Угнетение рвотного центра, у 20% людец может возникунуть тошнота и ровта за счет стимуляции рвотных центров дна 4 желудочка
Увеличивается выделение вазопрессина → увеличивается диурез
Расширяются сосуды мозга из-за накопления СО2 → увеличение внутричерепного давления
Экстрацеребральные эффекты:
Повышение тонуса бронхиальных мышц
Спазм желче- и мочевыводящих путей
Повышение тонуса сфинктеров ЖКИ и МВЛ
Влияние на кишечник: увеличивается тонус гладкой мускулатуры, уменьшается перистальтика, увеличивается всасывание воды, уменьшается секреция pancreas → развивается обстипация (запор)
Подавление рефлексов на дефекацию и мочеиспускание: морфин
Расширение сосудов кожи
Синтетические наркотические анальгетики.
Переносятся легче, практически не угнетают дыхание, меньше развивается эйфория, зависимость. Не вызывают повышение тонуса гладких мышц внутренних органов.
Применение синтетических анальгетиков.
Нейролептанальгезия – вид обезболевания, который достигается совместным введением нейролептиками короткого действия дроперидол + наркотический анальгетик короткого действия фентанил = «Таламонал». Это позволяет проводить кратковременные оперативные вмешательства.
Атаралгезия – соединяют транквилизатор диазепам + наркотический анальгетик фентанил.
Фентанил: в 300 раз вильнее морфина, действует кратковрменно 20-30 минут. Выражено угнетает дыхание, но длится это секунды. Вызывает спастическое сокращение межреберных мышц.
Противопоказания ко всем наркотикам.
Дети до года до 3 лет по жизненным показаниям, беременность, старческий возраст
Высокое внутричерепное давление
Эпилептический статус
Бронхиальная астма
Алкогольная интоксикация
Острое отравление НА.
Выраженное угнетение сознания
Угнетение дыхания
Снижение АД
Снижение температуры
Сужение зрачков
Клонико-тонические судороги
Лечение: симптоматическая терапия+налоксон
Хроническое отравление.
Снижение умственной и физической работоспособности
Снижение чувствительности R кожи, слизистых
Исхудание, жажда, запоры
Лечить налоксоном нельзя!
Ненаркотические анальгетики.
Это препараты НПВС, не вызывают зависимости.
Механизм действия.
Они блокируют фермент цикло-окси-геназу, что в свою очередь блокирует образование из арахидоновой кислоты простогландинов, которые образуются в местах воспаления и сенсибилизируют рецепторы боли, повышая болевую чувствительность, а также воздействуя на центр терморегуляции, вызывают гипертермию => снимают боль связанную с воспалением. Т. к анальгеники это НПВС для них также характерен противовоспалительный и жаропонижающий эффект.
Показания к применению.
Неревматические заболевания опорнодвигательного аппрата (миозиты, артриты, травма)
Неврологические заболевния (радикульн, невралгия)
Болевой синдром (головная, зубная боль)
Классификация ненаркотических анальгетиков:
Препараты НПВС
Парацетомол: анальгетик, антипиретик – противовоспалительный эффект отсуствует
Метамезона натрий (анальгин) – производное пиразолона
Кеторолак – оказывают сильный анальгетический эффект по которому может равняется с морфином
Ацетилсалициловая кислота. Для анальгетиков выбирают препараты НПВС, которые оказывают сильное анальгитическое действие и при этом практически не оказывают противовспалительное действие.
Агонисты серотониновых рецепторов: суматриптан, золмитриптан, наратриптан используют при мегрен, они нормализуют тонус сосудов мозговых оболочек.
Препараты других фармакалогических групп:
α2-адреномиметик: Клофеллин
Антидепрессанты имизин
Противосудорожные средства: карбамазепин
Комбинированные препараты: цитромон, колдрекс, пентальгин (метамизол+напроксен+кодеин+фенобарбитал), баралгин (при боли вызванной спазмом)
тема: Психотропные средства
Первые психотропные средства появились в 1952. Ежегодно испытывается по 500-600 веществ. По данным ВОЗ 15% людей страдает психическими заболеваниями.
Психотропные средства (душа + направление) – лекарственные средства которые избирательно регулируют психические функции эмоции, мотивации поведения, психомоторную активность.
Препараты подразделяют на:
Препараты с угнетающим действием на психики
Препараты активирующие психические процессы
Препараты угнетающие психические процессы (психолептики).
Группы психолептиков:
Нейролептики (антипсихотические)
Анксиолитики (транквилизаторы
Седативные средства
Нейролептики.
Нейролептики – (от греческого нейрон+способный воспринимать) препараты способные редуцировать психотическую симптоматику, уменьшают бред, галлюцинации, агрессивность, импульсивность поведенческих реакций, купируют психомоторное возбуждение.
Классификация по химическому строению.
Типичные нейролептики
Производные фенотиазина
ПФ с аминоалкильным (алифатическим) радикалом: хлорпромазин (аминазин), алимемазин (терален), левомепромазин (тизерцин).
ПФ с пиперидиновым радикалом: тиоридазин (сонапакс), перициазин
ПФ с пиперазиновым радикалом: перфеназин, трифлуопиразин, флуфеназин
Производные бутирофенона: дроперидол, галоперидол
Производные тиоксантена: хлорпротиксен, зуклопентиксол, флупентиксол
Производные дифенилбутилпиперидина: пимозид, флуспирилен, пенфлуридол
Атипичные нейролептики
Производные дибензодиазепина: клозапин, оланзапин
Производные замещенного бензамида: сульпирид, сультоприд, тиаприд, амисульприд
Производные бензоксазола: рисперидон
Другие производные: кветиапин (сероквель)
Механизм действия.
Блокируют дофаминовые, серотониновые, α-адренорецепторы, м-холинорецепторы, гистоминовые Н1 рецепторы. Наиболее изучено влияние на дофаминовые рецепторы (Д1, Д2 и т д до 5) Д2 расположены на постсинаптической мембране , а 4 и 3 на пост и пресинаптической мембране, в основном находятся в лимбической системе и отвечают за эмоции и настроение. Антипсихотический эффект связан с блокадой дофаминовых рецепторов особенно Д2, 4 в мезолимбической системе.
Типичные нейролептики блокируют рецепторы во всех структурах головного мозга т.е. избыточное влияние подкорковых структур на кору мозга. При длительной блокаде Д-рецепторов могут быть двигательные нарушения по типу экстрапирамидных расстройств.
Атипичные нейролептики действуют более избирательно на Д2-рейепторы в мезолимбической системе мозга, слабо влияя на нигростриальные структуры (редко вызывают экстрапирамидные расстройства). Также блокируют пресинаптические Д4-рецепторы → модулируется выделение дофамина. А еще блокируют серотониновые 5-НТ2 рецепторы, другие блокируют М-холинорецепторы.
Фармакологические эффекты.
Психотропные эффекты:
Антипсихотический – устраняют психоз (продуктивную симптоматику) в связи с блокадой Д2-рецепторов в лимбической системе. Препарты: тиоперазин, галоперидол, дроперидол, этопиразин, оланзапин
Устранение расстройств мышления – бред
Расстройства восприятия – слуховые, зрительные галлюцинации
Устранение стойких изменений личности – мании
Присихоседативный – обусловлен блокадой α-адренорецепторов ретикулярной фармации среднего мозга и Д-рецепторов лимбической системе. Некоторые препараты антогонисты М и Н – рецепторов и подавляют ретикулярную фармацию. Препараты: хлорпромазин, клозапин, тиоридазин, левомепромазин
Устраняет психомоторное возбуждение – аффективное поведение, беспокойство, двигательная активность
Непсихотропные эффекты:
Противорвотное действие – блокируют Д2-рецепторы пусковой зоны дна 4 желудочка этапиразин, трифтазин, дроперидол. Длительно применять нельза т.к. экстрапирамидные расстройтсва для этого применяют препараты близкие по структуре к аминазину, но не обладающие антипсихотическим действием: метоклопрамид (церукал)
Гипотензивное действие – блокируют α-адренорецепторы сосудов → возникает «извращение» эффекта адреналина. Характерно для производных фенотиазинов: аминозинаминозин, дроперидол
Гипотермическое действие – угнетают центр терморегуляции в гипоталамусе, усиливают теплоотдачу, понижение температуры тела будет зависить от окружающей среды (если применяют охлаждение → сильно снижается и температура)
Спазмолитическое действие – блокада м-холинорецепторов аминазин
М-холиноблокирующий эффект – снижается секреция желез
Миорелаксирущий эффект – угнетается супраспинальная регуляция мышечного тонуса за счет воздействия на базальные ядра, устраняют нисходящие влияния ретикулярной фармации на спинальные рефлексы.
Потенцирующий эффект – усиливают и продлевают действие многих препаратов (для наркоза, снотворных, наркотические анальгетики) в связи с угнетением нейролептиками биотрансформации препаратов.
Показания.
Лечение психических заболеваний (шизофрения, маниакальное возбуждение)
Острые и хронические психозы другой этиологии
Органические поражение ЦНС
Применение в соматическое медицине:
Купирование гипертонического криза
Нейкротимая рвота
Гипертермический синдром
Судороги
Премедикация перед наркозом
Создание двигательного покоя после операций у детей
Устранение пилороспазма у новорожденных
Побочные эффекты.
Экстрапирамидные расстройства – по типу болезни Паркинсона – снижается общая двигательная активность, замедляется движение. В основе лежит расторможенноть стрио-паллидарной системы повышается активность мотто-нейровнов за счет блокады Д-рецепторов черной субстанции. Выражена слабо у атипичных нейролептиков. Устраняется противопаркинсоническими препаратами. Может быть острая дистония – спастические сокражение, акатизия – неусидчивать
Эндокринные нарушения – блокируются Д2-рецепторы гипоталамуса → нарушается медиаторный гормон → увеличивается секреция пролактина → подавляется секреция тропных гормонов (особенно гонадотропных) → функиця половых органов резко снижается:
Галакторея
Геникомастия
Нарушение менструального цикла
Увеличение массы тела
Импотенция
Бесплодие
Нарушение функции печени – нарушение паренхимы, оттока желчи
Сердечно-сосудистой системы: ↓АД, тахикардия
Аллергические реакции
Снижение потоотделение, сухость во рте, задержка мочи, нарушение аккомодации
Помутнение хрусталика
Тератогенное воздействие
Зависимости нет!
Привыкание
Нарушение психического развития у детей
Анксиолитики.
От лат. слова тревожный+растворения, (транквилизаторы от лат. покой). Анксиолитики – препараты обеспечивающие покой, устраняют напряжение, беспокойство, страх, тревогу. Занимают ступень ниже чем нейролептики, психозы не устраняют.
Классификация.
Препараты бензодиазепинового ряда: диазепам, феназепам, нитразепам
Поизводные ГАМК: фенибут
Производные азапирона: буспирон
Производные дифенилметана: гидроксизин, бенактизин
производные пропандиола: мепробамат
Другие производные:афобазол
Механизм действия.
Бензодиазепины – агонистами БД-Р ГАМКа-БД комплекса в конечном итоге усиливается тормозящее влияние РФ на ЦНС.
Фармакологические эффекты.
Транквилизирующий – уменьшение тревоги, страха, эмоциональной напряженности
Седативный – общеуспокаивающее действие
Миорелаксирующий – снижение тонуса скелетной мускулатуры
Противосудорожный диазепам, клоназепам(при эпилепсии)
Снотворный
Показания.
Неврозы и неврозоподобные состояния – раздражительность, тревога, вспыльчивость
Лечение гипертонии
Лечение язвенной болезни желудка
Лечение аритмии
Премедикация, атаралгезия (диазепам + анальгетик фентанил)
Купирование судорог диазепам
Бессонница
Другие транквилизаторы
«Дневные» транквилизаторы. Отличаются отсуствием снотворног эффекта и миорелаксации: медазепам, мебикар, триоксазин.
Атипичные транквилизаторы.
Алпразолам – обладает антидепрессивным действием
Буспирон – частичнй агонист серотониновых рецепторов, невыражен седативный эффект
Фенибуст – улучшает память
Оксилидин – оказывает гипотензивное действие
Афобазол – оказывает психостимулирующее действие
Побочные эффекты.
Сонливость
Снижение тонуса мышц
Нарушение внимания, координации движения
Зависимость и привыкание
Отравление.
Коматозное состояние
Антогонист бензодиазепина – флумазенил
Седативные средства.
Оказывает общее успокаивающее действие на ЦНС, усиливают торможене в ЦНС. Применяют при неврозах, ВСД, возбудимости, раздражительности, бессоннице.
Классификация.
Препараты из растений: валериана, пустырник, пассифлора, пион уклоняющийся, мята перечная, мелиса – успокаивают благодаря эфирным маслам
Препараты брома: натрия бромид, калия бромид
Комбинированные препараты:
Корвалол: этиловый эфир α-бромизовалериановой кислоты, фенобарбитал и т д
Новопассит: пссифлора, валериана, зверобой, боярышник и т.д.
Препараты активирующие психические процессы (психоаналептики).
Антидепрессанты (тимоаналептики)
Психостимуляторы (психомоторные стимуляторы)
Ноотропные средства (нейрометаболические стимутяторы)
Антидепрессанты.
Тимонаналептики (от греч. душа + ана – движение вверх). – препараты, основным эффектом которых является устранение депрессивного синдрома. Улучшение настроение, возвращение интереса к жизни (у здоровых лиц повышение настроение не вызывает).
Депрессия – угнетенное психическое состояние. Симптомы: немотивированная тоска, драматическое ощущение безысходности, чувство вины, напряжение, тревожность, нарушение сна. В патогенезе большое значение имеет десинхронизация биоритмов. В эмоциональных центрах лимбической системы гипоталамуса снижается содержание моноаминов – серотонина и норадреналина.
Механизм действия.
Повышает количество монаминов, нарушая их нейрональный захват в пресинаптические окончания или нарушая их инактивацию под влиянием МАО т.е. антидепрессанты усиливают синоптическую нейропередачу.
Классификация по механизму действия.
Ингибиторы обратного нейронального захвата монаминов:
Препараты неизбирательного действия (блокируют захват норадреналина, серотонина, дофамина): амитриптилин, имипрамин, опипрамол, пипофезин, кломипрамин, амоксапин
Ингибиторы нейронального захвата серотонина и норадреналина: милнаципран
Препараты избирательного действия:
Ингибиторы серотонина: тразодон, флувоксамин, сертралин, флуоксетин (прозак)
Ингибиторы норадреналина: мапротилин, доксепин, дезипрамин
Блокаторы МАО2:
Неизбирательные ингибиторы МАО:
Необратимого действия: ниаламид
Обратимого действия: трансамин
Избирательные ингибиторы МАО-А:
Обратимого действия: пирлиндол, бефол, тетриндол
Атипичные антидепрессанты рецепторного механизма действия: миансерин, тианептин, миртазапин
Клиническая классификация.
Антидепрессанты с седативным действием3: амитриптилин, пипофезин, миансерин, амоксан
Антидепрессанты со стимулирующим действием: ниаламид, бефол, тетриндол, прозак
Антидепрессанты сбалансированного действия: пирлиндол, тримипрамин, сертралин, циталопрам, миртазапин
Фармакологические эффекты.
Антидепрессивный
Седативный
Активирующий связан с серотониновыми рецепторами
М-холинолитический (блокаторный)
Анальгетический – могут воздействовать на опиоидные рецепторы
Антигистаминный (блокада Н1-рецепторов)
α-адреноблокирующий
гипотермический
противорвотный
Фармакокинетика.
При пероральном приеме быстро рассасываются, распределяются по всему организму. Около 50% введенной дозе элиминируют в среднем за 2 суток преимущественно почками, остальная часть связывается с белками крови и => выводится лишь через 2 недели. Замедлена элиминация у детей и лиц пожилого возраста. Хорошо проникают через тканевые барьеры, плаценту и грудное молоко.
Метаболизируются в печени путем гидроксилизирование ферментами печени. Многие метаболиты активны и играют значительную роль в формировании терапевтического эффекта (нет синдрома отдачи). У трициклических антидепресантов имеется линейная зависимость между содержанием в плазме и клиническим эффектом.
Показания.
Депрессивные состояния различного происхождения
Панические состояния
Социальная фобия
Нервная анорексия и булемия
Каталепсия (мышечная скованность)
Нарколепсия (приступы сна)
Противопоказания.
Психомоторное возбуждение
Судорожные припадки
Эпилепсии
Острые случаи спутанности сознания
Острая артериальная гипотензия, нарушение кровообращение
Режим дозирования.
Большинство антиепресантов назначают 1-2 раза в сутки в зависимости от Т ½. Препараты с седативным действием назначают днем и на ночь, со стимулирующим только в первую половину дня. Клинический эффект развивается через 2-3 недели их применения в адекватных дозах.
Побочные эффекты.
Обусловленные блокадой М-холинорецепторов:
Сухость во рту
Сухость кожи
Нарушение аккомодации глаз
Двоение в глазах
Задержка мочеиспускание и т.д.
Обусловленные блокадой α1-рецепторов:
Аритмии
Замедление АВ-проводимости
Ортостатическая гипотония
Неврологические симптомы:
Тремор
Дизартрия
Сонливость – бессонница
Судороги
Со стороны психики:
Угнетение мышления
Спутанность сознания
Дезорентация
Галлюцинации
Обменно-эндокринные нарушения:
Увеличение массы тела (т.к. повышен аппетит)
Дисменорея
Дисфункция половой сферы
Синдром отмены
Гепатотоксичность
Атипичные антидепрессанты.
ААД – оказывают преимущественно прямой влияние на рецепторы. Улучшение настроение связано с потенцированием эффекта серотонина и норадреналина.
Миансерин: его механизм действия связан с повышением выделения норадреналина в синоптическую щель. Обладает антидепрессивным, транквилизирующим и седативным действием. Для минсерина не характерны атропинопобобные побочные эффекты, сердечные аритмии, нарушения памяти.
Тианептин: влияет на обмен серотонина в нейронах головного мозга, повышает нейрональный захват. Обладает анксиолитическим действием (устраняет страх).
Лекартвенные взаимодействия.
Трициклические антидепрессанты могут усиливать действие опиоидных анальгетиков, усиливают действие противоаритмических средств, усиливают прессорные эффекты прямых адреномиметиков. Ингибиторы МАО несовметимы с продуктами содержащими тирамин (сыр) – может развиться гипертонический криз, сердечные аритмии, нарушение мозгового кровообращения.
Отравления.
Кома
Метаболический ацидоз
Угнетение дыхаие
Судороги
Сердечные анемии, блокада
Лечение отравления.
β-адреноблокаторы – лидокаин
натрия гидракорбанат – при метаболическом ацидозе
физостигмин – устранение М-холиноэффектов
диазепам – устранение судорог
Психостимуляторы.
Препараты стимулирующие все основные функции головного мозга, активирующие психическую (умственную) и физическую работоспособность. Устраняют сонливость, усталость, повышают настроение, стимулируют мышечную активность, мобилизуют энергетические и функциональные ресурсы при апатии, вялости и уменьшают утомление у здоровых людей → используются как допинг.
Для психостимуляторов характерно быстрое развитие эффекта (в при в/в несколько минут), но не продолжительно. Препараты истощают клетки головного мозга.
Классификация по химической структуре.
Производные метилксантина (пурина): кофеин
Производные фенилалкиламина (амфетаминовые): амфетамин, метилфенидат
Сиднонимины: мезокарб
Механизм действия.
Фенил-алкил-амины - стимулируют выброс катехол аминов и блокируют обратный захват.
Метилксантины – блокируют аденозиновые4 А1-рецепторы головного мозга и повышают синтез цАМФ
Фармакологическая характеристика.
Кофеин – алкалоид, содержится в листьях чая, кофе, какао. На ЦНС оказывает прямое возбуждающее действие – психостимулирующее. Есть так же аналептическое (оживляющее) действие – возбуждает дыхательный и сосудодвигательный центры продолговатого мозга. Возбуждает центр блуждающего нерва. Стимулирует глигогенолиз, липолиз.
Обладает не только центральным, но и переферическим действием (причем оно может быть противопотожным). На сердце: стимулирующее (переферическое) и угнетающее (центральное через n. vagus). На сосуды: расширяет (переферическое) и сужает (центральное – активация сосудодвигательного центра).
Применение: преодоление усталости, сонливости, временного повышение физической и умственной работоспособности, как аналептик для стимуляции дыхания.
Побочные эффекты: тошнота, рвота, беспокойство. Бессонница. При ↑ дозах обратные эффекты.
Препараты активирующие психические процессы
Ноотропные средства
Ноотропы=нейрометаболические стимуляторы=церебропротекторы – препараты неистощающего типа действия. От греч разум+сродство. Препараты данной группы проявляют сродство к интеллектуальным функциям головного мозга, восстанавливают нарушенные мнестические функции и когнитивные (познавательные).
Ноотропные вещества – это вещества оказывающие влияние на высшие интегративные (интеллект, внимание, мышление) функции мозга, стимулирующие обучение и память, улучшающие умственную деятельность, повышающие устойчивость мозга к гипоксии и другим повреждающим факторам.
Препараты назначают длительно, эффект развивается на 3-4 неделе.
Классификация.
Производные ГАМК: пирацетам, аминалон, фенибут, пантогам, пикамилон
Производные пиридоксина: пиридитол (энцефабол)
Производные аминоэтанола: меклофеноксат (ацефен), деанола ацеглюмат
Растительного происхождения: мемоплант (ginkgo biloba), билобил
Разные: глицин, этимизол, фенотропил
Комбинированные препараты: орацетам (пирацетам + оротовая кислота), фезам (пирацетам + циннаризин)
Препараты других групп: натрия оксибутират, семакс, ницерголин, церебролизин, мебикар
Механизм действия.
Действуют на метаболические процессы, энергитический потенциал – улучшают. Энергитический потенциал – увеличивают выработку АТФ (за счет стимуляции аденилатциклазу и угнетают нуклеотидфосфатазы), повышают активность ферментов дыхательной цепи, цикла Кребса → ↑АТФ, улучшают поступление глюкозы чрез мембраны нейронов и ее утилизацию, итентифицируют гликолиз и аэробное дыхание.
Ноотропные средства имеющие структуру ГАМК оказывают противогипоксический эффект. Являясь циклическом ГАМК – пирацетам активирует специфический для нейронов ГАМК-шунт и увеличивает образование АТФ.
Активируют пластические процессы → улучшается регенерация нейронов за счет усиления синтез РНК, белков → снижается «старение» клеток головного мозга.
Повышают синтез и выделение нейромедиаторов
Улучшают кровоснабжение (за счет прямого сосудорасширяющего действия)
Обладают антиоксиданстным действием за счет ингибирования ПОЛ5 → защищают мембраны от деструкции → облегчается фиксация следов памяти.
Потенцируют мнемотропные эффекты нейропептидов памяти – пирацетам пиролидоновое кольцо которого не раскрывается с образованием линейной молекулы ГАМК является агонистов рецепторов глютаминовой кислоты.
Действие ноотропов направленно на кору больших полушарий. Они облегчают межполушарную передачу нервных импульсов, усиливают контролирующее влияние коры на подкорковые структуры, улучшают функцию нейронов и нейроглии.
Особенности действия препаратов.
Пирацетам – первый (эталонный) препарат оказывает стресспротективное и противотревожное действие. Является дневным транквилизатором. Является препаратом выбора при экзаменационном стрессе. При введении внутривенно уменьшает угнетение ЦНС (сопор, кома).
Аминалон – оказывает умеренное противосудорожное действие у больных эпилепсией, ↓ЧСС.
Пикамилон – умеренное противотревожное действие, улучшает мозговое кровообращение, препятствует прогрессированию атеросклероза, снижает содержание ГАМК и активность ГАМК-трансаминазы
Фенибут – слабый дневной транквилизатор с обезболивающей, противосудорожной и миорелаксирующей активностью, потенцирует действие других веществ угнетающих ЦНС. Агонист ГАМКб- рецепторов, увеличивает высвобождение ГАМК. Можно давать детям, пожилым при тревожной суетливости, ночное бескпокойство.
Пиридитол – повышают ГЭБ для глюкозы, жирных кислот, аминокислот, стимулирует окисление и продукцию АТФ, увеличивает синтез белка. Увеличивает физическую выносливость, оказывает нейропротективное влияние, занимает промежуточное положение между ноотропами и психостимуляторами.
Ацефен – расщепляется в организме с образованием ауксина и диметиламинэтанола → увеличивает проницаемость ГЭБ для глюкозы, стабилирзируеьт мембраны митохондрий, повышает синаптическую передачу. Чаще используют в старческом возрасте, при травмах.
Пантогам – является резервной формой ГАМК, усиливает окисление жирных кислот в ГМ, усиливает цикл Кребса, гипохолестеринэмическое действие. Применятся при различных невротических состояниях. Применяется в педиатрии при умственном отставании.
Семакс(фрагмент АКТГ) – не несет гормональной активности. Рекомендуется после нейроинфекций, травм.
Мексидол – как антиоксидант
Билобил – улучшает реологические свойства крови, АОдействие, применяется при пожилом возрасте при нарушении мозгового кровообращения. Детям до 12 лет не показан.
Показания.
Олигофрения
Интеллектуальные нарушения на фоне алкоголизма, эпилепсии
Атеросклероз мозговых сосудов
Посттравматические поражения мозга
Астения, депрессия, старческая деменция
Невротические состояния, тяжелый стресс связанный с переутомлениям
Головные боли и головокружения
Коматозные состояния
Побочное действие.
Индивидуальная непереносимость
Транзиторные явления в виде тревожности
Противопоказания.
Острая почечная недостаточность пирацетам
Сахарный диабет пирацетам
Психическое возбуждение ацифен
АНАЛЕПТИКИ. ОБЩЕТОНИЗИРУЮЩИЕ И АДАПТОГЕННЫЕ СРЕДСТВА
Актопротекторы.
Повышают физическую и умственную работоспособность в осложненных условиях, уменьшают утомляемость (от лат. движение+прикрытие).
Бемитил – производное меркаптобензимидазола. Оказывается психостимулирующее действие, повышает устойчивость к гипоксии, снижает потребление кислорода тканями, теплопродукции, активируют гликонеогенез → очищают мышцы от молочной кислоты и аммиака, стимулируют синтез РНК и белка → восстанавливают или улучшают физическую выносливость.
Данную группу применяют при заболеваниях сопровождающихся хронической гипоксией: миокардиодистрофия, лучевая болезнь (входят в группу допингов)
Аналептики.
(оживляющие, восстанавливающие)
Это группа лекарственных средств, которые в терапевтических дозах стимулируют дыхательный и сосудодвигательный центр продолговатого мозга.
Классификация.
Препараты центрального действия: кофеин, этимизол, бемегрид
Препараты смешанного действия – непосредственно на центры продолговатого мозга и рефлекторно, возбуждая интрорецепторы в исполнительных органов, хеморецепторы сосудов: кордиамин, камфора, углекислота
Препараты рефлекторного действия – возбуждают Н-холинорецепторы каротидных клубочков и рефлекторно активируют сосудодвигательный центр: лобелин, цититон.
Механизм действия.
Больнинство действиет на все отделы центральной нервной системы. Очень часто приводят к развитию судорог. Тонизируя дыхательный центр действуют кратковременно, а повторное действие истощает этот центр. Имеют маленькую широту терапевтического действия.
Показания.
Угнетение дыхания кофеин, этимезол
Вывод из наркоза бемегрид, кордиамин
Асфексия
Снижение сосудистого тонуса, сердечная недостаточность камфора, сульфокамфоаин, кофеин
Фармакологическая характеристика.
Кордиамин – синтетический препарат, содержит 25% амидоникатиновой кислоты. В основном стимулирует сосудодвигательный центр.
Камфора обладает антисептическим, аналептическим и раздражающим действием
Сульфокамфокаин (сульфокамфорная кислота + новокаин) – стимулирует дыхательный центр слабее сосудодвигательный. Может вызвать ортостатическую гипотонию.
Этимизол – мягкое тонизирующее действие на дыхательный центр бес последующего истощение, стимулирует АКТГ в гипофизе, используется у новорожденных.
Бемегрид – антогонист барбирурата
Улексилота – специфический возбудитель дыхательного центра.
Общетонизирующие средства.
Средства преимущественно растительного происхождения, которые оказывают мягкое стимулирующее действие на ЦНС.
Повышают тонус ЦНС, стимулируют работу исполнительных органов, возбуждающего действие со стороны ЦНС на вызывают. Препараты нетоксичны, имеют большую широту терапевтического действия. Эффект развивается постепенно, могут повышать настроение, аппетит, умственную и физическую работоспособность.
Адаптогены – группа общетонизирующих (по Лазареву) препараты способные повышать сопротивляемость организмов, устойчивость к внешним условиям, способствовать адаптации, приспособлению (применяются здоровыми людьми).
Женьшень – тонизирующий и адаптирущий препарат.
Родиола розовая – стимулирующее действие при астении, ВСД
Арария маньчжурская – при гипотонии, лечение умственного и физического переутомление
Элеутерококк колючий – тонизирующие средсво, повышает содержание гемоглобина, улучшает остроту зения и слуха.
Лимонник китайсткий – улучшение умственной и физической работоспособности, лечение гипотонии, расстройства ЦНС.
Пантокрин – из неокостенелых рогов марала – имуномодулирющее действие
Рантарин – экстрак из рогов северного оленя – иммуномодулирующее действие
Показания.
Астения
Сниженная работоспособность
Хроническая артериальная гипотония
Частая заболеваемость
Переутомление
Период интенсивных тренировок, напряженная умственная деятельность, перемена климатических поясов.
Противопоказания.
Новообразования
ОРВИ
Гипертония
Возбудимость
Бессонница
Эпилепсия
Стрихнин – алкалоид семян чилибухи. Занимает промежуточное применение аналептиками и общетонизирующими. Стимулирует органы чувств – расширяет поля зрения, повышает остроту, повышает слух, обоняние, вкус. Применяется для лечения обратимых расстройств слуха, зрения. Является антагонистом глицина. Обладает малой широтой терапевтического действия. Применятся при парезах, параличах, половой слабости. Отравления проявляются титаническими судорогами. При отравлении:
Покой
Темное помещение
Нактрия оксибутират,
Поверхностный наркоз.
Препараты гормонов.
Гормоны – от греч. возбуждаю – БАВ, которые выделяются эндокринными железами и отвечают за обмен веществ (рост, половое созревание, дифференцировку клеток, тканей).
Классификация гормонов.
По химической структуре:
Пепетидной структуры – гормоны гипоталамуса, гипофиза, поджелудочной железы
Производные аминокислот – гормоны щитовидной железы, мозгового слоя надпочечников
Стероидного строения – гормоны надпочечников, половые гормоны
По способам получения:
Биологического происхождения – вытяжки из тканей, биологических жидкостей животных и человека
Синтетического происхождения
Рекомбинантные – полученные методом генной инженерии
По принадлежностям к гормонам эндокринных желез:
Препараты гипоталамуса и гипофиза
Препараты щитовидной железы
Препараты поджелудочной железы
Препараты гормонов коры надпочечников и т.д.
Применение препаратов гормонов.
Заместительная терапия – возмещает недостаток гормона при недостаточности функции или при полной утрате эндокринного органа (назначают в дозах, напоминающих физиологические)
Коррегирующая терапия – лечение различных не эндокринных заболеваний, регулирования функций различных систем, подавление функции периферических желез (лечение гормонозависимых опухолей) (дозы значительно больше физиологических).
Механизм действия.
У каждой группы свой механизм, однако можно выделить общие принципы. Препараты гормонов связываются с специфическими рецепторами органов мишеней. В организме существуют рецепторы к каждому гормону и находится они могут на мембранах клетки (мембранные рецепторы), цитоплазме клеток (цитозольные), на поверхности клеточного ядра. После взаимодействия гормона с рецепторами происходит выработка регуляторных белков, изменение активности аденилатциклазы в результате возникает ряд внутриклеточных реакций – активирование/ингибирование ферментов, изменение проницаемости мембран, синтез РНК, ДНК, белков.
Препараты гормонов передней доли гипофиза и гипоталамуса.
Аналоги АКТГ: Кортикотропин – применяют при антигормонах недостаточности функции гипофиза, при вторичной гипофункции коры надопочечников, для предупреждения развития синдрома «отмены» после лечения ГК.
Тетаракозактид - при аллергиях, заболеваниях соединительной ткани
Рекомбинантный соматотропный гормон: Соматотропин – генно-инженерные аналоги нордитропин, биосома, генотропин, сайзен, хуматроп – применяют при карликовости.
Регуляторы продукции соматотропина
Соматотропин-рилизинг гормон: серморелин - карликовость
Аналоги соматостатина: соматостатин, (ланреотид, октриатид) - акромегалия
Регуляторы продукции тиреотропного гормона: протирелин (рифатироин, тиролиберин)
Гонадотропные гормоны:
С фолликулостимулирующей активностью: фоллитронин α (гонал-Ф) фоллитропин β (пурегон) – эстрогеноподобное действие, лечение бесплодия
С лютеинизирующей активностью: прегнил, профази – лечение бесплодия
Менопаузный: менатропин (пергонал)
Ингибиторы продукции гонадотропных гормонов: даназол – угнетает сперматогенез, функцию яичников, лечение эндометриоза, добракачественных опухолей молочной железы, гестрион – уменьшает выработку гистагенов и эстрагенов, лечение эндометриоза
Регуляторы синтеза гонадотропных гормонов:
Аналоги гонадотропин-рилизинг гормонов: трипторелин, лейпрорелин, гонадорелин, бусерелин
Антагонисты гонадотрапин-рилизинг гормона: цетрореликс, ганиреликс – конкурентно связываются с рецепторами клеток передней доли гипофиза и блокируют их гонадотропную функцию – лечение гормонозависимых опухолей, бесплодия
Препараты задней доли гипофиза.
Аналоги вазопрессина: десмопрессин (адиуретин), терлипрессин – применяют при несахарном диабете, повышают АД
Аналоги окситоцина: окситоцин, демокситоцин – стимулируют тонус матки, регулируют родовую деятельность
Препараты гормонов щитовидной железы.
Аналоги иодсодержащих гормонов: Левотироксин натрий (эутирокс 100, L-тироксин 50; 100), Лиотиронин (трийодтиронина гидрохлорид 50, 20)
Комбинированные препараты:
Левотироксин натрий + лиотиронин: новотирал, тиреотом
Левотироксин натрий + лиотиронин + KI: тиреокомб
Левотироксин натрий + KI иодтирокс
Используют при гипофункции щитовидной железы
1. Антитиреоидные гормоны:
Препарты угнетающие синтез тиреоидных гормонов в щитовидной железе: тиамазол, карбимазол, пропилтиоуроцил
Препараты, угнетающие выработку ТТГ передней доли гипофиза: дийодтирозин, калия иодид
Ингибитор захвата иода щитовидной железы: перхлорат калия – используют редко → риск апластической анемии
Радиоактивной иод – разрушает клетки фолликулов щитовидной железы
Препараты поджелудочной железы.
Гипогликемические средства – применяют в качестве заместительной терапии, вводят только парентерально. Чаще используют препараты инсулина человека, полученные геноинженерным способом, иногда препараты животного происхождения.
Классификация по длительности действия:
Препараты короткого действия (20-30 появление, 1-4 часа максимальный эффект, 4-8 часво продолжительность действия) инсулин, актрапид МК6, хумулин
Средней продолжительности (30-90 появление эффекта, 4-8 часов максимальный эффект, 12-18 чсов продолжительность действия): монотард, протофан, хумулин М
Препараты длительного действия (3-4 появление, 8-18 максимальный эффект, 24-40 продолжительность действия): ультратард НМ7, хумулин ультратете
Механизм действия инсулина.
Инсулин связывает с мембраной рецептора на клетке и в таком комплексе проникает внутрь клетки. В клетке инсулин стимулирует активность гексокиназы, усиливается превращение глюкозы в глюкого-6-фосфат, повышается активность гликоген синеттазы → усиливается гликогенагенез, усиливается транспорт глюкозы через клеточные мембраны, усиливатся утилизация глюкозы тканями. Стимулирует синтез белков, снижает содержание свободных жирных кислот
Показания.
Сахарный диабет 1 типа
Гипергликемическая кома
Дозировка.
Осуществляется индивидуально с учетом суточного профиля гликемии и глюкозурии. Дозируют в ЕД8. На 1 ммоль/л сахара крови который превышает почечный порог (8,8 ммоль/л) – назначают 3 ЕД инсулина. Подбор доз проводят препаратами короткого действия.
Побочные действия.
Аллергия
Гипогликемия
Липодистрофия в месте введения
Пероральные гипогликемические средства – пременяют для лечения сахарного диабета 2 типа. Это не гормональные препараты.
Производные сульфонилмочевины – повышают чусвительность рецепторов тканей к инсулину, увеличивают высвобождение инсулина из поджелудочных клеткок, повышают поглащение глюкозы клетками печени, тормозят глюконеогенез:
1 покаление: карбутамид, хлорпропамид
2 покаление: глибенкламид (манинил), гликлазид
Препарт пролонгированногое действия: глипизид
Бигуаниды – тормозят глюконеогенез, усиливают поглощение глюкозы скелетными мышцами, замедляют всасывание глюкозы в ЖКТ, нормализуют жировой обмен, имеют металлический привкус, используют для лечения ожирения:
Бутилбигуаниды: буформин
Диметилбигуаниды: метформин
Гликомодуляторы. Ингибиторы α-глюкозидаза: акарбоза – блокируют фермент и препятсвуют всасывание глюкозы в ЖКТ, замедляет переваривание углеводов
Прочие гликогликемические средства: натеглинид, репаглинид – снижает резистентность ткани к инсулину, повышают утилизацию глюкозы
Препараты комбинированного состава: глибомед
Препараты гормонов надпочечников.
Препараты минералокортикоидов: ДОКСА (дезоксикортикостерона ацетат), кортинеф – используются при недостаточности коры надпочечников.
Препараты глюкокортикоидов:
Препараты естественных гормонов: кортизон, гидрокортизон – выраженная минералокортикоидная активаность
Синтетические препараты:
Близкие по химическому строению: преднизолон, дексаметазон
Не близкие: бетаметазон, флутиказон
Фармакологическая характеристика СПВС.
Задерживают натрий, воду, калий
Уменьшают всасывания кальция
Угнетают синтез белка
Повышают уровень сахара
Приводят к перераспределению жира
Повышают кровень холестерина
Повышают артериальное давление
Вызывают повышение эритроцитов, тромбоцитов
Угнетают лимфоциты, моноциты
Угнетают функцию надпочечников
Основные эффекты.
Противовоспалительный – тормозит развитее всех 3-х фаз воспаления, угнетают синтез простогландинов, лейкотриенов, стабилизируют мембраны тучых клеток, угнетают пролиферативнй процесс.
Противоаллергический – блокируют фермент фосфолипазу А2
Имуносупрессивный – подавлятся клеточный иммунитет, снижают активность Т-лимфоцитов макрофагов, эозинофилов.
Показания.
Воспалительные заболевания (ревматизм, СКВ …)
Аллергические заболевания (бронхиальная астма, дерматиты …)
Побочные эффекты.
Инфекционные осложенения
Остеопороз
Гипергликемия
Стероидный диабет
Синдром Кушинга
Артериальная гипертензия
Отеки
Стероидные язвы желудка и кишечника
Плохое заживление ран
Глаукома
Неустойчивое настроение, психозы
Синдром отмены – вторичная надпочечниковая недостаточность
Препараты гормонов.
Эстрогенные препараты
Стероидного строения: эстрон (фолликулин), эстрадиол (Дивигель, Октодиол, Климара), эстрадиола валерат (Прогинова), эстриол (Овестин)
Нестероидного строения (аналоги эстрогенов): фосфестрол, гексэстрол
Гестагенные препараты: прогестерон (Прожестогель, Утрожестан), аллилэстренол (Туринал), дезогестрел (Чарозетта), дидрогестерон (Дюфастон), левоноргестрел (Мирена, Постинор, Микролют), мегэстрол (Мегаплекс), норэтистерон (Норколут)
Антиэстрогенные препараты: амоксифен, торимифен (фарестон), кломифена цитрат (клостилбегит), мифепристон (пенкрофтон)
Ингибиторы синтеза половых гормонов (эстрогены) Селективные ингибиторы ароматазы: анастрозол (аримидекс), экземестан (аромазин), летрозол (фемара)
Гормональные контрацептивы (содержащие эстроген и гестаген)
Однофазные
Этинилэстрадиол +левоноргестрел: Микрогинон, Минизистон, Ригевидон
Этинилэстрадиол + норэтистерон: нон-овлон
Этинилэстрадиол +гестоден: фемоден, логест
Этинилэстрадиол + дезогестрел: регулон, новинет
Этинилэстрадиол + диеногест: Жанин
Двухфазные
Этинилэстрадиол +левоноргестрел: Антеовин
Трехфазные:
Этинилэстрадиол +левоноргестрел: Тризистон, Три-Регол, Триквилар
Содержащие эстроген и антиандроген
Эстрадиол валерат +ципротерон: климен
Этинилэстрадиол + ципротерон: диане 35
IV. Анаболические стероиды:
Препараты стероидного строения, по структуре близки к тестостерону, но обладают очень слабой гормональной активностью. Преимущественно стимулируют синтез белка. Метандростеронолон (неробол), феноболин, ретаболил
Лекарства влияющие на систему крови.
I. Лекарственные средства влияющие на кроветорение:
А) Стимуляторы гемопоэза:
Стимуляторы эритропоэза: рекормон, эпрекс, эритростим
Стимулторы лейкопоэза: молграмостим (леукомакс) – рекомбинант человеческого КОЕ-ГМ, филграстим, леноргастим
Стимулятор мегакариоцитопоэза: тромбопоэтин
Б) Антианемические лекарственные средвства:
Для лечения гипохромной анемии (Fe-дефицитная анемия)
Для лечения гиперхромной анемии (В12-фолиевая анемия)
II. Препараты вляющие на процессы свертывания крови:
А) Гемостатические сресдства
Б) Антитромботические средства
Гемостатические средства.
ГС – препараты которые остатавливают кровотечение, стимулируют процесс свертывания крови.
Классификация.
Агреганты: серотонина адипинат, карбазохром, кальция хлорид, кальция глюконат
Коагулянты
Коагулянты прямого действия (факторы системы свертывания крови):
Коагулянты непрямого действия
Гемостатики растительного происхождения
Ингибиторы фибринолиза
Классификация гемостатиков по действию.
Системного действия – после применения повышается активность системы во всем организме: фибриноген, желатин, викасол
Местного действия: тромбин, гемостатическая губка, фибринная пленка
Агреганты.
Препараты способствующие агрегации (склеиванию) тромбоцитов.
Серотонина адипинат – получают синтетически. Вводят в/в или в/м. применяют при тромбоцитопениях, болезнь Виллебранта. Вызывают опасные осложнения: спазм бронхов, изменение АД. У детей не используют.
Карбазохром – метаболит адреналина, но на АД и серддуе не влияет, уменьшает проницаемость мелких сосудов. Применяю чаще местно.
Препараты кальция – кальция хлорид, кальция глюконат. Являясь 4 фактором активирует процесс свертывания. Вводят очень медленно т.к. быстрое введение может вызвать остановку сердца.
Коагулянты.
Вещества, увеличивающие образование фибринных тромбов.
Коагулянты прямого действия.
Стимулируют процессы свортывания in vivo и in vitro. Представители естественных компонентов свертывающеей системы. Получают из крови животных и донорской:
Тромбин – пременяют местно при кровотечении из мелких капиллярных сосудов
Фибриноген – вводят внутривенно капельно, участвует в образовании тромба. Пользуется при снижении уровня естетвенного фибриногена
Фибринная пленка – из донарской крови
Коллагеновая пленка – смесь коллагена, фурацилина, борной кислоты – местно для остановки небольших кровотечений, обладает антисептическими свойствами
Жилпластан
Препараты факторов свертывания крови.
Препараты VII фактора: коэйт-ДВИ, октанат, эмоклот – способстуют переходу фибрина в тромбин
Препараты 9 фактора: октанайт, аимафикс
7а фактор: новосэвейн
Комбинированные препараты: уман комплекс Д. И. – содержит 2,9,10 фактор.
Показания.
Кровотечения
Гемофилия А – 8 фактор
Приобретенный дефицит 8 фактора
Гемофилия В – 9 фактор
Приобретенный дефицит 9 фактора
Коагулянты непрямого действия.
Препараты сами не участвуют в процессе свертывания крови. Витамин К участвует в синтезе факторов свертывания крови 2 (протромбин), 8 (проконвертин), 9 (аутотромбин), 10 (фактор Стюарта – Прауэра) в печени. Препараты витамина К: фитоменадион, менадиона натрия бисульфит (викасол). Эффект развивается медленно, сохраняется длительно.
Показания.
Кровотечения
Гемморагические явления
Нарушение протромбинсинтетической функции печени
Передозировка антикоагулянтов непрямого действия – антагонист
Этамзилат (дицинон) Обладает несколькими механизмами гемостатического действия. Оказывает действие на капилляры и тромбоциты. Стимулирует образование тканевого тромбопластита, уменьшает проницаемость сосудистой стенки, улучшает микроциркуляцию. Относится к ангиопротекторам.
ПРИМЕНЯЮТ при паренхиматозных и капиллярных кровотечениях
Гемостатики растительного происхождения.
ЛАГОХИЛУС ОПЬЯНЯЮЩИЙ (зайцегуб) (настой, настойка, таблетки)
Применяют при геморрагических диатезах, носовых, геморроидальных и других кровотечениях.
ЛИСТ КРАПИВЫ (настой из листьев)
Применяют при маточных, почечных, легочных, кишечных кровотечениях.
ТРАВА ТЫСЯЧЕЛИСТНИКА (жидкий экстракт, настой травы)
Применяют при маточных кровотечениях на фоне воспалительных процессов.
ТРАВА ВОДЯНОГО ПЕРЦА
ЦВЕТЫ АРНИКИ
КОРА КАЛИНЫ
ТРАВА ГОРЦА ПОЧЕЧУЙНОГО
ТРАВА ПАСТУШЬЕЙ СУМКИ
Препараты растительного происхождения используют при неострых процессах, при повышенной кровоточивости. Препараты обладают легким противовоспалительным действием, укрепляют сосудистую стенку. Используют в виде настоев.
Механизм действия.
Связывают с содержащимися в растениях дубильными веществами, витаминами С, Р, К, алкалоидами.
Ингибиторы фибринолиза.
Препятствуют лизированию тромба. Активность фибринолитической системы особенно повышена при портальной гипертензии, циррозе печени, массивных оперативных вмешательствах, при использовании препаратов искусственного кровообращения, менингите, ЧМТ.
Группы:
Прямого дейсвия:
Ингибиторы протеолитических ферментов: аптотинин (контрикал).
Подавляют фибринолиз (конкурентно блокируют активаторы плазминогенеза и неконкуренно ингибируют плазмин
Уменьшают активацию фактора свертывания крови XII
Тормозят продукцию кининов – при участии калликреина (брадикинина в крови, каллидина в тканях)
Ослабляют повреждающее влияние трипсина на поджелудочную железу при панкреатите
2 Непрямого действия:
Синтетичесие ингибиторы переходя поазминогена в плазмин: аминокапроновая кислота – блокирует активный центр плазмина, транексамовая кислота в 10 раз активней аминокапроновой кислоты, амбен в 3 раза активней АКК.
Показания.
Кровотечения (мелена новорожденных, носовые кровотечения, желудочные)
Шок (травматический, септический), панкриотит, ожеги, менингит – апротинин
Побочные эффекты.
Головокружение
Тошнота
Диарея
Воспаление ВДП – аминокапроновая кислота
Анафилаксические реакции – антиферментные препараты
Тромбозы, тромбоэмболия
Антитромботические средства.
ЛС, снижающие свертываемость крови, предотвращающие образование тромбов.
Классификация.
Антиагреганты
Антикоагулянты
Прямого действия
Непрямого действия
Растительные антитромботические средсьва
Фибринолитики
Антиагреганты.
Средства, которые препятствуют адгезии, агрегации тромбоцитов. Препятвуют образованию тромбоцитарного тромба.
Классификация по механизму угнетения агрегации.
ЛС, угнетающие синтез тромбоксана А2:
ацетилсалициловая кислота (тромбо АСС) – необратимо бликруют ЦОГ1 тромбоцитов
трифлюзал, индобуфен – обратимоблокируют ЦОГ1
дазоксибен, пирмагрел, - ингибиторы тромбоксансинтетазы
ридогрел – блокируют тромбоксансинтетазу и блокируют рецепторы тромбоксана А2 и эндопираксидов
ЛС, стимулирующие простоциклиновую систему:
Эпопростенол – стимулирует простоциклиновые рецепторы
Карбациклин – аналог простоциклина9
ЛС, разного механизма действия:
Антагонисты гликопротеиновых 2b|3а – рецепторов тромбоцитов: абциксимаб, тирофибан, ламифибан – вводят в/в, ксемилофибан, сибрафибан – принимают внутрь
Антагонисты рецепторов аденозин-три-фосфата (пуриновые Р2γ) на тромбоцитах. Ингибируют агрегацию тромбоцитов: тиклопидин, клопидогрел
Ингибитор аденозин-дезаминазы и фосфо-ди-эстеразы III: дипиридамол (курантил), пентоксифиллин (трентал)
Показания.
ИБС
Ишемический инсульт
После протезирования клапанов сердца
Тромбоз переферических артерий
Чрескожная транслюмбальная коронарная антиопластика – абциксимаб
Противопоказания.
Гемофилия
Кровотечение
Кровоизлияние в мозг
Геморрагический диатез
Антикоагулянты.
Препятсвуют образованию фибринных тромбов.
Антикоагулянты прямого действия.
Гепарин – блокирует практически все факторы свертывания крови, нарушает переход протромбина в тромбин и угнетает активность тромбина, угнетает активность гиалуронидазы и умеренно повышает фибринолитические свойства крови. В больших дозах гепарин тормозит агрегацию тромбоцитов (накапливается на поверхности эндотелиальных клеток и клеток крови, придает отрицательный заряд и эндотелия, и тромбоцитов, препятствуя их адгезии и агрегации).
Вводят гепарин только парентерально, дозируют в единицах действия. Дейтвует быстро, но кратковременно. Продолжительность зависит от путей введения. В/в сразу, 2-5 часво. В/м начало 15-30 мин, длительность 2-6 ч. П/к началу 40-60 мин, продолжительность до 8 часов.
Показания.
Профилактика тромбозов при заболеваниях ССС, беременности
Консервирование крови
Ревматоидный артрит – обладает имуносупрессивной активностью
Побочные эффекты.
Геморрагический синдром
Аллергические реакции
Выпадение волос (алопеция)
Остеопороз
Снижение АД
Диспепсические расстройства
Антагонист – протамина сульфат.
Низкомолекулярные гепарины - получают из «обычного» гепарина методом деполимеризации в специальных условиях. Обладают выраженной активностью в отношении фактора Ха и низкой в отношении IIа. Слабо влияют на тромбин, адгезию тромбоцитов и систему фибринолиза, в связи с чем дают меньше побочных эффектов. Выводятся из организма медленно. Действуют более продолжительно, чем гепарин (8-12 часов)
Далтерапин Na (фрагмин)
Эноксапарин натрий (клексан)
Надропарин кальций (фраксипарин)
Парнапарин Na
Ревипарин
Тинзапарин Na (инногел)
Сулодексид (назначают внутрь, в/в, в/м)
АНТИТРОМБИН III (ТРОМБЭЙТ III) - в виде лиофилизированного сухого вещества идентичен ко-фактору гепарина, но не содержит консервантов и пирогенных веществ. Механизм действия:
1) взаимодействует с тромбином с образованием комплексов
2) препятствует превращению профибриногена в фибрин.
Антикоагулянты непрямого действия.
Угнетают синтез 2,7, 9,10 факторов свертывания крови в печени. Антагонисты витамина К. Даются внутрь. Эффект развивается через 2-3 дня, сохраняется до 1 недели.
Классификация:
Производняе 4-оксифумарина: неудикумарин, синкумар, варфарин
Производные фенил-индан-диона: фениндон, анизиндион
Показания.
профилактики и лечения тромбоза глубоких вен нижних конечностей
профилактики и лечения тромбофлебитов при стенокардиях, инфаркте миокарда
профилактики тромбозов и эмболий в послеоперационном периоде, после протезирования клапанов сердца
Побочные эффекты.
Геморрагический синдром
Токсические и аллергические реакции (тошнота, рвота, диарея, токсический гепатит, кожные реакции, лейко- и тромбоцитопения, гемолитические состояния)
При назначении препаратов следует контролировать протромбиновый индекс
Растительные антитромбические средства.
ЦВЕТКИ КАШТАНА КОНСКОГО – угнетают синтез факторов свертывающей системы
ФИБРИНОЛИТИКИ Фибринолитические средства способны растворять уже образовавшиеся фибринные тромбы.
Фибринолитики прямого действия.
ФИБРИНОЛИЗИН (аналог естественного фибринолизина (плазмина), протеолитический фермент. Медленно деполимеризует фибрин в поверхностных слоях тромба
Фибринолизин вводят в/в капельно
Действует только на свежие тромбы. Фибринолизин –препарат экстренной помощи, его назначают при тромбозах сосудов глаз, сердца.
Фибринолизин разрушает также фибриноген и протромбин в крови (могут быть кровотечения)
Непрямые фибринолитики.
Стрептокиназа (стрептаза, стрептолиаза, авелизин, кабикиназа) продукт жизнедеятельности стрептококков
Стрептодеказа - пролонгированного действия
Урокиназа (пуроцин, укидан) – (получен методом генной инженерии)
Механизм действия:
способствуют переходу неактивного плазминогена (профибринолизина) в плазмин (фибринолизин) как в тромбе, так и в плазме. Эффективны при свежих тромбах (до 3 сут)
Вводят в/в капельно (струйно) при тромбофлебитах, тромбоэмболиях легочных сосудов, септических тромбозах и др.
АНИСТРЕПЛАЗА – комплексный препарат (стрептокиназа + плазминоген). Действует более эффективно, избирательно, меньше побочных эффектов
Алтеплаза (актилизе) – тканевой активатор плазминогена. Активация плазминогена алтеплазой происходит на поверхности фибрина. Действует на поверхности тромба, обладает высокой эффективностью.
Целиаза, Рекомбинантная, Стафилокиназа, Тенектеплаза
Побочные эффекты.
Геморрагический синдром
Гипертермия, озноб, головная боль, боли в суставах, тошнота, рвота, тахикардия, сыпи - при введении стрептолиазы, т.к. в организме могут быть антитела к стрептококкам и к продуктам их жизнедеятельности
Противовоспалительные и противоаллергические лекарственные средства.
Противовоспалительные лекаственные средства.
Нестероидные противовоспалительные средства (НПВС)
Стероидные противовоспалительные средства
Базисные, медленно действующие противовоспалительные средства.
Нестероидные противовоспалительные препараты.
Классификация по химической структуре.
Препараты с выраженной противовоспалительной активностью:
Производные кислот:
Производные салициловой кислоты: ацетилсалициловая кислота, ацелизин, салициламид, метилсалицилат
Производные индолуксусной кислоты: индометацин
Производные фенил уксусной кислоты: диклофенак
Производные пропионовой кислоты: ибупрофен
Производные оксикамы: лорноксикам
Производные пиразолидиндиона: фенил бутазон
Не кислотные производные:
Производные сульфонанилида: нимесулин
Косксибы: целекоксиб
Алканоны: набуметон
Препараты со слабовыраженной противовоспалительной активностью:
Пирзанолы: анальгин
Производные парааминофена: парацетамол
Производные гетероарилуксусной кислоты: кеторолак
М
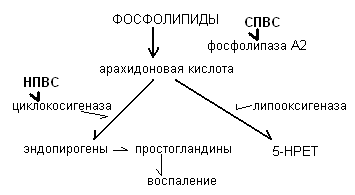
Связан с тем что они блокируют ЦОГ, который катализирует расщепление арахидоновой кислоты до эндоперекисей из которой образуются простогландины. ПГ выполняют в организме роль медиаторов воспаления: повышают чувствительность болевых рецепторов, расширяются сосуды, повышается проницаемость сосудистой стенки, повышается чувствительность центров терморегуляции → повышение температуры.
Основные эффекты НПВС.
Противовоспалениеный – подавляют фазу экссудации, в меньшей степени – фазу пролиферации. Не влияют на аьтерацию. (СПВС – блокируют все фазы воспаления).
Анальгезирующий – в основном при болях воспалительного характера – в суставах (артирит), мышцах (миозид), сухожилиях. При сильных висцеральных и травматических болях уступают наркотическим анальгетикам.
Преимущества НПВС - не угнетают дыхательный центр, не вызывают эйфорию и лекарственную зависимость.
Жарапонижающий эффект – проявляется только при лихорадке (в нормальных условиях температуру не снизят). Повышают теплоотдачу – расширяют сосуды, повышают потоотделения.
Антиагрегантный эффект – характерен для салицилатов в малых дозах – подавляют ЦОГ тромбоцитов, подавляется образование проагреганта томбоксана А2.
Иммуносуппрессивный эффект – выражен слабо, появляется при длительном применении, имеет «вторичный» характер: снижая проницаемость капилляров, НПВС затрудняют контакт иммунокомпетентных клеток с антигеном и контакт антител с субстратом.
Фармакокинетика.
Хорошо всасываются их ЖКТ, обладают высокой биодоступностью. В крови хорошо связываются с белками альбуминами, могут при этом вытеснять из связи с белками другие эндогенные вещества и лекарсвенные вещества, у новорожденных билирубин → может возникнуть билирубиновая энцефалопатия. Прочность связи с белками плазмы у препаратов неодинаковая → разная длительность действия. По длительности делят на короткого Т½ меньше 6 ч ибупрофен, кетопрофен, и дительность гействаия Т½ больше 6 часво: пироксикам, мелоксикам.
Метаболизму подвергаются в печени. Метаболиты неактивны. Угнетают активнсоть печеночных ферментов. Выводятся почками в виде метаболитов. Т. к большинству кислоты то имеет значение рН мочи: если щелочная выводится лучше, если кислая хуже.
Показания.
Ревматические заболевания
Ревматизм, ревматоидный артрит, анкилозирующий спондилит (болезнь Бехтерева), синдром Рейтера, подагрический и псориатический артриты
Неревматические заболевания опорно-двигательного аппарата.
Миозит, тендовагинит, остеоартроз, травма (эффективны НПВС в виде мазей, кремов, гелей).
Неврологические заболевания
Радикулит, ишиаз, люмбаго, невралгия
Почечная, печеночная колика (со спазмолитиками).
Болевой синдром (головная, зубная боль)
Лихорадка (температура тела выше 38,50 С)
Профилактика артериальных тромбозов
Дисменорея.
Нежелательные реакции.
Гастротоксичность (поражение ЖКТ). Боль в эпигастрии, тошнота, рвота диспептические расстройства (у 30-40% больных) у 10-20% -эрозии и язвы желудка, у 2-5% -кровотечения, перфорация. Связано с угнетением выработки простагландинов в слизистом желудке (угнетение выработки защитной слизи и бикарбонатов) => механизм связан с фармакодинамикой
Факторы риска гастротоксичности:
Низкая селективность в отношении ЦОГ210
Возраст старше 65 лет
Длительная терапия НПВС, прием высоких доз, одновременный прием нескольких НПВС
Одновременный прием с препаратами НПВС препаратов ГК, иммуносупрессантов
Наличие в анамнезе заболеваний ЖКТ
Нефротоксичность - НПВС снижают синтез сосудорасширяющих ПГ в почках, поэтому суживаются сосуды, нарушается почечный кровоток. Снижается клубочковая фильтрация и объем диуреза. Это приводит к задержке воды и натрия в организме, появлению отеков, повышению уровня креатинина. Повышается АД.
НПВС снижают эффективность антигипертензивных лекарственных средств.
НПВС могут оказывают прямое действие на паренхиму почек, вызывая интерстициальный нефрит
Гепатотоксичность - НПВС изменяют активность трансаминаз и других ферментов. В тяжелых случаях – желтуха, гепатит.
Гематотоксичность - наиболее характерна для пиразолонов (анальгин) и пиразолидинов (бутадион). Апластическая анемия, агранулоцитоз
Коагулопатия - НПВС тормозят агрегацию тромбоцитов и тормозят образование протромбина в печени. Наблюдаются кровотечения, чаще из жкт
Аллергические реакции (чаще немедленного типа) - сыпи, отек Квинке, анафилактический шок, синдром Лайелла и Стивена-Джонсона, аллергический интерстициальный нефрит. Дерматиты. Бронхоспазм.
Для уменьшения побочных эффектов НПВС рекомендуется применять после еды и запивать большим количеством воды. Практические все НПВС выпускаются в таблетках, покрытых оболочкой либо в капсулах.
Неселективные ингибиторы ЦОГ – аспирин, ибупрофен, кеторолак
Селективные ингибиторы ЦОГ2 – мелоксикам, нимесулид, этодолак, целекоксиб, рофекоксиб
Стероидные противовоспалительные средства
Препараты глюкокортикоидов: преднизалон, дексаметазон. Тормозят развитие всех ГК обладают противовоспалительным и противоаллергическим действиями. ГК тормозят развитие всех 3-х фаз воспаления. ГК превосходят НПВС по противовоспалительной активности, но используются как препараты резерва (большое количество побочных эффектов, изменяют гормональный статус)
Механизм действия.
ГК угнетают активность фермента фосфолипаза А2. ГК диффундируют через клеточные мембраны в цитоплазму и связываются со специфическими рецепторами. Образовавшийся комплекс проникает в ядро и стимулирует образование и-РНК, образуются регуляторные белки (липокортин), блокируется фосфолипаза А2
Принципы применения.
Назначают при неэффективности других средств
Выбирают препараты с минимальной минералокортикоидной активнсотью
Ведется индивидуальный подбор доз
Необходима профилактика вторичной надпочечниковой недостаточности
Учитывается физиологический суточный ритм секреции ГК (утром гипофиз менее чувствителен к гормонам, поэтому препараты назначают утром)
Постепенно снижают дозы при отмене препарата
Базисные, медленно действующие противоспалительные лекарственные спедства.
В педиатрии практически не используются. В эту группу относят гетерогенные по химическлой структуре и механизму действия. Прменяются для длительной терапии ревматоидного артрита, СКВ и др. заболеваниях соединительной ткани.
Производные Хинолина: хлорохин, гидроксихлохохин
Препараты золота: ауротиопрол, ауронофин
Комплексовообразователи: пеницилламин
Мезханиз действия.
Обладают имуносуппрессивной активнсотью – блокируют фагоцитоз, блокируют синтез интерлейкинов, понижают активность имунокомпетенсных клеток, тормозят синтез коллагена. Их применение проявляется угнетением пролиферативных процессов.
Применения.
Системные заболевания соединтельной ткани:
Ревматоидный артрит
СКВ
Склеродермия
Дерматомиозит
Общие эффекты.
Тормозят дейстукцию хрящей
Непрямой влияние на воспалительный процесс
Терапевтический эффект через 10-12 недель.
Противоаллергические лекарственные средства.
Реакции немедленного типа (возникают через минуты или часы, обусловлены взаимодействием АГ с АТ. Играют роль БАВ, высвобождающиеся из тучных клеток и базофилов – гистамин, брадикинин, «медленно реагирующая субстанция анафилаксии» (МРСА), серотонин и др. Проявления: крапивница, отек Квинке, ринит, бронхоспазм, анафилактический шок и др.
Реакции замедленного типа связаны с клеточным иммунитетом, зависят от присутствия сенсибилизированных Т-лимфоцитов. Медиаторы: интерлейкин 2, лимфотоксин и др. К ним относятся контактный дерматит, реакции отторжения трансплантата, аутоиммунные заболевания (ревматизм, СКВ, ревматоидный артрит и др.)
Классификация.
Препараты, применяемые при аллергии немедленного типа
Препараты, применяемые при аллергии замедленного типа
Препараты, применяемые при аллергии немедленного типа
Ингибиторы дегрануляции тучных клеток.
Защищают клетки от разрушения. Кромогликат-натрия, недокромил-натрий, кетотифен – блокируют Н1-рецепторы. Применяют для профилактики. Также применяют для этого глюкокортикоиды, препараты кальция.
Антигистаминные средства.
Гистаминовые Н1-рецепторы играют важную роль в развитии аллергии, они локализуются во многих внутренних органах и их возбуждение приводит к расширению мелких артерий, повышению проницаемости сосудистой стенки, появлению зуда, бронхоспазму – за счет сокращения гладкой мускулатуры бронхов и развития отека слизистой бронхов)
Классификация.
Препараты 1 поколения: дифенгидрамин (димедрол), прометазин, клемастин, хлоропирамин (супрастин)
Препараты 2 цетиризин, лоратадин, эбастин и 3 поколения: фексофенадин, дезлоратадин
Препараты 1 поколения.
Наряду с антигистаминным обладают рядом побочных действий:
Седативное – проникают через ГЭБ
У детей возможны судороги
Атропиноподобное действия – нарушение мочеиспускание, сухость во рту – угнетают МХР
Противорвотное и противоукачивающее дейвстие – дименгидринат
Местноанестезирующее действие – выражено у димендрола, пипольфена
Толерантность – эффект ослабляется, необходимо чередовать каждые 2 недели
Обладают коротким действием
Препараты 2 и 3 поколения.
Обладают более выскоим сродством к Н1-рецепторам.
Дают быстрый эффект, действуют длительно.
Практически нет седативного эффекта
Толерантность не развивается
Побочные эффекты 2 и 3 поколения.
Обладают кардиотоксическим эффектом (вызывают АВ блокаду, нарушение ритма, гипертензию) + те которые у 1 поколения, но менее выражены.
Функциональные антагонисты медиаторов аллергии.
Вызывают эффеты противоположные гистамину. Используют для купирования приступов выброса гистамина.
Адреномиметики: адреналин, изадрин, сальбутамол
Метилксантины: теофиллин, эуфиллин
М-холиноблокаторы: ипратропия бромид
Антилейкотриеновые.
Из арахидоновой кислоты (по липооксигеназному пути) под действием фермента 5-липооксигеназы образуется ряд лейкотриенов ЛТС4, ЛТD4, ЛТЕ4 (в эозинофилах, тучных клетках, базофилах). Они повышают тонус гладкой мускулатуры бронхов.
ПРЕПАРАТЫ:
Блокаторы 5-липооксигеназы: зилеутон
Блокаторы лейкотриеновых рецепторов зафирлукаст, монтелукаст
Применяют в лечении бронхиальной астмы.
Препараты, применяемые при аллергии замедленного типа
Иммунодепрессанты – подавляют рост развитие имунокомпетеных клеток
Цитостатики – угнетают все быстроразмножающиеся клетки
Глюкокортикоиды
Противоспалительные лекарственные средства медленного действия с неспецифическим иммуномодулирующим эффектом.
ИММУНОТРОПНЫЕ ЛЕКАРСТВЕННЫЕ СРЕДСТВА
Иммунотропные ЛС – препараты, оказывающие преимущественное (или селективное) действие на иммунную систему человека при заболеваниях или состояниях, в основе которых лежат какие-либо нарушения иммунных реакций организма.
Иммунотропные средства (иммунокорректоры) – это лекарственные вещества, медико-биологические препараты, способные стимулировать, угнетать или регулировать (моделировать) иммунный ответ организма.
Различают 3 основных группы иммунотропных (иммунокорригирующих) ЛС:
Иммуностимуляторы
Иммунодепрессанты (иммуносупрессоры)
Иммуномодуляторы
ИММУНОСТИМУЛЯТОРЫ - это ЛС, вызывающие активацию иммунитета. Эти ЛС способны активировать иммунные реакции или отдельные звенья клеточного или гуморального иммунитета, повышать активность как поврежденных (депрессированных), так и неповрежденных звеньев иммунной системы.
ИММУНОСУПРЕССОРЫ – это ЛС, подавляющие активность иммунной системы.
ИММУНОМОДУЛЯТОРЫ – это ЛС, в терапевтических дозах восстанавливающие функции иммунной системы. Они способны вызывать разнонаправленный ответ организма. В зависимости от исходного состояния иммунной системы больного они повышают сниженные и снижают повышенные показатели иммунитета, т.е. моделируют иммунный ответ.
МЕХАНИЗМЫ ДЕЙСТВИЯ ИММУНОТРОПНЫХ СРЕДСТВ
Они могут осуществлять свое влияние следующими способами:
- стимулировать выработку иммунных клеток за счет влияния на систему гемопоэза (колониестимулирующие факторы);
взаимодействовать с рецепторами иммунных клеток, повышая или понижая чувствительность специфических рецепторов;
стимулировать или угнетать секрецию цитокинов;
Влиять на формирование активного (вакцины, анатоксины) и пассивного (сыворотки, иммуноглобулины) противоинфекционного иммунитета;
выполнять роль средств заместительной терапии при недостатке центральных или периферических органов иммунитета (препараты тимуса, лейкоцитарная масса);
Осуществлять совместно с иммунокорригирующим прямое воздействие на антиген (противовирусные средства)
Классификация иммунотропных средств
