
- •Глава 7. Лучевая диагностика заболеваний и повреждений органов опоры и движения
- •Методы лучевого исследования
- •Рентгенологический метод
- •Рентгеновская компьютерная томография
- •Радионуклидный метод
- •Нормальная лучевая анатомия органов опоры и движения
- •Возрастные изменения органов опоры и движения
- •Общая мрт-семиотика
- •Панариций
- •Туберкулез костей и суставов
- •Острые инфекционные гнойные артриты
- •Опухолевые заболевания
- •Доброкачественные опухоли (остеомы, хондромы, остеохондромы и др.)
- •Опухолеподобные заболевания
- •Врожденные дисплазии
- •Фиброзные дисплазии
- •Асептические остеонекрозы
- •Доброкачественные опухоли
- •Перегрузочные переломы
- •Патологические переломы
- •Повреждения мягких тканей
- •Внутримышечная гематома
- •Разрывы мышц, фасций, сухожилий и связок
Острые инфекционные гнойные артриты
Рентгенография: в начале заболевания (см. рис. 7.32) отмечается расширение суставной щели вследствие скопления экссудата. Затем наступает разрушение сус-


Рис. 7.33. Рентгенограммы кисти. Ревматоидный артрит: в начальной стадии (а) определяются краевые кортикальные дефекты головок пястных костей (стрелки); при прогрессировании заболевания (б) отмечается выраженная деформация костей кистей, подвывихи в суставах
тавных поверхностей. Развивается мелкоочаговая деструкция суставных концов костей, суставная щель суживается, околосуставные ткани уплотняются. Наряду с признаками деструкции определяются продуктивные изменения в виде реактивного остеосклероза и периостальных наслоений. При неблагоприятном течении процесс заканчивается анкилозом. Наиболее часто подобные формы поражения суставов наблюдаются в позвоночнике, крестцово-подвздошных суставах и в крупных суставах конечностей.
КТ, МРТ позволяют выявить разрушение суставного хряща и суб-хондральной пластинки значительно раньше, чем рентгенография.
УЗИ. В начале заболевания определяется жидкость в полости сустава. Под контролем УЗИ проводят пункцию и дренирование сустава.
При многих инфекционных заболеваниях могут развиваться токсико-ал-лергические полиартриты и артралгии.
Рентгенография: изменения костно-суставных структур не определяется.
УЗИ и МРТ: определяются реактивные синовиты, бурситы, тендоваги-ниты, миозиты.
Ревматоидный артрит - хроническое рецидивирующее системное заболевание.
Рентгенография, КТ: первоначально определяются увеличение объема мягких тканей, остеопороз и сужение рентгеновской суставной щели. Затем появляются мелкие дефекты краев суставных поверхностей, деформация суставной щели, кистовидные изменения в эпифизах (см. рис. 7.33). Прогрес-сирование деструкции приводит к подвывихам и деформациям суставных концов костей (рис. 7.33).
УЗИ, МРТ: в начальной стадии заболевания выявляются изменения в виде синовита, утолщения суставных капсул, околосуставных связок и сухожилий.
Сцинтиграфия: повышенное накопление РФП в области пораженных суставов.
Опухолевые заболевания
Опухолевые заболевания могут быть злокачественными и доброкачественными.
Дифференциально-диагностические признаки различных опухолей.
1. Локализация (для каждой опухоли типична определенная локализация).
2. Границы опухоли. Злокачественные опухоли имеют неровные, бугристые контуры без четкой границы, распространенную переходную зону с нарушенной структурой кости. Доброкачественные опухоли, как правило, имеют четкие, ровные контуры.
3. Структура злокачественных опухолей беспорядочная, неоднородная; структура доброкачественных опухолей более упорядоченная.
4. Изменения окружающей костной ткани при злокачественных опухолях деструктивные; доброкачественные новообразования, как правило, оттесняют окружающую ткань без ее разрушения.
5. При злокачественных опухолях резко выражена реакция периоста - возникают спикулы, из-за разрушения надкостницы появляются периос-тальные козырьки. Периостальная реакция при доброкачественных опухолях отсутствует.
6. При злокачественных опухолях, как правило, происходят разрушение поверхности кости и распространение опухоли на мягкие ткани.
Злокачественные опухоли
Остеосаркома
Типичная локализация - метафизы длинных костей, наиболее часто поражаются суставные концы бедренной или большеберцовой кости в области коленного сустава, проксимальный отдел плечевой кости.
Рентгенография и КТ (см. рис. 7.34):
- одиночное образование с неровными и нечеткими очертаниями;
- бесструктурность участка деструкции костной ткани (остеолитичес-кий тип остеосаркомы);
- беспорядочная структура с патологическими костными уплотнениями и обызвествлениями (остеобластический тип остеосаркомы);
- реактивные изменения надкостницы в виде спикул, «бахромчатого» периостита; при разрушении поверхности кости - периостальный «козырек»;
- разрушение поверхности кости и распространение опухоли на мягкие ткани.
При остеосаркоме сохраняется субхондральная пластинка суставной поверхности даже при выраженной деструкции суставного конца кости.
МРТ и УЗИ позволяют лучше визуализировать мягкотканный компонент опухоли и признаки ее инфильтративного роста (см. рис. 7.34).
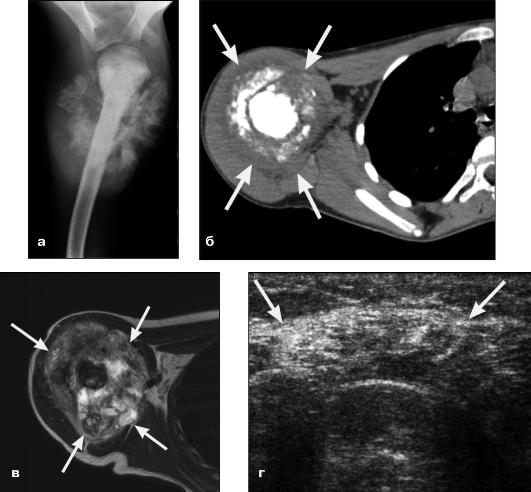
Рис. 7.34. Остеобластический тип остеогенной саркомы плечевой кости: а) рентгенограмма; б) компьютерная томограмма; в) МР-томограмма; г) эхограмма мягких тканей плеча. Определяется опухоль неоднородной структуры и плотности с деструкцией плечевой кости, уплотнением и окостенением мягких тканей (стрелки)
Другие злокачественные опухоли (хондросаркомы, фибросаркомы, фиброзные гистиоцитомы, ретикулосаркомы)
Лучевая семиотика этих опухолей во многом сходная с таковой при остеосар-комах. Однако каждая из этих опухолей имеет свои характерные признаки.
Миеломная болезнь
При этом заболевании происходит пролиферация атипичных плазматических клеток костного мозга, что вызывает деструкцию костей. Клинические проявления болезни обусловлены поражением костей и развитием мие-ломной нефропатии.
Различают генерализованный миеломатоз со множественным поражением костей и солитарные миеломы (плазмоцитомы). Миеломы (множественные или солитарные) локализуются чаще всего в костях черепа, позвонках, ребрах, костях таза, лопатках. В длинных костях конечнос-
тей (в проксимальных частях бедренной и плечевой костей) миеломы развиваются редко.
Рентгенография и КТ: множественные четко очерченные очаги деструкции (см. рис. 7.35). Могут наблюдаться поражения по типу распространенного остеопороза. Одиночные плазмоцитомы имеют участки деструкции со своеобразной сетчатой структурой (картина «пчелиных сот»).
МРТ является эффективным методом диагностики различных форм миеломной болезни, особенно мелкоочаговой разновидности миеломатоза. Миеломы дают

Рис. 7.35. Рентгенограмма черепа. Миеломная болезнь. Определяются множественные четко очерченные очаги деструкции
гипоинтенсивный сигнал на Т1-ВИ и гиперинтенсивный сигнал на Т2-ВИ.
Радионуклидное исследование: отсутствие накопления РФП в пораженных участках («холодные очаги»).
Изменения в костях при миеломной болезни следует дифференцировать с метастазами в кости. Диагностика основывается на результатах лабораторных и гистологических исследований.
Вторичные злокачественные опухоли (метастазы в скелет злокачественных новообразований других органов) могут иметь различную лучевую картину. В зависимости от преобладающей реакции эндоста метастазы в костях подразделяют на:
- остеокластические, которые выглядят как дефекты костной ткани;
- остеобластические - участки остеоидной ткани в губчатом веществе;
- смешанные - неоднородной структуры.
Рентгенография, КТ: при метастазах злокачественных опухолей в скелет (рак простаты, рак молочной железы, рак почки, рак легкого и др.) выявляются, как правило, множественные очаги деструкции. Возможны патологические переломы. Метастатические поражения чаще всего локализуются в позвонках, костях таза, проксимальных отделах длинных костей (см. рис. 7.36).
Радионуклидное исследование раньше других методов лучевой диагностики выявляет участки патологического накопления РФП («горячие очаги») и позволяет дифференцировать злокачественный и доброкачественный процессы (см.рис. 7.37).
