- •Задача 4
- •Задача 68
- •Полости, формирование порто‑кавальных анастомозов вследствие портальной гипертензии.
- •2. Имеются ли в данном случае расстройства перфузии лёгких? Если да, то назовите возможную причину и механизмы их развития. Ответ обоснуйте.
- •3. Есть ли у пациента признаки увеличения объёма экспираторной компрессии мелких бронхов и бронхиол? Если да, то чем это вызвано? Если нет, то докажите это.
- •4. Каково Ваше общее заключение о состоянии системы внешнего дыхания у пациента?
- •Вопросы и ответы
- •1. Имеются ли у пациента признаки расстройства газообменной функции лёгких? Если да, то укажите их. Ответ аргументируйте.
- •2. Есть ли у пациента расстройства альвеолярной вентиляции? Если да, то определите его тип (обструктивный или рестриктивный).
- •3. Учитывая возможность развития пневмокониоза, как Вы предлагаете оценить диффузионную способность лёгких?
- •4. Каково Ваше общее заключение о состоянии системы внешнего дыхания у этого пациента?
- •3. Почему расстройства дыхания у данного пациента сопровождаются приступами стенокардии?
- •4. Как Вы объясните отсутствие приступов удушья в бодрствующем состоянии?
- •Введение препарата, расширяющего бронхи (эуфиллина), значительно увеличило значение индекса Тиффно. Вопросы и ответы
- •1. Имеются ли у пациента признаки нарушения проходимости дыхательных путей? Если да, то назовите и охарактеризуйте их значение.
- •2. Есть ли у пациента признаки нарушений растяжимости и эластичности лёгочной ткани? Если да, то назовите их.
- •4. Как в целом обозначить состояние, развившееся у пациента?
|
№ 1 РН 7,36 PCO2 33 мм рт.ст. SB 18 мэкв/л) ВВ 42 мэкв/л) BE -6 мэкв/л) Т.К 45 мэкв/сут Молочная кислота крови 26 мг%
1. Компенсированный метаболический лактат-ацидоз. 2. Сахарный диабет. Этот тип нарушения развивается вследствие усиления образования в клетках организма органических кислот в процессе обмена веществ, что является адаптацией на энергетическую недостаточность, испытываемую при дефиците питательных веществ и кислорода |
№ 2 РН 7,17 PCO2 50 мм рт.ст. SB 17,5, мэкв/л ВВ 38 мэкв/л BE -9 мэкв/л ТК 170 мэкв/сут NH4+ 450мэкв/л Кетоновые тела крови 58 мг%
1. Некомпенсированный комбинированный ацидоз. Резкое снижение рН, повышение PCO2, отрицательный сдвиг буферных оснований. 2. Развивается при одновременном сочетании причин респираторного и нереспираторного ацидоза. Сердечная недостаточность (респираторный – в связи с нарушением перфузии газов в лёгких, нересператорный – циркуляторная гипоксия + гипоперфузия почек), Травма головного мозга. |
№ 3 РН 7,33 РCO2 35 мм рт.ст. SB 18мэкв/л ВВ 42 мэкв/л BE -7 мэкв/л NH4+ 45 мэкв/л ТК 28мэв/л Лактат 12 мг% Кетоновые тела 0.3 мг%
1. Некомпенсированный метаболический ацидоз. Повышение содержания лактата в крови, рН в норме, снижение ВЕ, РCO2 в норме. 2. Сахарный диабет. Кетоацидотическая кома. | ||||||||||||||||||||||||||||
|
№ 4 РН 7,35 РCO2 52 мм рт.ст. SB 26,5 мэкв/л ВВ 50 мэкв/л BE +2 мэкв/л
1. Компенсированный газовый ацидоз. 2. Бронхиальная астма, пневмония, отёк лёгких, нарушения работы дыхательного центра, ишемия дыхательного центра. При этих состояниях нарушается газообмен в альвеолах, и завивается повышение содержания СО2, что приводит к ацидозу. 3. При респираторном ацидозе РCO2 в крови сначала повышается, что приводит к снижению рН плазмы. В условиях ацидоза и избытка СО2 под влиянием карбоангидразы в клетках эпителия канальцев почек увеличивается количество ионов Н+, которые могут секретироваться в просвет канальцев, что способствует более интенсивной реабсорбции НСОз". Поскольку бикарбонат ре-абсорбируется в больших количествах, содержание его в плазме крови возрастает параллельно увеличению РCO2. рН плазмы увеличивается, приближаясь к норме. BE возрастает. Таким образом, первичный респираторный ацидоз компенсируется вторичным нереспираторным алкалозом |
№ 5 РН 7,45 РCO2 32ммрт.ст. SB 22 мэкв/л ВВ 45 мэкв/л BE -2 мэкв/л
1. Компенсированный респираторный алкалоз. 2. Гипервентиляция лёгких центрального генеза, длительная ИВЛ. Наблюдается при снижении рСО2, менее 35 мм.рт.ст, что сопровождается различным увеличением вентиляции лёгких при нормальном уровне метаболизма. |
№ 6 РO2 атм. 158 мм рт.ст. РAO2 105 мм рт.ст. Р aO2 95 мм рт.ст. P vO2 60 мм рт. ст. РaCO2 24 мм рт. ст. SaO2 98 % SVO2 81 %
1. Гипоксия тканевого типа. Увеличение парциального напряжения кислорода в венозной крови, возрастание объёмного содержания кислорода в венозной крови, нормальное значение Р aO2, SaO2, 2. Дефицит субстратов биологического окисления (чаще глюкоза) 3. рН – 7,35, рСО2 – 36, ВЕ - -4 | ||||||||||||||||||||||||||||
|
№ 7 РO2 атм. 158 мм рт.ст. РAO2 55 мм рт.ст. Р aO2 45 мм рт.ст.
P vO2 21 мм рт. ст. РaCO2 50 мм рт. ст.
SaO2 75 % SVO2 37 %
МОД 3,5 л/мин МОК 9 л/мин МК крови 18 мг%
1. Гипоксия дыхательного типа. Резко снижены показатели, повышение РаСО2, снижение МОД. 2. Недостаточность газообмена в лёгких, дыхательная недостаточность 3. СО2 – повысится, ТК повысится |
№ 8 РН 7,35 РCO2 35 мм рт.ст. SB 18.5 мэкв/л ВВ 43 мэкв/л BE -6.0 мэкв/л ТК 8 мэкв/сут NH4+ 15 мэкв/л Na+ плазмы 128 мэкв/л (норма -135-145 мэкв/л) [К+] плазмы 6 мэкв/л (норма - 3.5-5 мэкв/л) МК плазмы 10мг% Кетоновые тела 0.2 мг%
1. Компенсированный почечный выделительный ацидоз. 2. Острые заболевания почек, т.к. на фоне ацидоза происходит снижение ТК мочи, вместо повышения. Так же возможна гемолитическая анемия. |
№ 9 РН 7,22 РCO2 47 мм рт.ст. SB 18,5 мэкв/л ВВ 43 мэкв/л BE -7 мэкв/л Молочная кислота крови 31 мг% ТК 45 мэкв/сут NH4+ 55 мэкв/л
1. Некомпенсированный метаболический респираторный ацидоз. 2. Длительная потеря кислот организмом (свищ тонкой кишки с потерей кишечного сока) 3. Гипоксия дыхательного типа. | ||||||||||||||||||||||||||||
|
№ 10 Р атм. O2 160 мм рт.ст. РAO2 109 мм рт.ст. Р aO 2 96 мм рт.ст. P vO 2 41 мм рт. ст. РaCO2 30 мм рт. ст. SaO2 97 % SVO2 62 % Hb 42 г/л МОД 8,0 л/мин МОК 5,7 л/мин PH 7,34 МК 20,2 мг%
1. Гипоксия гемического типа (снижение рН, Hb, РvO2) 2. Снижение утилизации кислорода тканями и сопряжения окисления и фосфорилирования. 3. Компенсированный метаболический ацидоз. |
№ 11 РН 7,45 РCO2 42 мм рт.ст.
SB 29.5 мэкв/л ВВ 52 мэкв/л BE +5 мэкв/л ТК 8 мэкв/л [NH4+] 20 мэкв/л [С1-] плазмы 82 мэкв/л (норма - 95-105 мэкв/л)
1. Компенсированный почечный выделительный алкалоз. 2. Патология почек. На фоне ацидоза происходит снижение ТК мочи, вместо повышения. |
№ 12 РН 7,35 РCO2 37 мм рт.ст. SB 20 мэкв/л ВВ 44 мэкв/л BE -5 ммоль/л ТК 12 мэкв/сут NH+ 31 мэкв/л
1. Компенсированный выделительный почечный ацидоз 2. Гемолитическая анемия, заболевания почек. На фоне ацидоза происходит снижение ТК мочи, вместо повышения. | ||||||||||||||||||||||||||||
|
№ 13 РН 7,16 РCO2 46 мм рт.ст. SB 16 мэкв/л ВВ 41 мэкв/л BE -9.0 мэкв/л SaO2 98% SVO2 41% ТК 55 мэкв/сут
Пациенту проводится операция с применением аппарата искусственного кровообращения.
1. Метаболический некомпенсированный экзогенный ацидоз. Резкое снижение рН и резкое снижение ВЕ. 2. Избыточное поступление в организм кислот из вне (избыточное введение консервированной цитратной крови) 3. При нереспираторном ацидозе в крови повышено содержание нелетучих кислот. В результате снижаются рН крови и концентрация буферных оснований в плазме (BE и бикарбонат уменьшаются). Наступивший в буферных системах сдвиг в конечном счете восстанавливается путем усиленного выведения С02 за счет гипервентиляции легких. Повышение вентиляции происходит в основном в результате увеличения дыхательного объема и в меньшей степени — за счет возрастания частоты дыхания. При тяжелом метаболическом ацидозе возможно развитие глубокого шумного ацидотического дыхания Куссмауля. Респираторная компенсация приводит к снижению парциального давления СО2 в крови и вследствие этого падает количество ионов Н+, способных выводиться почками. Однако поскольку одновременно снижается количество иона бикарбоната в фильтрате, даже после полной реабсорбции бикарбоната, в просвете канальцев остаются ионы Н+, секретируемые путем NaT — Н+-обмена. Эти ионы выводятся с мочой вместе с соответствующими анионами нелетучих кислот, которые фильтруются в почках. Таким образом, первичный метаболический (нереспираторный) ацидоз компенсируется вторичным респираторным алкалозом |
№ 14 РН 7,33 РCO2 35 мм рт.ст. SB 18 мэкв/л ВВ 42 мэкв/л BE -7 мэкв/л NH4+ 45 мэкв/л ТК 28 мэв/л Лактат 12 мг% Кетоновые тела 0.3 мг%
1. Компенсированный метаболический ацидоз. Незначительное снижение рН, снижение ВЕ, рСО2 в норме. 2. Сахарный диабет. Возможно развитие некомпенсированной формы заболевания, что приведёт к кетоацедатической коме. |
№ 15 Р атм. O2 158 мм рт.ст. РAO2 105 мм рт.ст. РaO 2 96 мм рт.ст. PvO 2 18 мм рт. ст. РaCO2 25 мм рт. ст. Hb 150 г/л SaO2 98 % SVO2 25 % МОД 10 л/мин МОК 3,5 л/мин
1. Циркуляторная гипоксия. 2. Снижение давления при подъёме на высоту или в барокамере. 3. Компенсированный газовый алкалоз. Повышение ЧСС и МОД. | ||||||||||||||||||||||||||||
|
№ 16 Р атм. O2 158 мм рт.ст. РAO2 105 мм рт.ст. РaO 2 95 мм рт.ст. PvO 2 38 мм рт. ст. РaCO2 40 мм рт. ст. SaO2 60 % SVO2 52 % Hb 145 г/л
1. Гемическая гипоксия. Сродство гемоглобина к кислороду уменьшено. 2. Условия высокогория – для первой. Кровопотеря, гемолиз эритроцитов – для второй. 3. Не изменено сродство гемоглобина к углекислому газу. |
№ 17 РН 7,43 РCO2 33 мм рт.ст. SB 21 мэкв/л ВВ 45 мэкв/л BE -3 мэкв/л
Больному проводится операция с применением ИВЛ
1. Компенсированный газовый алкалоз. 2. Высокогорная дыхательная гипоксия, гипервентиляция лёгких, длительная усиленная ИВЛ 3. Компенсация. При респираторном алкалозе РСО; в крови сначала снижается, что приводит к уменьшению количества ионов Н+ и повышению рН крови. В результате количество Н+, способных секретироваться в канальцах, уменьшается. Это ведет к снижению реабсорбиии и увеличению экскреции НСО2, благодаря чему содержание в плазме бикарбоната и, следовательно, буферных оснований уменьшается (BE уменьшается — компенсация алкалоза). Развивается одна из смешанных форм нарушений КОС — первичный респираторный алкалоз и вторичный нереспираторный ацидоз. |
№ 18 РН 7,49 РCO2 38 мм рт. ст. SB 29 мэкв/л ВВ 50 мэкв/л BE +6 мэкв/л NH4+ 18 мэкв/л ТК 10 мэкв/л [С1-] 85 мэкв/л (норма 95-105 мэкв/л)
1. Некомпенсированный почечный выделительный алкалоз. 2. Гнойный перитонит, резкая потеря ионов хлора (перфорационная язва) 3. Гиповолемия, гипокалиемии, гипохлоремии. | ||||||||||||||||||||||||||||
|
№ 19 Р атм. O2 155 мм рт.ст. РAO2 50 мм рт.ст. РaO 2 40 мм рт.ст. PvO 2 15 мм рт. ст. РaCO2 58 мм рт. ст. SaO2 75 % SVO2 20 % МОД 3,5 л/мин МОК 4,2 л/мин PH 7,28 МК 30 мг% ТК 68 мэкв/сутки
1. Экзогенная гипобарическая гипоксия – снижение р. атм. О2, дыхательная гипоксия (РаСО2 – повышено), гипоксия циркуляторного типа (негазовый ацидоз) |
№ 20 РН 7,24 РCO2 46 мм рт. ст. SB 19 мэкв/л ВВ 43 мэкв/л BE -6.5 мэкв7л ТК 48 мэкв/л NH4+ 65 мэкв/л
У больной инфаркт миокарда левого желудочка.
1. Смешанный некомпенсированный газовый + негазовый ацидоз. 2. Отёк лёгких, острую сердечную недостаточность. |
№ 21 РН 7,25 РCO2 35 мм рт.ст. SB 16,5 мэкв/л ВВ 40 мэкв/л BE -11 мэкв/л ТК 8 мэкв/сут NH4+ 17 мэкв/л [Na+] плазмы 128 мМ/л (норма - 135-145 мМ/л)
1. Некомпенсированный почечный выделительный ацидоз. Понижение ТК крови на фоне ацидоза, гипонатиемия. 2. Различные заболевания почек, длительное применение диуретиков, гемолитическая анемия (нужно уточнение Ht и Hb) | ||||||||||||||||||||||||||||
|
№ 22 Р атм. O2 159 мм рт.ст. РAO2 110 мм рт.ст. РaO 2 80 мм рт.ст. PvO 2 20 мм рт. ст. РaCO2 33 мм рт. ст. SaO2 91 % SVO2 35 % Hb 135 г/л МОД 9 л/мин МОК 3 л/мин PH 7,34
1. Дыхательная гипоксия. Артериальная и венозная гипоксемия, снижение SaO2, SvO2, ацидоз. 2. Снижение перфузии лёгких кровью, нарушение диффузии кислорода через аэрогематический барьер, диссоциация вентиляционно-перфузионного соотношения. 3. рН 7,35, рСО2 – 52, SB – 22, BB – 45, BE - +2 |
№ 23 Р атм. 523 мм рт. ст. РAO2 61 мм рт. ст. РaO 2 51 мм рт. ст. PvO 2 23 мм рт. ст. РaCO2 23 мм рт. ст. SaO2 81 % SVO2 45 % Hb 150 г/л МОД 9 л/мин МОК 7,52 л/мин PH 7,34 SB 20 экв/л ТК 10 мэкв/л NH4+ 15 мэкв/л
1. Гипобарическая гипоксия дыхательного типа. Понижение всех параметров. Кроме РаСО2. 2. Снижение перфузии лёгких кровью, нарушение диффузии кислорода через аэрогематический барьер, диссоциация вентиляционно-перфузионного соотношения. 3. Компенсированный газовый ацидоз. |
№ 24
ЦП = 0.94. Номохромная регенераторная нормобластическая анемия. Нейтрофильный сдвиг влево. Снижено содержание лимфоцитов, моноцитов, сегментоядерных нейтрофилов. Повышено содержание палочкоядерных эритроцитов. Протозоиный тип гемограммы. Встречается при малярии, лейшманиозе. |
|
№ 26
ЦП = 1,2. Гиперхромная регенераторная нормобластическая анемия. Нейтрофильный сдвиг вправо. Снижено содержание сегментоядерных и палочкоядерных эритроцитов, повышено количество лимфоцитов. |
№ 27
ЦП=0,88. Номохромная гипорегенераторная нормобластическая анемия. Значительный тромбоцитоз. Нейтрофильный сдвиг влево. Снижено содержание лимфоцитов, моноцитов, сегментоядерных нейтрофилов. Повышено содержание палочкоядерных нейтрофилов, миелоцитов, метамиелоцитов. У пациента лейкоз: в крови присутствуют миелобласты и промиелоциты, возможно хронический миелолейкоз. |
№ 28
ЦП=0,94. Номохромная регенераторная нормобластическая анемия. Нейтрофильный сдвиг влево. Снижено содержание лимфоцитов и сегментоядерных нейтрофилов. Повышено содержание палочкоядерных нейтрофилов, эозинофилов, метамиелоцитов. Хронический миелолейкоз. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
№ 29
ЦП=0,61. Гипохромная регенераторная мегалобластическая анемия. Нейтрофильный сдвиг влево. Снижено содержание лимфоцитов, моноцитов, сегментоядерных нейтрофилов. Повышено содержание палочкоядерных нейтрофилов, миелоцитов, метамиелоцитов. Тромбоцитопения. Хронический миелолейкоз из-за присутствия в крови незрелых форм. |
№ 30
ЦП=0.9. Номохромная нормобластическая регенераторная анемия. Нейтрофильный сдвиг вправо. Снижено содержание моноцитов, эозинофилов, сегментоядерных и палочкоядерных нейтрофилов, повышено содержание лимфоцитов. Тромбоцитопения. Острый лимфобластный лейкоз. |
№ 31
ЦП=0,9. Номохромная нормобластическая регенераторная анемия. Нейтрофильный сдвиг вправо. Снижение эозинофилов сегментоядерных и палочкоядерных нейтрофилов. Повышение лимфоцитов. Тромбоцитопения, повышение СОЭ. Инфекционно-воспалительное заболевание. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
№ 32
ЦП=0,96. Номохромная нормобластическая арегенераторная анемия. Нейтрофильный сдвиг влево. Снижение лимфоцитов моноцитов, сегментоядерных нейтрофилов. Повышено: палочкоядерные нейтрофилы, миелоциты, метамиелоциты. Тромбоцитоз, лейкоцитоз. |
№ 33
ЦП=0.90. Номохромная арегенераторная мегалобластическая анемия. Нейтрофильный сдвиг вправо. Лейкемический провал. Острый миелобластный лейкоз. |
№ 34
ЦП=0,90. Номохромная регенераторная мегалобластическая анемия. Мелобластный лейкоз. В крови - незрелые формы миелоцитов - промиелоциты. Нейтрофильный сдвиг влево. Снижено кол-во лимфоцитов, моноцитов, сегментоядерных нейтрофилов, повышено содержание п/я нейтрофилов, миелоциты, метамиелоциты. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
№ 35
ЦП=0,60. Гипохромная арегенераторная нормобластическая анемия. Нейтрофильный сдивиг влево, снижено содержание лимфоцитов, сегментоядерных нейтрофилов, повышено содержание п/я нейтрофилов, миелоцитов, метамиелоцитов. Пневмония. |
№ 36
ЦП=0,83 Номохромная регенераторная нормобластическая анемия. Нейтрофильный сдвиг влево. Снижено содержание лимфоцитов, моноцитов. Повышено содержание п/я нейтрофилов, метамиелоцитов. |
№ 37
ЦП=0,88 Номохромная регенераторная нормобластичская анемия. Снижение содержания лимфоцитов, мноцитов, эозинофилов, сегметоядерный и п/я нейтрофилов. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
№ 38
ЦП=0,87 Номохромная регенераторная мегалобластическая анемия. Снижено содержание лимфоцитов, сегментоядерных нейтрофилов. Повышено содержание п/я нейтрофилов, моноцитов, миелоцитов, метамиелоцитов. Миелолейкоз - появление в крови промиелоцитов. |
№ 39-46
Резуненко
К. |
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
№ 47
Какие дополнительные данные необходимы для уточнения диагноза?
Механическая желтуха (т.к. увеличен прямой билирубин в крови, а также имеется прямой билирубин в моче, уробилиноген отсутствует) Энзимопатическая желтуха (увеличены общий и прямой билирубин в моче, активность АЛТ в крови в норме) Дополнительные данные: желчные кислоты, щелочная фосфатаза. |
№ 48
Печёночно-клеточная желтуха II стадии (прямой и непрямой билирубин в крови увеличен, обнаружен прямой билирубин в моче, увеличен уробилиноген, увеличен АЛТ) Механическая желтуха (увеличен прямой билирубин, увеличен ЩФ, обнаружены желчные кислоты) |
№ 49
Микроскопия осадка: единичные выщелоченные эритроциты и гиалиновые цилиндры в поле зрения. Примечание: АД = 165/90 мм рт.ст. Остаточный азот крови - 48 мг%
Гипостенурия, протеинурия, цилиндрурия, артериальная гипертензия, азотемия. Заключение: почечная недостаточность, нефритический синдром. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
№ 50
Как изменятся показатели, если у данного пациента будет одновременно обнаружена полная окклюзия общего желчного протока?
Гемолитическая желтуха (непрямой билирубин повышен, билирубин в моче отсутствует, стеркобилиноген повышен, уробилиноген обнаружен) Если будет полная акклюзия общего желчного протока – то количество стеркобилиногена в крови понизится, желчных кислот в крови повысится, ЩФ в крови повысится, прямого билирубина в моче повысится. |
№ 51
Паренхиматозная желтуха III стадии (общий и прямой билирубин в крови повышен, прямой билирубин обнаружен в моче, желчные кислоты обнаружены в крови и моче, АЛТ и АСТ увеличены) |
№ 52
Какие дополнительные исследования крови и мочи необходимы для уточнения вида желтухи?
Паренхиматозная желтуха I стадии (билирубин общий в крови повышен, уробилиноген обнаружен, АЛТ и АСТ увеличены) Гемолитическая желтуха (непрямой билирубин повышен, стеркобилиноген в норме) Дополнительные исследования: Общий анализ крови, общий анализ мочи, УЗИ. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
№ 53
Механическая желтуха (прямой билирубин повышен, обнаружены желчные кислоты) Гемолитическая желтуха (непрямой билирубин повышен, стеркобилиноген в норме) |
№ 54
Микроскопия осадка: эритроциты 20-25 в поле зрения, гиалиновые и эритроцитарные цилиндры в небольшом количестве.
Олигурия, гиперстенурия, протеинурия, циндрурия, азотемия, артериальная гипертензия. Заключение: почечная недостаточность, нефритический синдром. |
№ 55
Микроскопия осадка: эритроциты 10 в поле зрения, зернистые и восковидные цилиндры в большом количестве Примечание: АД = 120/65 мм рт.ст. Остаточный азот крови 65 мг%
Полиурия, гиперстенурия, протеинурия Заключение: амилоидоз почек, почечная недостаточность, нефритический синдром. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
№ 56
Какие дополнительные данные крови и мочи необходимы для уточнения диагноза?
Гемолитическая желтуха (непрямой билирубин повышен, билирубин в моче отсутствует, стеркобилиноген в норме) Энзимопатическая желтуха Дополнительные данные: щёлочная фосфотаза |
№ 57
Как изменятся показатели, если у данного пациента будет одновременно обнаружен внутрипечёночный холестаз?
Печёночно-клеточная желтуха I стадии (билирубин прямой и непрямой в крови повышены, билирубин в моче имеется, АЛТ повышен) Если будет обнаружен внутрипечёночный холестаз, то прямой билирубин в моче увеличится, стеркобилиноген в моче понизится, желчные кислоты в моче повысятся, ЩФ в моче повысится |
№ 58
Как изменятся показатели, если у данного пациента будет одновременно обнаружен выраженный гемолиз эритроцитов?
Печёночно-клеточная желтуха I стадии (билирубин прямой и непрямой в крови повышены, прямой билирубин обнаружен в моче, АЛТ повышен) Если будет обнаружен выраженный гемолиз эритроцитов, то общий билирубин в крови значительно увеличится, стеркобилиноген в крови повысится, уробилиноген в крови так же повысится. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
№ 59
Микроскопия осадка: единичные выщелоченные эритроциты в поле зрения, гиалиновые цилиндры в малом количестве, восковидные цилиндры.
Полиурия, протеинурия, азотемия, артериальная гипертензия Заключение: амилоидоз почек, почечная недостаточность, нефритический синдром. |
№ 60
Печёночно-клеточная желтуха I стадии (билирубин прямой и непрямой в крови повышены, прямой билирубин обнаружен в моче, АЛТ повышен)
|
№ 61
При каких состояниях и заболеваниях возможны подобные изменения в анализе мочи? При поражении какого отдела нефрона могут наблюдаться подобные изменения?
Полиурия, гипостенурия Заключение: несахарный диабе При поражении дистальных отделов почечных канальцев могут наблюдаться подобные изменения. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
№ 62
Микроскопия осадка: эритроциты 1-2 в поле зрения и восковидные цилиндры в большом количестве
Олигурия, протеинурия, гиперстенурия, артериальная гипертензия, азотемия. Заключение: почечная недостаточность |
№ 63
Микроскопия осадка: эритроциты 40-45 в поле зрения, эритроцитарные цилиндры 2-3 в поле зрения.
Анурия, гиперстенурия, протеинурия, азотемия, цилидрурия, артериальная гипертензия. Заключение: почечная недостаточность (кома), нефритический синдром. |
№ 64
Микроскопия осадка: единичные гиалиновые цилиндры в поле зрения. С чем связаны подобные изменения в моче и крови?
Олигурия, гиперстенурия, азотемия, артериальная гипотензия. Заключение: острая почечная недостаточность. Подобные изменения связаны с острой сердечной недостаточностью и кровопотерей. |
|
№ 65
Печёночно-клеточная стадия II стадии (общий и прямой билирубин в крови повышены, прямой билирубин обнаружен в моче, желчные кислоты обнаружены в крови и моче, АЛТ и АСТ повышены) |
№ 66
Какие дополнительные данные необходимы для уточнения вида желтухи? Ответ обосновать.
Энзимопатическая желтуха (общий и прямой билирубин в крови повышены, прямой билирубин обнаружен в моче). Механическая желтуха (прямой билирубин в крови повышен, есть прямой билирубин в моче, уробилиноген отсутствует) Дополнительные данные: АЛТ, АСТ, желчные кислоты, щёлочная фосфатаза. |
№ 67
Печёночно-клеточная желтуха II стадии (общий и прямой билирубин в крови повышены, прямой билирубин обнаружен в моче, желчные кислоты обнаружены в крови и моче, АЛТ и АСТ повышены) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
№ 68
Какие дополнительные данные необходимы для уточнения вида желтухи?
Механическая желтуха (прямой билирубин в крови повышен, имеется прямой билирубин в моче, уробилиноген отсутствует. Синдром Дабина-Джонса (общий и прямой билирубин в крови повышены, прямой билирубин обнаружен в моче, АЛТ и АСТ в норме) Дополнительные данные: щёлочная фосфатаза, желчные кислоты. |
№ 69
Примечание: АД=115/80 мм рт.ст. Остаточный азот крови 30 мг%. Глюкоза плазмы крови – 120 мг% При каких заболеваниях возможны подобные изменения в анализе мочи?
Полиурия, гиперстенурия, глюкозурия Заключение: Диабетическая нефропатия, приводящая в конечном итоге к диабетическому гломерулосклерозу. Подобные изменения возможны при сахарном диабете. |
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
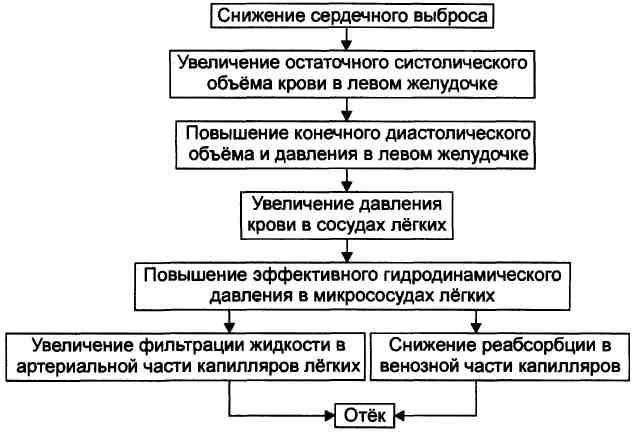
№ 1 В стационар поступил пациент 54 лет с диагнозом: миокардиопатия, сердечная недостаточность в стадии декомпенсации. Объективно: вынужденное сидячее положение, одышка, акроцианоз, выраженная пастозность нижних конечностей, застойные хрипы в легких. Обнаружено скопление избытка жидкости в брюшной полости, гепатомегалия и спленомегалия. Анализ мочи: диурез - 550 мл/сут. (норма - 800-1600 мл в сутки), белок не обнаружен, концентрация Na+ существенно снижена. В плазме крови обнаружено увеличение активности ренина, нормальная концентрация Na+ и незначительное снижение концентрации К+. Обследование газов крови показало: РаO2 - 45 мм.рт.ст., рСO2 - 52 мм.рт.ст., PvO2 - 15 мм.рт.ст., SaO2 - 83%, SvO2 - 30%. рН крови составлял - 7.16, концентрация [НСОЗ-] - 18 мэкв/л.
1. Изоосмолярная гипергидратация. Увеличение объёма внеклеточной жидкости, вследствие положительного баланса воды и Na. Увеличение ОЦК (олигоцитемическая гипреволемия). 2. Основной патогенетический фактор – гемодинамический.
3. Острая дыхательная гипоксия. РаO2 - 45 мм.рт.ст. – резкое снижение, PvO2 - 15 мм.рт.ст. резко снижено, SaO2 -83% - снижено, SvO2 – 30% – резко снижено, циркуляторная гиопксия. 4. Нарушается газообмен в лёгких, развивается дыхательная гипоксия, циркуляторная гипоксия, Некомпенсированный респираторный ацидоз. рН – 7,16 (резко снижено), рСO2 - 52 мм.рт.ст (резкое повышение). |
№ 2 У пациента в возрасте 48 лет страдающего патологией почек, выявлено нарастающее в течение последнего месяца увеличение массы тела до 89 кг при росте 168 см. При осмотре лицо одутловато, веки набухшие, глазные щели сужены. Кожа бледная, при надавливании в области тыльной поверхности стоп и голенях долгое время остаются четкие отпечатки пальцев. Больной отмечает, что к вечеру обувь становится тесной. АД - 110/65 mmHg, сердечный выброс - 6 л/мин, диурез - 1200 мл/сутки (норма 800 - 1600 мл/сутки). Результаты дополнительных исследований: Анализ мочи - белок - 8 г/сутки, незначительное снижение Na+ и повышенное выделение К+, тест на глюкозу положителен. Кетоновые тела отсутствуют. Анализ крови - общий белок -4%, концентрация альбуминов - 2.8%. Активность ренина в крови незначительно повышена. Концентрация Na+ в границах нормы.
1. Изоосмолярная гипергидратация. Увеличение объёма внеклеточной жидкости, в следствие положительного баланса воды и Na, увеличение ОЦК (олигоцитемическая гипреволемия). 2. Нефротический почечный отёк.
|
№ 3 У пациента через четыре месяца после хирургического удаления опухоли легкого и последующего химиотерапевтического лечения было обнаружено увеличение левых подключичных лимфоузлов. При их биопсии обнаружены раковые клетки, по структуре напоминающие клетки удаленной опухоли легкого.
1. Метастаз. Рак метастазирует лимфогенно. Отрыв опухолевого эмбола от опухолевого образования в просвет лимфатического сосуда и его оседание в лимфоузле. 2. Антицелюлярные механизмы, т.к. они отвечают за обнаружение и устранение опухолевых клеток, а так же за обнаружение и торможение роста опухолевой клетки. 3. С опухолевой прогрессией. (для тех, кто хочет выпендриться: С подвижностью геномоного аппарата опухолевой клетки). | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
№ 4 Пациентка 42 лет обратилась к врачу с жалобами на периодические приступы, характеризующиеся сильной слабостью, головокружением, сердцебиениями, головной бол нарушениями зрения, тремором, часто - чувством острого голода. Эти приступы стали пояб последние полгода через 2-4 часа после приема пищи и после стрессорной ситуации. При специальном обследовании было показано, что при дозированной физической нагрузке уровень глюкозы в крови снижался до 2.1 мМ/Л. При этом у пациентки возникала выраженная Taxi сильное головокружение, потемнение в глазах и слабость. В крови у пациентки обнаружен увеличение уровня инсулина, проинсулина и С-пептида (пептид, высвобождающийся из белков клеток совместно с инсулином).
1. Патология печени. Нарушение транспорта глюкозы из крови в гепатоциты, снижение активности гликогенеза, отсутствие депонированного гликогена. 2. При этих состояниях идёт расход энергетического резерва организма, но при этом не происходит адекватного их восполнения. 3. Патология ЖКТ, патология почек, эндокринопатии, углеводное голодание. 4. Перегрузочная гипоксия. |
№ 5 Пациента с сахарным диабетом I типа впавшему в коматозное состояние врач скорой помощи ввел инсулин. Пациент пришел в сознание, однако после кратковременного улучшения состояния пациент покрылся холодным потом, у него возникла мышечная дрожь и он стал жаловаться на сердцебиения. Позднее пациент стал жаловаться на сильное головокружение и потемнение в глазах. Через 30 минут у него развились судороги и он потерял сознание.
1. Кетоацидотичская кома. Цидоз (избыток КТ) – полиурия (от кетонемии) – выведение с мочой Na K Cl с развитием ионного дисбаланса крови – гипогидратация клеток – гиповолемия – снижение почечного кровотока (нарастание азотемии, нарушение экскреции Ca, Mg, фосфатов, и т.д.) – нарушение кровообращения с развитием гипоксии – развитие комы. 2. Развился другой типа коматозного состояния – гипогликемическая кома. 3. Нельзя вводить инсулин при наличии комы. Она всегда не ясной этиологии. В начале нужно разобраться в причинах её возникновения. Нужно было дать пациенту сахар или другой источник глюкозы. |
№ 6 У пациентки 22 лет, находящейся в стационаре в связи с наличием у нее СПИДа, развилась лихорадка (температура тела 38°С) появился кашель с мокротой и боль в правом боку при дыхании. При рентгенологическом обследовании обнаружена двухсторонняя пневмония. При кашле больная выделяла много гнойной мокроты. Обследование, выявило снижение количество лимфоцитов и моноцитов, в мокроте (при окраске по Граму): большое число слущеных эпителиальных клеток, лейкоцитов, пневмоцисты, кандиды. При обследовании газов крови обнаружено: РаO2 - 65 mmHg, PaCO2 - 56 mm Hg, Hb - 135 г/л (норма 120-160 г/л). Обследование функции сердечнососудистой системы и почек не выявило нарушений.
1. Первичные пирогенны – инфекционного происхождения нормальной микрофлоры. К ни произошла сенсобилизация вследствие имунодифицита при СПИДе. Далее непосредственное развитие лихорадки обусловлено истинными (лейкоцитарными) пирогенами. 2. Лейкоциты перешли в очаг воспаления, следовательно их число в крови уменьшилось. Произошла лейкоцитарная инфильтрация. 3. CO2 увел, PvO2 умен, концентр. Гемоглобина уменьш, pH умен. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
№ 7 У поступившего в клинику пациента с диагнозом острый диффузный гломерулонефрит обнаружены отеки на лице, верхних и нижних конечностях. Анализ крови: Общая концентрация белка – 6 % (норма - 6-8 %) Содержание альбуминов – 4.2 % (норма 4-5 %) Умеренная гипокалемия Концентрация Na+ – в границах нормы Анализ мочи: Диурез – 300 мл/сутки Белок – 0.5 г/сутки [Na+] – значительно снижена [К+] – увеличена Пациенту проведена терапия натрийуретическими препаратами.
1.
2. Выделительный нересператорный ацидоз – до приёма (рН = 7,35,рСО2 = 36 мм.рт.ст., ВЕ = -4ммоль/л). Выделительный нересператорный алкалоз – после приёма (ВЕ выше +2,5 ммоль/л) |
№ 8 Пациент 45 лет, страдающий сахарным диабетом, поступил в клинику после затяжного болевого сердечного приступа. При обследовании отмечались выраженная одышка, влажные хрипы в легких, АД - 75/40 mmHg. На ЭКГ динамика, характерная для острого обширного инфаркта передней стенки левого желудочка. В анализе крови к концу первых суток отмечался лейкоцитоз 11,6х109/л. На вторые сутки отмечено развитие лихорадочной реакции с повышением температуры до 38,3°С. Обследование крови: глюкоза - 15 мМ (270 мг%), кетоновые тела 3 мг% (норма до 2.5 мг%), гиперхолестеринемия, РаO2 - 55 мм.рт.ст., SaO2 - 90%, PvO2 - 20 мм.рт.ст., SvO2 - 30%, РаСO2 - 56 мм.рт.ст., НСОЗ -19 мэкв/л, рН- 7.15. В моче глюкозурия и кетонурия, микроальбуминурия. Объем мочи - 700 мл/сутки, ТК - 65 мэкв/л.
1. Наличие в крове неинфекционных пирогеннов, в следствие возникновения инфаркта миокарда. Инфаркт – это некроз тканей. При некрозе разрушаются клетки и в кровь выходят белковоподобные вещества. Это и есть пирогенны. 2.
3. Циркуляторная гипоксия. РvO2 – снижен, рН – снижен, SvO2 – снижен. 4. Декомпенсированный смешанный (газовый + негазовый) ацидоз. |
№ 9 Женщина 35 лет обратилась к врачу поликлиники с жалобами на участившиеся приступы нарастающей слабости, сердцебиения и потливость, сочетающиеся с чувством сильного голода. Данные симптомы усиливались через некоторое время после стрессорной ситуации. Женщина отметила, что данные симптомы появились несколько месяцев назад. Врач поставил диагноз "вегето-сосудистая дистония" и назначил соответствующее лечение. Однако состояние пациентки продолжало ухудшаться и через три месяца она была доставлена в клинику с диагнозом "кома неясного генеза". При поступлении: сознание отсутствует, артериальное давление резко снижено, тахикардия, брадипноэ, периодически возникающие судороги. Концентрация глюкозы в крови при поступлении - 1 мМ/л (18 мг%).
1. Гипогликемический синдром. Патология печени, сопровождающаяся нарушением синтеза гликогена, в следствие недостаточности ферментов. При стрессе происходит мобилизация энергетических резервов организма (глюкозы). А т.к. новые запасы не могут адекватно пополняться – возникали данные симптомы. 2.
3. Патология почек, эндокринопатии, углеводное голодание. 4. Субстратная гипоксия. PvO2 – повысится, SvO2 – повысится, VvO2 – повысится, АВР по О2 – понизится, рН – понизится. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
№ 10 В стационар доставлен пациент в возрасте 63 лет, тучный, страдающий сахарным диабетом. Прошедшей ночью бредил во сне, утром был возбужден, на вопросы реагировал неадекватно. При поступлении: отмечается «мягкость» глазных яблок, уплощение яремных вен. Больной несколько дезориентирован во времени и обстановке, кожа бледная сухая. АД - 75/40 мм. рт. ст. Анализ крови: глюкоза - 850 мг%, концентрация натрия повышена, лактатемия, рН - 7.33, [НСОЗ-] -19 мэв/л, рСO2 - 35 мм.рт.ст. В анализе мочи глюкозурия, кетонурии не обнаружено.
1. Патогенез. • Дефицит инсулина обусловливает гипергликемию с последующей глюкозурией, осмотическим диурезом и полиурией, усиливающей предшествующую дегидратацию. • Развивается гиповолемия с повышением секреции альдостерона, способствующим задержке натрия, гипокалие-мии и повышению осмолярности крови. • Гиперосмолярность крови приводит к нарушению гемодинамики (артериальная гипотензия), олигурии и анурии. • Повышается склонность к тромбообразованию (с возможным развитием синдрома ДВС). • Дегидратация головного мозга приводит к появлению неврологических симптомов (судороги, нистагм, гемипарезы). • Отсутствие кетоацидоза объясняют частично сохранённой продукцией эндогенного инсулина, достаточного для блокирования липолиза и кетогенеза, но недостаточного для снижения гипергликемии. 2. Гиперосмолярная гипогидратация. Понижение концентрации межклеточной жидкости и увеличение концентрации внутриклеточной жидкости. Снижение объема плазмы крови, снижение давления плазмы. 3. Метаболический компенсированный ацидоз. 4. Коррекция уровня ГПК, водного и ионного обмена, сдвигов КОС. |
№ 11 Пациент 40 лет, обратился к врачу с жалобами на выраженную слабость, головокружение, постоянный "сухой" кашель с малым количеством мокроты. В течение двадцати лет был "заядлым" курильщиком, однако два года тому назад курение прекратил. В течение последних шести месяцев перенес несколько инфекционных болезней, в том числе ринит, бронхит, пневмонию. При бронхоскопии обнаружена опухоль главного правого бронха. Гистологическое исследование ткани опухоли выявило наличие в ней раковых клеток. В крови обнаружена лейкопения за счет снижения лимфоцитов. При рентгенологическом исследовании обнаружена гипоплазия тимуса.
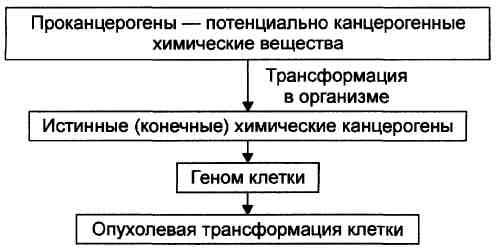
1. Курение. 2.
Считают, что конечными канцерогенами
являются алкилирующие соединения,
эпоксиды, диолэпоксиды, свободнорадикальные
формы ряда веществ. 3. Антиканцерогенные. Антимутационные. Антицелюлярные. Из-за гипоплазии тимуса и недостаточности т-лимфоцитов. |
№ 12 Лабораторной крысе внутривенно ввели токсическую дозу адреналина. Сразу же после инъекции кожа лапок и ушей побледнела, артериальное давление увеличилось со 120/70 мм рт.ст до 350/175 мм рт.ст, развилась выраженная тахикардия, участилось дыхание. Анализ крови: РаO2 составляло 99 mmHg. Показатели КОР: РаСО - 30 мм.рт.ст, [НСО3-] - 26 мэкв/л, BE - +2.5 рН - 7.56. Через восемь минут: выраженное тахипноэ, акроцианоз, РаO2 - 55 мм.рт.ст, SaO2 - 92%, PvO2 - 15 мм.рт.ст., SvO2 - 20%. Спустя еще четыре минуты: дыхание - аритмичное, АД -резко снизилось, на ЭКГ - аритмии. При этом РаO2 - 35 мм.рт.ст., РаСO2 - 58 мм.рт.ст., PvO2 - 15 мм.рт.ст., SaO2 - 70%, SvO2 - 20%. Показатели КОС: рН - 7.10, НСОЗ- - 17 экв/л, BE - -5 мэкв/л. К исходу восемнадцатой минуты развились клонико-тонические судороги, агональное дыхание, появились пенистые выделения из полости рта и носа, а затем дыхание прекратилось.
1. Некомпенсированный метаболический алкалоз. Повышение рН и ВЕ. 2. Дыхательная гипоксия Сердечно-Сосудистая гипоксия Перегрузочная гипоксия 3. Метаболический алкалоз характеризуется повышением рН крови и увеличением концентрации бикарбоната. Понятие о метаболическом алкалозе наиболее спорное в патофизиологии КЩР. 4. Застой в малом кругу кровообращения в следствие правожелудочковой недостаточности, инфаркт миокарда, порок сердца, экссудативный перикардит, гипертензивный криз, токсические вещества, повышающие проницаемость стенок микрососудов. |
|
Пневмония |
Пневмония |
Пневмония |
|
№ 1 Пациент П., 64 года, обратился с жалобами на кашель с отхождением мокроты желто-зеленого цвета, повышение температуры тела до 38,3°С, одышку при умеренной физической нагрузке, болевые ощущения умеренной интенсивности в правой половине грудной клетки, возникающие при кашле и глубоком вдохе, общую слабость, потливость и головную боль. Заболел остро три дня назад, после переохлаждения. При обращении в поликлинику по месту жительства врач назначил гентамицин по 80 мг в/м 2 раза в день, мукалтин 3 таблетки в день, аспирин. На фоне лечения существенной положительной динамики не отмечено. Пациент - бывший военнослужащий, в настоящее время на пенсии, работает вахтером. Курит в течение 22 лет по 1,5-2 пачки сигарет в день. Периодически (2-3 раза в год) после переохлаждения или ОРВИ отмечает появление кашля с отхождением желто-зеленой мокроты, в последние два года появилась одышка при умеренной физической нагрузке. При осмотре выявлено следующее: состояние удовлетворительное, кожные покровы чистые, умеренной влажности, отмечается гиперемия кожи лица. Температура тела - 37,6°С. Подкожно-жировой слой развит умеренно, отеков нет, периферические лимфатические узлы не увеличены. ЧД в покое - 22 в минуту. Грудная клетка эмфизематозная, при осмотре обращает на себя внимание отставание правой половины грудной клетки при дыхании. Перку-торно на фоне коробочного звука отмечается участок притупления справа ниже угла лопатки, в этой же области - усиление голосового дрожания. При аускультации выслушиваются рассеянные сухие жужжащие хрипы, справа ниже угла лопатки - зона крепитации. Тоны сердца приглушены, шумов нет. ЧСС - 102 в минуту, АД -118/76 мм рт. ст. Живот мягкий, безболезненный, доступный пальпации во всех отделах. Печень, селезенка не увеличены. Дизурических расстройств нет. В анализах крови: гемоглобин - 15,6 г/л, эритроциты - 5,1 млн, гематокрит - 43%, лейкоциты - 14,4 тыс. (п/я - 2%, с/я - 72%), лимфоциты -18%, эозинофилы - 2%, моноциты - 6%, СОЭ - 32 мм/ч. В анализе мокроты: характер слизисто-гнойный, лейкоциты густо покрывают поле зрения; эозинофилы, спирали Куршмана, кристаллы Шарко-Лейдена, БК - отсутствуют; определяются грамположительные диплококки. На рентгенограмме органов грудной клетки в двух проекциях определяются участок затемнения (инфильтрации) легочной ткани в нижней доле правого легкого, эмфизема легких, усиление легочного рисунка за счет интерстициального компонента. Дайте письменные ответы на следующие вопросы. • Проведите диагностический поиск, • После 2-го этапа диагностического поиска сформулируйте предварительный диагноз. • Определите план обследования и необходимость проведения дополнительных исследований. • Сформулируйте клинический диагноз и укажите диагностические критерии. • Назначьте лечение и обоснуйте его.
На 1-м этапе диагностического поиска анализ жалоб пациента позволяет заподозрить острое воспалительное (с учетом остроты динамики, вероятнее всего инфекционное) заболевание дыхательных путей. Данные анамнеза (длительное курение, периодический кашель с мокротой, появление одышки) свидетельствуют о наличии у пациента недиагностированного хронического заболевания легких - ХОБЛ, что наряду с возрастом (64 года), может быть фактором риска развития пневмонии. В имеющемся конкретном случае провоцирующим фактором является переохлаждение. Данные физического исследования на 2-м этапе диагностического поиска предполагают наличие у пациента двух синдромов - бронхитического (сухие жужжащие хрипы) и синдрома воспалительной инфильтрации легочной ткани (отставание половины грудной клетки при дыхании, укорочение перкуторного звука, усиление голосового дрожания, крепитация). Наличие лихорадки, крепитации, изменение дыхательных шумов, тахикар-. дни при отсутствии анамнестических указаний на наличие бронхиальной астмы с высокой долей вероятности позволяют заподозрить диагноз внебольничной пневмонии (специфичность данного симпто-мокомплекса составляет 92-97%). На 3-м этапе диагностического поиска результаты лабораторных исследований также свидетельствуют в пользу наличия острого воспаления (лейкоцитоз со сдвигом формулы влево, увеличение СОЭ, слизисто-гнойная мокрота с большим содержанием лейкоцитов и кокков). Обнаружение в мокроте грамположительных диплококков позволяет предположить стрептококковую (пневмококковую) этиологию заболевания. Диагноз пневмонии подтверждает рентгенологическое исследование органов грудной клетки (наличие инфильтрации легочной ткани). Таким образом, клинический диагноз пациента: «Внебольнич-ная пневмококковая (?) правосторонняя нижнедолевая пневмония, среднетяжелого течения». В плане дополнительных исследований больному необходимо проведение ФВД для оценки бронхиальной проходимости. Пациенту следует отказаться от курения. С учетом предполагаемой этиологии и предрасполагающих факторов следует назначить цефа-лоспорины П-Ш поколения в сочетании с макролидами и муколи-тические средства (амброксол), при необходимости - противовоспалительные средства (аспирин), а также, после проведения ФВД, возможно назначение бронхолитических средств (ипратропия бромид в виде ингаляций). Эффективность лечения следует оценивать через 48-72 часа, продолжительность антимикробной терапии - 5 суток с момента нормализации температуры тела. |
№ 2 Пациент Н., 69 лет, пенсионер, в течение 50 лет выкуривающий до 20-25 сигарет в день, поступил с жалобами на повышение температуры тела максимально до 38,6°С в течение последних суток, с ознобом, а также на слабость, появление кашля, сначала сухого, затем с отхождением небольшого количества мокроты желто-зеленого цвета, одышку, учащенное сердцебиение, дискомфорт в правой половине грудной клетки. Развитие заболевания связывает с переохлаждением. В анамнезе - артериальная гипертония, редкие приступы стенокардии напряжения. При осмотре состояние средней тяжести, кожные покровы бледные, горячие, умеренно выраженный диффузный цианоз. Периферические лимфатические узлы не увеличены. Отеков нет. Число дыхательных движений в покое 26 в минуту. При осмотре обращает на себя внимание отставание правой половины грудной клетки при дыхании. При пальпации отмечается усиление голосового дрожания и бронхофонии справа до угла лопатки, в этой же области - укорочение перкуторного звука. Аускультативно на фоне жесткого дыхания и сухих рассеянных жужжащих хрипов справа до уровня угла лопатки определяются участок бронхиального дыхания и звонкие влажные мелкопузырчатые хрипы. Тоны сердца приглушены, тахикардия (ЧСС 100-110 в минуту, определяются экстрасистолы до 5-8 в минуту), АД - 110/70 мм рт. ст. Живот мягкий, умеренно болезненный при пальпации в области эпигастрия. Печень, селезенка не увеличены. В неврологическом статусе признаков очаговой симптоматики и менингеальных знаков нет. В анализах крови: эритроциты - 4,1 млн, гемоглобин - 11,6 г%, Hct - 46%, ЦП - 0,85, лейкоциты - 18,6 тыс. (п/я - 4%, с/я - 80%), лимфоциты - 12%, эозинофилы - 2%, базофилы - 0%, моноциты -2%), СОЭ - 46 мм/ч, СРВ - +++; рО, - 58%, рС02 - 34% (капиллярная кровь). В общем анализе мокроты: характер слизисто-гнойный, консистенция вязкая, лейкоциты 40-60 в поле зрения, эритроцитов, эозинофилов нет, атипичные клетки, БК, спирали Куршмана, кристаллы Шарко-Лейдена, эластичные волокна не обнаружены, при окраске по Граму обнаружены грамположительные диплококки. В анализах мочи: удельный вес -1018, следы белка, лейкоциты -4-6-8 в поле зрения. Пациенту выполнена рентгенография органов грудной клетки. Дайте письменные ответы на следующие вопросы. • Проведите диагностический поиск. • После 2-го этапа диагностического поиска сформулируйте предварительный диагноз. • Определите план обследования и необходимость проведения дополнительных исследований. • Сформулируйте клинический диагноз и укажите диагностические критерии. • Назначьте лечение и обоснуйте его.
На 1-м этапе диагностического поиска анализ жалоб позволяет заподозрить острое воспалительное (с учетом остроты развития, вероятнее всего, инфекционное) заболевание нижних дыхательных путей. Данные анамнеза (длительное курение) предполагают наличие у пациента недиагностированного хронического заболевания легких - ХОБЛ, что наряду с возрастом (69 лет), может быть фактором риска развития пневмонии. В конкретном случае провоцирующим фактором является переохлаждение. Спектр жалоб и данных непосредственного исследования на 2-м этапе диагностического поиска предполагает наличие у пациента двух синдромов - бронхити-ческого (сухие жужжащие хрипы) и синдрома воспалительной инфильтрации легочной ткани (отставание половины грудной клетки при дыхании, укорочение перкуторного звука, усиление голосового дрожания, крепитация). Одышка и периферический цианоз могут указывать на развитие у больного пожилого возраста с вероятной ХОБЛ дыхательной недостаточности. Лихорадка, крепитация, изменение дыхательных шумов, тахикардия при отсутствии анамнестических указаний на наличие бронхиальной астмы с высокой долей вероятности позволяют заподозрить внебольничную пневмонию (специфичность данного симптомокомплекса составляет 92-97%). На 3-м этапе диагностического поиска результаты лабораторных исследований также свидетельствуют в пользу наличия острого воспаления (лейкоцитоз со сдвигом формулы влево, увеличение СОЭ, слизисто-гнойная мокрота с большим содержанием лейкоцитов и кокков). Обнаружение в мокроте грамположительных диплококков позволяет предположить стрептококковую (пневмококковую) этиологию заболевания. Диагноз пневмонии подтверждает рентгенологическое исследование органов грудной клетки (наличие инфильтрации легочной ткани в области нижней доли правого легкого). Снижение парциального напряжения кислорода в капиллярной крови свидетельствует о гипоксемии на фоне дыхательной недостаточности (I типа). Клинический диагноз: «Внебольничная пневмококковая (?) правосторонняя нижнедолевая пневмония, тяжелого течения». Пациент относится к третьей категории риска (IIIа). С учетом клинической картины показана госпитализация. В плане дополнительных исследований необходимо предусмотреть проведение ФВД для оценки бронхиальной проходимости. Пациенту следует отказаться от курения. С учетом предполагаемой этиологии и наличия факторов, модифицирующих лечение (возраст, ХОБЛ), следует назначить в качестве эмпирической терапии цефалоспорины II-III поколения в сочетании с макролидами и муколитические средства (амброксол), при необходимости - противовоспалительные средства (аспирин), а также, после проведения ФВД, возможно назначение бронхолитических средств (ипратропия бромид в виде ингаляций). С учетом гипоксемии целесообразно проведение кислородо-терапии. Эффективность лечения следует оценивать через 48-72 часа, продолжительность антимикробной терапии - пять суток с момента нормализации температуры тела. Следует рассмотреть вопрос о вакцинации противопневмококковой вакциной. |
№ 3 Пациент К., 72 года, находится в урологическом стационаре по поводу аденомы предстательной железы. На четвертые сутки после цистостомии отмечено повышение температуры тела максимально до 38,9°С, с ознобом, что сопровождалось выраженной слабостью, одышкой, учащенным сердцебиением. Больной курит в течение 50 лет по пачке сигарет в день, в течение 20 лет страдает артериальной гипертонией, 15 лет - сахарным диабетом 2-го типа, в последние 4-5 лет отмечает приступы стенокардии напряжения, соответствующие II ФК (по CCS). При осмотре состояние средней тяжести, кожные покровы бледные, горячие, умеренно выраженный диффузный цианоз. Периферические лимфатические узлы не увеличены. Число дыхательных движений в покое 30 в минуту. При пальпации грудной клетки - умеренно выраженная болезненность в паравертебральных точках, перкуторный звук коробочный, слева ниже угла лопатки определяется участок укорочения перкуторного звука. В этой же области определяется усиление голосового дрожания и шепотная пекторолалия. Аускультативно: дыхание жесткое, выслушивается большое количество сухих жужжащих хрипов над всей поверхностью легких, слева ниже угла лопатки определяется зона влажных мелкопузырчатых хрипов. Тоны сердца приглушены, тахикардия (до 110-115 ударов в минуту), мягкий систолический шум на верхушке, АД - 100/60 мм рт. ст. Живот мягкий, умеренно болезненный при пальпации в области правого подреберья и эпигастрия. Печень, селезенка не увеличены. Область цистостомического дренажа не изменена, моча отходит свободно, обычного цвета. В неврологическом статусе признаков очаговой симптоматики и менингеальных знаков не выявлено. В анализах крови: эритроциты - 4,6 млн, гемоглобин - 15,1 г%, Hct - 43%, ЦП - 0,83, лейкоциты - 16,4 тыс. (п/я - 4%, с/я - 80%), лимфоциты -12%, эозинофилы - 2%, базофилы - 0%, моноциты -2%), СОЭ - 42 мм/ч, СРБ - +++. Креатинин - 1,1 мг/дл, глюкоза -138 мг/дл. В анализах мочи (по дренажу): удельный вес - 1018, белок -0,023 д, сахара нет, лейкоциты - 4-6-8 в поле зрения. Пациенту выполнена рентгенография органов грудной клетки. Дайте письменные ответы на следующие вопросы. • Проведите диагностический поиск. • После 2-го этапа диагностического поиска сформулируйте предварительный диагноз. • Определите план обследования и необходимость проведения дополнительных исследований. • Сформулируйте клинический диагноз и укажите диагностические критерии. • Назначьте лечение и обоснуйте его.
На 1-м этапе диагностического поиска анализ жалоб пациента позволяет заподозрить острое воспалительное (с учетом остроты развития, вероятнее всего, инфекционное) заболевание нижних дыхательных путей. Данные анамнеза (длительное курение) предполагают наличие недиагностированного хронического заболевания легких - ХОБЛ, что наряду с возрастом больного - 72 года и имеющимся у него сахарным диабетом может быть фактором риска развития пневмонии. При этом развитие клинической симптоматики более чем через 48 часов после госпитализации свидетельствует в пользу внутрибольничной инфекции. На 2-м этапе диагностического поиска анализ данных непосредственного исследования предполагает наличие у пациента двух синдромов - бронхитического (сухие жужжащие хрипы) и синдрома воспалительной инфильтрации легочной ткани (отставание половины грудной клетки при дыхании, укорочение перкуторного звука, усиление голосового дрожания, крепитация). Одышка и периферический цианоз могут указывать на развитие у пациента пожилого возраста с вероятной ХОБЛ дыхательной недостаточности. Наличие лихорадки, слизисто-гнойной мокроты, крепитации, изменение дыхательных шумов, тахикардия с высокой долей вероятности позволяют заподозрить внутрибольничную пневмонию. Результаты лабораторных исследований также свидетельствуют в пользу наличия острого воспаления (лейкоцитоз со сдвигом формулы влево, увеличение СОЭ, слизисто-гнойная мокрота с большим содержанием лейкоцитов и кокков). Обнаружение в мокроте грамположительных диплококков позволяет предположить стрептококковую (пневмококковую) этиологию заболевания. Диагноз «пневмония» подтверждает рентгенологическое исследование органов грудной клетки (инфильтрация легочной ткани в области нижней доли левого легкого). Снижение парциального напряжения кислорода в капиллярной крови свидетельствует о гипоксемии на фоне дыхательной недостаточности (1 тип). Таким образом, клинический диагноз «Внутрибольничная (нозокомиальная) левосторонняя нижнедолевая пневмония, тяжелого течения». Больной относится к третьей категории риска (III a). В плане дополнительных исследований необходимо проведение ФВД для оценки бронхиальной проводимости. Пациенту следует отказаться от курения. Учитывая тот факт, что оперативное лечение проводилось в минимальном объеме (цистостомия) при отсутствии интубации и ИВЛ, а также развитие клинических проявлений в пределах пяти суток после госпитализации, можно предполагать, что этиология пневмонии связана с обычной распространенной пневмококковой инфекцией (это косвенно подтверждает наличие грамположительных кокков в анализе мокроты). С учетом тяжести состояния и наличия факторов модифицирующих лечение (возраст, ХОБЛ, СД) пациенту следует назначить в качестве эмпирической терапии карбапенем в сочетании с фторхинолоном. Кроме того, возможно назначение муколитических средств (амброксол), при необходимости - противовоспалительных средств (аспирин), а также, после проведения ФВД, бронхолитических средств (ипратропия бромид в виде ингаляций). С учетом гипоксемии целесообразно проведение кислородотерапии. Эффективность лечения следует оценивать через 48-72 часа, продолжительность антимикробной терапии - пять суток с момента нормализации температуры тела. В качестве профилактических мер следует убедить пациента в необходимости отказа от курения и рассмотреть вопрос об иммунизации противопневмококковой вакциной. |
Задача 4
Беременная женщина М. обратилась в генетическую консультацию. Она сообщила, что её брат по матери (отцы — разные) болен фенилкетонурией. Её дочь от первого брака здорова. Она также сообщила, что в роду её второго супругаN. были браки между близкими родственниками, но никто не болел фенилкетонурией. Обследование женщины М. и её настоящего супруга не выявило отклонений в состоянии их здоровья.
Задача 12
У пациента 65 лет с хроническим бронхитом после перенесённого инфаркта миокарда, развились признаки вялотекущей пневмонии: кашель с умеренным количеством вязкой мокроты, притупление в нижнезадних отделах лёгких при перкуссии, мелкопузырчатые хрипы при аускультации, слабо выраженная лихорадка. Анализ крови: эритроцитоз, лейкоцитоз со сдвигом лейкоцитарной формулы нейтрофилов влево до промиелоцитов, ускорение СОЭ, гиперглобулинемия.
Задача 22
Больной 45 лет, злоупотребляющий алкоголем, в последние месяцы отмечал слабость, головокружение, жажду. Они были выражены по утрам (особеннопри отсутствии завтрака). Обычно связывал слабость с употреблением алкоголя. Накануне вечером перенёс психоэмоциональный стресс (напряжённые семейные отношения). Утром отметил появление одышки, резкую слабость, потливость. В транспорте потерял сознание.
Вызванная бригада «Скорой помощи» при обследовании пациента обнаружила бледные кожные покровы, АД 70/45 мм рт.ст., тахикардию (120 ударов в минуту), нарушение дыхания (развилось дыхание ЧейнаСтокса). Больной был госпитализирован.
Задача 27
Пациент К. 48 лет в течение 5 лет болен хроническим диффузным гломерулонефритом. В последние недели появились ноющие боли в сердце, сердцебиение, выраженные отёки, особенно нижних конечностей при ходьбе. Анализ мочи: суточный диурез 1100 мл, плотность 1,042, белок 3,3%. Микроскопия осадка мочи: зернистые и восковидные цилиндры в большом количестве. АД 170/95 мм рт.ст. Анализ крови: остаточный азот 70 мг%, общий белок 4,8 г%, альбумины 1,5 г%, глобулины 2,8 г%, гиперлипидемия, гипернатриемия.
Задача 32
При осмотре поступившего в клинику больного 32 лет — наряду с другими признаками нездоровья — выявлено явное увеличение массы тела: при росте 168 см он весил 84,5 кг. Лицо одутловатое, веки набухшие, глазные щели сужены. Кожа имеет бледный оттенок, при надавливании в области тыльной поверхности стоп и на голенях долгое время остаётся чёткий отпечаток.
Больной отмечает, что к вечеру обувь становится тесной. При исследовании основных показателей функции системы кровообращения, кроме незначительной артериальной гипотензии, существенных нарушений не отмечено, хотя границы сердца слегка увеличены. Суточный диурез в пределах нормы.
ЗАДАЧА 36
Пациенту К. 50 лет после выведения его из тяжелого состояния, вызванного внезапно начавшимся дома обильным кровотечением из поражённого опухолью желудка, была проведена гастрэктомия (удаление желудка) под наркозом с использованием ИВЛ. В ходе проведения противошоковой терапии и операции больному вводили различные плазмозаменители (в пределах 1,0 л) и перелили 2,5 л цельной донорской крови после двухдневного её хранения. На 3‑и сутки после операции, несмотря на восстановление до нормы концентрацииHbв крови, у пациента состояние продолжало оставаться тяжёлым: слабость, головная боль, головокружение, кожа рук и ног холодная, гипотензия (70/30 мм рт.ст.), тяжёлые расстройства внешнего дыхания, почечная недостаточность и желтуха (желтушность кожи и склер). Пациент был переведён на ИВЛ.
Задача 40
В клинику детских болезней поступил Костя Н. 8 лет. Его родители встревожены частым развитием у ребёнка отитов, ангин, ринитов, конъюнктивитов, бронхитов, пневмоний, энтероколитов. Настоящая госпитализация связана с подозрением на развитие эндокардита и сепсиса.
При обследовании обнаружено: лейкопения за счёт значительного снижения числа лимфоцитов, в основном их Т‑пула и в меньшей мере — B–лимфоцитов; уменьшение содержания в кровиIgА иIgЕ (соответственно на 40 и 50% от нормы), уровеньIgG — на нижней границе нормы; реакция лимфоцитов на фитогемагглютинин снижена.
Задача 50
Больная 46 лет обратилась с жалобами на частое мочеиспускание с макрогематурией и общую адинамию. Проведена цистоскопия, найдено опухолевидное разрастание, взят биоптат этой ткани и прилегающей слизистой оболочки. При гистологическом исследовании биоптата: опухолевидное разрастание состоит из правильно расположенных клеток, но местами имеются скопления атипичных клеток. Больная более 10 лет работает на ткацком комбинате в красильном цехе, где используют анилиновые красители.
ЗАДАЧА 59 У мужчины 36
лет при проведении УЗИ органов брюшной
полости обнаружено увеличение правой
почки. Компьютерная томография выявила
образование размером 1,21,51,5 см
у верхнего полюса правой почки. В связи
с этим мужчина был госпитализирован.
При обследовании в клинике:Hb180 г/л, эритроциты
7,51012/л,
ретикулоциты 10%, лейкоциты 4,0109/л,
тромбоциты 250109/л;Ht0,61, эритропоэтин —
на 20% выше нормы, АД 150/90 мм рт.ст.
Гистологическое исследование пунктата
образования, обнаруженного у верхнего
полюса правой почки, показало наличие
гипернефромы. Пациенту была проведена
операция по удалению опухоли. Через
3 нед после операции его самочувствие
и лабораторные показатели нормализовались.
Задача 60
В медсанчасть поступил рабочий 38 лет, пострадавший несколько часов назад во время пожара на производстве. У него имеются ожоги кожи степени I‑II правой половины туловища (около 10% поверхности тела). Состояние средней тяжести. Температура тела 37,8 °C.
На пятые сутки состояние пострадавшего усугубилось в связи с инфицированием обожжённой кожи; появились признаки выраженного гнойно‑экссудативного воспаления кожи и подкожной клетчатки; температура тела 40,2 °C.
В медсанчасти у пострадавшего дважды проводили анализ крови:
|
|
Анализ«А» |
Анализ«Б» |
|
Hb |
125 г/л |
125 г/л |
|
Эритроциты |
4,5 |
4,7 |
|
Ретикулоциты |
0,5% |
0,8% |
|
Лейкоциты |
10,5 |
18,0 |
|
Нейтрофилы: |
|
|
|
миелоциты |
0% |
1% |
|
метамиелоциты |
0% |
4% |
|
палочкоядерные |
6% |
14% |
|
сегментоядерные |
68% |
60% |
|
Эозинофилы |
2% |
0% |
|
Базофилы |
0% |
0% |
|
Лимфоциты |
21% |
16% |
|
Моноциты |
3% |
5% |