
lec slr
.pdfТема №2: ВНЕЗАПНОЕ ПРЕКРАЩЕНИЕ СЕРДЕЧНОЙ ДЕЯТЕЛЬНОСТИ.
СЕРДЕЧНО-ЛЕГОЧНО-МОЗГОВАЯ РЕАНИАМЦИЯ НА ДОГОСПИТАЛЬНОМ И ГОСПИТАЛЬНОМ ЭТАПЕ. ПОСТРЕАНИМАЦИОННАЯ БОЛЕЗНЬ.
План лекции
1.Терминальные состояния и прекращение сердечной деятельности – определение понятия и причины.
2.Механизмы остановки сердца.
3.Клиника остановки сердца.
4.Основные этапы сердечно-легочной реанимации.
5.Правила и способы проведения ИВЛ, непрямого массажа сердца, критерии адекватности.
6.Алгоритм реанимации при фибрилляции желудочков, желудочковой тахикардии.
7.Алгоритм реанимации при асистолии, электро - механической диссоциации.
8.Прекращение сердечно-легочной реанимации.
Цель лекции
Знать определение понятия, причины и клинику остановки кровообращения, знать основные механизмы остановки сердца, мероприятия первичного реанимационного комплекса и дифференцированной терапии.
Литература основная:
1.Анестезиология и реаниматология: учеб.пособие / Под ред. О.А. Долиной. – М.: ГЭОЭТАР-Медиа, 2006.
2.Диагностика и интенсивная терапия критических состояний: учебное пособие к практическим занятиям по реаниматологии и интенсивной терапии для студентов лечебных, педиатрических и медико-профилактических факультетов вузов. / УМО по мед. и фармац. образованию вузов России / Лукач В.Н., Говорова Н.В., Гирш А.О., Кондратьев А.И., Байтугаева Г.А., АксеновА.В., Орлов Ю.П.. – Омск, 2010. – 192 с.
Литература дополнительная:
1.Методические Рекомендации к пратическим занятиям по анестезиологииреаниматологии для студентов лечебного и медико-профилактического факультетов Лукач В.Н., Говорова Н.В., Байтугаева Г.А., Кондратьев А.И. – Омск, Изд-во ОмГМ, 2010 – 52 с.
2.Методические указания МЗ РФ 2000/104
3.Интернет-ресурсы:
- http://www.americanheart.org/downloadable/heart/1156888340997CurrentsRussianWinter2005-2006.pdf
Терминальное состояние – переходный период между жизнью и смертью. В этот период изменение жизнедеятельности обусловлено столь тяжелыми нарушениями функций жизненно важных органов и систем, что сам организм не в состоянии справиться
свозникшими нарушениями.
Ктерминальному состоянию могут привести травмы, отравления, инфекции, различные заболевания сердечно-сосудистой, дыхательной, нервной и других систем, сопровождающиеся нарушением функции органа или нескольких органов.
В конечном итоге оно проявляется критическими расстройствами дыхания и кровообращения, что дает основание применять соответствующие меры реанимации вне зависимости от причин, которые его вызвали.
Смерть человека наступает в результате гибели организма как целого. Стадии умирания:
•Преагония.
•Агония.
•Клиническая смерть - изменения в органах и тканях носят обратимый характер. Смерть мозга – проявляется развитием необратимых изменений в головном мозге, а в
других органах и системах – частично или полностью обратимых Биологическая смерть – выражается посмертными изменениями во всех органах и
системах, которые носят постоянный, необратимый, трупный характер Преагония – характеризуется дезинтеграция функций организма:
•Нарушение сознания (сопор, кома), зрачки расширены, фотореакция сохранена
•Нарушение дыхания
•Критическое снижение АД, нитевидный аритмичный пульс
Терминальная пауза: продолжается 1-4 мин, характеризуется симптомами
•Апноэ
•Брадикардия
•Отсутствуют зрачковые, роговичные и другие стволовые рефлексы
Агония: появление агонального дыхания (гаспинг, апнейзис), брадикардия переходит в асистолию.
Клиническая смерть - это симптомокомплекс, характеризующийся отсутствием сознания, дыхания и кровообращения при сохраненном тканевом и клеточном метаболизме.
Признаки клинической смерти: Главные:
•Отсутствие сознания
•Отсутствие дыхания
•Отсутствие пульса на сонной артерии Второстепенные:
•Отсутствие АД
•Отсутствие тонов сердца
•Цианоз
•Мидриаз
•Судороги
На диагностику клинической смерти врачу отводится 15-20 с.
Механизмы остановки сердца:
1.Фибрилляция желудочков
2.Желудочковая тахикардия
3.Асистолия
4.Электромеханическая диссоциация
5.Брадиаритмия
4 и 5 объединяются в настоящее время в понятияе ЭАБП – электрическая активность без пульса.
Фибрилляция желудочков, признаки:
•Неопределенные нерегулярные волны
•Нераспознаваемые комплексы QRS
•Произвольная частота и амплитуда
•Некоординированная электрическая активность
•Крупно / мелковолновая
•Исключить артефакты
–движение
–электрическая интерференция
Желудочковая тахикардия: серия из 3 и более эктопических желудочковых импульсов; Пароксизмальная форма – длительностью не более 30 с, непароксизмальная ЖТ – длится дольше. Признаки:
•Частота 100 – 250 в мин
•Широкий комплекс QRS >0.14 с
•Отклонение электрической оси сердца влево
•Отсутствие зубца Р
•AV – диссоциация
Электро-механическая диссоциация: механическая асистолия с агональными ЭКГ – комплексами, чаще развивается при некардиогенных причинах, наиболее часто - развивается вторично – вариант постконверсионных аритмий Потенциально обратимые причины ЭМД:
•Гиповолемия
•Напряженный пневмоторакс
•Тампонада сердца
•Метаболические нарушения
Асистолия:, признаки:
•Отсутствует активность желудочков (комплекс QRS)
•Активность предсердий (зубец P) может быть
•Редко прямая линия
•Возможность мелковолновой ФЖ
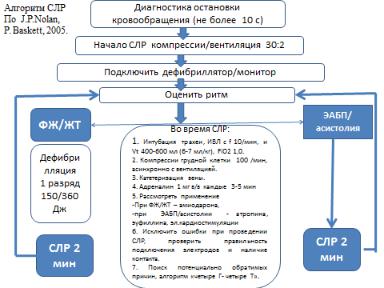
Показания к началу СЛР:
•Отсутствие сознания, дыхания, пульса на сонных артериях, расширенные зрачки, отсутствие реакции зрачков на свет;
•Бесснознательное состояние, редкий, слабый, нитевидный пульс, поверхностное, редкое, угасающее дыхание
Неотложная помощь при внезапной остановке сердца
Основные мероприятия (первичный |
|
|
Мероприятия дифференцированной |
реанимационный комплекс) |
|
|
помощи |
Восстановление проходимости |
|
|
Алгоритм лечения фибрилляции |
дыхательных путей |
|
|
желудочков, желудочковой тахикардии |
ИВЛ |
|
|
Алгоритм лечения асистолии |
Непрямой массаж сердца(НМС) |
|
|
Алгоритм лечения ЭАБП |
|
Вероятность благоприятного исхода сердечно-легочной реанимации при ЭАБП/асистолии можно повысить только если имеются потенциально обратимые причины остановки кровообращения, поддеющиеся лечению. Они представлены в виде универсального алгоритма «четыре Г - четыре Т» (J.P. Nolan, P. Baskett, 2005, Усенко Л.В. и соавт. 2008).
|
Таблица 4. |
Алгоритм «четыре Г - четыре Т» |
|
Гипоксемия |
Tension (напряженный) пневмоторакс |
Гиповолемия |
Тампонада сердца |
Гипер/гипокалиемия, гипомагниемия, |
Тромбоэмболия |
ацидоз |
|
Гипотермия |
Токсическая передозировка |
Непрямой массаж сердца (НМС)
Частота компрессии 100 в мин (2 сжатия в секунду)
oУвеличение частоты компрессии сопровождается увеличением кровотока в жизненно важных органах
oОтказались от ориентировки на диапазон 80-100 в мин, т.к. при усталости частота компрессии снижается до нижней границы диапазона, а иногда и ниже
Соотношение вентиляции и компрессий – 2:30 ( 2 вдоха, 30 компрессий)
После интубации и ИВЛ – несинхронизированные компрессии – дыхательные циклы: частота компрессий 100 в мин, частота дыхания 10 в мин
Критерии адекватности НМС:
•Появление искусственной пульсовой волны, синхронной с компрессией
•Сужение ранее расширенных зрачков
•Появление систолического АД 80 мм рт ст
Алгоритм лечения фибрилляции желудочков (ФЖ), желудочковой тахикардии (ЖТ).
1.Немедленно после констатации остановки кровообращения – начальная серия дефибрилляций. Энергия при монофазном импульсе 200, 200-300 и 360 Дж, при бифазном импульсе 180 Дж. Прекордиальный удар используют тогда, когда нет дефибриллятора.
2.Если ФЖ или ЖТ сохраняются после дефибрилляции:
Выполнить основные реанимационные мероприятия (НМС)
Интубировать трахею, ИВЛ в режиме нормовентиляции 100% О2
Наладить венозный доступ и начать введение лекарственных препаратов, прежде всего – адреналина. В случае отсутствия доступа к вене, вводить препараты внутритрахеально, доза в 2-2,5 раза больше, чем при в/в способе введения.
3.Введение адреналина начинают со стандартных доз 1 мг в/в струйно, каждые 3 – 5 мин, при отсутствии эффекта используют возрастающие дозы 1, 3, 5 мг в/в струйно каждые 3 мин.
4.Если ФЖ или ЖТ сохраняются через 30-60 сек после введения начальной дозы адреналина, на фоне НМС, ИВЛ и оксигенации, выполняют дефибрилляцию разрядом максимальной энергии 360 (180) Дж.
5.Если на этом фоне ФЖ сохраняется или рецидивирует, применяют антиаритмические препараты, принцип лечения «лекарство – НМС – разряд»:
Амиодарон 150 – 300 мг в/в – антиаритмический препарат первой линий при ФЖ/ЖТ, рефрактерной к электроимпульсной терапии после 3-го неэффективного разряда
ИЛИ
Лидокаин 1,5 мг/кг в/в, струйно, повторяют через 3 – 5 мин, насыщающая доза 3 мг/кгможет быть использован в качестве альтерантивы при отсутстсвии амиодарона. ПРИ ЭТОМ НЕ ДОЛЖЕН ИСПОЛЬЗОВАТЬСЯ В КАЧЕСТВЕ ДОПОЛНЕНИЯ К АМИОДАРОНУ.
Сульфат магния 1-2 г в/в, струйно (можно сочетать с лидокаином, амиодароном). Показан при полиморфной ЖТ, рефрактерной ФЖ и предполагаемой гипомагниемии.
Новокаинамид в/в со скоростью 30 мг/мин до общей дозы 1-1.2 г, использовать при неэффективности лидокаина на фоне ФЖ.
Пропранолол в/в дробно 0,5-1 мг, до общей дозы 5 мг. Показан при резком повышении симпатического тонуса и ишемии миокарда, предшествовавших
ФЖ.
6.Бикарбонат натрия - 1 мэкв/кг – при затянувшейся остановке кровообращения. Не смешивать с катехоламинами!!
7. Продолжительность реанимационных мероприятий – при рефрактерной или рецидивирующей ФЖ – время не ограничено. Пока сохраняется ФЖ, состояние обратимо!
Алгоритм лечения асистолии.
1.Основные реанимационные мероприятия, интубация трахеи, обеспечение венозного доступа.
2.Подтверждение асистолии более чем в одном мониторном отведении ЭКГ.
3.Поиск устранимых причин асистолии алгоритм «четыре Г - четыре Т».
4.Введение лекарственных препаратов:
Адреналин - всегда начиная со стандартной дозы 1 мг каждые 3 – 5 мин, с последующим применением высоких доз адреналина до 0,1 мг/кг. В отсутствии венозного доступа – вводить внутритрахеально (2-,5 мг).
Атропин в/в, струйно 1 мг, каждые 3- 5 мин, до общей дозы 0,04 мг/кг.
Бикарбонат натрия 1 мэкв/кг (3 мл/кг 4% раствора натрия бикарбоната).
5.Применение дефибрилляции не показано.
6.Продолжительность реанимационных мероприятий – 30 мин.
Алгоритм лечения ЭАБП (электромеханическая диссоциация, брадиаритмии).
1.При брадиаритмиях с клиникой неэффективного кровообращения (ориентир – состояние больного, а не монитор ЭКГ!) – атропин 0,5 – 1 мг в/в, струйно (повторно каждые 3 мин до общей дозы 0,04 мг/кг).
2.Оксигенотерапия, при остановке дыхания - ИВЛ.
3.Основные реанимационные мероприятия, адреналин в/в со скоростью 5 –10 мкг/мин. В качестве гемодинамического препарата может быть использован дофамин в дозе от 5 до 20 мкг/кг*мин-1.
4.Поиск устранимых причин ЭАБП - алгоритм «четыре Г - четыре Т».
5.Подготовка и проведение наружной кардиостимуляции.
Постреанимационная болезнь
Пусковой механизм – нарушение снабжения тканей кислородом с последующей реоксигенацией и рециркуляцией.
Ведущие патогенетические факторы – гипоксия, гиперкатехоламинемия, смешанный ацидоз, активация процессов ПОЛ, нарушение реологии крови, нарушения всех видов обмена веществ.
|
|
|
|
|
|
|
Таблица 5 |
|
Периоды постреанимационной болезни (ПРБ) |
|
|
||||
1–й ранний период – первые |
2-й период – |
3-й период – стадия |
4-й период – стадия |
||||
10-12 ч с момента оживления |
относительной |
повторного ухудшения |
завершения – |
||||
|
|
стабилизации витальных |
состояния – 1-2 е сутки |
начинается на 3-4 |
|||
|
|
функций – до конца 1-х |
|
|
сутки |
||
|
|
суток с момента |
|
|
|
|
|
|
|
оживления |
|
|
|
|
|
|
Восстановление |
|
Стабилизируется |
|
Поражение легких по |
|
Усугубление |
|
кровообращения, |
|
кровообращение |
|
типу РДСВ |
|
СПОН |
|
сердечный выброс |
|
Восстанавливается |
|
Повторное развитие |
|
Присоединение |
|
вначале растет, а затем |
|
диурез |
|
гиповолемии |
|
ССВО, гнойно- |
|
снижается – на фоне |
|
Метаболические |
|
Метаболический |
|
септических |
|
роста ОПСС |
|
нарушения |
|
ацидоз |
|
осложнений |
|
Появление спонтанного |
|
сохраняются и имеют |
|
Олигурия |
|
|
|
дыхания |
|
тенденцию к |
|
Коагулопатия |
|
|
Нарастает |
|
прогресссированиию |
|
|
|
|
|
|
гиперметаболизм, |
|
|
|
|
|
|
|
потребление кислорода |
|
|
|
|
|
|
|
Гиперферментемия, |
|
|
|
|
|
|
|
эндотоксикоз, нарушения |
|
|
|
|
|
|
|
в системе РАСК |
|
|
|
|
|
|
Основные принципы терапии постреанимационной болезни:
1.Респираторная поддержка в течение всех стадий ПРБ, уровень оксигенации не должен быть ниже 95% (SpO2).
2.Гемодинамическая поддержка – уровень среднего АД не менее 100 мм рт ст – создается инотропными дозами допмина (до 10 мкг/кг*мин-1), гемодилюцией (рефортан, рефортан-плюс 400 мл/сут)
3.Инфузионная терапия – в объеме физиологических потребностей в жидкостях, исключить растворы, содержащие свободную воду, и растворы глюкозы.
4.Защита мозга - цель мероприятий: снизить метаболические потребности мозга, уменьшить отек-набухание и предупредить вторичные ишемические повреждения. Достигается назначением препаратов для нейро-вегетативной защиты (диприван, ГОМК, барбитураты, бензодиазепиновые препараты, при необходимости – наркотические анальгетики; дозировки подбираются для каждого больного индивидуально). Глюкокортикоидные гормоны – с целью стабилизации клеточным мембран – метилпреднизолон 30 мг/кг в сутки в виде пульс – терапии. Противосудорожные препараты (по показаниям).
5.Антибактериальная терапия – с 1-х суток антибиотиками широкого спектра действия, смена препаратов с учетом результатов посевов и микробиологического мониторинга.
6.Раннее энтеральное питание (начиная со 2-х суток сбалансированными стандартными смесями).
7.Эфферентная терапия – плазмаферез, гемодиализ, гемоквантовая терапия - по показаниями, при развитии синдрома полиорганной недостаточности (СПОН).
8.Интенсивный уход (кинетикотерапия - профилактика пролежней, контрактур, профилактика внутрибольничного инфицирования – уход за катетерами, дренажами и пр.)
