
- •Ответы на экзаменационные вопросы по общественному здоровью и здравоохранению.
- •1. Общественное здоровье и здравоохранение как наука и область практической деятельности. Основные задачи. Объект, предмет изучения. Методы.
- •2. Здравоохранение. Определение. История развития здравоохранения. Современные системы здравоохранения, их характеристика.
- •3. Государственная политика в области охраны здоровья населения (Закон Республики Беларусь "о здравоохранении"). Организационные принципы государственной системы здравоохранения.
- •4. Страховая и частная формы здравоохранения.
- •5. Профилактика, определение, принципы, современные проблемы. Виды, уровни, направления профилактики.
- •6. Национальные программы профилактики. Роль их в укреплении здоровья населения.
- •7. Врачебная этика и деонтология. Определение понятия. Современные проблемы врачебной этики и деонтологии, характеристика.
- •8. Здоровый образ жизни, определение понятия. Социальные и медицинские аспекты здорового образа жизни (зож).
- •9. Гигиеническое обучение и воспитание, определение, основные принципы. Методы и средства гигиенического обучения и воспитания. Требования к лекции, санитарному бюллетеню.
- •10. Здоровье населения, факторы, влияющие на здоровье населения. Формула здоровья. Показатели, характеризующие общественное здоровье. Схема анализа.
- •11. Демография как наука, определение, содержание. Значение демографических данных для здравоохранения.
- •12. Статика населения, методика изучения. Переписи населения. Типы возрастных структур населения.
- •13. Механическое движение населения. Характеристика миграционных процессов, влияние их на показатели здоровья населения.
- •14. Рождаемость как медико-социальная проблема. Методика вычисления показателей. Уровни рождаемости по данным воз. Современные тенденции.
- •15. Специальные показатели рождаемости (показатели фертильности). Воспроизводство населения, типы воспроизводства. Показатели, методика вычисления.
- •16. Смертность населения как медико-социальная проблема. Методика изучения, показатели. Уровни общей смертности по данным воз. Современные тенденции.
- •17. Младенческая смертность как медико-социальная проблема. Факторы, определяющие ее уровень.
- •18. Материнская и перинатальная смертность, основные причины. Показатели, методика вычисления.
- •19. Естественное движение населения, факторы на него влияющие. Показатели, методика вычисления. Основные закономерности естественного движения в Беларуси.
- •20. Планирование семьи. Определение. Современные проблемы. Медицинские организации и службы планирования семьи в рб.
- •21. Заболеваемость как медико-социальная проблема. Современные тенденции и особенности в Республике Беларусь.
- •22. Медико-социальные аспекты нервно-психического здоровья населения. Организация психоневрологической помощи
- •23. Алкоголизм и наркомания как медико-социальная проблема
- •24. Болезни системы кровообращения как медико-социальная проблема. Факторы риска. Направления профилактики. Организация кардиологической помощи.
- •25. Злокачественные новообразования как медико-социальная проблема. Основные направления профилактики. Организация онкологической помощи.
- •26. Международная статистическая классификация болезней. Принципы построения, порядок пользования. Значение ее в изучении заболеваемости и смертности населения.
- •27. Методы изучения заболеваемости населения, их сравнительная характеристика.
- •Методика изучения общей и первичной заболеваемости
- •Показатели общей и первичной заболеваемости.
- •Показатели инфекционной заболеваемости.
- •Основные показатели, характеризующие важнейшую неэпидемическую заболеваемость.
- •Основные показатели "госпитализированной" заболеваемости:
- •4) Заболевания с временной утратой трудоспособности (вопрос 30)
- •Основные показатели для анализа заболеваемости с вут.
- •31. Изучение заболеваемости по данным профилактических осмотров населения, виды профилактических осмотров, порядок проведения. Группы здоровья. Понятие «патологическая пораженность».
- •32. Заболеваемость по данным о причинах смерти. Методика изучения, показатели. Врачебное свидетельство о смерти.
- •Основные показатели заболеваемости по данным о причинах смерти:
- •33. Инвалидность как медико-социальная проблема Определение понятия, показатели. Тенденции инвалидности в Республике Беларусь.
- •Тенденции инвалидности в рб.
- •34. Первичная медико-санитарная помощь (пмсп), определение, содержание, роль и место в системе медицинского обслуживания населения. Основные функции.
- •35. Основные принципы первичной медико-санитарной помощи. Медицинские организации первичной медико-санитарной помощи.
- •36. Организация медицинской помощи, предоставляемой населению амбулаторно. Основные принципы. Учреждения.
- •37. Организация медицинской помощи в условиях стационара. Учреждения. Показатели обеспеченности стационарной помощью.
- •38. Виды медицинской помощи. Организация специализированной медицинской помощи населению. Центры специализированной медицинской помощи, их задачи.
- •39. Основные направления совершенствования стационарной и специализированной помощи в Республике Беларусь.
- •40. Охрана здоровья женщин и детей в Республике Беларусь. Управление. Медицинские организации.
- •41. Современные проблемы охраны здоровья женщин. Организация акушерско-гинекологической помощи в Республике Беларусь.
- •42. Организация лечебно-профилактической помощи детскому населению. Ведущие проблемы охраны здоровья детей.
- •43. Организация охраны здоровья сельского населения, основные принципы оказания медицинской помощи сельским жителям. Этапы. Организации.
- •II этап – территориальное медицинское объединение (тмо).
- •III этап – областная больница и медицинские учреждения области.
- •45. Медико-социальная экспертиза (мсэ), определение, содержание, основные понятия.
- •46. Реабилитация, определение, виды. Закон Республики Беларусь «о предупреждении инвалидности и реабилитации инвалидов».
- •47. Медицинская реабилитация: определение понятия, этапы, принципы. Служба медицинской реабилитации в Республике Беларусь.
- •48. Городская поликлиника, структура, задачи, управление. Основные показатели деятельности поликлиники.
- •Основные показатели деятельности поликлиники.
- •49. Участковый принцип организации амбулаторной помощи населению. Виды участков. Территориальный терапевтический участок. Нормативы. Содержание работы участкового врача-терапевта.
- •Организация работы участкового терапевта.
- •50. Кабинет инфекционных заболеваний поликлиники. Разделы и методы работы врача кабинета инфекционных заболеваний.
- •52. Основные показатели, характеризующие качество и эффективность диспансерного наблюдения. Методика их вычисления.
- •53. Отделение медицинской реабилитации (омр) поликлиники. Структура, задачи. Порядок направления больных в омр.
- •54. Детская поликлиника, структура, задачи, разделы работы. Особенности оказания медицинской помощи детям в амбулаторных условиях.
- •55. Основные разделы работы участкового педиатра. Содержание лечебно-профилактической работы. Связь в работе с другими лечебно-профилактическими учреждениями. Документация.
- •56. Содержание профилактической работы участкового врача-педиатра. Организация патронажного наблюдения за новорожденными.
- •57. Структура, организация, содержание работы женской консультации. Показатели работы по обслуживанию беременных женщин. Документация.
- •58. Родильный дом, структура, организация работы, управление. Показатели деятельности родильного дома. Документация.
- •59. Городская больница, ее задачи, структура, основные показатели деятельности. Документация.
- •60. Организация работы приемного отделения больницы. Документация. Мероприятия по профилактике внутрибольничных инфекций. Лечебно-охранительный режим.
- •Раздел 1. Сведения о подразделениях, установках лечебно-профилактической организации.
- •Раздел 2. Штаты лечебно-профилактической организации на конец отчетного года.
- •Раздел 3. Работа врачей поликлиники (амбулаторий), диспансера, консультации.
- •Раздел 4. Профилактические медицинские осмотры и работа стоматологических (зубоврачебных) и хирургических кабинетов лечебно-профилактической организации.
- •Раздел 5. Работа лечебно-вспомогательных отделений (кабинетов).
- •Раздел 6. Работа диагностических отделений.
- •62. Годовой отчет о деятельности стационара (ф. 14), порядок составления, структура. Основные показатели деятельности стационара.
- •Раздел 1. Состав больных в стационаре и исходы их лечения
- •Раздел 2. Состав больных новорожденных, переведенных в другие стационары в возрасте 0-6 суток и исходы их лечения
- •Раздел 3. Коечный фонд и его использование
- •Раздел 4. Хирургическая работа стационара
- •63. Отчет о медицинской помощи беременным, роженицам и родильницам (ф. 32), структура. Основные показатели.
- •Раздел I. Деятельность женской консультации.
- •Раздел II. Родовспоможение в стационаре
- •Раздел III. Материнская смертность
- •Раздел IV. Сведения о родившихся
- •64. Медико-генетическое консультирование, основные учреждения. Его роль в профилактике перинатальной и младенческой смертности.
- •65. Медицинская статистика, ее разделы, задачи. Роль статистического метода в изучении здоровья населения и деятельности системы здравоохранения.
- •66. Статистическая совокупность. Определение, виды, свойства. Особенности проведения статистического исследования на выборочной совокупности.
- •67. Выборочная совокупность, требования, предъявляемые к ней. Принцип и способы формирования выборочной совокупности.
- •68. Единица наблюдения. Определение, характеристика учетных признаков.
- •69. Организация статистического исследования. Характеристика этапов.
- •70. Содержание плана и программы статистического исследования. Виды планов статистического исследования. Программа наблюдения.
- •71. Статистическое наблюдение. Сплошное и несплошное статистическое исследование. Виды несплошного статистического исследования.
- •72. Статистическое наблюдение (сбор материалов). Ошибки статистического наблюдения.
- •73. Статистическая группировка и сводка. Типологическая и вариационная группировка.
- •74. Статистические таблицы, виды, требования к построению.
- •75. Клинико-статистическое исследование. Особенности клинико-статистического исследования.
- •76. Относительные величины, виды, методы расчета. Использование в работе врача. Возможные ошибки в применении относительных величин.
- •77. Интенсивные и экстенсивные показатели. Методика расчета, единицы измерения, использование в работе учреждений здравоохранения.
- •78. Показатели соотношения и наглядности. Методика расчета, единицы измерения, применение в здравоохранении.
- •79. Вариационный ряд, его элементы, виды, правила построения
- •80. Средние величины, виды, методика расчета. Применение в работе врача.
- •81. Среднее квадратическое отклонение, методика расчета, применение.
- •82. Ошибка репрезентативности, методика расчета ошибки средней и относительной величины
- •83. Определение доверительных границ средних и относительных величин.
- •1) Для средних величин:
- •2) Для относительных величин:
- •84. Оценка достоверности различий относительных и средних величин. Понятие о критерии «t»
- •85. Графические изображения в статистике. Виды диаграмм, правила их построения и оформления.
- •86. Динамические ряды, их виды, методы выравнивания. Показатели.
57. Структура, организация, содержание работы женской консультации. Показатели работы по обслуживанию беременных женщин. Документация.
Внебольничная акушерско-гинекологическая помощь женщинам оказывается в специальных организациях амбулаторно-поликлинического типа, основным из которых является женская консультация. Женская консультация - организация диспансерного типа.
ЖК может быть как самостоятельным организацией, так и структурным подразделением родильного дома, поликлиники, медсанчасти, больницы и т.д. ЖК взаимодействует с акушерско-гинекологическим стационаром, перинатальным центром, взрослой и детской поликлиникой, центром планирования семьи и репродукции, станцией скорой и неотложной медицинской помощи и другими лечебно-профилактическими организациями (медико-генетическая служба, консультативно-диагностические центры, кожно-венерологические, противотуберкулезные диспансеры и др.).
Структура женской консультации: предусмотрено наличие следующих подразделений:
управление;
регистратура;
кабинеты: a) участковых акушеров-гинекологов; б) врачей-специалистов (терапевт, стоматолог);
операционная с предоперационной;
процедурные кабинеты для: a) влагалищных манипуляций; б) внутривенных и подкожных вливаний;
стерилизационная;
диагностическая служба:
a) эндоскопический кабинет;
b) кабинет УЗИ;
c) лаборатория;
кабинет для психопрофилактики и занятий «Школы матерей»;
кабинет контрацепции (планирования семьи);
социально-правовой кабинет.
В число помещений женской консультации входят вестибюль, гардероб для больных и персонала, туалеты для женщин и персонала, кабинет сестры-хозяйки, хозяйственные и служебные помещения.
Задачи женской консультации:
Профилактика акушерской патологии и оказание квалифицированной амбулаторной акушерской помощи женщинам во время беременности и в послеродовом периоде, подготовка к родам, грудному вскармливанию.
Профилактика гинекологической патологии и оказание квалифицированной амбулаторной гинекологической помощи женщинам, девочкам и подросткам.
Диспансеризация женского населения. Подготовка к беременности женщин из группы резерва родов (ГРР).
Проведение мероприятий по контрацепции.
Обеспечение женщин правовой защитой в соответствии с законодательством охране материнства и детства.
Проведение мероприятий по повышению знаний санитарной культуры населения в области охраны репродуктивного здоровья, профилактики материнской и перинатальной заболеваемости и смертности.
Организация работы женской консультации.
1. В крупных городах лучшая по показателям работы ЖК выделяется как базовая, которая кроме обычной работы выполняют функции акушерско-гинекологического поликлинического консультационного центра. В ней оказываются все виды специализированной акушерско-гинекологической помощи (лечение гинекологических заболеваний в детском возрасте, бесплодного брака, эндокринных заболеваний и др.)
2. Работа ЖК строится по участково-территориальному принципу. Один акушерский участок равен примерно двум терапевтическим. Обслуживают акушерско-гинекологический участок акушер-гинеколог и акушерка. Норма нагрузки акушер-гинеколога на приеме в женской консультации - 4,75 посещений в час, при посещении больного на дому - 1,25 в час.
3. Принцип участковости позволяет акушеру-гинекологу осуществлять постоянную связь с участковым терапевтом, терапевтом женской консультации и другими специалистами (принцип преемственности). Это способствует своевременному взятию на учет беременных женщин, решению вопросов о возможности беременности у женщин, страдающих экстрагенитальной патологией, всестороннему их обследованию и установлению соответствующего режима и лечения, а в необходимых случаях и совместного диспансерного наблюдения.
4. Благополучное родоразрешение беременных во многом зависит от своевременной постановки их на учет, регулярности, полноты обследования и качества наблюдения за ними во время беременности.
5. Организация медицинской помощи беременным на амбулаторно-поликлиническом этапе:
а) главный принцип динамического наблюдения за беременными - комплексное обследование, включающее медицинский контроль состояния здоровья женщины, течения беременности, развития плода и оказание профилактической и лечебной помощи как матери, так и «внутриутробному пациенту».
б) при первом обращении беременной в консультацию на нее заводится индивидуальная карта беременной и родильницы (ф. №111/у), куд заносятся паспортные сведения, данные тщательно собранного анамнеза, данные предыдущих осмотров женщины и данные гинекологического осмотра. Объем обследования беременных при первичном взятии на диспансерный учет выполняется в соответствии с «Временными протоколами обследования и лечения». В объем обследования беременных при первичном взятии на учет необходимо включать исследование крови на гепатиты В и С, исследование TORCH-инфекции (токсоплазмоз, краснуха, цитомегаловирус, герпес), биохимические анализы крови (глюкоза, общий белок, железо, мочевина, креатинин, холестерин), гемостазиограмму.
в) все беременные должны быть обследованы терапевтом в течение беременности не менее двух раз: после первого осмотра акушера-гинеколога и после 30 недель беременности. При первом поселении терапевт женской консультации оценивает состояние жизненно-важных органов женщины, запрашивает выписку из амбулаторной карты пациентки (если таковая не запрашивалась при взятии на учет в группу «Резерв родов»), решают о необходимости участкового акушер-гинеколога и возможности вынашивания беременности
г) при нормальней течении беременности женщина посещает женскую консультацию 1 раз в месяц в первую половину беременности, 2 раза - во вторую и 3-4 раза а месяц после 32 недель, всего - 14-16 посещений.
д) в алгоритм пренатального мониторинга участковому акушер-гинекологу необходимо включать трехкратный ультразвуковой скрининг беременных в сроках 9-11, 16-20 и 24-26 недель, а по показаниям - чаще. Это позволяет диагностировать различные нарушения в системе мать-плацента-плод более чем у 53% беременных
е) для осуществления преемственности в наблюдений за беременной в женской консультации и родильном доме на руки каждой беременной в 32 недели беременности выдается обменная карта родильного дома, родильного отделения больницы (ф. № 113/у). В карту заносятся основные данные о состоянии здоровья женщины и течении беременности. Она состоит из трех отрывных талонов, 1-ый - сведения ЖК о беременной - заполняется в ЖК и хранятся в истории родов, 2-ой - сведения родильного дома (отделения) о родильнице -заполняется в акушерском стационаре и выдается женщине на руки для передачи в ЖК, где подробно описываются особенности течения родов, .послеродового периода и состояние родильницы. В 3-й талон - сведения родильного дома (отделения) о новорожденном, акушер-гинеколог и неонатолог вносят данные об особенностях родов и состоянии новорожденного, которое вызывает необходимость специального наблюдения за ним после выписки из стационара. Талон выдается матери для передачи в детскую поликлинику (консультацию).
ж) с целью обследования жилищно-бытовых .условий беременной, контроля за соблюдением рекомендованного режима, обучения правилам личной гигиены проводится патронаж беременных средними медицинскими работниками (акушерками). Первый патронаж осуществляется через 2 недели после взятия беременной на учет.
з) в послеродовом периоде женщина должна посетить акушерку ФАПа или врача через 2-3 недели после родов, повторное посещение - через 4-5 недель после родов. Родильницы, не посетившие врача после родов, подлежат патронажу на дому. Во время каждого посещения (патронажа на дому) беременной родильнице) даются необходимые рекомендации по личной гигиене, до режиму труда, отдыха, питания и т д.
и) в женской консультации функционирует «Школа матерей» (ее посещают с 16 недель беременности), ее цель - подготовка женщины к будущему материнству и уходу за ребенком. Во 2-ой половине беременности (32-34 недели) проводятся 5-6 занятий по психопрофилактической подготовке к родим.
к) план родоразрешения должен составляться вовремя беременности с учетом прогнозирования всех факторов риска. В родовспомогательных лечебно-профилактических организациях I уровня следует проводить только нормальные срочные роды у женщин без наличия перинатальных и других факторов риска. При наличии патологии беременных и экстрагенитальных заболеваний у матери осуществляется дородовая госпитализация в межрайонные перинатальные центры (МПЦ) II и III уровня в плановом порядке. Госпитализация для досрочного родоразрешения в сроке беременности более 22 недель должна осуществляться в МПЦ П-Ш уровня, а при необходимости более раннего родоразрешения (до 11 недель) - только в МПЦ III уровня.
л) каждый случай неблагоприятного исхода беременности и родов для матери и плода анализируется, делаются соответствующие организационные и административные выводы.
м) важное значение в работе врачей акушеров-гинекологов женской консультации имеет организация планирования семьи и формирование групп «резерва родов». Планирование семьи и формирование группы «резерва родов» направлено на решение 2-х основных задач: избежать нежеланной беременности (путем сексуального воспитания, внедрения современных форм и методов контрацепции) и иметь только желанных и здоровых детей.
н) в ЖК оказывается и социально-правовая помощь: разъяснение женщинам законов по охране прав и здоровья матери и ребенка. Юрист социально-правового кабинета, по согласованию с врачом консультации, через администрацию предприятий и учреждений принимает меры по рациональному трудоустройству беременных, кормящих матерей и больных женщин, охране их труда, быта, осуществляет контроль за соблюдением всех льгот, предусмотренных законодательством.
6. Организация амбулаторно-поликлинической гинекологической помощи женщинам:
Организация амбулаторно-поликлинической гинекологической помощи населению предусматривает проведение мероприятий по профилактике гинекологических заболеваний, раннему их выявлению и оказанию лечебной и реабилитационной помощи гинекологическим больным.
Врачи акушеры-гинекологи выявляют гинекологические заболевания или высокий риск их развития при обращении женщин в женскую консультацию, в т.ч. и по поводу беременности, при осмотре женщин на дому (по вызову или при активном посещении врачом), а также при проведении профилактических осмотров в ЖК. Кроме того, выявление гинекологических заболеваний осуществляется также в процессе проведения индивидуальных или массовых профилактических осмотров на предприятиях или в учреждениях и организациях. С этой целью при территориальных поликлиниках организованы смотровые кабинеты. Все женщины с 18 лет, впервые обратившиеся в текущем году в поликлинику, направляются в смотровой кабинет, где акушерка проводит их осмотр. Страдающие гинекологическими заболеваниями или с подозрением на них направляются на консультацию к гинекологу.
Профилактическим гинекологическим осмотрам подлежат девочки-подростки в возрасте 15-18 лет; женщины старше 18 лет, постоянно проживающие в районе деятельности женской консультации; работницы предприятий и учреждений зоны обслуживания данной консультации. Профилактические осмотры проводятся не реже, чем каждые 6 месяцев для женщин до 40 лет, и не реже чем каждые 4 месяца после 40 лет. На каждую женщину, первично обратившуюся в женскую консультацию в связи с жалобами, либо по направлению других специалистов, а также для профилактического осмотра в регистратуре заводится «Медицинская карта амбулаторного больного» (форма №025/у).
По результатам профилактических осмотров врач акушер-гинеколог формирует группы риска, в том числе по развитию возможных нарушений репродуктивной системы: воспалительных процессов половых органов; нарушений менструальной функции; онкологической патологии женской половой сферы. При взятии больных женщин на учет акушер-гинеколог заполняет "Контрольную карту диспансерного наблюдения". Для каждой больной женщины в зависимости от патологии составляется индивидуальный план диспансерного наблюдения, согласно которому женщина наблюдается в женской консультации.
Гинекологические больные, нуждающиеся в стационарном лечении, направляются в соответствующие гинекологические отделения или больницы.
7. Формирование групп резерва родов (ГРР).
Контроль за деятельностью акушерской и терапевтическая служб по формированию ГРГ осуществляют главные врачи территориальных поликлиник и заведующие женскими консультациями.
Ежегодно, по состоянию на 1 января текущего года на основании данных районных отделов статистики, в территориальных поликлиниках и женских консультациях формируются списки женщин фертильного возраста.
В ГРР включают женщин репродуктивного возраста с 18 до 49 лет не имеющих детей или имеющих одного ребенка. Из ГРР исключаются женщины, перенесшие операции, которые привели к утрате детородной функции.
Участковые врачи-терапевты поликлиник передают врачам акушерам-гинекологам женских -консультация списки женщин из социально неблагоприятных семей, а также имеющих экстрагенитальную патологию, которая является абсолютным противопоказанием к беременности (Приказ МЗ РБ №71 от 1994 г. «О порядке проведения операций искусственного прерывания беременности»). Эти женщины должны подлежать обязательной контрацепции и исключаются из ГРР.
Женщины ГРР, обратившиеся впервые в женскую консультацию, а также находящиеся под наблюдением акушера-гинеколога .подлежат обязательному обследованию, активному динамическому наблюдению терапевтической службой поликлиники или врачом терапевтом женской консультации.
Осмотр врача акушера-гинеколога должен осуществляться каждые 6 месяцев.
По результатам терапевтических и гинекологических осмотров женщина ГРР должна быть отнесена к одной из групп динамического наблюдения:
- группа пассивного наблюдения – практически здоровые (ГРР1). Ежегодный объем обследования минимальный (см. выше);
- группа активного наблюдения (ГРР2):
а) ГРР2а – гинекологические больные (в том числе, состоящие на учете по бесплодию). Объем обследования должен быть достаточным для установления диагноза и назначения лечения;
б) ГРР2б – имеющие экстрагенитальную патологию. Объем обследования определяется терапевтом или другими узкими специалистами;
- ГРР3 – проходящие прегравидарную подготовку (в том числе, вступившие в брак в данном году). Объем обследования зависит от состояния здоровья и стандартов проведения прегравидарной подготовки.
В регистратуре на женщину из ГРР заводится медицинская карта амбулаторного больного (ф. 025/у), которая маркируется в правом верхнем углу титульного листа индексом РР1 PP2а, РР2б, РР3, в соответствии с установленной группой резерва родов. Амбулаторные карты ГРР1, ГРР3 хранятся в регистратуре, ГРР2а находятся в кабинете акушера-гинеколога, а ГРР2б - в кабинете терапевта для динамического контроля за больной.
Сведения о каждой женщине ГРР из поликлиники передаются через отделения профилактики в женские консультации в виде талона-информации ежемесячно. Сведения о женщинах ГРР акушеры-гинекологи и терапевты женских консультаций ежемесячно передают участковым терапевтам территориальных городских поликлиник с указанием в талоне-информации сведений о проведенных диагностических и лечебно-оздоровительных мероприятий на каждом этапе (женская консультация, роддом, гинекологические стационары и т.д.).
8. Организации родовспоможения, и прежде всего женские консультации, проводят санитарно-просветительную работу по предупреждению абортов, разъяснению их вреда для здоровья женщины, а также знакомят со средствами контрацепции. Средствами контрацепции должны обеспечиваться бесплатно женщины, имеющие абсолютные медицинские противопоказания к беременности, неимущие и малоимущие граждане.
Показатели работы по обслуживанию беременных женщин.
а) оценка деятельности ЖК
1) своевременность поступления беременных под наблюдение консультации:
а. раннее поступление:

б. позднее поступление (после 28 недель беременности) - вычисляется аналогично раннему поступлению.
2) полнота охвата беременные диспансерным наблюдением:

3) полнота и своевременность обследования беременных:
а) процент беременных, осмотренных терапевтом - из числа состоящих на учете на начало года и поступивших, под наблюдение в отчетном году

б) процент беременных, обследованных на реакцию Вассермана, на резус принадлежность рассчитывается аналогично
4) среднее число посещений беременными и родильницами женской консультации:
Число женщин, родивших в отчетном году
а) до родов:

б) в послеродовом периоде:

При правильной организации работы беременные должны посетить женскую консультацию 14-16 раз, а родильницы не менее 2-3 раз.
в) процент женщин, непоступивших под наблюдение консультации:
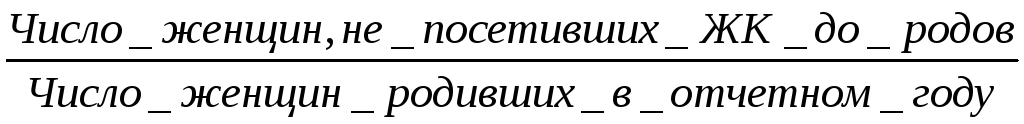
Этот показатель должен быть равен нулю.
5. Частота ошибок в определении срока беременности и родов:

Аналогично вычисляется процент женщин, родивших позже установленного срока беременности и родов.
6. Исходы беременности:
а) процент беременностей, закончившихся родами:
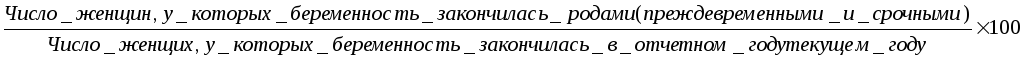
Процент преждевременных и запоздалых родов рассчитывается аналогично.
б) частота абортов:
![]()
в) процент абортов:

г) процент внебольничных абортов:
![]()
д) соотношение абортов и родов:
![]()
Кроме того, рассчитывают:
7. Частота осложнений беременности.
8. Частота и структура заболеваемости беременных.
9. Частота и структура гинекологической заболеваемости.
