
Патологическая анатомия / Пат.анатомия Струков Серов 2010
.pdf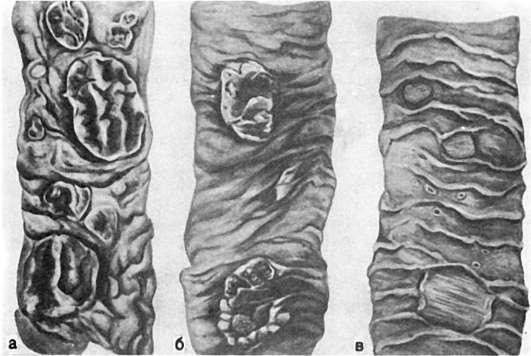 Рис. 259. Брюшной тиф:
Рис. 259. Брюшной тиф:
а - мозговидное набухание групповых фолликулов (так называемых пейеровых бляшек); б - некроз групповых фолликулов; в - чистые язвы
щих клеток, особенно моноциты, превращаются в макрофаги (большие клетки со светлой цитоплазмой), фагоцитирующие брюшнотифозные палочки. Такие макрофаги называют брюшнотифозными клетками,которые образуют скопления, или брюшнотифозные гранулемы (рис. 260). Аналогичные изменения развиваются в
солитарных фолликулах. Мозговидное набухание групповых и солитарных фолликулов сочетается с катаральным энтеритом.
В основе стадии некроза групповых фолликулов лежит некроз брюшнотифозных гранулем. Некроз начинается в поверхностных слоях групповых фолликулов и постепенно углубляется, достигая иногда мышечного слоя и даже брюшины (см. рис. 259). Вокруг некротических масс возникает демаркационное воспаление. Омертвевшая ткань имбибируется желчью и приобретает зеленоватую окраску. Такие же изменения наблюдаются и в солитарных фолликулах. В интрамуральных нервных ганглиях отмечаются дистрофические изменения нервных клеток и волокон. Переход в стадию образования язв связан с секвестрацией и отторжением некротических масс. Раньше всего язвы, которые называют «грязными», появляются в нижнем отрезке подвздошной кишки, затем - в вышележащих отделах. В этой стадии появляется опасность внутрикишечных кровотечений, реже - перфорации стенки кишки.
644

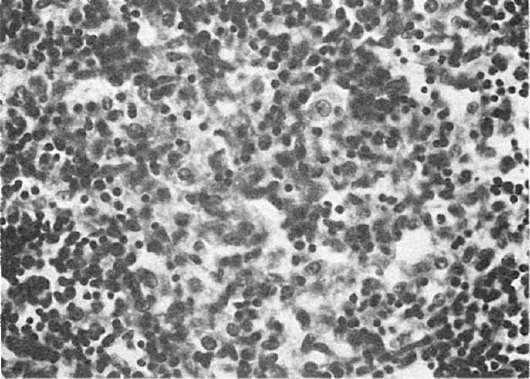 Рис. 260.
Рис. 260. 
 Рис. 262.
Рис. 262.