
Патологическая анатомия / Пат.анатомия Струков Серов 2010
.pdf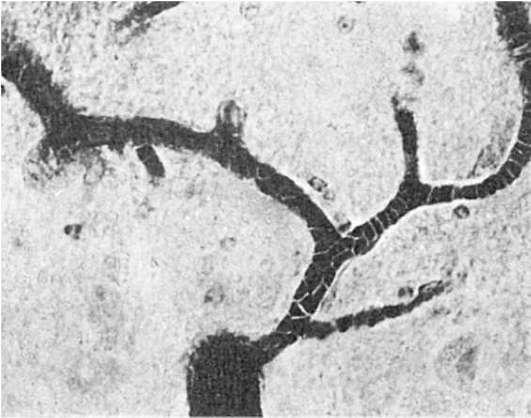 Рис. 257. Стаз в сосудах микроциркуляторного русла с агрегацией эритроцитов при экспериментальном сыпном тифе (препарат А.П. Авцына)
Рис. 257. Стаз в сосудах микроциркуляторного русла с агрегацией эритроцитов при экспериментальном сыпном тифе (препарат А.П. Авцына)
полнокровное, мягкие оболочки тусклые (серозный менингит), селезенка увеличена (масса ее 300-500 г), мягкая, полнокровная, ткань ее дает небольшой соскоб пульпы на разрезе. В других органах отмечаются дистрофические изменения.
При микроскопическом исследовании органов, особенно ЦНС и кожи, обнаруживаются изменения каппиляров и артериол, характерные для сыпнотифозного васкулита. Вначале наблюдают набухание, деструкцию, слущивание эндотелия и формирование тромбов (пристеночных или обтурирующих). Затем нарастает пролиферация эндотелия, адвентициальных и периадвентициальных клеток, вокруг сосудов появляются лимфоциты и единичные нейтрофилы; в стенке сосудов развивается очаговый некроз. Изменения в сосудах могут варьировать как по интенсивности, так и по степени участия пролиферативных, некробиотических или тромботических процессов. Исходя из этого, выделяют несколько видов сыпнотифозного васкулита:бородавчатый эндоваскулит, пролиферативный заскулит, некротический васкулит. Часто можно говорить осыпнотифозном деструктивнопролиферативном эндотромбоваскулите. Следует отметить, что очаги эндо- и
периваскулярной инфильтрации имеют вид узелков, которые были впервые обнаружены при сыпном тифе в ЦНС Л.В. Поповым (1875). В последующем узелки признаны наиболее характерными, для сыпного тифа образованиями и названы сыпнотифозными гранулемами Попова (рис. 258).
639

 Рис. 254.
Рис. 254.  Рис. 255.
Рис. 255. 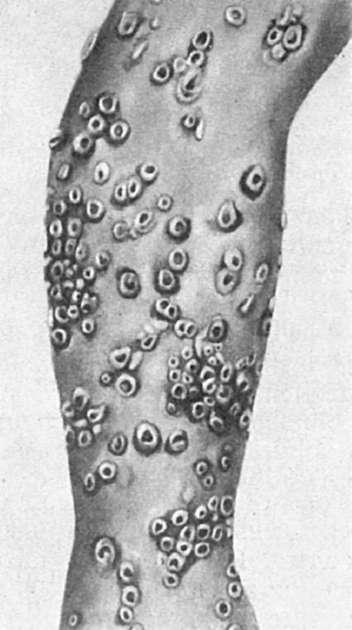
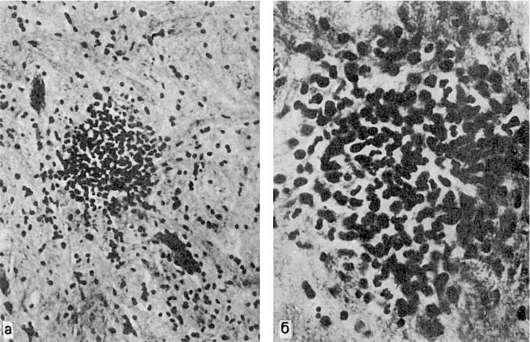 Рис. 258.
Рис. 258.