
Шалимов А.А., Саенко В.Ф. - Хирургия пищевода
.pdfки. Этот синдром носит название триады Сента и встречается примерно у 15% больных с грыжей пищеводного отверстия диафрагмы. Все это обусловливает пеструю клиническую карти ну, которой маскируются симптомы грыжи пищеводного отвер стия дафрагмы, и приводит к значительным трудностям при диагностике.
Д и а г н о с т и к а . Основным методом диагностики наряду с клиническими данными является рентгенологическое исследова ние. При больших фиксированных грыжах уже при обзорной рентгеноскопии грудной клетки можно на фоне тени сердца наблюдать просветление и горизонтальный уровень жидкости. Особенно хорошо виден газовый пузырь с горизонтальным уров нем жидкости в боковой проекции. Исследование с контрастной взвесью позволяет окончательно обнаружить часть желудка с типичными складками слизистой оболочки, расположенную над диафрагмой. При этом также отмечается зияние кардии с за брасыванием контрастной массы в пищевод. Особенно хорошо перемещение желудка выше уровня диафрагмы и недостаточ ность кардии определяются в положении Тренделенбурга с до зированной компрессией живота. Этот прием обязателен при диагностике небольших нефиксированных грыж пищеводного отверстия диафрагмы. К косвенным рентгенологическим приз накам относятся уменьшение или исчезновение газового пузыря желудка, удлинение и дугообразное искривление наддиафрагмальной части пищевода. Наличие в наддиафрагмальном отделе пищевода более четырех складок слизистой оболочки указывает па их принадлежность слизистой оболочке желудка.
При инвагинации пищевода наблюдается рентгенологичес кий симптом «воротничка», описанный Г. И. Вайнштейном (1963). Стенки желудка, окружающие внедрившийся пищевод, напоминают воротничок, надетый на шею. В дифференциальнодиагностическом отношении следует помнить о наддиафрагмальпой ампуле. По форме она может напоминать грыжу пищевод ного отверстия диафрагмы, но появляется при глубоком дыха нии на вдохе и опорожняется при выдохе. Эпифренальная ампула в отличие от грыжи имеет ровные и четкие контуры и проявляется при прохождении контрастной массы по пищеводу, а не при забрасывании бария из желудка в пищевод.
Эзофагоскопия в опытных руках позволяет не только точно установить диагноз, но и обнаружить некоторые детали, недо ступные рентгенологическому исследованию. При эзофагоско пии пищеводно-желудочное соединение определяется выше диа фрагмы, обнаруживается недостаточность замыкательного ап парата кардии, затекание желудочного содержимого в пищевод. Слизистая оболочка его в нижней трети отечна, воспалена, по крыта поверхностными эрозиями. При наличии пептической стриктуры отмечается сужение просвета и укорочение пищевода вследствие спазма и рубцевания стенки пищевода. Диагноз
102
грыжи пищеводного отверстия диафрагмы подтверждается так же данными эзофагомапометрии, При которой определяется сме щение зоны повышенного давления вверх от диафрагмы.
Л е ч е н и е . При небольших бессимптомных грыжах пище водного отверстия лечение не показано. При грыжах, вызываю щих незначительные жалобы больного, нужно консервативное лечение, направленное в первую очередь на снижение внутрибрюшного давления, и прежде всего борьба с ожирением, устра нение запоров, длительного кашля. Больной должен спать с приподнятым головным концом кровати. Диета должна быть не раздражающей. Запрещается пища, вызывающая метеоризм (свежий хлеб, капуста, горох, газированная вода). При упорных изжогах рекомендуется частый прием пищи и диета типа проти воязвенной. Последний прием пищи производится за 3—4 ч до сна. При выраженном эзофагите пища должна быть щадящей в механическом и химическом отношении. После каждого приема пищи следует выпить несколько глотков теплой воды или чая, а затем 50—100 мл 0,5% раствора новокаина. Необходимо си стематическое лечение антацидными препаратами, спазмолити ками, антигистаминными, седативными препаратами. Консер вативное лечение следует продолжать не меньше года.
Хирургическое лечение показано при больших грыжах, не поддающихся консервативному лечению; при наличии пептического болевого эзофагита с явлениями стенокардии, выраженной дисфагии, кровотечениями; при наличии пептической стриктуры пищевода; при грыжах с выраженной регургитацией и легочны ми осложнениями.
Первые операции по поводу грыжи пищеводного отверстия диафрагмы выполнили Стоянов (1901) и Don (1908). При опе рациях по поводу скользящей грыжи пищеводного отверстия диафрагмы применяются абдоминальный и чресплевральный доступы. Абдоминальный доступ применяется у пожилых боль ных, а также в тех случаях, когда имеется сопутствующая па тология со стороны органов брюшной полости (язвениая бо лезнь, камни желчного пузыря и др.). К недостаткам его следует отнести большую глубину операционной раны, что затрудняет обнажение ножек диафрагмы и наложение на них швов.
Чресплевральный доступ показан у относительно молодых и крепких больных. Он обеспечивает большую свободу манипуля ций, дает возможность хорошо восстановить пищеводное отвер стие диафрагмы. Вместе с тем при этом доступе затруднена ре визия органов брюшной полости.
Большое количество оперативных приемов, применяющихся при хирургическом лечении грыж пищеводного отверстия диа фрагмы, можно разделить на следующие группы:
I. Сужение пищеводного отверстия диафрагмы и укрепление пищеводно-диафрагмальной связки.
П. Гастрокардиопексия.
103
III. Воссоздание угла Гиса.
IV. Фундопликации.
Операции первой группы получили широкое распростране ние после публикации работ Harrington (1949) и Allison (1951).
Harrington (1949) предложил следующую операцию при гры жах пищеводного отверстия диафрагмы. После лапаротомии и извлечения грыжевого содержимого в брюшную полость удаля ют избыток брюшинного мешка, оставляя на пищеводе полоску брюшины шириной 1—2 см. Пищевод смещают вправо и фикси руют узловыми швами к краям пищеводного отверстия диафраг мы с захватом остатков пищеводно-диафрагмальной связки. После этого накладывают П-образные швы на ножки диафраг мы. В некоторых случаях ушивание ножки диафрагмы произ водят с обеих сторон от пищевода. После ушивания кардию фик сируют к диафрагме с захватом в швы остатков грыжевого меш ка (рис. 18). Иногда при большом отверстии Harrington подкреплял линию швов полоской из широкой фасции бедра.
Allison придает большое значение в осуществлении замыкательной функции кардии правой ножке диафрагмы и функции пищеводно-диафрагмальной связки. Операция, разработанная им, направлена на укрепление этих образований.
Техника операции Аллисона. Производят левостороннюю торакотомию по седьмому — восьмому межреберью. Отделяют лег кое от медиастинальной плевры. Последнюю рассекают над пищеводом и продлевают разрез на грыжевое выпячивание. Пищевод выделяют из окружающих тканей до уровня нижней легочной вены. Обнажают ножки диафрагмы и накладывают 3— 5 провизорных швов. В верхний шов захватывают и стенку пищевода. Диафрагму на расстоянии 3 см от края пищеводного отверстия рассекают и вскрывают брюшную полость. Пальцами, введенными через разрез в брюшную полость, выпячивают в грудную полость пищеводно-диафрагмальную связку. Отступя на 1 см от пищевода, рассекают связку, избыток ее иссекают, производя тщательный гемостаз. Остатки пищеводно-диафраг мальной связки на пищеводе подшивают П-образными швами к краям пищеводного отверстия диафрагмы, в результате чего нищеводно-диафрагмальиая связка фиксируется к нижней по
верхности диафрагмы. После этого завязывают наложенные на * ножки швы, суживая пищеводное отверстие диафрагмы до раз мера, пропускающего кончик пальца. Ушивают отверстие в диафрагме, дренируют и ушивают плевральную полость (рис. 19).
В последующем были предложены различные модификации этой операции. Они в основном касаются способа фиксации пи щеводно-диафрагмальной связки. Madden (1956) фиксировал связку над диафрагмой, Johnsrud (1956) — со стороны брюшной полости через разрез в диафрагме. Brain и Maynard (1968) счи тают, что при скользящих грыжах пищеводного отверстия пи-
104

• Операция Гаррингтона.
1 — рассечение брюшины, покрывающей пищевод; 2 — сшивание брюшины; 3 — ушивание грыжевых ворот; 4 — фиксация пищевода.
•Щеводно-диафрагмальная связка резко растянута и ослаблена. о связи с этим они используют лоскут широкой фасции бедра, который фиксируют вокруг пищевода к ножкам диафрагмы. "I краям укрепленного таким образом пищеводного отверстия
подшивают |
остатки |
пшцеводно-диафрагмальной связки. Sweet |
\ 1952) не |
иссекает |
пищеводно-диафрагмальную мембрану, а |
Несколькими гофрирующими швами уменьшает ее размеры и
105


19. Операция Аллисона.
1 — наложение провизорных швов |
на ножки диафрагмы; 2 — иссечение пи- |
щеводно-диафрагмальной связки; |
3 — подшивание остатков пищеводно-диа- |
фрагмальной связки к диафрагме; |
4 — провизорные швы завязаны. |
перемещает под диафрагму. После этого суживает пищеводное отверстие диафрагмы. Аналогичную методику применяют Humphreys и соавторы (1957), Keshinian и Сох (1962), накла дывающие П-образные гофрирующие швы.
Для укрепления пищеводного отверстия Poilleux (1958) рас секает диафрагму кпереди от пищевода, выкраивает из нее ло скут, который проводит вокруг пищевода и подшивает к диа фрагме. Отверстие в диафрагме ушивают. Б. В. Петровский (1962) после ушивания пищеводного отверстия окутывает пи щевод лоскутом из диафрагмы, создавая своего рода жом для предупреждения рефлюкса. Maurer и Keirle (1962), сшивая нож ки, рекомендуют для большей прочности захватывать в шо» превертебральную фасцию.
106
При операциях этой группы, например операции Аллисона, отмечается значительный процент рецидивов грыжи (10) и у 25% оперированных сохраняются явления рефлюкса. В связи с этим в настоящее время эти операции в самостоятельном виде применяются редко и являются составной частью более сложных операций. Гастрокардиопексия заключается в фиксации желуд ка и пищевода к различным образованиям поддиафрагмального пространства и восстановлении по возможности клапанной функции кардии.
Boerema (1958) предложил фиксировать малую кривизну желудка как можно ниже к передней брюшной стенке. Nissen (1959) подшивал не только малую кривизну, но и дно желудка. Pedinelli (1964) для фиксации пищеводно-желудочного угла применил кожный У-образный лоскут, взятый из краев раны. Лоскут проводят вокруг кардии и фиксируют к прямым мышцам живота. Rampal с этой же целью использовал круглую связку, проведя и фиксируя ее вокруг пищевода. Дополнительно желу док подшивают к пищеводу. Наиболее эффективной из опера ций этой группы оказалась операция Хилла (Hill, 1967). Автор •считает, что основной фиксирующей частью пищеводно-желу дочного соединения является задняя часть шнцеводно-диафраг- малыгой связки, прочно связанная с предаорталыюй связкой. Причиной образования скользящей грыжи пищеводного отвер стия диафрагмы, но его мнению, является отсутствие или ослаб ление фиксации пищевода к предаортальной фасции. Разрабо танная им операция направлена на создание прочной фиксации кардии и пищевода к предаортальной фасции.
Техника операции Хилла. Осуществляют верхне-орединную лапаротомию. Мобилизуют левую долю печени и рассекают верхнюю половину малого сальника, пищеводно-диафрагмаль- ную связку. Пищевод низводят в брюшную полость. Выделяют пищеводное отверстие диафрагмы, предаортальную фасцию и дугообразную связку. Накладывают и завязывают Z-образпые швы на ножки диафрагмы. Пищеводное отверстие должно про пускать только указательный .палец. Желудок поворачивают кпереди. Накладывают Z-образные швы, захватывающие оба листка малого сальника, пищеводно-диафрагмальную связку, серозно-мышечпый слой желудка и затем предаортальную фас цию. После завязывания этих швов накладывают два узловых шва между дном желудка и пищеводом для воссоздания угла 1иса (рис 20). На 149 операций, выполненных автором, неудов летворительные результаты отмечены лишь у 3,3% больных.
Из операций третьей группы наиболее совершенной являет ся операция Латаста (Lataste, 1968), которая направлена на восстановление нормальной анатомии кардио-эзофагеалыюй области.
Техника операции Латаста. Производят (верхне-срединную •лапаротомию. Мобилизуют левую долю печени путем пересече-
107
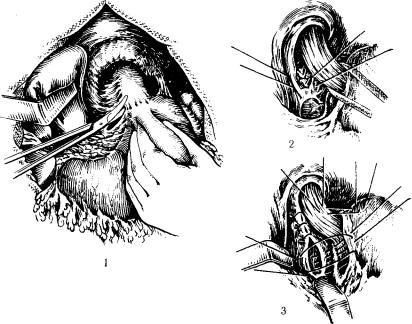
20.Операция Хилла.
1— выделен пищевод; 2 — наложены швы на ножки диафрагмы; 3 — нало жены основные фиксирующие швы.
ния треугольной связки. Рассекают верхнюю половину малого сальника, затем пищеводно-диафрагмальную связку. Пищевод выделяют и берут на держалку. Выделяют ножки диафрагмы и накладывают на них 2—3 узловых шва. Пищеводное отверстие должно пропускать кончик указательного пальца. Для воссоз дания острого угла Гиса подшивают несколькими швами дножелудка к пищеводу. Дно желудка также несколькими швами подшивают к диафрагме. Пищеводно-диафрагмальную мембра ну подшивают к абдоминальному отделу пищевода. На этом операцию заканчивают.
Широкое распространение при лечении грыж пищеводного отверстия диафрагмы, осложненных рефлюкс-эзофагитом, полу чила фундопликация, разработанная Nissen (1961).
Техника фундопликации Ниссена. Осуществляют верхне срединную лапаротомию. Рассекают левую треугольную связку печени. Желудок извлекают из брюшной полости и натягивают. Рассекают верхнюю половину малого сальника. Частично моби лизуют дно желудка, для чего приходится перевязать 1—2 ко роткие желудочные артерии, проходящие в желудочжьселезеночной связке. Пищевод выделяют из окружающих тканей и бе-
108
рут на держалку. Сшивают пожки диафрагмы. Дном желудка, как манжеткой, окутывают пищевод. Несколькими швами, за- Х'ватыващими пищевод, стенки желудка фиксируют вокруг пи щевода. В заключение желудок подшивают к передней брюш ной степке (рис. 21).
Toupet (1963) и Dor (цит. по Lataste, 1968) предложили ва рианты фундонликации, заключающиеся не в полном окутыва нии пищевода, а в частичном смещении дна желудка кпереди от
пищевода (Dor) или кзади (Toupet). |
|
|
||
За последние годы среди |
зарубежных хирургов широкое рас |
|||
пространение получила операция |
Belsey, которая направлена |
|||
на устранение грыжи и воссоздание |
внутрибрюшного |
отдела |
||
пищевода с одновременной фундопликациен. |
|
|||
Техника операции Белей |
(рис. |
22). |
Осуществляют |
задне- |
боковую левостороннюю торакотомию по седьмому—восьмому межреберью. Пищевод мобилизуют до нижней легочной вены, сохраняя блуждащие нервы. Рассекают пищеводно-диафраг- мальную связку и кардию извлекают через расширенное пище водное отверстие диафрагмы в плевральную полость. Иногда для этого перевязывают и пересекают одну или две короткие желудочные артерии. Накладывают провизорные швы на ножки диафрагмы. Для облегчения этого перикард отделяют от диа фрагмы. Швы проводят через сухожильную часть правой пожки и поверхностные мышечные пучки левой, не захватывая всей ножки. По передне-боковой поверхности пищевода и кардии накладывают продольные швы. Шов на пищеводе накладывают на 2—3 см выше, на желудок — на 2 см ниже пищеводно-желу- дочного соединения. Второй ряд начинают на стенке пищевода па 1 см выше и проводят его через желудок на 2 см ниже пре дыдущих швов также через сухожильную часть диафрагмы. Таким образом, дно желудка подшивают вокруг передних двух третей пищевода и одновременно пищевод и кардию фиксируют к диафрагме. После завязывания этих швов кардию погружают в брюшную полость. Завязывают провизорные швы на ножках диафрагмы. Ушивают плевральную полость.
По данным зарубежных авторов, при операции Belsey отме чается наименьшее число рецидивов и наиболее надежна про филактика рефлюкса. Согласно материалам Urschel и Paulson (1967), рецидив после этой операции наблюдался у 2%, рефлюкс — у 7 % оперированных. Успех операции Belsey связыва ет с устранением боковой тяги па пищеводно-диафрагмальную связку путем ее пересечения и использования для наложения первого ряда швов, восстановлением острого угла Гиса и кла панного механизма, восстановлением нормальной позиции внут рибрюшного отдела пищевода, мускулатуры пищеводного от верстия диафрагмы.
Мы при оперативном лечении грыж пищеводного отверстия Диафрагмы применяем в основном два метода операций. При
109

грыжах, не сопровождающихся выраженным пентическим эзофагитом, прибегаем к операции, аналогичной операции Хилла (рис. 23). Мобилизуем кардиальный отдел желудка. Обнажаем
инакладываем провизорные П-образные швы на ножки диа фрагмы. Пищевод низводим в брюшную полость и фиксируем, накладывая швы на остатки пищеводпо-диафрагмальной связки
идиафрагму, в пищеводном отверстии диафрагмы. Кардию фиксируем к предаортальной фасции, захватывая в шов правую
110
