
8. Наслідки виниклих травм.
8.1. Непритомність – короткочасний несвідомий стан спостерігається у людей з підвищеною чутливістю або при травмах.
Ознаки. Позіхання, збліднення обличчя, холодний піт, що виступає на чолі, прискорення дихання, непритомність. Іноді непритомність настає без присутніх ознак. Непритомність триває короткий час.
Перша допомога: підняти ноги потерпілого, щоб поліпшити кровонаповнення мозку; винести його на свіже повітря; покласти на спину з трохи закинутою назад головою; розстебнути одяг, щоб шия і груди не були стягнутими; поплескати по щоках; скропити холодною водою або дати понюхати речовину з різким запахом (нашатирний спирт).
8.2. Шок. Передвісниками травматичного шоку є нервова і фізична перевтома, переохолодження, радіаційні ураження.
Ознаки. У травматичному шоці виділяють дві фази. Перша виникає в момент травми внаслідок різкого порушення нервової системи. Друга (фаза гальмування) – пригнічення діяльності нервової системи, серця, легень, печінки, нирок. Друга фаза шоку підрозділяється в свою чергу на чотири ступені:
І ступінь (легкий) – потерпілий блідий, свідомість, як правило, ясна, іноді спостерігається легка загальмованість, рефлекси знижені, задишка, пульс прискорений (90-100 ударів за хвилину);
II ступінь (середньої важкості) – виражена загальмованість, млявість, пульс 120-140 ударів за хвилину.
III ступінь (важкий) – свідомість збережена, але навколишнє потерпілий не сприймає, шкірні покриви землисто-сірого кольору, покриті холодним липким потом, виражена синюшність губ, носа і кінчиків пальців, пульс 140-160 ударів за хвилину.
IV ступінь – непритомність, пульс не визначається.
Перша допомога. Необхідно якнайшвидше виконати 5 принципів профілактики шоку: зменшити біль, напоїти водою, зігріти, забезпечити спокій і тишу, дбайливо транспортувати в лікувальний заклад.
8.3. Клінічна смерть – перехідний стан між життям і біологічною смертю, при якому процеси життєдіяльності в клітинах протікають на мінімальному рівні за рахунок запасу поживних речовин і кисню і ще не розвинулися незворотні зміни в організмі, які характеризують біологічну смерть.
Ознаки. Як і при шокові, при порушенні кровообігу у великому колі скорочується пульс.
Перша допомога. Необхідно надати найшвидше, тобто в перші 5 хв. Вона полягає в одночасному проведенні штучного дихання і зовнішнього непрямого масажу серця, які рекомендується продовжувати до повного відновлення їхніх функцій або явних ознак смерті.
8.3.1. Штучне дихання. Метою штучного дихання (штучної вентиляції легенів – ШВЛ) є забезпечення киснем тканин організму, у першу чергу серця і головного мозку, вкрай необхідним для їхньої життєдіяльності. Показання для ШВЛ: відсутність чи недостатність, порушення самостійного дихання.
ШВЛ здійснюється методом "рот у рот" чи "рот у ніс" (рис. 15.8). Під час штучного дихання необхідно стежити за обличчям потерпілого. Якщо він поворухне губами чи віками, зробить ковтальний рух гортанню (кадиком), потрібно перевірити, чи не зробить він самостійного вдиху. Не слід продовжувати робити штучне дихання після того, як потерпілий почне дихати самостійно, тому що цим можна заподіяти шкоду. Перш ніж приступити до ШВЛ, необхідно:
1. Швидко звільнити потерпілого від одягу, що стискує дихання: розстебнути комір, розв'язати шарф, розстебнути штани і т.п.
2. Звільнити рот потерпілого від сторонніх предметів, видалити вставні щелепи, якщо такі є, зняти з нього окуляри.
3. Очистити рот і ніс потерпілого від слини, слизу, блювотних мас, землі.
4. Якщо рот міцно стиснутий, розкрити його, висунувши нижню щелепу.
Щоб висунути щелепи, ставлять чотири пальці обох рук за кутами нижньої щелепи, великими пальцями упираються в край її і висувають щелепи вперед так, щоб нижні зуби стояли перед верхніх. Якщо в такий спосіб рот розкрити не вдається, потрібно вставити між задніми корінними зубами (у куті рота) обережно, щоб не зламати їх, дощечку або металеву пластинку, ручку ложки і т.п. і розтиснути зуби.
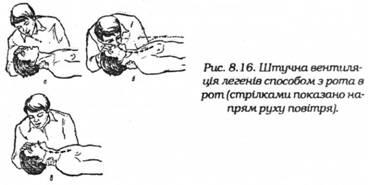
Рис. 15.8. Штучна вентиляція легенів способом "з рота в рот".
Відновлення прохідності дихальних шляхів. Для цього відкинути голову назад у стані максимального потиличного розгинання, тобто гортань (кадик) повинна бути на одному рівні з підборіддям (це досягається підкладанням однієї руки під шию і натисненням іншої руки на чоло). В цьому положенні голова постраждалого відгинається назад. Для його збереження під лопатки підкладають валик із згорнутого одягу. Прийомом прокидання голови назад забезпечується відхилення кореня язика від задньої стінки гортані і повне відкриття входу в гортань. При неповному прокиданні голови повітря, що вдихається, потрапляє через стравохід у шлунок. Вхід в гортань не повинен перекриватися коренем язика, який може западати. Якщо після приведення вперед язик знову западає та закриває вхід в гортань, допускається приколоти його шпилькою до нижньої губи.
На рот (або ніс) потерпілого покласти марлеву серветку або хустку. Порядок проведення ШВЛ: людина, яка надає допомогу, робить глибокий вдих, а потім вдуває повітря із своїх легенів в рот (або ніс) постраждалого. Ефективність ШВЛ визначається по розширенню грудної клітки під час вдування. При вдуванні повітря через рот потрібно затуляти ніс постраждалого, а при вдуванні через ніс закривати йому рот. Після вдування видих відбувається самостійно в результаті опускання грудної клітки. На цей час рот і ніс постраждалого звільняють, щоб не перешкоджати вільному видиху. Частота вдування для дорослих 12…15 разів за хвилину (тобто в середньому кожні 5 секунд), а для дітей – 15…18 разів за хвилину. При цьому забезпечується надходження достатнього об'єму фізіологічно придатного повітря в легені потерпілого (вміст кисню в повітрі, що вдихається близько, 17 % , при 21 % в атмосферному повітрі). ШВЛ потрібно продовжувати до нормалізації самостійного дихання. При клінічній смерті ШВЛ проводиться в сполученні з зовнішнім непрямим масажем серця.
8.3.2. Непрямий масаж серця роблять двома способами. Перший – долонею однієї руки прикривають нижню третину грудини (мечоподібний відросток), а кулаком другої вище наносять удар по грудині (рис. 15.9). Другий – зверху цієї долоні кладуть другу руку для посилення натискання і сильними, різкими рухами випрямлених у ліктях рук, допомагаючи при цьому всією вагою тіла, проводять швидкі ритмічні натискання один раз на секунду. Після кожного натискання руки не віднімають від грудини, але послаблюють, щоб не перешкоджати її розправленню і наповненню серця кров'ю. Для полегшення припливу венозної крові до серця ногам потерпілого придають підняте положення.
Контроль ефективності масажу серця здійснюється за наступними ознаками:
- поява пульсу на сонних артеріях під час масажу (у ритмі масажу);
- поява самостійного пульсу на сонних артеріях після закінчення реанімації;
- звуження розширених зіниць очей;
- поява артеріального тиску 60…80 мм рт. ст.;
- зникнення синюшності забарвлення і "мертвотної блідості".
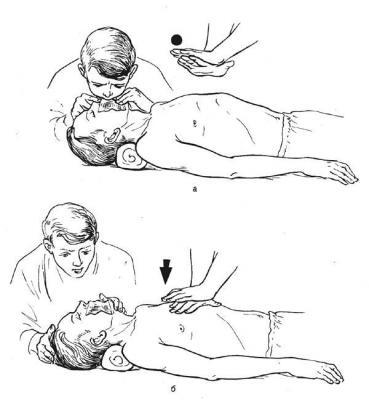
Рис. 15.9. Проведення непрямого масажу серця.
Увага. Дітям до 10-12 років непрямий масаж серця проводять одною рукою, а для новонародженої або грудної дитини достатньо зусиль двох пальців з подвійною частотою.
Реанімація здійснюється одним або двома реаніматорами. Якщо реанімацію здійснює одна людина, то вона повинна через кожні 2…3 хвилини переривати масаж серця на 2-3 секунди для визначення пульсу на сонній артерії. Якщо реанімацію здійснюють двоє, то пульс на сонній артерії контролює той, що проводить ШВЛ.
Під час вдування в легені масаж серця не робити!
Помилки при проведенні непрямого масажу серця:
- неправильне розташування рук (зсування рук вправо чи вліво від краю грудини веде до переломів ребер), знаходження руки на нижньому краю грудини викликає перелом мечоподібного відростка;
- надмірна компресія грудини провокує численні переломи ребер;
- недостатня компресія при масажі серця вказує на відсутність пульсу в сонних артеріях;
- тривалість паузи більше 1 секунди між компресіями – невиконання часової програми реанімації.
Перша допомога при утопленні.
Першу допомогу у цьому випадку надати треба в першу хвилину після того, як потопаючого витягнуть з води – вважається, що так можна врятувати 90 % постраждалих. Спочатку слід оцінити стан потерпілого:
1. Якщо він знаходиться у свідомості, у нього наповнений пульс, збережене дихання: потерпілого потрібно заспокоїти, покласти на тверду поверхню так, щоб голова була опущена низько, по можливості роздягнути, розтерти руками або сухим рушником. Дати гаряче пиття і вкутати ковдрою.
2. Якщо постраждалий знаходиться без свідомості, але у нього збережений задовільний пульс і дихання: треба закинути його голову і висунути нижню щелепу, після чого укласти таким чином, щоб голова була низько опущена. Обернути палець носовою хусткою і звільнити ротову порожнину потерпілого від мулу, блювотних мас. Розітріть його тіло руками або рушником, накрийте ковдрою.
3. Якщо постраждалий знаходиться без свідомості, відсутня самостійне дихання, але зберігається серцева діяльність: потерпілого треба покласти на живіт на зігнуте коліно так, щоб голова опинилася внизу (рис. 15.10). Натисніть рукою на спину потерпілого між лопаток, піднімаючи при цьому іншою рукою його голову за чоло. Інший варіант: нахиліть постраждалого через борт човна або, поклавши обличчям вниз, підніміть його в області тазу. Звільніть дихальні шляхи. Потім кілька разів сильно стисніть грудну клітку, щоб вода вилилася з трахеї та бронхів. Якщо дихання немає, а серце продовжує працювати, треба відразу ж починати робити штучне дихання будь-яким відомим вам способом (з розрахунку 15-18 подихів у хвилину). Якщо у потерпілого відсутнє і дихання, і серцева діяльність, штучне дихання треба сумістити з масажем серця.


Рис. 15.10. Видалення води з дихальних шляхів та шлунку потерпілого.
