
- •ПРЕДИСЛОВИЕ
- •Глава 1 СИНДРОМ СИСТЕМНОГО ОТВЕТА НА ВОСПАЛЕНИЕ
- •Глава 2 МАЛОИНВАЗИВНЫЕ ТЕХНОЛОГИИ В ХИРУРГИИ
- •2.1. Видеоэндоскопическая хирургия
- •2.1.1. Видеолапароскопическая хирургия
- •2.1.2. Торакоскопическая хирургия
- •2.2. Интервенционная радиология
- •Глава 3. ШЕЯ
- •3.1. Пороки развития
- •3.2. Повреждения органов шеи
- •3.3. Абсцессы и флегмоны
- •3.4. Лимфаденит (специфический и неспецифический)
- •3.5. Опухоли шеи
- •Глава 4. ЩИТОВИДНАЯ ЖЕЛЕЗА.ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ
- •4.1. Методы исследования
- •4.2. Заболевания щитовидной железы
- •4.2.1. Диффузный токсический зоб (болезнь Грейвса, базедова болезнь)
- •4.2.2. Токсическая аденома (болезнь Пламмера)
- •4.2.3. Многоузловой токсический зоб
- •4.2.4. Эндемический зоб (йоддефицитные заболевания)
- •4.2.5. Спорадический зоб (простой нетоксический зоб)
- •4.2.6. Аберрантный зоб
- •4.2.7. Тиреоидиты
- •4.2.8. Гипотиреоз
- •4.3. Опухоли щитовидной железы
- •4.3.1. Доброкачественные опухоли (фолликулярные аденомы)
- •4.3.2. Злокачественные опухоли.
- •4.4. Паращитовидные железы
- •4.4.1. Заболевания паращитовидных желез
- •4.4.1.1. Гиперпаратиреоз
- •4.4.1.2. Гипопаратиреоз
- •4.4.1.3. Опухоли паращитовидных желез
- •Глава 5. МОЛОЧНЫЕ ЖЕЛЕЗЫ
- •5.1. Методы исследования
- •5.2. Пороки развития
- •5.3. Повреждения молочных желез
- •5.4. Воспалительные заболевания
- •5.4.1 Неспецифические воспалительные заболевания
- •5.4.2. Хронические специфические воспалительные заболевания
- •5.5. Дисгормональные дисплазии молочных желез
- •5.5.1 Мастопатия
- •5.5.2. Выделения из сосков
- •5.5.3. Галактоцеле
- •5.5.4. Гинекомастия
- •5.6. Опухоли молочной железы
- •5.6.1. Доброкачественные опухоли
- •5.6.2. Злокачественные опухоли
- •5.6.2.2. Рак молочной железы in situ
- •5.6.2.3. Рак молочной железы у мужчин
- •5.6.2.4. Саркома молочной железы
- •Глава 6 ГРУДНАЯ КЛЕТКА, ТРАХЕЯ, БРОНХИ, ЛЕГКИЕ, ПЛЕВРА
- •6.1. Методы исследования
- •6.2. Грудная стенка
- •6.2.1. Врожденные деформации грудной клетки
- •6.2.2. Повреждения грудной клетки
- •6.2.3. Воспалительные заболевания
- •6.2.4. Специфические хронические воспалительные заболевания грудной стенки
- •6.2.5. Опухоли грудной стенки
- •6.3. Трахея
- •6.3.1 Пороки развития
- •6.3.2. Травматические повреждения
- •6.3.3. Воспалительные заболевания
- •6.3.4. Стенозы трахеи
- •6.3.5. Пищеводно-трахеальные свищи
- •6.3.6. Опухоли трахеи
- •6.4. Легкие. Бронхи
- •6.4.1. Пороки развития бронхиального дерева и легочной паренхимы
- •6.4.2. Пороки развития сосудов легких
- •6.4.3. Воспалительные заболевания
- •6.4.3.1. Абсцесс легкого
- •6.4.3.2. Гангрена легкого
- •6.4.3.3. Хронический абсцесс легкого
- •6.4.4. Специфические воспалительные заболевания
- •6.4.4.1. Туберкулез легких
- •6.4.4.2. Сифилис легких
- •6.4.4.3. Грибковые заболевания легких (микозы)
- •6.4.4.4. Актиномикоз легких
- •6.4.5. Бронхоэктатическая болезнь
- •6.4.6. Кисты легких
- •6.4.7. Эхинококкоз легких
- •6.4.8. Опухоли легких
- •6.4.8.1. Доброкачественные опухоли
- •6.4.8.2. Злокачественные опухоли
- •6.4.8.2.1. Рак легких
- •6.5. Плевра
- •6.5.1 Травматические повреждения
- •6.5.1.1. Пневмоторакс
- •6.5.2. Воспалительные заболевания плевры
- •6.5.2.1. Экссудативный неинфекционный плеврит
- •6.5.2.2. Острая эмпиема плевры
- •6.5.2.3. Хроническая эмпиема
- •6.5.3. Опухоли плевры
- •6.5.3.1. Первичные опухоли плевры
- •6.5.3.2. Вторичные метастатические опухоли
- •Глава 7. ПИЩЕВОД
- •7.1. Методы исследования
- •7.2. Врожденные аномалии развития
- •7.3. Повреждения пищевода
- •7.4. Инородные тела пищевода
- •7.5. Химические ожоги и рубцовые сужения пищевода
- •7.6. Нарушения моторики пищевода
- •7.6.1. Ахалазия кардии (кардиоспазм)
- •7.6.2. Халазия (недостаточность) кардии
- •7.7. Рефлюкс-эзофагит (пептический эзофагит)
- •7.8. Дивертикулы пищевода
- •7.9. Опухоли пищевода
- •7.9.1. Доброкачественные опухоли и кисты
- •7.9.2. Злокачественные опухоли
- •7.9.2.2. Саркома
- •Глава 8 ДИАФРАГМА
- •8.1. Методы исследования
- •8.2. Повреждения диафрагмы
- •8.3. Диафрагмальные грыжи
- •8.4. Грыжи пищеводного отверстия диафрагмы
- •8.5. Релаксация диафрагмы
- •Глава 9. ЖИВОТ
- •9.1. Методы исследования
- •9.2. Острый живот
- •9.3. Травмы живота
- •9.4. Заболевания брюшной стенки
- •9.5. Опухоли брюшной стенки
- •Глава 10 ГРЫЖИ ЖИВОТА
- •10.1. Наружные грыжи живота
- •10.1.1. Паховые грыжи
- •10.1.2. Бедренные грыжи
- •10.1.3. Эмбриональные грыжи
- •10.1.4. Пупочные грыжи
- •10.1.5. Грыжи белой линии живота
- •10.1.6. Травматические и послеоперационные грыжи
- •10.1.7. Редкие виды грыж живота
- •10.1.8. Осложнения наружных грыж живота
- •10.2. Внутренние грыжи живота
- •Глава 11. ЖЕЛУДОК И ДВЕНАДЦАТИПЕРСТНАЯ КИШКА
- •11.1. Методы исследования
- •11.2. Пороки развития
- •11.3. Инородные тела желудка и двенадцатиперстной кишки
- •11.4. Химические ожоги и рубцовые стриктуры желудка
- •11.5. Повреждения желудка и двенадцатиперстной кишки
- •11.6. Язвенная болезнь желудка и двенадцатиперстной кишки
- •11.6.1. Осложнения язвенной болезни
- •11.6.1.1. Желудочно-кишечные кровотечения
- •11.6.1.2. Перфорация язвы
- •11.6.1.3. Пилородуоденальный стеноз
- •11.6.1.4. Пенетрация язвы
- •11.7. Острые язвы
- •11.8. Патологические синдромы после операций на желудке
- •11.9. Опухоли желудка и двенадцатиперстной кишки
- •11.9.1. Доброкачественные опухоли желудка
- •11.9.2. Злокачественные опухоли желудка
- •11.9.2.1. Рак желудка
- •11.9.2.2. Саркома желудка
- •11.9.2.3. Лимфома желудка
- •11.9.3. Опухоли двенадцатиперстной кишки
- •Глава 12. ПЕЧЕНЬ
- •12.1. Специальные методы исследования
- •12.2. Пороки развития
- •12.3. Травмы печени
- •12.4. Абсцессы печени
- •12.4.1. Бактериальные абсцессы
- •12.4.2. Паразитарные абсцессы
- •12.5. Паразитарные заболевания печени
- •12.5.1. Эхинококкоз
- •12.5.2. Альвеококкоз
- •12.5.3. Описторхоз
- •12.6. Непаразитарные кисты печени
- •12.7. Хронические специфические воспалительные заболевания
- •12.8. Опухоли печени
- •12.8.1. Доброкачественные опухоли
- •12.8.2. Злокачественные опухоли
- •12.9. Синдром портальной гипертензии
- •12.10. Печеночная недостаточность
- •Глава 13. ЖЕЛЧНЫЙ ПУЗЫРЬ И ЖЕЛЧНЫЕ ПРОТОКИ
- •13.1. Специальные методы исследования
- •13.2. Врожденные аномалии развития желчевыводящих протоков
- •13.3. Повреждения желчных путей
- •13.4. Желчнокаменная болезнь
- •13.4.1. Хронический калькулезный холецистит
- •13.4.2. Острый холецистит
- •13.5. Бескаменный холецистит
- •13.6. Постхолецистэктомический синдром
- •13.7. Опухоли желчного пузыря и желчных протоков
- •13.8. Желтуха
- •Глава 14. ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
- •14.1. Аномалии и пороки развития
- •14.2. Повреждения поджелудочной железы
- •14.3. Острый панкреатит
- •14.4. Хронический панкреатит
- •14.5. Кисты и свищи поджелудочной железы
- •14.6. Опухоли поджелудочной железы
- •14.6.1. Доброкачественные опухоли
- •14.6.2. Злокачественные опухоли
- •14.6.2.1. Рак поджелудочной железы
- •14.6.3. Нейроэндокринные опухоли
- •Глава 15. СЕЛЕЗЕНКА
- •15.1. Пороки развития
- •15.2. Повреждения селезенки
- •15.3. Заболевания селезенки
- •15.4. Гиперспленизм
- •Глава 16. СРЕДОСТЕНИЕ
- •16.1. Повреждения средостения
- •16.2. Воспалительные заболевания
- •16.2.1. Нисходящий некротизирующий острый медиастинит
- •16.2.2. Послеоперационный медиастинит
- •16.2.3. Склерозирующий (хронический) медиастинит
- •16.3. Синдром верхней полой вены
- •16.4. Опухоли и кисты средостения
- •16.4.1. Неврогенные опухоли
- •16.4.2. Тимомы
- •16.4.3. Дизэмбриогенетические опухоли
- •16.4.4. Мезенхимальные опухоли
- •16.4.5. Лимфоидные опухоли
- •16.4.6. Кисты средостения
- •Глава 17 СЕРДЦЕ. ПЕРИКАРД
- •17.1. Специальные методы исследования
- •17.2. Обеспечение операций на сердце и крупных сосудах
- •17.3. Ранения сердца и перикарда
- •17.4. Врожденные пороки сердца
- •17.4.1. Врожденные аномалии расположения сердца и магистральных сосудов
- •17.4.1.1. Стеноз легочного ствола (изолированное сужение легочной артерии)
- •17.4.1.2. Врожденный стеноз устья аорты
- •17.4.1.3. Открытый артериальный проток
- •17.4.1.4. Дефект межпредсердной перегородки
- •17.4.1.5. Дефект межжелудочковой перегородки
- •17.4.1.6. Тетрада Фалло
- •17.5. Приобретенные пороки сердца
- •17.5.1. Стеноз левого атриовентрикулярного отверстия (митральный стеноз)
- •17.5.2. Недостаточность левого предсердно-желудочкового клапана (митральная недостаточность)
- •17.5.3. Аортальные пороки сердца
- •17.6. Инфекционный эндокардит и абсцессы сердца
- •17.7. Хроническая ишемическая болезнь сердца
- •17.8. Постинфарктная аневризма сердца
- •17.9. Перикардиты
- •17.9.1. Острые перикардиты
- •17.9.2. Выпотные перикардиты
- •17.9.3. Хронические перикардиты
- •17.10. Нарушения ритма
- •17.10.1. Брадикардии
- •17.10.2. Тахикардии
- •Глава 18. АОРТА И ПЕРИФЕРИЧЕСКИЕ АРТЕРИИ
- •18.1. Методы исследования
- •18.2. Общие принципы лечения заболеваний артерий
- •18.3. Врожденные пороки
- •18.4. Патологическая извитость артерий (кинкинг)
- •18.5. Гемангиомы
- •18.6. Травмы артерий
- •18.7. Облитерирующие заболевания
- •18.7.1. Облитерирующий атеросклероз
- •18.7.2. Неспецифический аортоартериит
- •18.7.3. Облитерирующий тромбангиит (болезнь Винивартера—Бюргера)
- •18.7.4. Облитерирующие поражения ветвей дуги аорты
- •18.7.5. Облитерирующие заболевания висцеральных ветвей аорты
- •18.7.6. Заболевания почечных артерий. Вазоренальная гипертензия
- •18.7.7. Облитерирующие заболевания артерий нижних конечностей
- •18.8. Аневризмы аорты и периферических артерий
- •18.8.1. Аневризмы аорты
- •18.8.2. Аневризмы периферических артерий
- •18.8.3. Артериовенозная аневризма
- •18.9. Тромбозы и эмболии
- •18.9.1. Эмболия и тромбоз мезентериальных сосудов
- •18.10. Заболевания мелких артерий и капилляров
- •18.10.1. Диабетическая ангиопатия
- •18.10.2. Болезнь Рейно
- •18.10.3. Геморрагический васкулит (болезнь Шенлейна—Геноха)
- •Глава 19. ВЕНЫ КОНЕЧНОСТЕЙ
- •19.1. Методы исследования
- •19.2. Врожденные венозные дисплазии
- •19.3. Повреждения магистральных вен конечностей
- •19.4. Хроническая венозная недостаточность
- •19.4.1. Варикозное расширение вен нижних конечностей
- •19.4.2. Посттромбофлебитический синдром
- •19.4.3. Трофические язвы венозной этиологии
- •19.5. Острый тромбофлебит поверхностных вен
- •19.6. Острые тромбозы глубоких вен нижних конечностей
- •19.7. Окклюзии ветвей верхней полой вены
- •19.8. Эмболия легочной артерии
- •Глава 20 ЛИМФАТИЧЕСКИЕ СОСУДЫ КОНЕЧНОСТЕЙ
- •20.1. Заболевания лимфатических сосудов
- •20.1.1. Лимфедема
- •20.1.2. Лимфангиомы
- •Глава 21. ТОНКАЯ КИШКА
- •21.1. Аномалии и пороки развития
- •21.2. Травмы тонкой кишки
- •21.3. Заболевания тонкой кишки
- •21.3.1. Дивертикулы тонкой кишки
- •21.3.2. Ишемия кишечника
- •21.3.3. Болезнь Крона
- •21.4. Опухоли тонкой кишки
- •21.5. Кишечные свищи
- •21.6. Синдром "короткой кишки"
- •Глава 22. ЧЕРВЕОБРАЗНЫЙ ОТРОСТОК
- •22.1. Острый аппендицит
- •22.1.1. Типичные формы острого аппендицита
- •22.1.2. Атипичные формы острого аппендицита
- •22.1.3. Острый аппендицит у беременных
- •22.1.4. Острый аппендицит у ВИЧ-инфицированных
- •22.1.5. Осложнения острого аппендицита
- •22.1.6. Дифференциальная диагностика
- •22.2. Хронический аппендицит
- •22.3. Опухоли червеобразного отростка
- •Глава 23. ОБОДОЧНАЯ КИШКА
- •23.1. Аномалии и пороки развития
- •23.1.1. Болезнь Гиршпрунга (аганглионарный мегаколон)
- •23.1.2. Идиопатический мегаколон
- •23.2. Воспалительные заболевания ободочной кишки
- •23.2.1. Неспецифический язвенный колит
- •23.3. Дивертикулы и дивертикулез
- •23.4. Доброкачественные опухоли
- •23.4.1. Полипы и пол и поз
- •23.5. Злокачественные опухоли
- •23.5.1. Рак ободочной кишки
- •Глава 24 ПРЯМАЯ КИШКА
- •24.1. Методы исследования
- •24.2. Врожденные аномалии
- •24.3. Травмы прямой кишки
- •24.4. Заболевания прямой кишки
- •24.4.1. Геморрой
- •24.4.2. Трещина заднего прохода
- •24.4.3. Парапроктит и свищи прямой кишки
- •24.4.4. Выпадение прямой кишки
- •24.5. Рак прямой кишки
- •Глава 25 НЕПРОХОДИМОСТЬ КИШЕЧНИКА
- •25.1. Острая непроходимость
- •25.1.1. Обтурационная непроходимость
- •25.1.2. Странгуляционная непроходимость
- •25.1.3. Динамическая непроходимость
- •Глава 26. БРЮШИНА И ЗАБРЮШИННОЕ ПРОСТРАНСТВО
- •26.1. Брюшина
- •26.1.1. Перитонит
- •26.1.1.1. Абсцессы (отграниченный перитонит) брюшной полости и малого таза
- •26.1.1.2. Туберкулезный перитонит
- •26.1.1.3. Генитальный перитонит
- •26.1.2. Опухоли брюшины
- •26.2. Забрюшинное пространство
- •26.2.1. Повреждение тканей забрюшинного пространства
- •26.2.2. Гнойные заболевания тканей забрюшинного пространства
- •26.2.3. Опухоли забрюшинного пространства
- •26.2.4. Фиброз забрюшинной клетчатки
- •Глава 27 НАДПОЧЕЧНИКИ
- •27.1. Гормонально-активные опухоли надпочечников
- •27.1.1. Альдостерома
- •27.1.2. Кортикостерома
- •27.1.3. Андростерома
- •27.1.4. Кортикоэстрома
- •27.1.5. Феохромоцитома
- •27.2. Гормонально-неактивные опухоли
- •Глава 28 ТРАНСПЛАНТАЦИЯ ОРГАНОВ И ТКАНЕЙ
- •28.1. Источники донорских органов
- •28.2. Иммунологические основы пересадки органов
- •28.3. Реакция отторжения пересаженного органа
- •28.4. Иммунодепрессия
- •28.5. Трансплантация почек
- •28.6. Трансплантация поджелудочной железы
- •28.7. Трансплантация сердца
- •28.8. Пересадка сердце—легкие
- •28.9. Трансплантация печени
- •28.10. Трансплантация легких
- •28.11. Трансплантация тонкой кишки
- •28.12. Врачебный долг и трансплантология
- •Глава 29. ОЖИРЕНИЕ
Российскими флебологами рекомендована схема лечения, включающая несколько этапов. На первом этапе длительностью 7—10 дней рекомендуется парентеральное введение реополиглюкина, пентоксифиллина, антибиотиков, антиоксидантов (токоферол и др.), нестероидных противовоспалительных средств. Для закрепления эффекта на втором этапе лечения наряду с дезагрегантами, флебопротекторами и антиоксидантами назначают препараты, улучшающие тонус вен, микроциркуляцию и лимфодренажную функцию, т. е. поливалентные флеботоники (детралекс и др.). Продолжительность этого курса 2—4 нед. На протяжении третьего периода длительностью не менее 1,5 мес рекомендуется применять поливалентные флеботоники и препараты местного действия (различные гели и мази). Медикаментозное лечение обычно сочетают с компрессионными методами.
Хирургическое лечение посттромбофлебитического синдрома обычно применяют после завершения процесса реканализации глубоких вен, когда восстанавливают кровоток в глубоких, коммуникантных и поверхностных венах. Предложены многочисленные хирургические вмешательства. Наибольшее распространение в лечении посттромбофлебитического синдрома получили операции на поверхностных и коммуникантных венах.
При частичной или полной реканализации глубоких вен, сопровождающейся расширением подкожных вен, операцией выбора является сафенэктомия в сочетании с перевязкой коммуникантных вен по методу Линтона или Фелдера. Операция позволяет ликвидировать стаз крови в варикозно-расширенных подкожных венах, устранить ретроградный кровоток по коммуникантным венам, уменьшить венозную гипертензию в области пораженной голени и, следовательно, улучшить кровообращение в микроциркул торном сосудистом русле. При выписке больным следует рекомендовать постоянное ношение эластичных бинтов или специально подобранных чулок, периодически проводить
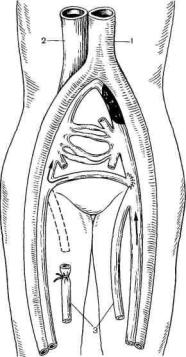
курсы консервативной терапии. Рис. 19.10. Операция Пальма.
1 — аорта; 2 — нижняя полая вена; 3 — подкожные вены. Стремление восстановить разрушенный клапанный аппарат
и устранить выраженные гемодинамические нарушения в пораженной конечности побудило хирургов к созданию искусственных внутри- и внесосудистых клапанов. Предложено много способов коррекции уцелевших клапанов глубоких вен. При невозможности выполнения коррекции существующих клапанов производят трансплантацию участка здоровой вены, имеющей клапаны. В качестве трансплантата обычно берут содержащий клапаны участок подмышечной вены, которым замещают резецированный сегмент подколенной или большой подкожной вены, лишенный нормальных клапанов. Успех достигается не более чем у 50% оперированных больных. Пока эти методы находятся в стадии клинических испытаний и не рекомендуются для широкого применения. Различные варианты шунтирующих операций (операция Пальма — создание шунта между пораженной и здоровой венами над лобком) малоэффективны вследствие
частых повторных тромбозов (рис. 19.10).
19.4.3. Трофические язвы венозной этиологии
Характерным проявлением посттромбофлебитического синдрома является индурация тканей в нижней трети голени, обусловленная развитием фиброзных изменений в подкожной клетчатке (липодерматосклероз). Изменения особенно резко выражены в области медиальной лодыжки. Кожа в этой области принимает бурую или темно-
коричневую окраску, становится плотной и неподвижной по отношению к глубжележащим тканям.
На измененном участке кожи у ряда больных часто возникает мокнущая экзема, сопровождающаяся мучительным зудом. Нередко зона гиперпигментации и индурации кожи кольцом охватывает нижнюю треть голени ("панцирный" фиброз). На этом участке голени отек отсутствует, выше он отчетливо выражен.
Тяжелым осложнением заболевания являются трофические венозные язвы, которые обычно располагаются на передневнутренней поверхности нижней трети голени над лодыжками в зоне липодерматосклероза. Они характеризуются упорным рецидивирующим течением. Чаще встречаются язвы одиночные, реже — множественные со склерозированными краями. Дно язвы обычно плоское, покрыто вялыми грануляциями, отделяемое скудное с неприятным запахом. Размеры язв варьируют от 1—2 см до занимающих всю окружность нижней трети голени. При инфицировании они становятся резко болезненными, осложняются микробной экземой, пиодермией, дерматитом.
Наиболее распространенная теория патогенеза венозных язв голени и предшествующих ей изменений кожи и подкожной клетчатки связывает появление их с повышением давления в венозных концах капилляров микро-циркуляторного русла кожи, нарушением диффузии в капиллярах, увеличением проницаемости их стенок, выходом белка (в том числе фибрина) в интерстициальное пространство. Это приводит к накоплению фибрина вокруг капилляров в виде сдавливающей манжетки, что подтверждается гистологическим изучением биоптатов кожи. Предполагают, что скопление фибрина вокруг капилляров кожи является барьером, препятствующим диффузии кислорода и питательных веществ к клеткам кожи и подкожной клетчатки. В результате этого возникает тканевая гипоксия, нарушение питания клеток и очаговый некроз. Эндотелий капилляров и клетки, содержащиеся в фибриновой манжетке, могут действовать как хемоаттрактанты и активаторы лейкоцитов и тромбоцитов, выделяющих провоспалительные интерлейкины, активные кислородные радикалы, фактор активации тромбоцитов. Вследствие этого создаются благоприятные условия для тромбоза капилляров, гипоксии тканей, повреждения клеток кожи и подкожной клетчатки кислородными радикалами. В результате возникают микронекрозы тканей и хроническое воспаление, которые приводят к образованию трофических венозных язв. Доказано, что у больных с хронической венозной недостаточностью и липодерматосклерозом снижена фибринолитическая активность крови по сравнению с контрольной группой, что создает предпосылки для тромбоза капилляров.
Сторонники привлекающей большой интерес теории считают, что венозная гипертензия, свойственная хронической венозной недостаточности, способствует выделению эндотелиальными клетками интерлейкинов и адгезивных молекул. В связи с этим лейкоциты прилипают к эндотелию капилляров микроциркуляторнои системы кожи (краевое стояние лейкоцитов), что является первым шагом к созданию благоприятных условий для задержки их в капиллярах микроциркуляторной системы кожи и затруднению кровотока в микроциркуляторном русле. В связи с этим возникает застой крови, тромбоз капилляров, раскрытие артериоловенулярных шунтов вследствие затруднения оттока венозной крови по капиллярам, ишемия тканей. Фиксированные в капиллярах кожи лейкоциты проникают в интерстициальное пространство, выделяют там разрушающие кожу активные кислородные радикалы и лизосомальные ферменты, вызывающие некроз кожи и образование язвы.
В процессе развития трофической язвы выделяют фазы экссудации, репарации и эпителизации. Фаза экссудации сопровождается выраженным перифокальным воспалением, очагами некроза тканей, значительной обсемененностью язвы микроорганизмами, обильным раневым отделяемым с неприятным гнойным запахом. Иногда воспалительный процесс из язвы распространяется на лимфатические сосуды, что проявляется экземой, рожистым воспалением, лимфангиитом, тромбофлебитом. Частые обострения местной инфекции могут привести к облитерации лимфатических сосудов и
