
52449aad_pechen-2_bez_testov_kpf
.pdfнедостаток в пище липотропных веществ (холина - составной части лецитина, метионина или участвующих в их синтезе витамина В12, фолиевой кислоты). В патогенезе жировой дистрофии печени можно выделить следующие основные механизмы: а) поступление жира в печень; б) снижение синтеза фосфолипидов и повышение образования триацилглицеролов из жирных кислот; в) снижение окисления жирных кислот и липолиза;
4) нарушением выхода жира из печени вследствие пониженного образования липопротеинов очень низкой плотности (ЛПОНП - основная транспортная форма удаления триацилглицеролов из печени) или недостатка продукции липокаина поджелудочной железой.
Гепатиты и циррозы нередко сопровождаются снижением образования этерифицированного холестерина или уменьшением общего его количества в крови,
нарушением синтеза и окисления холестерина, выведения его с желчью.
Гиперхолестеринемия при механической желтухе возникает в результате поступления холестерина в составе желчи в кровь, а также за счет нарушения синтеза желчных кислот из холестерина.
Нарушение углеводного обмена.
−Подавление гликогенеза и глюконеогенеза.
−Снижение эффективности гликогенолиза.
Указанные расстройства проявляются низкой резистентностью организма к нагрузке глюкозой: гипогликемией натощак и гипергликемией вскоре после приёма пищи,
особенно углеводной.
Нарушение водно-солевого обмена. Для хронической печеночной недостаточности характерно развитие асцита. Основные звенья патогенеза асцита:
−снижение онкотического давления плазмы крови в результате гипоальбуми-
немии;
−увеличение гидростатического давления на венозном участке капилляров воротной системы в результате портальной гипертензии;
−уменьшение продукции предсердного натрийуретического пептида в ответ на уменьшение венозного возврата к сердцу;
−вторичный гиперальдостеронизм, приводящий к задержке натрия и увеличению ОЦК.
21
Кроме асцита при хронической печеночной недостаточности могут наблюдаться скопления жидкости в других полостях тела (гидроторакс), а также отеки подкожной жировой клетчатки и, что особенно опасно, жизненно важных органов (легких, мозга).
II.1.8.2. Нарушение обмена гормонов
Нарушение обмена гормонов и биологически активных веществ при патологии печени проявляется в изменении:
а) синтеза гормонов (из фенилаланина образуется тирозин – предшественник тироксина, трийодтиронина, катехоламинов), транспортных белков (транскортина,
связывающего 90% глюкокортикоидов);
б) инактивации гормонов (конъюгации стероидных гормонов с глюкуроновой и серной кислотами, ферментативного окисления катехоламинов под влиянием аминооксидаз, расщепления инсулина инсулиназой);
в) инактивации биологически активных веществ (окислительного дезаминирования серотонина и гистамина).
Поражение печени и нарушение инактивации таких гормонов, как инсулин,
тироксин, кортикостероиды, андрогены, эстрогены ведет к изменению их содержания в крови и развитию соответствующей эндокринной патологии. Уменьшение дезаминирования БАВ может усугубить клинические проявления аллергии при патологии печени.
Увеличение продукции ренина в почках. Активация ренин-ангиотензин-
альдостероновой системы обусловлена депонированием крови в системе воротной вены при синдроме портальной гипер-тензии, развивающемся при хронических заболеваниях печени. Вследствие застоя в системе воротной вены уменьшается венозный возврат к сердцу. Это приводит к уменьшению сердечного выброса и минутного объема крови, что в свою очередь вызывает активацию симпатоадреналовой системы, спазм сосудов почек и уменьшение их перфузии. Ишемия почек стимулирует продукцию юкс-тагломерулярным аппаратом ренина, что через ангиотензин стимулирует кору надпочечников к повышенному выделению в кровь альдостерона.
Вторичный гиперальдостеронизм является основной причиной такого характерного нарушения кислотно-основного и водно-электролитного состояний при хронической печеночной недостаточности, как экскреторный алкалоз и сопутствующая ему гипокалиемия. Кроме этого, гиперальдостеронизм при печеночной недостаточности вызывает задержку в организме натрия и увеличение ОЦК.
Гиперэстрогеная, подобно вторичному гиперальдостеронизму, при хронической печеночной недостаточности развивается в результате:
22
−нарушения инактивации эстрогенов в гепатоцитах;
−гипоальбуминемии, приводящей к увеличению в крови свободной фракции
эстрогенов.
Гиперэстрогении придается важная роль в развитии таких проявлений хронической печеночной недостаточности смешанного типа, как:
−гинекомастия и атрофия яичек у мужчин;
−нарушения менструального цикла у женщин;
−телеангиоэктазии («сосудистые звездочки»);
−пальмарная эритема («печеночные ладони»), Печеночные отеки
II.1.8.3. Нарушение желчеобразования и желчевыделения
Нарушение желчеобразования и желчевыделения проявляется развитием желтух и нарушений пищеварения.
Паренхиматозная желтуха возникает при печеночной недостаточности и является проявлением, во-первых, нарушения обмена билирубина, во-вторых, нарушения внешнесекреторной функции печени — внутри-печеночного холестаза.
II.1.8.4. Нарушение гемостаза
Геморрагический синдром является проявлением нарушения белковосинтезирующей функции печени и выражается в повышенной кровоточивости и увеличении времени свертывания крови, служит типичным примером приобретенной коагулопатии.
Нарушение синтеза факторов свертывания при патологии печени развивается в результате:
−уменьшения массы функционирующих гепатоцитов;
−нарушения всасывания жирорастворимого витамина К, что имеет место при нарушении внешнесекреторной функции печени и непоступлении желчи в кишечник.
II.1.8.5. Гепатолиенальный синдром
Этим термином обозначают сочетанное увеличение печени и селезенки. Патогенез
гепатолиенального синдрома при хронической печеночной недостаточности обусловлен:
−венозной гиперемией селезенки в результате сопутствующей циррозу печени портальной гипертензии;
23
−длительной антигенной стимуляцией иммунной системы в результате протекающих в печени аутоиммунных процессов, что приводит к гиперплазии селезенки (размножению в ней лимфоцитов и макрофагов) как периферического органа иммунной системы.
II.2. Желтуха
Желтуха — симптомокомплекс, характеризующийся желтой окраской кожи, склер,
более глубоко расположенных тканей и сопровождающийся повышенной концентрацией желчных компонентов в сыворотке крови и в некоторых биологических жидкостях.
Желтуху следует отличать от желтой пигментации кожи вследствие каротинемии
(при употреблении большого количества моркови), обусловленной присутствием каротиновых пигментов в крови и появлением желтого окрашивания в основном ладоней,
а не склер. Желтуха связана с заболеваниями печени и желчных путей или с усиленным разрушением (гемолизом) эритроцитов. Видимая желтуха появляется при гипербилирубинемии более 35 мкмоль/л. Принято различать билирубинофильные и билирубинофобные ткани. Кожа, слизистые оболочки и внутренняя стенка кровеносных сосудов окрашиваются наиболее сильно. Роговица глаза, хрящ, нервная ткань обычно окрашиваются слабо. Слюна, желудочный сок, слезная жидкость, как правило, не бывают желтыми.
Различают три типа желтухи: надпеченочную, печеночную и подпеченочную.
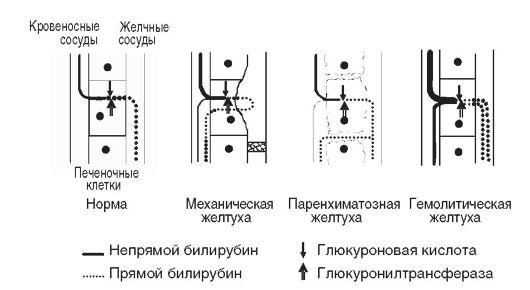
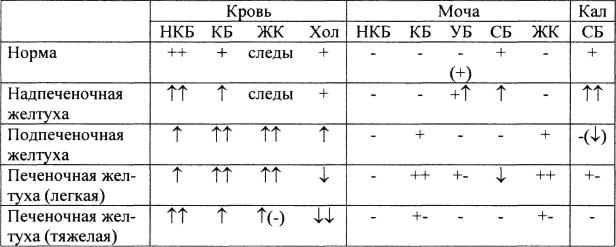
Гипербилирубинемия отмечается во всех случаях (см. табл. 2, 3, рис. 2).
24
Рис. 2. Патогенез билирубинемий
Таблица 2. Классификационная схема патогенетических типов желтух (по А.Ф.
Блюгеру)
Тип желтухи (по |
Характеристика |
|
|
|
локализации |
|
|
||
основного |
Ведущий механизмНозологические формы и |
|||
основного |
||||
патологическогоразвития желтухи синдромы |
||||
патологического |
||||
процесса |
|
|
||
процесса) |
|
|
||
|
|
|
||
|
|
Повышенное |
|
|
|
|
образование |
|
|
|
Повышенный |
непрямого |
|
|
|
билирубина, |
Гемолитическая желтуха, |
||
Надпеченочная |
распад |
|||
недостаточность |
гематомы, инфаркты |
|||
|
эритроцитов |
|||
|
функции захвата |
|
||
|
|
|
||
|
|
билирубина |
|
|
|
|
печенью |
|
|
|
|
Нарушение захвата |
Печеночноклеточная желтуха |
|
|
|
и экскреции |
||
|
|
при остром и хроническом |
||
|
|
билирубина, |
||
|
|
гепатитах, гепатозах, циррозе |
||
|
|
регургитация |
||
|
|
Холестатическая желтуха при |
||
|
|
билирубина |
||
|
|
холестатическом гепатозе, |
||
|
|
Нарушение |
||
|
|
первичном билиарном |
||
|
|
экскреции и |
||
|
Поражение |
циррозе, при печеночно- |
||
|
регургитации |
|||
Печеночная |
гепатоцитов (и |
клеточных поражениях |
||
билирубина |
||||
|
холангиол) |
Энзимопатическая желтуха |
||
|
Нарушение |
|||
|
|
при синдромах Жильбера и |
||
|
|
конъюгации и |
||
|
|
Криглера-Найяра, |
||
|
|
захвата билирубина |
||
|
|
физиологическая желтуха |
||
|
|
гепатоцитами |
||
|
|
новорожденных |
||
|
|
Нарушение |
||
|
|
При синдромах Дабина- |
||
|
|
экскреции |
||
|
|
Джонсона и Ротора |
||
|
|
билирубина |
||
|
|
|
||
Подпеченочная |
Нарушение |
Нарушение |
Интраканаликулярная |
|
проводимости |
экскреции и |
закупорка камнем, опухолью, |
||
|
||||
25
желчных |
регургитации |
паразитами, воспалительным |
протоков |
билирубина |
экссудатом. |
|
|
Экстраканаликулярная |
закупорка опухолью,
эхинококком и др.
Таблица 3 Сравнительная характеристика желтух.
Обозначения: НКБ - неконьюгированный билирубин, КБ - коньюгированный билирубин,
ЖК - желчные кислоты, Хол. - холестерин, УБ - уробилин, СБ -стеркобилин.
II.2.1. Надпеченочная желтуха
Надпеченочная (гемолитическая) желтуха, не связанная с поражением печени,
возникает в связи с повышенным гемолизом эритроцитов и нарушением метаболизма билирубина.
Надпеченочная желтуха не имеет отношения к патологии печени и не свидетельствует о нарушении какой-либо из ее функций, напротив, функция печени по захвату из крови и конъюгации билирубина оказывается даже усиленной.
Этиология
−гемолитические анемии с преобладанием внутриклеточного гемолиза
(наследственная микросфероцитарная гемолитическая и серповидно-
клеточная анемии; аутоиммунные, инфекционные (при малярии, сепсисе)
токсические (отравления мышьяком, свинцом, сероводородом, змеиным ядом) и другие приобретенные формы гемолитической анемии
26
−дисэритропоэтические анемий, сопровождающихся усилением неэффективного эритропоэза и усиленным разрушением дефектных эритроцитов внутри макрофагов костного мозга;
−обширные гематомы, венозные и геморрагические инфаркты различных органов, при которых эритроциты разрушаются макрофагами, вышедшими в очаг кровоизлияния;
−вследствие нарушений конъюгации билирубина при снижении активности УДФ-глюкуронилтрансферазы. Почти у каждого новорожденного на 3-5-й
день жизни отмечается незначительная, преходящая неконъюгированная гипербилирубинемия (до 50 мкмоль/л), связанная с еще незрелой в этот период глюкуронилтрансферазой. В течение нескольких дней жизни до 2
недель активность глюкуронилтрансферазы повышается и одновременно
нормализуется уровень билирубина.
Патогенез
Печень способна метаболизировать и выделять в желчь количество билирубина, в 3-4 раза превышающее его нормальный физиологический уровень. При усиленном гемолизе эритроцитов печень не справляется ни с процессом конъюгации, ни с транспортом образующегося в избытке билирубина, что может привести как минимум к 4-
кратному увеличению его концентрации в крови. При этом варианте желтухи билирубин,
казалось бы, должен быть только неконъюгированный, поскольку речь идет о накоплении непрямого билирубина. Однако необходимо учитывать, что в печеночную клетку поступает избыточное количество билирубина, он конъюгируется, а транспортная система выведения его из клетки может оказаться недостаточной, и тогда в крови, наряду с непрямым билирубином, увеличенное содержание которого будет обязательно преобладать, одновременно отмечается повышение и уровня прямого билирубина.
Проявления этой желтухи являются повышение уровня билирубина преимущественно за счет неконъюгированной фракции, отсутствие билирубина в моче.
Кроме того, при гемолитической желтухе в печени, желчевыводящих путях и кишечнике синтезируется избыточное количество глюкуронидов билирубина, уробилиногена,
стеркобилиногена (гиперхолия - увеличенная секреция желчи в кишечник), что приводит к увеличению количества уробилиногена и стеркобилиногена в моче и в фекалиях на фоне отсутствия клинических и лабораторных подтверждений заболеваний печени. Печень метаболизирует большее, чем в норме, количество пигмента, и поэтому билирубин усиленно выделяется через желчь и далее в кишечник. Накопления в крови желчных
27
кислот и холестерина не происходит, так как отток желчи свободен. В некоторых случаях
(цирроз, опухоли, инфекции) одновременно могут определяться как повышенный гемолиз эритроцитов, так и нарушения функций печени. Как правило, при неосложненном гемолизе уровень билирубина в сыворотке крови повышается лишь в 2-3 раза (40-60
мкмоль/л) и редко достигает 100 мкмоль/л.
Таким образом, основные проявления составляют:
−Признаки повреждения гепатоцитов: симптомы печёночной недостаточности,
присоединение паренхиматозной желтухи.
−Признаки гемолиза эритроцитов: анемия, гемическая гипоксия,
гемоглобинурия, уробилиногенемия и уробилиногенурия, повышение в крови концентрации неконъюгированного билирубина, увеличение концентрации стеркобилиногена в крови, моче, кале.
II.2.2. Паренхиматозные желтухи
В результате поражения гепатоцитов лизосомы печеночных клеток выделяют желчь в лимфатические и кровеносные сосуды. Возможно и обратное всасывание желчи из желчных протоков в кровь. В крови отмечается гипербилирубинемия как за счет прямого, так и непрямого билирубина, что связано со снижением активности глюкуронилтрансферазы в поврежденных клетках и нарушением образования глюкуронидов билирубина. Развивается холемический синдром, возникающий из-за поступления желчных кислот в кровь. Он характеризуется брадикардией и снижением артериального давления вследствие воздействия желчных кислот на рецепторы и центр блуждающего нерва, синусовый узел сердца и кровеносные сосуды. Токсическое действие желчных кислот на центральную нервную систему проявляется в виде астении,
раздражительности, нарушения ритма сна, головной боли и повышенной утомляемости.
Раздражение чувствительных нервных окончаний кожи желчными кислотами приводит к кожному зуду. Моча имеет темный цвет за счет билирубинурии (прямой билирубин) и
уробилинурии (нарушено превращение уробилиногена, всасывающегося в кровь из тонкой кишки и поступающего в печень). В моче определяются желчные кислоты и следы стеркобилиногена вследствие снижения его образования в кишечнике, куда мало поступает глюкуронидов билирубина.
В группе печеночных желтух различают печеночно-клеточную, холестатическую и
энзимопатическую желтухи.
28
Печеночно-клеточная желтуха
При печеночно-клеточной желтухе имеет место комплексное нарушение функций
печени, касающееся как метаболизма, так и транспорта билирубина. В ее основе лежит
повреждение функции и структуры гепатоцитов — цитолитический синдром,
приводящий к печеночно-клеточной недостаточности.
Этиология
−Инфекционные причины: вирусы, бактерии, плазмодии.
−Неинфекционные причины: органические и неорганические гепатотоксические вещества (например, четырёххлористый углерод, этанол, парацетамол и др.),
−Гепатотропные АТ и цитотоксические лимфоциты,
−Новообразования.
Патогенез и проявления
Характер и выраженность нарушений функций печени зависит от степени альтерации и массы повреждённых гепатоцитов. В значительной части случаев повреждение, начинаясь с изменения структуры клеточных мембран и/или подавления активности ферментов, нарастает и может завершиться деструкцией печёночных клеток. В
любом случае при повреждении паренхимы печени происходят расстройства желчеобразования и желчевыведения.
Характер расстройств и степень их выраженности на разных этапах (стадиях)
патологического процесса (следовательно — выраженности желтухи) различны.
В зависимости от степени деструкции печеночных клеток и выраженности нарушения функции печени в целом различают 3 стадии паренхиматозной желтухи.
1. Первая стадия (преджелтушная) характеризуется ранними специфическими признаками поражения гепатоцитов, к которым относится:
- утрата способности печеночных клеток к ферментативному разрушению уробилиногена, поступающего по воротной вене, и развитие уробилиногенемии и уробилиногенурии;
- «утечка» через поврежденную клеточную мембрану в кровь печеночных трансаминаз (аспартат-, аланинаминот-рансферазы и др.);
29
- снижение количества стеркобилиногена в испражнениях, так как способность гепатоцитов к трансформации непрямого билирубина в прямой вследствие падения активности глюкуронилтрансферазы начинает уменьшаться.
2. Во второй стадии (желтушной) происходит нарастающее снижение интенсивности образования прямого билирубина из непрямого. Одновременно с этим поврежденные гепатоциты начинают выделять синтезируемую ими желчь не только в желчные, но и в кровеносные капилляры. Именно это обстоятельство обусловливает,
несмотря на снижение (но не прекращение!) интенсивности синтеза прямого билирубина,
появление последнего в крови и моче. Отмечается также появление в крови и желчных кислот (холемия). Развитию последней способствует также и сдавление желчных капилляров отечными гепатоцитами, что затрудняет нормальную эвакуацию из них желчи и создает условия для увеличения ее резорбции в кровеносные капилляры. Отмеченные нарушения сопровождаются параллельным уменьшением поступления желчи в кишечник и, следовательно, снижением содержания стеркобилиногена в крови и кале.
3. Третья стадия может иметь два исхода. При бурном прогрессировании процесса гепатоциты полностью утрачивают способность захватывать из крови и трансформировать непрямой билирубин в прямой. По этой причине уровень непрямого билирубина в крови начинает возрастать, а содержание прямого билирубина снижается.
Поскольку последний в кишечник практически не поступает, из крови исчезает уробилиноген. В испражнениях и моче отсутствует стеркобилиноген. Процесс может закончиться развитием печеночной комы и смертью больного.
В том случае, если патологический процесс ослабевает и больной начинает выздоравливать, все изменения желчного обмена возвращаются к уровню первой стадии и постепенно сходят на нет.
Энзимопатические желтухи
Энзимопатические желтухи обусловлены нарушением метаболизма билирубина в
гепатоцитах. Речь идет о парциальной форме печеночной недостаточности, связанной с
уменьшением или невозможностью синтеза ферментов, участвующих в пигментном
обмене.
Различают энзимопатические желтухи наследуемые (первичные) и приобретённые
(вторичные)
30
