- •Методы проведения разреза на матке.
- •Рождение плода.
- •Техника восстановления матки.
- •5. Протокол периоперационного обезболивания при кесаревом сечении.
- •5.1. Послеоперационное обезболивание:
- •6. Антибиотикопрофилактика.
- •1. Всем пациенткам (при отсутствии противопоказаний) назначаются:
- •Ф.И.О. Врача_________________________________Подпись______________
1. Всем пациенткам (при отсутствии противопоказаний) назначаются:
-
В конце операции, или в начале раннего послеоперационного периода, в/в инфузия парацетамола (перфалгана) внутривенно в дозе 1 грамм. При дальнейшем назначении парацетамола его доза должнасоставлять 4 грамма в сутки (не более). В раннем послеоперационном периодепредпочтительней использовать внутривенную форму. Длительность применениявнутривенной формы – до 72 часов;
-
Традиционные НПВС как альтернатива для снижения потребления опиоидов.В раннем послеоперационном периоде следует избегать внутримышечного введенияНПВС вследствие неудовлетворительной фармакокинетики и фармакодинамики,болезненностью от введения. Предпочтение следует отдавать внутривенным формамНПВС (дексалгин) с последующим переходом на пероральное их применение.
Препарат выбора – дексалгин (правовращающий изомер кетопрофена), побочные эффектыкоторого в виде ульцерогенного действия, значительноменее выражены, чем укетопрофена. В первые сутки дексалгин назначается в/в трижды по 50 мг, на следующиесутки его можно назначать в/м трижды по 50 мг, либо перорально трижды по 25 мг.
2. Продолжение эпидуральной анальгезии местными анестетиками.
Если эпидуральная блокада применялась во время операции. Для эпидуральнойанальгезии после операции использовать низкие концентрации местных анестетиковдлительного действия (0,2% раствор ропивакаина или 0,2% раствор бупивакаина).Целесообразно применять методику постояннойинфузии или аутоанальгезии. Болюсноевведение допускается лишь при отсутствии шприцевых дозаторов.
3. При выраженном болевом синдроме (ВАШ>50 мм) добавить сильные опиоиды (в/в, промедол до 20 мг, фентанил до 100 мг).
4. При средней интенсивности боли (ВАШ=30-50 мм) – слабые опиоиды (трамадол, буторфанол).
|
|
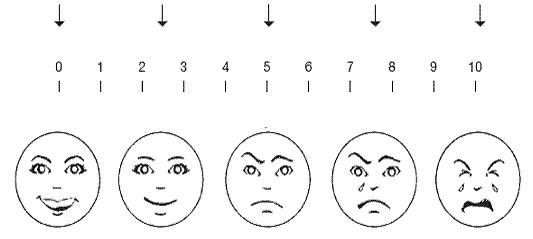
Рисунок 4. Визуально-аналоговая шкала интенсивности боли.
Школа длиной 10 см: 0-1 см – боль отсутствует, 1-3 см – боль можно игнорировать, 3-5 см – мешает деятельности, 5-7 – мешает концентрироваться, 7-9 см мешает основным потребностям, 9-10 см – необходим постельный режим.
е) Энтеральное питание.
Родильницам, перенесшим операцию кесарева сечения в условиях нейроаксиальной анестезии, разрешается прием жидкости сразу же послеокончания операции [A]. Начиная с первого часа после операции, они могутполучать пищу, соответствующую общему столу, за исключением хлеба,овощей и фруктов.
Родильницам, перенесшим операцию кесарева сечения в условиях общейанестезии, разрешается прием жидкости через 2 часа после окончанияоперации. Этой категории родильниц энтеральное питание может бытьназначено через 4-6 часов после операции – бульон; через 24 часа – общийстол.
ж) Профилактика послеоперационных осложнений.
Основными осложнениями в послеоперационном периоде являются:
-
Кровотечение;
-
Гнойно-воспалительные осложнения;
-
Тромбоэмболические осложнения;
Профилактика тромбоэмболических осложнений.
Все женщины должны пройти документальную оценку факторов рискавенозной тромбоэмболии (ВТЭ) (см. приложение к данным клиническим рекомендациям):
-
на ранних сроках беременности или до беременности;
-
при госпитализации по любой причине;
-
повторно непосредственно перед и после операции.
НМГ являются препаратами выбора для послеоперационнойтромбопрофилактики. НМГ являются безопасными при грудномвскармливании.
Противопоказания к назначению НМГ.
-
НМГ следует избегать у женщин с высоким риском кровотечения.
К факторам риска кровотечений при использовании НМГ относятся:
-
Женщины с дородовым или с массивным послеродовымкровотечением;
-
Женщины с повышенным риском кровотечения (например,предлежание плаценты);
-
Женщины с геморрагическими заболеваниями (болезнь фонВиллебранда, гемофилии или приобретенные коагулопатии);
-
Женщины с тромбоцитопенией (количество тромбоцитов <75х109);
-
Острый инсульт в течение последних 4 недель (ишемический или
геморрагический);
-
Тяжелые заболевания почек (скорость клубочковой фильтрации менее30 мл/мин);
-
Тяжелые заболевания печени;
-
Неконтролируемая артериальная гипертензия (артериальное давлениевыше 200 ммрт.ст. систолическое или выше 120 ммрт.ст.диастолическое).
з) Адекватное обследование и наблюдение после операции.
После операции кесарева сечения и до выписки необходимо проводитьдинамическое наблюдение для раннего выявления послеоперационныхосложнений. Осмотр включает в себя:
-
Мониторный контроль в течение 2-х часов (ЭКГ, неинвазивное
измерение АД, пульсоксиметрия) [GPP];
-
Оценка степени боли по шкале ВАШ;
-
Определение АД, пульса, оценка состояния кожных покровов;
-
Оценка перистальтики кишечника;
-
Наружный осмотр для определения размера матки, консистенции,
болезненности;
-
Оценка количества и характера лохий, соответствующие срокуинволюции матки;
-
Определения состояния молочных желез (отсутствие трещин на соскахс признаками нагноения и лактостаза);
-
Оценка состояния послеоперационного шва (признаков воспаления,
отека, инфильтрации, расхождения);
-
Пальпация вен нижних конечностей.
и) Частота акушерского осмотра:
-
Сразу после операции кесарева сечения;
-
Каждые 20-30 минут после операции в течение 2-х часов;
-
Каждые 2-3 часа через 2 часа после операции до 6 часов;
-
После перевода в послеродовое отделение;
-
Один раз в день в послеродовом отделении;
-
При любых жалобах пациентки, гипертермии, обильных кровянистыхвыделениях и т.д.
к) Клинико-лабораторные исследования после операции кесарево
сечение.
После оперативногородоразрешения необходимо проведение следующихисследований:
-
Клинический анализ крови на 3-е сутки;
-
Гемостазиограмма на 3-е сутки только в группе среднего и высокого
риска по тромбоэмболическим осложнениям;
-
Ультразвуковое исследование на 3-4-е сутки после операции;
-
Консультация смежных специалистов: терапевтов, хирургов,неврологов и т.д. только при возникновении показаний.
-
Влагалищное исследование проводится по показаниям;
-
При возникновении осложнений план обследования может меняться.
Ультразвуковое исследование (УЗИ) является эффективным, безопасным инеинвазивным методом оценки состояния матки в послеродовом периоде,однако многие отечественные и зарубежные авторы в своих работахориентируются не на результаты УЗИ, а на клинические и лабораторныепоказатели.
л) Критерии нормального ультразвукового исследования после операциикесарево сечение:
-
Исследование должно производиться на 3-4-е сутки при умереннонаполненном мочевом пузыре;
-
При измерении ширины полости матки максимально допустимоерасширение в верхней и средней трети составляет 1,5 см, в нижнейтрети – 1,8 см;
-
При любой ширине в полости матки не должны визуализироватьсяостатки плацентарной ткани, которая определяется как образованиеповышенной эхогенности округлой формы губчатой структуры сналичием зон васкуляризации;
-
Остатки отторгающейся децидуальной ткани могут визуализироватьсяв норме, интерпретация результатов зависит от количества фрагментов ткани;
-
Наличие газа (гиперэхогенных включений) в полости матки допустимо,однако интерпретация результатов зависит от клинико-лабораторныхданных.
-
При оценке области шва на матке и передней брюшной стенке:
-
не должны визуализироваться инфильтраты;
-
при наличии патологических образований необходимо четкоописывать размер и локализацию, при больших размерах (более 5см) интерпретация результатов зависит от клинико-лабораторныхданных и данных динамического УЗИ;
-
при наличии гиперэхогенных образований в области шванеобходимо уточнять у хирургов наличие гемостатических губок.
-
При оценке области параметрия необходимо оценивать наличие илиотсутствие объемных образований (в т.ч. и забрюшинной локализации)и гематом.
-
Также оценивается количество свободной жидкости в малом тазу и в
брюшной полости.
м) Грудное вскармливание: рекомендовано раннее прикладывание к груди,совместное пребывание матери и ребенка.
н) Критерии перевода в обсервационное отделение:
-
эндометрит;
-
раневая инфекция;
-
тромбофлебит;
-
лохиометра, требующая оперативного вмешательства (вакуум-аспирация);
-
гипертермия более 38°С, измеренная 3-х кратно с интервалом в час.
Температура тела до 38ºС и лейкоцитоз в течение 24 часов послеродоразрешения (в том числе после кесарева сечения) допустимы. Чащевсего причиной является дегидратация, поэтому тактика ведения — обильноепитье, инфузионная терапия (по показаниям). Назначениепротивовоспалительной терапии не показано. Кроме этого, уровень СОЭобладает низкой прогностической ценностью для подтверждения наличияинфекции.
При субфебрильной температуре в послеродовом периоде (до 37,5ºС втечение более 24 часов со 2-х суток послеродового периода при отсутствииклинических признаков эндометрита):
-
контроль температуры тела через 3 часа с записью в истории родов;
-
бак-посев из полости матки;
-
провести дифференциальную диагностику с другими возможными
-
причинами повышения температуры тела.
о) Критерии выписки:
Предпочтительна ранняя выписка при отсутствии гипертермии инеосложненном течении послеоперационного периода [A] (4-5 сутки):
-
размер матки, соответствующий нормальным срокам инволюции по
данным гинекологического осмотра и УЗИ;
-
отсутствие трещин на сосках с признаками нагноения и лактостаза;
-
область швов без признаков воспаления, выписка возможна в нерассасывающимся шовным материалом с последующим удалением шовной нити по месту жительства;
-
отсутствие гипертермии (выше 37.2°С);
-
повышенное количество лейкоцитов в крови обладает низкой прогностической ценностью для подтверждения наличия инфекции.
При выписке всем женщинам проводится консультирование по послеродовому периоду.
ОЦЕНОЧНЫЙ ЛИСТ ДЛЯ АКУШЕРСКИХ ОТДЕЛЕНИЙ
Риск послеоперационных тромбоэмболических осложнений
Ф.И.О.____________________________________________________________
Дата операции___________ Возраст__________ Вес__________ Рост_______
Факторы риска развития тромбозов
|
I. Анамнестические данные |
баллы |
|
Предшествующие рецидивирующие венозные тромбоэмболические осложнения (ВТЭО) |
3 |
|
Предшествующие рецидивирующие ВТЭО, ничем не спровоцированные или связанные с приемом эстрогеов |
3 |
|
Предшествующие спровоцированные ВТЭО |
2 |
|
Семейный тромботический анамнез |
1 |
|
II. Соматические факторы: |
баллы |
|
Возраст более 35 лет |
1 |
|
Курение |
1 |
|
Ожирение ИМТ>30 |
1 |
|
Варикозное расширение вен ног |
1 |
|
Соматические заболевания (артериальная гипертензия, нефротический синдром, злокачественные заболевания, сахарный диабет І типа, инфекционно-воспалительные заболевания в активной фазе, СКВ, заболевания легких и сердца, серповидно-клеточная анемия) |
2 |
|
III. Акушерско-гинекологические осложнения: |
|
|
Роды в анамнезе ≥3 |
1 |
|
Многоплодная беременность |
1 |
|
Дегидратация |
1 |
|
Затяжные роды (> 24 часов) |
1 |
|
Полостные или ротационные щипцы |
1 |
|
Экстренное кесарево сечение |
1 |
|
Длительная иммобилизация (более 4 суток) |
1 |
|
Хирургические вмешательства при беременности или в послеродовом периоде |
2 |
|
Послеродовое кровотечение > 1 литра, требующие гемотрансфузии |
1 |
|
Преэклампсия |
1 |
|
Тяжёлая форма преэклампсии, внутриутробная гибель плода во время данной беременности |
2 |
|
IV. Тромбофилии(гомозиготная мутация фактора V Leiden, протромбина G 20210A, антифосфолипидный синдром, дефицит АТIII, протеина S и C) |
3 |
|
ИТОГО |
|
Низкий фактор риска развития ВТЭО (0-1 балл) – эластическая компрессия нижних конечностей.
Средний (2 баллов) – перемежающаяся пневмокомпрессия (ППК), низкомолекулярные гепарины (НМГ) в течение 6-7 дней.
Высокий (более 3 баллов и > баллов) – ППК, НМГ (в течение 6 недель после родов).
Назначенная профилактика:
|
□ Ранняя активизация □ Эластическая компрессия нижних конечностей □ ППК |
□ НМГ_______в дозе_____ дней____ □ НФГ _______в дозе_____дней_____ □ Варфарин |