
- •Сестринский процесс при ревматизме
- •2) Фибриноидные изменения; 3) образование ревматических гранулем; 4) склерозирование гранулемы с нарушением целости окружающих тканей, что может привести к деформации клапанов сердца.
- •Сестринский процесс при ревматических заболеваниях сердца
- •I этап. Сестринское обследование
- •Сестринский процесс при пороках сердца
- •Приобретенные пороки сердца
- •Сестринский процесс при гипертонической болезни
- •Определение степени риска
- •Сестринский процесс при атеросклерозе
- •Сестринский процесс при ишемической болезни сердца
- •Сестринский процесс при стенокардии
- •Сестринский процесс при инфаркте миокарда (им)
- •Сестринский процесс при ишемической болезни сердца
- •I этап. Сестринской обследование
- •Коллапс
- •Iстадия — начальная. Жалобы на быструю утомляемость, небольшую одышку, сердцебиение при выполнении обычной физической нагрузки. При обследовании — легкий акроцианоз, пастозность голеней к концу дня.
- •III стадия — конечная, дистрофическая. Общее состояние тяжелое. Резко выражена одышка в покое. Отечно-
- •Сестринский процесс при хронической сердечной недостаточности
Сестринский процесс при инфаркте миокарда (им)
Острый инфаркт миокарда — заболевание, которое обусловливается развитием одного или нескольких очагов ишемического некроза в сердечной мышце в результате нарушения коронарного кровообращения, возникающего вследствие сужения сосудов атеросклеротическои бляшкой или тромбоза коронарной артерии.
Классическое описание инфаркта миокарда было дано В. П. Образцовым и Н. Д. Стражеско в 1909 г.
Этиология.
В 95% этиологическим фактором ИМ является атеросклероз коронарных артерий, в развитии которого играют роль факторы риска ИБС (пол, возраст, артериальная гипертензия. Сахарный диабет, ожирение, курение, гиподинамия и др.)
Реже причиной может быть спазм коронарных артерий без признаков атеросклероза или воспалительные изменения коронарных сосудов ревматической этиологии, сосудистые поражения.
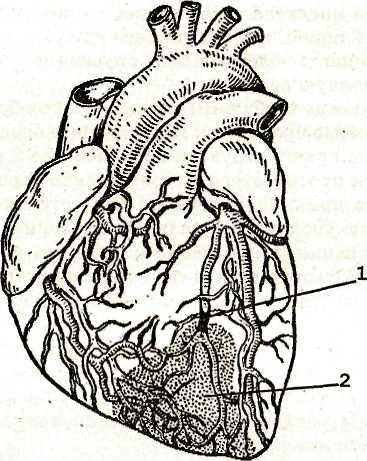
Рис. 35. Инфаркт миокарда. Черным показана закупорка (тромбоз) артерий (1); зона некроза заштрихована (2)
Инфаркт миокарда может располагаться на любой стенке левого желудочка, а также в межжелудочковой перегородке. Инфаркты предсердий и правого желудочка встречаются редко.
При инфаркте миокарда обескровленный участок подвергается некрозу. В дальнейшем погибшие участки замещаются соединительной тканью, и образуется плотный рубец.
Различают крупноочаговый и мелкоочаговый инфаркт миокарда. Поражающий некрозом всю толщину стенки желудочка инфаркт называется трансмуральным.
Клиническая картина. Основной симптом инфаркта миокарда — внезапно возникающая резкая боль в
области сердца или за грудиной, которая может иррадии-ровать в левое плечо, левую лопатку. Боль продолжительная, не купирующаяся нитроглицерином. Пациент возбужден, недооценивает тяжесть своего состояния, иногда испытывает страх смерти. На лице у него выступает холодный пот, отмечается бледность кожных покровов.
Важным признаком инфаркта миокарда является острая сердечно-сосудистая недостаточность: резкая слабость, учащение сердцебиения, понижение артериального давления, нитевидный пульс. При аускультации выявляется глухость тонов сердца, аритмия.
Инфаркт миокарда, как правило, сопровождается повышением температуры тела, она может быть высокой или субфебрильной. Повышение температуры связано с поступлением в кровь продуктов распада из очага некроза. У лиц старческого возраста температура тела может не изменяться. В крови отмечаются лейкоцитоз, увеличение СОЭ.
Одним из важных клинических симптомов инфаркта миокарда является шум трения перикарда, который обнаруживается при аускультации. Шум трения отмечается при инфаркте миокарда передней стенки левого желудочка сердца, при котором развивается реактивный перикардит (этот признак не постоянен).
Окончательно установить диагноз позволяет электрокардиографическое исследование. При наличии некроза в миокарде появляется патологический зубец Q, зубец Т становится отрицательным, сегмент ST выше изолинии.
В течении инфаркта миокарда выделяются периоды: прединфарктный (нестабильная стенокардия), острейший, острый, подострый (период рубцевания) и постинфарктный. Кроме того, инфаркт миокарда может быть рецидивирующий, когда развивается новый участок некроза на фоне еще протекающего (не зарубцевавшегося) первого. Повторный инфаркт миокарда возникает после зарубцевавшегося первого. После первого инфаркта миокарда у пациентов остается склонность к повторному, поэтому так важна профилактика повторных инфарктов миокарда.
Описанный выше вариант течения инфаркта миокарда является типичным (ангинозным), но он наблюдается не у всех пациентов. Могут быть атипичные варианты: периферический и безболевой.
Периферический вариант включает в себя: гортанно-глоточный (боль типа ангины), верхнепозвоночный (боль в спине), нижнечелюстной (боль в нижней челюсти, в зубе).
Безболевые варианты: 1) абдоминальный (локализация боли в эпигастральной области, возможна диарея); 2) астматический — отек легких вследствие слабости левого желудочка (кашель с отделением пенистой мокроты, удушье, обилие влажных хрипов в легких); 3) коллаптоидный (шок без боли — резкая слабость); 4) аритмический; 5) цереб-ральный (резкая головная боль, возможна потеря сознания); 6) малосимптомный; 7) отечный и др.
Осложнения инфаркта миокарда. В остром периоде (первые 10 дней) могут возникнуть осложнения: кардио-генный шок (слабость, нитевидный пульс, АД менее 80/50 мм рт. ст.), острая сердечно-сосудистая недостаточность (отек легких), аритмии — нарушения ритма и проводимости (экстрасистолия, пароксизмальная тахикардия, мерцание предсердий, блокады), которые встречаются в 75— 100 % случаев и часто бывают причиной смерти.
Реже бывают разрыв сердечной мышцы с гемотампона-дой сердца, парез желудка, кишечника, желудочно-кишечное кровотечение, психические расстройства.
В постинфарктный период формируется хроническая аневризма, постинфарктный аутоиммунный синдром Дрес-слера, после перенесенного обширного трансмурального инфаркта возможно образование постинфарктного кардиосклероза и хронической недостаточности кровообращения (одышка, отеки).
Лечение. На догоспитальном этапе важно провести неотложные и реанимационные мероприятия, купировать боль, ликвидировать тяжелые нарушения ритма, острой недостаточности кровообращения, правильно транспортировать пациента в стационар.
В острый период предписывают строгий постельный режим, назначают диету с исключением продуктов, способствующих метеоризму. В это время пациенту можно придавать пассивное положение полусидя, приподнимая головной конец кровати. Довольно рано можно назначать лечебную гимнастику. Очень важно вселить уверенность в
положительном исходе болезни, в чем немаловажная роль принадлежит медицинской сестре.
Во всех случаях при инфаркте миокарда в первую очередь ликвидируют болевой приступ, проводят борьбу с острой сердечно-сосудистой недостаточностью. Болевой приступ купируют препаратами группы опиатов: промедола — 1—2 мл 1-2% раствора с изотоническим раствором натрия хлорида в/в. Для усиления анальгетических свойств его вводят вместе с препаратами, потенцирующими его действие (1 мл 2,5% раствора аминазина; антигистаминные препараты: 1 мл 1% раствора димедрола или 2 мл 2% раствора супрастина; анальгетики: 2 мл 50% раствора анальгина). Растворы вводятся изолированно, не в смеси. Если АД не меннее 100/60 мм рт. ст., начать помощь надо с сублингвального приема нитроглицерина 1—2 таблетки, каждые 2—3 минуты до уменьшения боли. В стационаре нитроглицерин вводится внутривенно капельно.
Для купирования болевого приступа применяют метод нейролептанальгезии. Этот метод представляет собой общую анастезию, достигаемую при внутривенном введении сильного анальгетика фентанила и нейролептика дроперидола.
В первые дни заболевания желательно давать больным кислород со скоростью 2—6 л в мин., так как артериальная гипоксемия выражена почти во всех случаях.
С целью повышения артериального давления вводят мезатон, кофеин, кордиамин, преднизолон. При резком понижении артериального давления внутривенно капельно вводят адреналин, норадреналин.
На раннем этапе применяют антикоагулянты и фибринолитические препараты. Такими средствами являются фибринолизин, гепарин. При назначении гепарина определяется время свертывания крови, а при назначении антикоагулянтов непрямого действия — протромбиновый индекс. С 3-го дня назначают антиагрегантные препараты: ацетилсалициловую кислоту, курантил.
При необходимости проводят антиаритмическую терапию. Наиболее опасными нарушениями считаются желудочковая экстрасистолия и пароксизмальная тахикардия. Для их лечения используют лидокаин и новокаинамид.
При внезапной остановке сердца пациенту проводят искусственную вентиляцию легких методом «рот в рот» и непрямой массаж сердца или дефибрилляцию сердца и внутрисердечное введение адреналина.
Во всех случаях инфаркта миокарда пациенты должны быть госпитализированы в специализированные кардиологические отделения или блоки интенсивной терапии и реанимации для проведения патогенетического и симптоматического лечения.
Возможные проблемы пациента:
• интенсивная боль в сердце;
• общая слабость;
• лихорадка;
• артериальная гипотензия (шок);
• чувство неудобства при вынужденном ограничении двигательного режима;
• дефицит информации о заболевании;
• страх инвалидизации.
В планировании ухода используются модели В. Хендерсон, Д. Орэм, М. Аллен.
Большое значение в лечении пациента с острым инфарктом миокарда имеет сестринский процесс и сестринское вмешательство. Медсестра оценивает общее состояние пациента, следит за показателями температуры, пульса, АД, обеспечивает его физиологические отправления, не нарушая строгий постельный режим. Медсестра по назначению врача расширяет двигательный режим, следит за состоянием кожи, постели, за проведением ЛФК, проветриванием палаты и строго выполняет назначения врача — подает кислород для ингаляций, вводит лекарственные средства.
Реабилитация пациентов с инфарктом миокарда является частью программы лечебных мероприятий. Реабилитация — это комплекс мероприятий (медицинских, физических, психологических, социальных), направленных на сохранение жизни и восстановление трудоспособности пациентов.
На догоспитальном этапе проводится борьба с шоком, аритмиями и начинается психологическая подготовка пациента к уверенности в благоприятном исходе при соблюдении всех назначений, особенно по режиму.
На госпитальном этапе продолжается борьба за сохранение жизни, раннее расширение двигательного режима в соответствии с общим состоянием пациента. Иногда с 3-го дня разрешают повороты на бок и т.д. Делается это для профилактики атрофии миокарда и развития сердечной недостаточности. Продолжается психологическая подготовка пациента.
Санаторный этап — пациенты из стационара переводятся в кардиологический санаторий местного типа, где проводится физическая реабилитация.
Диспансерный, или поликлинический, этап — решаются вопросы трудоустройства, пенсионного обеспечения и меры вторичной профилактики инфаркта миокарда. На этом этапе пациенты пребывают пожизненно.
