
МОЧЕПОЛОВОЙ АППАРАТ
.docМОЧЕПОЛОВОЙ АППАРАТ
Мочеполовой аппарат, у человека объединяет мочевые органы, включающие мочеобразующие и мочевыводящие, мужские и женские половые органы. Мочевые и половые органы объединены общностью развития, имеют тесные анатомические и функциональные взаимоотношения. Так, выводные протоки половых путей у мужчин впадают в мужской мочеиспускательный канал, у женщин открываются в преддверие влагалища.
МОЧЕВЫЕ ОРГАНЫ
Мочевые органы, представлены:
-
органами, продуцирующими мочу (почки),
-
отводящими мочу из почек (почечные чашки, лоханка, мочеточники),
-
служащими для скопления мочи (мочевой пузырь) и
-
выведения ее из организма (мочеиспускательный канал).
ПОЧКА
Почка, парный орган, образующий и выводящий мочу. Почка имеет бобовидную форму, темно-красный цвет, плотную консистенцию. Размеры почки у взрослого человека следующие: длина 10—12 см, ширина 5—6 см и толщина 4 см. Масса почки колеблется от 120 до 200 г. Поверхность почки у взрослого человека гладкая.
У почки выделяют две поверхности (переднюю поверхность, заднюю поверхность), два конца – полюса (верхний конец (полюс), нижний полюс), два края: латеральный край, медиальный край.
На медиальном крае имеется углубление, ограниченное передней и задней поверхностями почки, — почечные ворота. В почечные ворота вступают почечная артерия и нервы, выходят мочеточник, почечная вена, лимфатические сосуды. Указанные образования объединяют в так называемую почечную ножку. Почечные ворота переходят в обширное углубление, вдающееся в вещество почки и называемое почечной пазухой.
В почечной пазухе находятся малые и большие почечные чашки, почечная лоханка, кровеносные и лимфатические сосуды, нервы и жировая ткань.
 Топография
почек. Почки
расположены
в поясничной области по обе стороны от
позвоночного
столба, на задней брюшной стенке
забрюшинно
(ретроперитонеально).
Топография
почек. Почки
расположены
в поясничной области по обе стороны от
позвоночного
столба, на задней брюшной стенке
забрюшинно
(ретроперитонеально).
Нормальное топографическое расположение почек обеспечивается ее фиксирующим аппаратом, к которому относятся:
-
почечное ложе,
-
почечная ножка,
-
оболочки почки
-
почечная фасция
-
внутрибрюшное давление, поддерживаемое сокращением мышц брюшного пресса.

Рис. 72. Фронтальный разрез почки (а) и проекция почечных сегментов на поверхности почки (б), а: 1 — cortex renis; 2 — medulla renis; 3 — papillae renales; 4 — columna renalis; 5 — basis pyramidis; 6 — area cribrosa; 7 — calyces renales minores; 8 — pars radiata; 9 — pars convoluta; 10 — capsula fibrosa; 11 — ureter; 12 — calyx renalis major; 13 — pelvis renalis; 14 — v. renalis; 15 — a. renalis; 6: I — передняя поверхность; II — латеральный край почки; III — задняя поверхность; 1 — seg. superius; 2 — seg. anterius superius; 3 — seg. anterius inferius; 4 — seg. inferius; 5 — seg. posterius.
Оболочки почки. Почка имеет несколько оболочек (см. рис. 76). Почка покрыта тонкой пластинкой — фиброзной капсулой, которая может быть легко отделена от вещества почки. Кнаружи от фиброзной капсулы располагается значительной толщины жировая капсула, проникающая через почечные ворота в почечную пазуху. При быстром уменьшении толщины жировой капсулы почка может стать подвижной (блуждающая почка).
Кнаружи от жировой капсулы почка охватывается спереди и сзади почечной фасцией. Строение почки. Вещество почки на разрезе неоднородно (рис. 72). Оно состоит из поверхностного слоя толщиной от 0,4 до 0,7 см и глубокого слоя, представленного участками, имеющими форму пирамид, толщиной от 2 до 2,5 см.
Поверхностный слой образует корковое вещество почки желтовато-красного цвета, а глубокий слой представляет собой мозговое вещество почки голубовато-красного цвета.
Корковое вещество почки, не только формирует ее поверхностный слой, но и проникает между участками мозгового вещества почки, образуя так называемые почечные столбы. Корковое вещество почки не гомогенно, а состоит из чередующихся светлых и темных участков. Светлые участки имеют конусовидную форму и являются как бы лучами, отходящими от мозгового вещества почки в корковое. Они составляют лучистую часть (мозговые лучи), в которой располагаются прямые почечные канальцы, продолжающиеся в мозговое вещество почки, и начальные отделы собирательных почечных трубочек.
Темные участки коркового вещества почки получили название свернутой части. В них находятся почечные тельца и извитые почечных канальцев.
Мозговое вещество почки, имеет на срезе вид отдельных треугольной формы участков, отграниченных друг от друга почечными столбами. Эти участки получили название почечных пирамид, которых насчитывается в почке от 10 до 15. Каждая почечная пирамида имеет основание, обращенное к корковому веществу, и верхушку в виде почечного сосочка, направленного в сторону почечной пазухи. Почечная пирамида состоит из прямых канальцев, образующих петлю нефрона, и из проходящих через мозговое вещество собирательных почечных трубочек, которые постепенно сливаются друг с другом и образуют в области почечного сосочка 15—20 коротких сосочковых протоков. Сосочковые протоки открываются на поверхности сосочка сосочковыми отверстиями.

 Особенности
строения почки и ее кровеносных
сосудов позволяют подразделить
вещество почки на 5 сегментов: Каждый
сегмент объединяет в себе 2—3 почечные
доли.
Особенности
строения почки и ее кровеносных
сосудов позволяют подразделить
вещество почки на 5 сегментов: Каждый
сегмент объединяет в себе 2—3 почечные
доли.
Одна почечная доля, включает
-
почечную пирамиду
-
с прилежащим к ней корковым веществом почки
почечная доля ограничена междолевыми артериями и венами, залегающими в почечных столбах. Каждая почечная доля в корковом веществе включает до 600 корковых долек. Корковая долька состоит из одной лучистой части окруженной свернутой частью и ограничена соседними междольковыми артериями и венами.
Структурно-функциональной единицей почки является нефрон.
Нефрон состоит из двух частей: почечного тельца (маль-пигиево) и канальцев нефрона.
Почечное тельце в свою очередь состоит из капиллярного клубочка и окружающей его капсулы клубочка (Шумлянского — Боумена). Капсула клубочка имеет форму двустенного бокала, которая охватывает капиллярный клубочек почечного тельца.
Полость капсулы клубочка продолжается в канальцы нефрона. Каналец нефрона начинается от капсулы клубочка и заканчивается впадением в собирательную трубочку.
В канальце нефрона выделяют следующие части:
-
проксимальную часть канальца нефрона(извитая трубочка)
-
За ним следует петля нефрона (петля Генле).
-
дистальная часть канальца нефрона, впадающую в собирательную трубочку
Собирательные трубочки продолжаются в сосочковые протоки.
На всем протяжении нефрон окружен подходящими и прилегающими к нему кровеносными капиллярами. Около 80% нефронов расположены в толще коркового вещества почки. У остальных нефронов (примерно 20%) клубочек прилежит к мозговому веществу, а петля с ее нисходящей и восходящей частью (прямые канальцы) находятся в мозговом веществе. Такие нефроны называются юкстамедуллярными.
В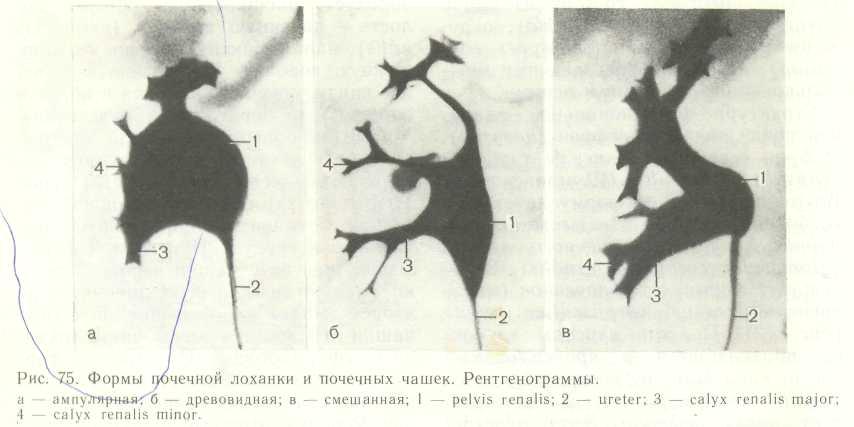 почке имеется более миллиона нефронов.
Длина канальцев одного нефрона
колеблется от 20 до 50 мм, общая
длина всех нефронов в двух почках
составляет около 100 км.
почке имеется более миллиона нефронов.
Длина канальцев одного нефрона
колеблется от 20 до 50 мм, общая
длина всех нефронов в двух почках
составляет около 100 км.
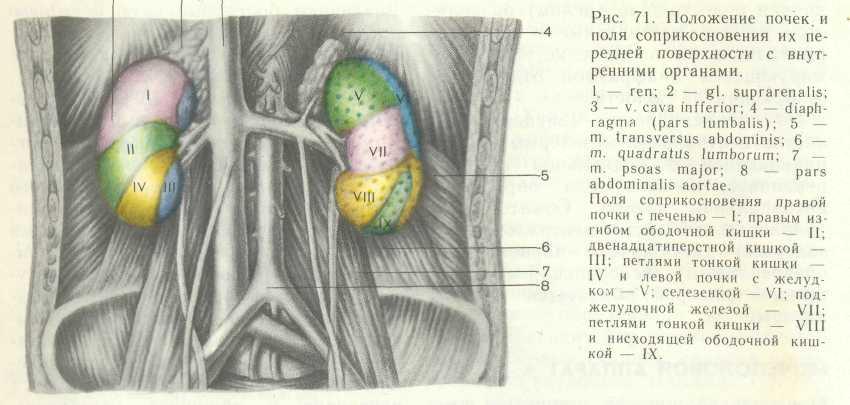
Каждый почечный сосочек на верхушке пирамиды охватывается воронкообразной формой малой почечной чашкой Иногда в одну малую почечную чашку обращены 2—3 почечных сосочка. Из соединения 2—3 малых почечных чашек образуется большая почечная чашка. Слияние друг с другом 2—3 больших почечных чашек образует расширенную общую полость — почечную лоханку, напоминающую по форме уплощенную воронку. Постепенно суживаясь книзу, почечная лоханка в области ворот почки переходит в мочеточник. Малые и большие почечные чашки, почечная лоханка и мочеточник составляют мочевыводящие пути почки.
Стенки лоханки больших и малых почечных чашек имеют одинаковое строение. В их стенках различают слизистую, мышечную и наружную адвентициальную оболочки. В стенках малых почечных чашек, в области их свода (начальной части), гладкомы-шечные клетки образуют кольцеобразный слой — сжиматель свода. К этому участку стенки малых почечных чашек близко прилежат нервные волокна, кровеносные и лимфатические сосуды. Все это и составляет форникальный аппарат почки, роль которого заключается в регулировании количества мочи выводимой из почечных канальцев в малые почечные чашки, и создании препятствия обратному току мочи, в регулировании внутрилоханочного давления и водного баланса организма
Сосуды почки. Кровеносное русло почек представлено артериальными и венозными сосудами и капиллярами (рис. 76), по которым в течение суток проходит от 1500 до 1800 л крови.
Кровь в почку поступает по почечной артерии (ветвь брюшной части аорты), которая в воротах почки делится на переднюю и заднюю ветви. В почечной пазухе передняя и задняя ветви почечной артерии проходят впереди и позади почечной лоханки и делятся на сегментарные артерии.
С егментарные
артерии
почки ветвятся на междолевые
артерии.
Междолевые артерии идут
между соседними почечными пирамидами.
На границе мозгового и коркового
вещества почки междолевые артерии
ветвятся, образуют дуговые
артерии,
располагающиеся
над основаниями почечных пирамид,
на границе коркового и мозгового
вещества. От дуговых
артерий
в
корковое вещество отходят многочисленные
междольковые
артерии,
дающие
начало приносящим
клубочковым артериолам.
Каждая
приносящая клубочковая артериола
(приносящий
сосуд),
распадается на капилляры которые
образуют клубочек
состоящий
из петель кровеносных капилляров.
Из клубочка выходит
выносящая
клубочковая артериола (выносящий
сосуд]
по диаметру меньшая,
чем приносящая артериола. Выйдя
из клубочка, выносящая клубочковая
артериола распадается на капилляры,
которые оплетают почечные
канальцы, образуя капиллярную сеть
коркового и мозгового почки.
Такое разветвление приносящего
артериального сосуда на капилляры
клубочка и образование из капилляров
вновь выносящего артериального сосуда
(а не венозного) получило название
чудесной
ceти.
егментарные
артерии
почки ветвятся на междолевые
артерии.
Междолевые артерии идут
между соседними почечными пирамидами.
На границе мозгового и коркового
вещества почки междолевые артерии
ветвятся, образуют дуговые
артерии,
располагающиеся
над основаниями почечных пирамид,
на границе коркового и мозгового
вещества. От дуговых
артерий
в
корковое вещество отходят многочисленные
междольковые
артерии,
дающие
начало приносящим
клубочковым артериолам.
Каждая
приносящая клубочковая артериола
(приносящий
сосуд),
распадается на капилляры которые
образуют клубочек
состоящий
из петель кровеносных капилляров.
Из клубочка выходит
выносящая
клубочковая артериола (выносящий
сосуд]
по диаметру меньшая,
чем приносящая артериола. Выйдя
из клубочка, выносящая клубочковая
артериола распадается на капилляры,
которые оплетают почечные
канальцы, образуя капиллярную сеть
коркового и мозгового почки.
Такое разветвление приносящего
артериального сосуда на капилляры
клубочка и образование из капилляров
вновь выносящего артериального сосуда
(а не венозного) получило название
чудесной
ceти.
Рис. 76. Схема конструкции почки (взаимоотношения кровеносных и лимфатических сосудов почки).
1 — лимфатические сосуды в фиброзной капсуле; 2 — лимфатические капилляры в свернутой (извитой) части; 3 — лимфатические капилляры в мозговом веществе; 4 — звездчатая венула; 5 — серозная оболочка и ее лимфатические сосуды; 6 — почечная фасция и ее лимфатические сосуды; 7 - жировая капсула и её лимфатические сосуды; 8 — кровеносные и лимфатические сосуды и их отношения с нефронами и канальцами в корковом и мозговом веществах почки; 9 — кровеносные и лимфатические сосуды мочеточника; 10 -почечная артерия; 11 — почечная вена; 12 — регионарный лимфатический узел и впадающие в него лимфатические сосуды; 13 — междольковая вена; 14 — дуговые артерия и вена.
МОЧЕТОЧНИК
М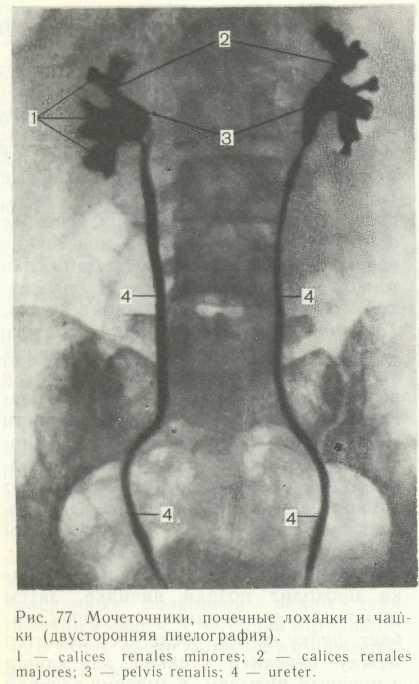 очеточник,
—
парный орган, начинается
из почечной
лоханки и заканчивается впадением
в мочевой пузырь. Функция мочеточника
заключается в выведении мочи
из почки в мочевой пузырь. Мочеточник
имеет форму трубки длиной
30—35 см и шириной до 8 мм. Ширина
его
просвета составляет 3—4 мм. Мочеточник
лежит забрюшинно (ретро-перитонеально).
В мочеточнике различают
следующие части: брюшную, тазовую
и внутристеночную.
очеточник,
—
парный орган, начинается
из почечной
лоханки и заканчивается впадением
в мочевой пузырь. Функция мочеточника
заключается в выведении мочи
из почки в мочевой пузырь. Мочеточник
имеет форму трубки длиной
30—35 см и шириной до 8 мм. Ширина
его
просвета составляет 3—4 мм. Мочеточник
лежит забрюшинно (ретро-перитонеально).
В мочеточнике различают
следующие части: брюшную, тазовую
и внутристеночную.
Стенка мочеточника состоит из 3 оболочек. Внутренняя слизистая оболочка, образует продольные складки. Средняя — мышечная оболочка, в верхней части мочеточника состоит из 2 слоев — продольного и циркулярного, а в нижней — из 3 слоев: внутреннего и наружного — продольных и среднего — циркулярного. Снаружи мочеточник имеет адвентициальную оболочку.
МОЧЕВОЙ ПУЗЫРЬ
Мочевой пузырь, непарный полый орган (рис. 78), выполняющий функцию резервуара для мочи. Моча из пузыря выводится наружу через мочеиспускательный канал.
Ф орма
мочевого пузыря и размеры изменяются
по мере наполнения его мочой.
Наполненный пузырь имеет округлую
форму. Емкость мочевого пузыря
у взрослого человека в среднем
равна 250—500 мл.
орма
мочевого пузыря и размеры изменяются
по мере наполнения его мочой.
Наполненный пузырь имеет округлую
форму. Емкость мочевого пузыря
у взрослого человека в среднем
равна 250—500 мл.
В мочевом пузыре выделяют перед-неверхнюю часть, которая обращена к передней брюшной стенке, верхушку пузыря. От верхушки пузыря к пупку идет фиброзный тяж — срединная пупочная связка, остаток зародышевого мочевого протока. Без выраженной границы верхушка пузыря переходит в расширяющуюся часть — тело пузыря. Продолжаясь кзади и вниз, тело пузыря переходит в дно пузыря. Нижняя часть мочевого пузыря воронкообразно сужается и переходит в мочеиспускательный канал. Эта часть получает название шейки пузыря.
В нижнем отделе шейки пузыря находится внутреннее отверстие мочеиспускательного канала.
Топография мочевого пузыря. Мочевой пузырь расположен в полости малого таза и лежит позади лобкового симфиза. Своей Передней поверхностью он обращен к лобковому симфизу, от которого отграничен слоем рыхлой клетчатки, залегающей в позадилобко-вом пространстве. При наполнении мочевого пузыря мочой его верхушка выступает над лобковым симфизом и соприкасается с передней брюшной стенкой. Задняя поверхность мочевого пузыря у мужчин пpилeжит к прямой кишке, семенным пузырькам и ампулам семявьносящих протоков, а дно — к предстательной железе (рис. 79). У женщин задняя поверхность мочевого пузыря соприкасается с передней
пузырь укреплен также мышечными пучками, образующими лобково-пузыр
Рис. 78. Мочевой пузырь, предстательная часть мужского мочеиспускательного канала и предстательная железа (в разрезе). 1 — lig. umbilicale medianum; 2 — tun. muscularis (stratum longitudinale extertium); 3 — tun. muscu-laris (stratum circulare); 4 — tun. mucosa; 5 — trigonum vesicae; 6 — uvula vesicae; 7 — parenchyma glandularis; 8 — crista urethralis; 9 — prosta-ta; 10 — pars membranacea; 11 — ductuli prosta-tici (отверстия); 12 — utriculus prostaticus; 13 — . ductus ejaculatorius (отверстие); 14 — colliculus seminalis; 15 — pars prostatica; 16 — ostium urethrae internum; 17 — ostium ureteris.
Строение мочевого пузыря. Стенка мочевого пузыря (у мужчин и женщин) состоит из слизистой оболочки, подслизистой основы, мышечной оболочки и отчасти серозной оболочки. Там, где серозная оболочка отсутствует, наружной оболочкой мочевого пузыря служит адвентиция. У наполненного мочой пузыря стенки растянуты, тонкие (2—3 мм). После опорожнения пузырь уменьшается в размерах, его стенка сокращается и достигает в толщину 12—15 мм. Слизистая оболочка, tunica mucosa, выстилает изнутри мочевой пузырь и при опорожненном пузыре образует складки. При наполнении пузыря мочой складки слизистой оболочки полностью расправляются. Слизистая оболочка имеет розоватый цвет, подвижна, легко собирается в складки, за исключением небольшого участка в области дна пузыря где слизистая оболочка плотно сращена с мышечной оболочкой. В передней части дна мочевого пузыря на слизистой оболочке имеется внутреннее отверстие мочеиспускательного канала, а на концах задней границы мочепузырного треугольника находятся два мочеточниковых отверстия.
Подслизистая основа, tela submuco-sa, хорошо развита в стенке мочевого пузыря. Благодаря ей слизистая оболочка может собираться в складки. В области мочепузырного треугольника подслизистая основа отсутствует. Кнаружи от нее в стенке мочевого пузыря находится мышечная оболочка, состоящая из 3 нечетко отграниченных слоев, образованных неисчерченной (гладкой) мышечной тканью. Наружный и внутренний слои имеют продольное направление, а средний, наиболее развитый, — циркулярное. В области шейки мочевого пузыря и внутреннего отверстия мочеиспускательного канала средний циркулярный слой выражен наиболее хорошо. У начала мочеиспускательного канала этот слой образует сжиматель мочевого пузыря (m. sphincter vesicae). Мышечная оболочка мочевого пузыря при ее сокращении (и одновременном раскрытии сжима-теля) уменьшает объем органа и изгоняет мочу наружу через мочеиспускательный канал. В связи с этой функцией мышечной оболочки мочевого пузыря ее называют мышцей, выталкивающей мочу (m. detrusor vesicae) .

Рис. 79. Внутренние и наружные мужские половые органы (схема).
1 -- vesica urinaria; 2 -- vesiculae (glandulae) seminales (на правой стороне в разрезе); 3 — ductus ejaculatorius; 4 pars membranacea urethrae;
5 — crus penis; 6 — bulbus penis; 7 — ductus deferens; 8 — corpus spongiosum penis; 9 — corpora cavernosa penis; 10 — epididymis; 11 — ductuli efferentes testis; 12 — rete testis; 13 — tubuli seminiferi recti; 14 — tubuli seminiieri contorti; 15 — tun. albuginea; 16 — ductulus aberrans inferior; 17 — glans penis; 18 — gl. bulbourethrales; 19 -prostata; 20 — ampulla ductus defferentis; 21 -ureter.
