
- •1. Особенности переломов костей у детей. Переломы по типу «зеленой ветки», поднадкостничные переломы, эпифизеолизы, остеоэпифизеолизы, апофизеолизы.
- •2. Основные принципы классификации переломов у детей, их практическое значение. Первая помощь при переломах. Способы временной иммобилизации и их основные принципы.
- •3. Клиника и диагностика переломов костей в детском возрасте. Абсолютные и относительные клинические симптомы переломов. Значение рентгенологического метода исследования и его основные принципы.
- •4. Основные методы лечения переломов в детском возрасте.
- •5. Родовые повреждения скелета. Переломы ключицы. Акушерский парез верхней конечности. Клиника, диагностика, лечение.
- •Перелом ключицы:
- •Акушерский парез верхней конечности:
- •6. Родовые повреждения плечевой и бедренной костей. Клиника, диагностика, лечение. Переломы плечевой кости:
- •Травматические эпифизеолизы плечевой кости:
- •Переломы бедренной кости:
- •7. Кефалогематома. Клиника, диагностика, лечение. Возможные осложнения, их профилактика и коррекция.
- •8. Врожденная мышечная кривошея. Клиника, диагностика, методы лечения.
- •9. Родовые травмы шейного отдела позвоночника. Механизмы. Клиника, диагностика, принципы ортопедической коррекции.
- •1. Принцип ранней и точной диагностики
- •2. Принцип иммобилизации (создания покоя)
- •3. Принцип комплексности и этапности
- •4. Принцип динамического наблюдения и контроля
- •5. Принцип "Не навреди" (Максимальной осторожности)
- •6. Принцип активного участия родителей
- •10. Переломы ключицы у детей. Механизм травмы, клиника, диагностика, лечение. Показания к оперативному лечению переломов ключицы.
- •Переломы ключицы группы 15.1
- •Т.О. Это сочетание Относительных и Абсолютных (кпд) признаков перелома.
- •11. Переломы проксимального отдела плечевой кости – переломы хирургической шейки плеча. Классификация в зависимости от вида смещения костных отломков. Клиника, диагностика, лечение.
- •13. Диафизарные переломы плечевой кости. Механизм травмы. Клиника, диагностика, принципы лечения, возможные осложнения.
- •14. Диафизарные переломы костей предплечья – монооссальные и полиоссальные. Клиника, диагностика, принципы лечения.
- •Монооссальные переломы: переломы локтевой кости
- •Переломы лучевой кости
- •Полиоссальные переломы:
- •15. Переломы дистального отдела костей предплечья – эпифизеолизы и остеоэпифизеолизы лучевой и локтевой костей. Механизм травмы. Клиника, диагностика, принципы лечения.
- •Эпифизеолиз дистального конца лучевой кости
- •Повреждения Монтеджа
- •Повреждение Галеацци
- •Чем ниже перелом, тем меньше отклонение центрального отломка кнаружи и кпереди.
- •Выбор метода консервативного лечения зависит главным образом от возраста ребенка и характера перелома:
- •1. Прямой механизм травмы
- •2. Непрямой механизм травмы
- •Повреждения мочевого пузыря и уретры:
- •По глубине (1960 г.):
- •По глубине (мкб-10):
- •Прибывший на место происшествия персонал скорой медицинской помощи должен последовательно выполнить следующие мероприятия:
- •I. Ожоговый шок;
- •II. Ожоговая токсемия;
- •III. Ожоговая септикотоксемия.
- •I. Ожоговый шок;
- •II. Ожоговая токсемия;
- •III. Ожоговая септикотоксемия.
- •Консервативные методы лечения:
- •Хирургические методы лечения (преимущественно при глубоких ожогах):
- •Нарушение ползания:
- •Укорочение конечности
- •Асимметрия ягодичных и бедренных складок
- •Наружная ротация ноги
- •1. Ранний возраст (до 3 лет) – Фундамент осанки:
- •2. Дошкольный возраст (3–7 лет) – Формирование привычек:
- •3. Младший школьный возраст (7–12 лет) – Критический период:
- •4. Подростковый возраст (12–18 лет) – Стабилизация и коррекция:
- •II. Нейромышечные
- •III. Врожденные
- •1. Инфантильный идиопатический сколиоз (от 0 до 3 лет)
- •2. Ювенильный идиопатический сколиоз (от 4 до 10 лет)
- •3. Подростковый идиопатический сколиоз (от 10 лет до окончания роста скелета)
- •I. Остеохондропатии эпифизарных концов трубчатых костей:
- •III. Остеохондропатии апофизов:
- •IV. Частичные клиновидные остеохондропатии суставных поверхностей:
- •5. Сцинтиграфия костей (Остеосцинтиграфия):
- •6. Лабораторная диагностика:
- •7. Диагностическая артроскопия
- •«ПеРвый Келлер — пеРвая косточка»
- •1. Хрящеобразующие опухоли:
- •1. При вялых параличах
- •2. При спастических параличах
- •Клиническая картина, диагностика и лечение на примере Аппендикулярного Перитонита:
- •1) Врожденные сужения гортани:
- •2) Приобретенные стенозы гортани:
- •3) Сужения трахеи:
- •Закон операций при вкн: Абсолютно обязательна ревизия всего желудочнокишечного тракта, даже в том случае, когда хирург, «войдя в брюшную полость», сразу обнаружил «locus morbi»
- •Классификация Заргар:
- •I. Острая бактериальная деструкция.
- •II. Хронические формы (исходы острой деструкции).
- •Основная задача хирурга в специализированном стационаре при лечении пиопневмоторакса в возможно более ранние сроки расправить легкое!!!
- •Ущемленная паховая грыжа — показание к экстренному оперативному вмешательству.
- •Аномалии развития урахуса:
- •Пузырно-пупочный свищ:
- •Киста урахуса:
- •Неполный пупочный свищ:
- •Дивертикул мочевого пузыря:
- •Аномалии желточного протока:
- •Полный свищ пупка:
- •Неполный свищ пупка:
- •Энтерокистома (Киста желточного протока):
- •Дивертикул подвздошной кишки (дивертикул Меккеля):
- •Заворот яичка:
- •Некроз гидатид яичка:
- •Травма яичка и мошонки:
- •Острый неспецифический эпидидимит, орхиэпидидимит:
- •Аллергический отек мошонки:
- •Аномалии развития яичка: Монорхизм:
- •Анорхизм:
- •Полиорхизм:
- •Аномалии опускания яичка:
- •Пороки развития уретры:
- •Эписпадия:
- •Экстрофия мочевого пузыря
- •Аномалии количества:
- •Аномалии положения:
- •Аномалии взаимоотношения:
- •Аномалии величины и структуры:
- •Уретерогидронефроз
- •Повреждения почек:
- •Повреждения мочевого пузыря:
- •Повреждения уретры:
Чем ниже перелом, тем меньше отклонение центрального отломка кнаружи и кпереди.
При
переломах в нижней
трети
ведущее значение в направлении смещения
принадлежит m.triceps surae, две головки которой
прикрепляются к медиальному и латеральному
мыщелкам бедра. Благодаря тракции этой
сильной мышцы периферический отломок
оттягивается кзади, при  этом
иногда настолько сильно, что устанавливается
к продольной оси конечности почти под
прямым углом (рис. 96, в, г).
этом
иногда настолько сильно, что устанавливается
к продольной оси конечности почти под
прямым углом (рис. 96, в, г).
! В указанных случаях создается угроза ранения сосудисто-нервного пучка.

Рентгенологическое исследование позволяет четко определить наличие и характер смещения отломков, что в значительной степени определяет методику лечебных мероприятий. Рентгенограммы должны быть произведены в двух взаимно перпендикулярных проекциях. Заключение по снимку в одной проекции нередко может быть ошибочным.
Лечение. Основные принципы лечения переломов бедра у детей — хорошая репозиция отломков, должная их фиксация, а в последующем мероприятия, направленные на быстрейшее восстановление функции конечности.
Необходимо помнить, что перелом бедренной кости является тяжелой травмой, которая, как правило, сопровождается шоком. Для профилактики этого осложнения необходимо перед транспортировкой больного в лечебное учреждение создать хорошую иммобилизацию специальной шинной повязкой, ввести обезболивающие средства и осуществить блокаду места перелома раствором новокаина.
В хирургическом стационаре детям до начала специального лечения проводят комплекс противошоковых мероприятий.
В детской травматологии при переломах бедренной кости, как правило, используют консервативные методы лечения. Оперативные способы применяют крайне редко, только при наличии строгих показаний.
Консервативные методы лечения переломов бедренной кости у детей можно разделить на четыре основные группы:
а) функциональный метод, при котором сопоставление отломков производится в результате постоянного вытяжения — скелетного, клеевого и др. Т акая методика в ее чистом виде полностью исключает использование гипсовой повязки;
б) комбинированный метод, представляющий собой сочетание функционального с иммобилизационным. В этом случае лечение начинается с использования постоянного вытяжения, которое через определенный срок (обычно 18—21 день) после сопоставления отломков и образования первичной мозоли заменяется гипсовой повязкой, которую держат до полной консолидации;
в) иммобилизационный метод с фиксацией конечности кокситной гипсовой повязкой, применяемый при вколоченных и поднадкостничных переломах;
г) дистракционно-компрессорный метод, при котором сопоставление отломков, их фиксация и компрессия обеспечивают специальными аппаратами (Иллизаров)
Выбор метода консервативного лечения зависит главным образом от возраста ребенка и характера перелома:

 Лечение
переломов бедра у новорожденных
связано с некоторыми трудностями.
Вертикальное вытяжение считают наиболее
выгодным методом в анатомическом и
функциональном отношении. Однако нежная
кожа ребенка, мацерирующаяся от
лейкопластыря, обычно заставляет менять
вытяжение на фиксацию конечности другим
способом (рис. 118).
Лечение
переломов бедра у новорожденных
связано с некоторыми трудностями.
Вертикальное вытяжение считают наиболее
выгодным методом в анатомическом и
функциональном отношении. Однако нежная
кожа ребенка, мацерирующаяся от
лейкопластыря, обычно заставляет менять
вытяжение на фиксацию конечности другим
способом (рис. 118).
Лечение переломов бедренной кости у детей до 3 лет как правило, проводят путем вертикального вытяжения.
У детей в возрасте двух-четырех месяцев используют методику Blaunt, который предлагает лечить переломы на специальном матрасе с вертикальной подставкой, к которой подвешивают обе ноги ребенка (рис. 99). Фиксацию осуществляют 16—20 дней, что обычно бывает достаточным для формирования плотной костной мозоли.
Лечение детей более старшего возраста, как правило, производят методом клеевого вертикального вытяжения Шеде. У беспокойных детей, которых трудно удержать в кровати в правильном положении, клеевое вытяжение накладывают на обе нижние конечности. Срок пребывания на вытяжении зависит от возраста ребенка, вида и тяжести повреждения. Грудных детей следует держать на вытяжении 14—16 дней.
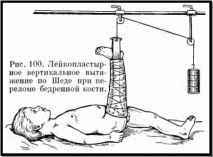 У
детей 1—3 лет нормальная бедренная кость
срастается к концу третьей недели. Как
правило, в это время ребенок начинает
двигать конечностью на вытяжении,
исчезает болезненность при пальпации
в области перелома и там же определяется
выраженная костная мозоль. Снимая
вытяжение, производят рентгенологическую
проверку консолидации.
У
детей 1—3 лет нормальная бедренная кость
срастается к концу третьей недели. Как
правило, в это время ребенок начинает
двигать конечностью на вытяжении,
исчезает болезненность при пальпации
в области перелома и там же определяется
выраженная костная мозоль. Снимая
вытяжение, производят рентгенологическую
проверку консолидации.
 Лечение
детей с переломами диафиза бедренной
кости в возрасте от 3 до 5 лет
в большинстве случаев производят путем
клеевого
вытяжения
за
кожу на функциональной
шине в горизонтальном положении.
Вытяжение на функциональной шине
проводят за две отдельные тяги, наложенные
на бедро и голень. Конечность укладывают
в среднефизиологическом положении.
Лечение
детей с переломами диафиза бедренной
кости в возрасте от 3 до 5 лет
в большинстве случаев производят путем
клеевого
вытяжения
за
кожу на функциональной
шине в горизонтальном положении.
Вытяжение на функциональной шине
проводят за две отдельные тяги, наложенные
на бедро и голень. Конечность укладывают
в среднефизиологическом положении.
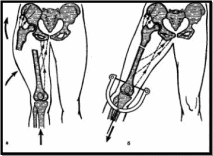
 Лечение
переломов бедренной кости у детей старше
5 лет,
как правило, проводят путем
скелетного вытяжения (т.е. вставляешь
в кость металлическая спица, и уже за
неё вытягивают с помощью шкивов и грузов)
на функциональной шине.
Применение одномоментной ручной
репозиции обычно не требуется, еще реже
возникает необходимость оперативного
сопоставления отломков.
Лечение
переломов бедренной кости у детей старше
5 лет,
как правило, проводят путем
скелетного вытяжения (т.е. вставляешь
в кость металлическая спица, и уже за
неё вытягивают с помощью шкивов и грузов)
на функциональной шине.
Применение одномоментной ручной
репозиции обычно не требуется, еще реже
возникает необходимость оперативного
сопоставления отломков.
Оперативное лечение закрытых переломов диафиза бедренной кости показано у детей при эпилепсии, спастических параличах, в случаях консервативно неустранимой интерпозиции мягких тканей между отломками и многооскольчатых переломах с особо неблагоприятным расположением отломков, при котором скелетное вытяжение может повести к перфорации кожи или повреждению сосудисто-нервного пучка.
18. Переломы костей голени в детском возрасте. Диафизарные переломы. Механизм травмы. Клиника, диагностика, методы лечения.

У детей редко встречаются повреждения верхнего эпиметафиза большеберцовой кости (4,7%). Переломы возникают преимущественно на протяжении диафиза или в области дистальной эпиметафизарной зоны. Отрывы лодыжек наблюдаются только у детей старшего возраста. В одной трети случаев имеются одновременные переломы обеих костей голени. Изолированное повреждение малоберцовой кости встречается крайне редко.
Переломы диафиза костей голени встречаются наиболее часто. В большинстве случаев повреждается одна большеберцовая кость (59,2%), несколько реже — обе кости голени (40,8%). Наблюдаются преимущественно косые и спиральные переломы в средней трети (рис. 103, а, б) или поперечные, возникающие от прямого воздействия травмирующей силы (рис. 103, в).
