
- •1. Особенности переломов костей у детей. Переломы по типу «зеленой ветки», поднадкостничные переломы, эпифизеолизы, остеоэпифизеолизы, апофизеолизы.
- •2. Основные принципы классификации переломов у детей, их практическое значение. Первая помощь при переломах. Способы временной иммобилизации и их основные принципы.
- •3. Клиника и диагностика переломов костей в детском возрасте. Абсолютные и относительные клинические симптомы переломов. Значение рентгенологического метода исследования и его основные принципы.
- •4. Основные методы лечения переломов в детском возрасте.
- •5. Родовые повреждения скелета. Переломы ключицы. Акушерский парез верхней конечности. Клиника, диагностика, лечение.
- •Перелом ключицы:
- •Акушерский парез верхней конечности:
- •6. Родовые повреждения плечевой и бедренной костей. Клиника, диагностика, лечение. Переломы плечевой кости:
- •Травматические эпифизеолизы плечевой кости:
- •Переломы бедренной кости:
- •7. Кефалогематома. Клиника, диагностика, лечение. Возможные осложнения, их профилактика и коррекция.
- •8. Врожденная мышечная кривошея. Клиника, диагностика, методы лечения.
- •9. Родовые травмы шейного отдела позвоночника. Механизмы. Клиника, диагностика, принципы ортопедической коррекции.
- •1. Принцип ранней и точной диагностики
- •2. Принцип иммобилизации (создания покоя)
- •3. Принцип комплексности и этапности
- •4. Принцип динамического наблюдения и контроля
- •5. Принцип "Не навреди" (Максимальной осторожности)
- •6. Принцип активного участия родителей
- •10. Переломы ключицы у детей. Механизм травмы, клиника, диагностика, лечение. Показания к оперативному лечению переломов ключицы.
- •Переломы ключицы группы 15.1
- •Т.О. Это сочетание Относительных и Абсолютных (кпд) признаков перелома.
- •11. Переломы проксимального отдела плечевой кости – переломы хирургической шейки плеча. Классификация в зависимости от вида смещения костных отломков. Клиника, диагностика, лечение.
- •13. Диафизарные переломы плечевой кости. Механизм травмы. Клиника, диагностика, принципы лечения, возможные осложнения.
- •14. Диафизарные переломы костей предплечья – монооссальные и полиоссальные. Клиника, диагностика, принципы лечения.
- •Монооссальные переломы: переломы локтевой кости
- •Переломы лучевой кости
- •Полиоссальные переломы:
- •15. Переломы дистального отдела костей предплечья – эпифизеолизы и остеоэпифизеолизы лучевой и локтевой костей. Механизм травмы. Клиника, диагностика, принципы лечения.
- •Эпифизеолиз дистального конца лучевой кости
- •Повреждения Монтеджа
- •Повреждение Галеацци
- •Чем ниже перелом, тем меньше отклонение центрального отломка кнаружи и кпереди.
- •Выбор метода консервативного лечения зависит главным образом от возраста ребенка и характера перелома:
- •1. Прямой механизм травмы
- •2. Непрямой механизм травмы
- •Повреждения мочевого пузыря и уретры:
- •По глубине (1960 г.):
- •По глубине (мкб-10):
- •Прибывший на место происшествия персонал скорой медицинской помощи должен последовательно выполнить следующие мероприятия:
- •I. Ожоговый шок;
- •II. Ожоговая токсемия;
- •III. Ожоговая септикотоксемия.
- •I. Ожоговый шок;
- •II. Ожоговая токсемия;
- •III. Ожоговая септикотоксемия.
- •Консервативные методы лечения:
- •Хирургические методы лечения (преимущественно при глубоких ожогах):
- •Нарушение ползания:
- •Укорочение конечности
- •Асимметрия ягодичных и бедренных складок
- •Наружная ротация ноги
- •1. Ранний возраст (до 3 лет) – Фундамент осанки:
- •2. Дошкольный возраст (3–7 лет) – Формирование привычек:
- •3. Младший школьный возраст (7–12 лет) – Критический период:
- •4. Подростковый возраст (12–18 лет) – Стабилизация и коррекция:
- •II. Нейромышечные
- •III. Врожденные
- •1. Инфантильный идиопатический сколиоз (от 0 до 3 лет)
- •2. Ювенильный идиопатический сколиоз (от 4 до 10 лет)
- •3. Подростковый идиопатический сколиоз (от 10 лет до окончания роста скелета)
- •I. Остеохондропатии эпифизарных концов трубчатых костей:
- •III. Остеохондропатии апофизов:
- •IV. Частичные клиновидные остеохондропатии суставных поверхностей:
- •5. Сцинтиграфия костей (Остеосцинтиграфия):
- •6. Лабораторная диагностика:
- •7. Диагностическая артроскопия
- •«ПеРвый Келлер — пеРвая косточка»
- •1. Хрящеобразующие опухоли:
- •1. При вялых параличах
- •2. При спастических параличах
- •Клиническая картина, диагностика и лечение на примере Аппендикулярного Перитонита:
- •1) Врожденные сужения гортани:
- •2) Приобретенные стенозы гортани:
- •3) Сужения трахеи:
- •Закон операций при вкн: Абсолютно обязательна ревизия всего желудочнокишечного тракта, даже в том случае, когда хирург, «войдя в брюшную полость», сразу обнаружил «locus morbi»
- •Классификация Заргар:
- •I. Острая бактериальная деструкция.
- •II. Хронические формы (исходы острой деструкции).
- •Основная задача хирурга в специализированном стационаре при лечении пиопневмоторакса в возможно более ранние сроки расправить легкое!!!
- •Ущемленная паховая грыжа — показание к экстренному оперативному вмешательству.
- •Аномалии развития урахуса:
- •Пузырно-пупочный свищ:
- •Киста урахуса:
- •Неполный пупочный свищ:
- •Дивертикул мочевого пузыря:
- •Аномалии желточного протока:
- •Полный свищ пупка:
- •Неполный свищ пупка:
- •Энтерокистома (Киста желточного протока):
- •Дивертикул подвздошной кишки (дивертикул Меккеля):
- •Заворот яичка:
- •Некроз гидатид яичка:
- •Травма яичка и мошонки:
- •Острый неспецифический эпидидимит, орхиэпидидимит:
- •Аллергический отек мошонки:
- •Аномалии развития яичка: Монорхизм:
- •Анорхизм:
- •Полиорхизм:
- •Аномалии опускания яичка:
- •Пороки развития уретры:
- •Эписпадия:
- •Экстрофия мочевого пузыря
- •Аномалии количества:
- •Аномалии положения:
- •Аномалии взаимоотношения:
- •Аномалии величины и структуры:
- •Уретерогидронефроз
- •Повреждения почек:
- •Повреждения мочевого пузыря:
- •Повреждения уретры:
Т.О. Это сочетание Относительных и Абсолютных (кпд) признаков перелома.
11. Переломы проксимального отдела плечевой кости – переломы хирургической шейки плеча. Классификация в зависимости от вида смещения костных отломков. Клиника, диагностика, лечение.
С учетом механизма травмы и смешения отломков подбугорковые (внесуставные) переломы, среди которых преобладают переломы хирургической шейки плечевой кости, подразделяют на вколоченные, поднадкостничные и переломы со смещением отломков, которые делят на аддукционные и абдукционные.
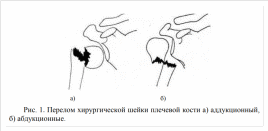
Аддукционный перелом является результатом падения на согнутую и приведенную в локтевом суставе руку. На локтевой сустав приходится основное действие силы. За счет подвижности нижних ребер дистальный конец плеча совершает максимальное приведение. Истинные ребра (особенно выстоящие V-VII) соединены с грудиной, что создает точку опоры на границе верхней и средней третей плеча. Возникает рычаг, продолжение нагрузки на длинное плечо которого должно вывихнуть головку плеча кнаружи. Мощный капсулярный аппарат препятствует этому, и в результате возникает перелом в слабом месте кости - на уровне хирургической шейки.
Абдукционный перелом возникает при падении на отведенную руку. Одновременное действие сил в двух направлениях приводит к тому, что периферический отломок смещается кнутри и своим наружным краем разворачивает центральный в сторону приведения. В результате центральный отломок несколько отклоняется кпереди и книзу. Периферический отломок, располагаясь кнутри от центрального, образует угол, открытый кнаружи.
Клиническая симптоматика:
Для переломов проксимального отдела плечевой кости без смещения отломков характерна местная боль при пальпации, усиливающаяся при осевой нагрузке на плече и ротации сегмента. Движения в плечевом суставе сохранены, но ограниченны из-за боли. Таким образом, клиническая картина перелома без смешения отломков может совпадать с проявлениями ушиба или травмы капсульно-связочного аппарата плечевого сустава.
Переломы проксимального отдела плечевой кости со смещением отломков характеризуются яркими клиническими проявлениями. Основные признаки – это выраженная боль и резкое нарушение функции плечевого сустава, в проксимальном отделе плеча определяется отек мягких тканей, кровоизлияния, патологическая подвижность отломков плечевой кости. При выраженном смещении отломков отмечаются укорочение конечности, деформация оси плеча, повреждение сосудисто-нервных структур:
- Клиническая картина повреждения подмышечного нерва включает в себя: паралич дельтовидной мышцы – невозможность отвести руку, потерю кожной и болевой чувствительности в области наружной поверхности плеча.
- Повреждение подмышечной артерии сопровождается: снижением кожной температуры, побледнением кожных покровов, плотным отеком плеча и предплечья, ослаблением пульса на артериях предплечья, обширными подкожными гематомами в над- и подключичных областях.
Диагностика:
Рентгенографическая диагностика: Величина смешения отломков и характер перелома уточняются при помощи рентгенографии проксимального отдела плечевой кости, которая выполняется в 2-х стандартных проекциях.

Для адекватного отображения суставной части плечевой кости в прямой проекции пациента укладывают с поворотом на 30 градусов по отношению к кассете и 60 градусов к линии прохождения рентгеновского луча (рисунок 3).
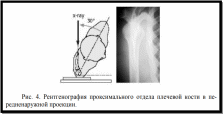
Для рентгенографической визуализации проксимального отдела плеча в передненаружной проекции пациент укладывается под углом в 60 градусов к кассете, при этом луч направлен вдоль оси лопатки (рисунок 4).
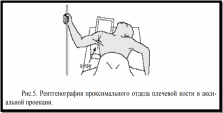
В особых случаях для уточнения повреждения малого бугорка и суставной впадины лопатки выполняется рентгенография в аксиальной проекции, для этого пациент укладывается с отведением руки в плечевом суставе до 90 градусов и кассета располагается над плечевым суставом, рентгеновский луч проходит через подмышечную впадину (рисунок 5).
Компьютерная томография: Позволяет с высокой точностью (до 95%) определить повреждение проксимального отдела плечевой кости, суставных поверхностей плечевой головки, выявление вывихов и подвывихов в плечевом суставе.
Электронейромиография верхней конечности. Электронейромиография (ЭНМГ) - метод диагностики функции периферической нервной системы. При помощи электрических импульсов определяется место, причина и степень нарушения их проведения. ЭНМГ имеет важное значение при диагностике повреждения нервных структур и динамики их восстановления.
Лечение:
Поднадкостничные переломы и переломы без смещения лечат консервативно в гипсовой лонгете или повязке Дезо (можно в ортезе) в зависимости от возраста.
При переломах со смещением методом выбора является закрытая одномоментная репозиция, чаще всего с фиксацией отломков.
 В
случае аддукционного перелома репозиция
выполняется по Уитмену–Громову:
Срок фиксации в гипсовой лонгете по
указанной методике — 2 недели (время,
необходимое для образования первичной
костной мозоли).
В
случае аддукционного перелома репозиция
выполняется по Уитмену–Громову:
Срок фиксации в гипсовой лонгете по
указанной методике — 2 недели (время,
необходимое для образования первичной
костной мозоли).
На 14-15-й день снимают торакобрахиальную повязку, руку переводят в среднефизиологическое положение и вновь накладывают гипсовую повязку на 2 недели (в общей сложности срок иммобилизации равен 28 дням).
После снятия гипсовой повязки приступают к лечебной физкультуре. Движения в плечевом суставе восстанавливаются в среднем за 2-3 недели.
 Гипсовая
повязка Уитмена- Громова, применяемая
после репозиции при аддукционном
типе смещения
проксимального отдела
плечевой кости.
Гипсовая
повязка Уитмена- Громова, применяемая
после репозиции при аддукционном
типе смещения
проксимального отдела
плечевой кости.
12. Переломы дистального отдела плечевой кости – чрезмыщелковые переломы. Механизм травмы. Клиника, диагностика, принципы лечения. Осложнения чрезмыщелковых переломов ранние и поздние, их профилактика и коррекция.
Переломы дистального отдела плечевой кости у детей составляют до 24% всех переломов верхней конечности и до 60% всех видов переломов плечевой кости.
Данная группа переломов является одной из наиболее сложных в лечении и реабилитации, поскольку практически не имеет допустимых смещений, которые не отражаются на внешнем виде или функции конечности.
Чрез- и надмыщелковые переломы, переломы дистального эпифиза плечевой кости по классификации АОPCCF — это тип 13.
По механизму травмы выделяют сгибательные переломы (при падении на согнутую руку), при этом дистальный отломок смещается кпереди, и разгибательные переломы (при падении на разогнутую руку), при этом дистальный отломок смещается кзади.
Клиническая картина при чрезмыщелковых переломах в значительной степени зависит от направления и величины смещения дистального отломка.
Переломы со смещением сопровождаются сильной болью в области локтевого сустава, которая усиливается при движениях. Положение конечности вынужденное; полусогнутое предплечье поддерживается здоровой рукой. Видна значительная деформация нижней трети плеча и сустава, обусловленная отеком, гемартрозом и смещением отломка. Последний может контурироваться под кожей довольно отчетливо, но через несколько часов после травмы нарастающее кровоизлияние сглаживает контуры.
Заднее смещение отломка вызывает заметное ступенеобразное пскривлеиие нижней трети плеча.
Переднее смещение увеличивает сагиттальный размер локтевого сустава, но в отличие от заднего смещения в этих случаях локтевой сгиб выполнен округлой формы припухлостью.
При боковых смещениях значительно расширен поперечный размер локтевого сустава.
Диагностика:
Пальпаторное обследование помогает выявить ряд ценных диагностических признаков, но следует помнить, что у детей пальпацию проводят очень осторожно и нежно. Причиненная при ощупывании боль сделает затруднительным или даже невозможным дальнейшее обследование.
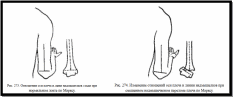 Ощупывание
области локтевого сустава при подозрении
на перелом начинают с исследования
костных выступов, доступных для пальпации:
вершины локтевого отростка и обоих
надмыщелков плечевой кости.
Ощупывание
области локтевого сустава при подозрении
на перелом начинают с исследования
костных выступов, доступных для пальпации:
вершины локтевого отростка и обоих
надмыщелков плечевой кости.
Опознавательный прием В. О. Маркса помогает диагностировать переломы с боковым смещением отломка:
Пальпация области локтевого сустава прн переломах с полным смещением иногда выявляет отчетливый костный хруст. Однако не следует специально вызывать крепитацию или патологическую подвижность, так как такое исследование сопровождается резкой болыо и может привести к добавочному повреждению мягких тканей.
Активные движения в локтевом суставе при полных переломах со смещением невозможны из-за боли. Проверку возможных пассивных движений производят очень осторожно, прекращая при усилении болевых ощущений.
Осмотр больного с травмой локтевого сустава необходимо заканчивать неврологическим исследованием конечности. При чрезмыщелковых переломах возможно повреждение основных нервных стволов: локтевого, лучевого и срединного.
У всех обследуемых больных обязательно проверяют пульс на лучевой артерии, так как при переломах со смещением бывают повреждены сосуды, проходящие в локтевом сгибе.
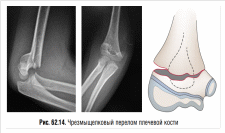
Рентгенологическое исследование локтевого сустава проводят во всех случаях подозрения на чрезмыщелковый перелом по общим правилам: снимки в двух взаимно перпендикулярных проекциях с типичной укладкой конечности. В ряде случаев, если у ребенка имеется тяжелое повреждение и беспокоят сильные боли, делают снимки, не меняя фиксированного положения конечности.
Принципы лечения:
Чрез- и надмыщелковые переломы без смещения:
● Лечение консервативное: гипсовая иммобилизация в положении сгибания (угол сгибания меньше или равен 90°) от пальцев кисти до надплечья на весь период консолидации перелома;
● Необходимо амбулаторное наблюдение пациента;
● Контрольная рентгенография на следующие сутки и далее 1 раз в 7 дней в целях контроля за положением отломков и своевременной диагностики вторичного смещения отломков.
Чрез- и надмыщелковые переломы со смещением (характерно наличие контакта между отломками):
● Показаны закрытая репозиция и гипсовая иммобилизация:
После репозиции принимается решение о необходимости остеосинтеза: в случае если перелом удается удержать в правильном положении лишь в положении максимального сгибания, предпочтение отдается спицевому остеосинтезу, поскольку длительное положение руки в положении сгибания на фоне нарастания отека может приводить к нейро- и микроциркуляторным нарушениям. Использование спицевого остеосинтеза позволяет осуществлять иммобилизацию в среднефизиологическом положении.
В случае стабильного положения отломков после репозиции возможна гипсовая иммобилизация в положении сгибания в локтевом суставе от 100° и более.
● Необходимо амбулаторное наблюдение пациента;
● Контрольная рентгенография на следующие сутки и далее 1 раз в 7 дней в целях контроля за положением отломков при отказе от остеосинтеза в целях диагностики вторичного смещения отломков.
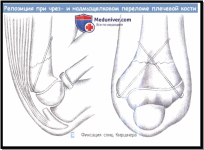
Чрез- и надмыщелковые переломы со смещением (отсутствует контакт между отломками):
● При данном типе переломов после репозиции (методика описана выше) во всех случаях показано проведение спицевого остеосинтеза;
● Закрытая репозиция — остеосинтез с помощью спиц и гипсовая иммобилизация;
● Гипсовая иммобилизация обязательна — гипс от пальцев до надплечья.
Осложнения чрезмыщелковых переломов ранние и поздние:
Осложнения при чрезмыщелковых переломах плечевой кости можно разделить на 4 группы:
Осложнения, полученные в момент травмы (ранние): наиболее частым из них является повреждение нервных стволов. Полного анатомического перерыва нервов мы не наблюдали. Сроки восстановления функции конечности при ушибах и сдавлении нерва зависят от качества репозиции и своевременного начала специального лечения. Повреждения плечевой артерии при чрезмыщелковых переломах встречаются очень редко, сдавление сосудов от смещения отломков — в 3%. После сопоставления отломков кровообращение восстанавливается.
Осложнения, возникающие во время закрытой репозиции: зависят от травмы отломками кости нервных стволов и крупных сосудов, могут быть парезы нервов.
Осложнения, возникающие в первые дни после репозиции: зависят от чрезмерного сдавления фиксирующей повязкой области локтевого сустава и предплечья или нарастающей гематомой.
Поздние осложнения: оссификация капсулярносвязочного аппарата, оссифицирующий миозит и образование псевдартроза — при чрезмыщелковых переломах у детей встречаются редко. Для профилактики оссификации мягких тканей области локтевого сустава следует избегать грубых манипуляций прн вправлении и насильственных пассивных движений в начале занятий лечебной гимнастикой II периода. Массаж области перелома считают одной из причин, вызывающих явления оссификации.
