
Патфиз Р3
.pdf1.Изменение общего объема крови: гипо –и гиперволемии, их виды, причины, механизмы развития.
Гиперволемия: может зависеть или от одновременного увеличения объемов плазмы и форменных элементов с остающимся без изменения объемным индексом, или от увеличения лишь объема плазмы, или от повышения объема только форменных элементов.
Виды:
1.нормоцитемическая (простая)-редко встречается.( нормальное соотношение объемов) Увеличение объема крови после переливания большого количества цельной крови.(кровопотеря большая)
2.полицитемическая-увеличение объема эритроцитов и повышением объемного индекса. Связана с истинной полицитемией ( опухолевое заболевание с поражением костного мозга). Встречается при тяжелой сердечной недостаточности, при легочной недостаточности, ранний период после острой кровопотери. (сокращение кровенных депо-выброс в кровоток густой богатой эритроцитами крови - за счет компенсаторных реакций )
3.олигоцитемическая - увеличение объема плазмы(из-за задержки жидкости в организме: нарушение водного обмена, патологии почек, избыток жидкости в кровигидремия ), уменьшение концентрации эритроцитов и объемного индекса(объема много , форменных элементов мало).
Гиповолемия: Уменьшение объема крови.
Виды:
1.нормоцитемическая-уменьшение объема крови ,но не уменьшается количество форменных элементов. Встречается чаще всего сразу же после кровопотери. Объемный индекс не изменяется.
2.полицитемическая-уменьшением объема крови за счет объема плазмы. Наблюдается при обезвоживании организма (перегревании, поносе, обильном выделении пота, ожогах). Происходит сгущение крови, относительное увеличение объема эритроцитов. Общее количество крови при этом уменьшено, а объемный индекс увеличен.
3. олигоцитемическая - уменьшение объема крови происходит за счет уменьшения содержания эритроцитов. Встречается чаще всего при компенсации острых кровопотерь, когда в кровеносное русло начинает поступать тканевая жидкость и разжижает кровь. Объем крови и объемный индекс уменьшены.
2.Острая кровопотеря и постгеморрагический синдром.
Острая кровопотеря вызывает снижение уровня артериального давления, изменения регионарного кровообращения, нарушения деятельности сердца. При тяжелых кровопотерях, приводящих к падению артериального давления ниже 40 мм. рт. ст., тахикардия сменяется брадикардией. При значительных кровопотерях уменьшение объема циркулирующей крови приводит к снижению венозного возврата к сердцу, что, в свою очередь, обусловливает уменьшение сердечного выброса и минутного объема. Ослабление сократительной способности миокарда после кровопотери кроме гипоксии, нарушений циркуляции венозной крови, нервных и гуморальных влияний объясняют в последнее время действием токсина, обладающего специфическим угнетающим действием на сократимость миокарда. Кровопотеря является сильнейшим стрессорным воздействием, которое приводит к резкому изменению функции желез внутренней секреции. При остром постгеморрагическом синдроме отмечается расстройство внешнего дыхания, проявляющееся в виде одышки. При небольшой кровопотери (1-2%) одышка характеризуется углублением и учащением дыхания. При массивной кровопотере наблюдается периодическое дыхание типа Чейн-Стокса, сменяемое терминальным дыханием и полным прекращением его. Изменения внешнего дыхания связаны с рефлекторным возбуждением дыхательного центра
3.Главное звено патогенеза острой кровопотери.
Снижение объема циркулирующей крови
4.Патогенез постгеморрагического синдрома.
Уменьшение объема циркулирующей кровиуменьшение ударного и минутного объемаснижение чсс, ад, уменьшение венозного возврата к сердцу- из-за падения гемодинамических показателей формирование гипоперфузии органов и тканей( недостаточное кровоснабжение)-циркуляторная гипоксияпереход на анаэробный гликолизметаболический ацидоз с накопление недоксиленных продуктов обменаэнергетический дисбаланс из-за недостатка атфполиорганная недостаточностьрасстройство жизнедеятельности организма.
5.Фазы компенсации при острой кровопотере и их краткая характеристика.
1. рефлекторная фаза-активация компенсаторных механизмов со стороны различных органов и систем. Связаны с катехоламинами. Ссс -тахикардия,спазм сосудов. Дыхательная система-увеличение чдс. Сокращение органов кровяных депо-печень, селезенка, сосуды кожи. Активация ренин-ангеотензин- альдестероновой системыподдержание ад, задержка жидкости в организме. В первые секунды кровопотери. картина кровине изменяется количество эритроцитов в единице объема крови.
2.гидремическая фаза-(несколько минут 10-15)-устремление жидкости в сосудистое русло(поддержание оцк). Метаболический ацидозповышение проницаемости сосудов.
3.белковая фазамобилизуется в течение нескольких часов. Усиленный синтез белков плазмы крови в печени. картина кровиолигоцитемическая гиповолемия.
4.восстановление количества форменных элементов(костно - мозговая фаза)- мобилизуется в течение суток-3 суток. Активация гемопоэза. начало регенерации по количеству ретикулоцитов.
6.Принципы патогенетической терапии острой кровопотери.
1.этиотропный принцип – на устранение причины. Нахождения источника кровотечения и его устранение (зашить сосуд, методы остановки кровотечения)
2.патогенетический принцип-устранение главного звена патогенеза. Восполнение объема оцк( плазмозамещающие растворы, белково-замещающие, переливание плазмы, форменных элементов, донорской крови).
3.симптоматический-устранение отдельных симптомов. Нормализовать функции органов нарушенные в результате кровопотерикорректировать функции ссс, дыхания, почек, печени.
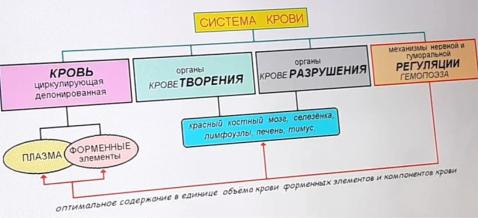
7. Понятие о системе эритрона.
Эритрон - совокупность эритроцитов, функционирующих в кровяном русле, органы, осуществляющие продукцию эритроцитов и их разрушение, вместе с комплексом соответствующих нервных и гуморальных механизмов. Эритрон представляет собой замкнутую систему.
Основное звено эритрона - эритроциты. Эти клетки принято характеризовать по 4 критериям: размерам, форме, окраске (т.е. насыщенности гемоглобином) и степени зрелости.

Размер: диаметр нормоцитов 7-7,5 микрон. Эритроциты одинаковой величины - называют изоцитозом. Явление неодинаковой величины клеток получило название анизоцитоза, т.е. неравные клетки. Сдвиг вершины кривой влево характеризует преобладание эритроцитов меньшего диаметра (микроцитоз); перемещение пика кривой вправо - преобладание более крупных клеток (макроцитоз).
Форма эритроцитов: двояковогнутый диск, круглый или слегка овальный. Средняя толщина нормоцита - 1,9- 2,1 микрон. Изменение формы нормоцитов - пойкилоцитоз. Развитие пойкилоцитоза связано с понижением эластичности клеток. Нормальные клетки после деформации быстро восстанавливают свою форму, благодаря их эластиачности.
Окраска (содержание в клетках гемоглобина) одинакова – изохромия. При патологии эритроциты могут содержать неодинаковое количество гемоглобина – анизохромия. Содержание гемоглобина зависит от величины эритроцитов - чем они больше, тем и содержание гемоглобина в них выше.
Эритроциты - это зрелые клетки крови. Менее зрелые клетки – ретикулоциты и являются непосредственными предшественниками эритроцита.
8. Органы и системы регулирующие эритропоэз. Качественные и количественные нарушения эритроцитов
•Основным регулятором эритропоэза является эритропоэтин – гликопротеид, интенсивно вырабатывающийся в условиях гипоксии.
•Эритропоэз стимулируется под влиянием катехоламинов, глюкокортикоидов, андрогенов, гормонов щитовидной железы, инсулина, плацентарного пролактина, ИЛ-3, ИЛ-6, ИЛ-9, ИЛ-11, КСФ, фолиевой кислоты, витаминов С, В12, железосодержащих препаратов.
Эритропоэз угнетается при повышенной оксигенации тканей, когда снижается образование эритропоэтина, а также под влиянием эстрогенов, глюкагона, ацетилхолина, интерферонов, ФНО-а, ИЛ-1, ИЛ-5, эритроцитарных кейлонов.
Эритропоэз регулируется также эндокринной системой. В экспериментах на животных установлено, что гипофизэктомия вызывает развитие микроцитарной анемии, ретикулоцитопении; гиперфункция гипофиза сопровождается полицитемией.
Изменения эритроцитов могут быть количественными (уменьшение, увеличение числа) и качественными (изменение величины, формы, окраски, появление включений). Различают регенеративные формы эритроцитов, появление которых в периферической крови свидетельствует о хорошей или повышенной кроветворной функции костного мозга, и дегенеративные, являющиеся показателем извращенного, нарушенного кроветворения.
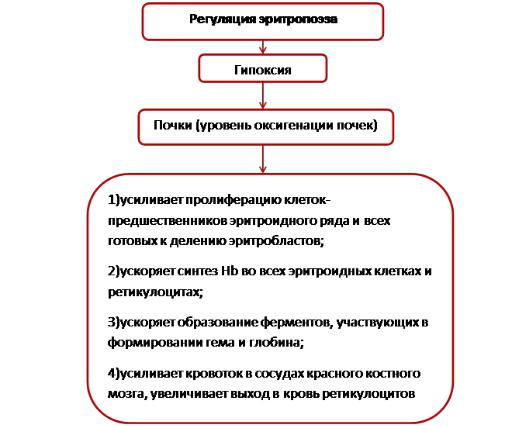
9. Механизмы регуляции эритропоэза.
Важнейшим регулятором эритропоэза является эритропоэтин. основным органом синтеза эритропоэтина являются почки. Местом образования почечного эритропоэтина является юкстагломерулярный аппарат (ЮГА) почек. В небольших концентрациях он вырабатывается печенью и слюнными железами. обнаруживается в плазме крови здоровых людей. Выделяется с мочой, в составе слюны и желудочного сока.
Основным фактором, стимулирующим образование эритропоэтина, является гипоксия различного происхождения (при сердечной, легочной недостаточности, кровопотерях, гемолизе эритроцитов, снижении барометрического давления).
механизм стимуляции образования эритропоэтина в условиях гипоксии:
•Прямое воздействие крови с пониженным парциальным напряжением О2 на клетки ЮГА
•Опосредованный эффект через активацию гипоталамо-гипофизарно-надпочечнико вой системы в условиях гипоксии, усиление выброса— глюкокортикоидов, катехоламинов, стимулирующих гуморальным путем образование эритропоэтина в почках и усиление процессов эритропоэза в костном мозге.
Изменение снабжения организма кислородом в ту или иную сторону от нормального включает гуморальные механизмы регуляции эритропоэза, направленные на восстановление этого параметра. При недостатке кислорода вырабатывается эритропоэтин, стимулирующий эритропоэз, а при избытке — ингибитор эритропоэза, снижающий уровень последнего. Синтез эритропоэтина контролируется рефлекторным механизмом: хеморецепторы каротидного синуса — гипоталамус — спинной мозг — симпатические нервы почек.
Важнейшими модуляторами эритропоэза являются гормоны. Тропные гормоны адено-гипофиза (АКТГ, ТТГ, ГТГ) оказывают стимулирующее воздействие на эритропоэз за счет усиления продукции соответствующих гормонов периферическими эндокринными железами — глюкокортикоидов, тироксина, трийодтиронина, андрогенов.
Стимулирующим воздействием на эритропоэз обладает и соматотропин.
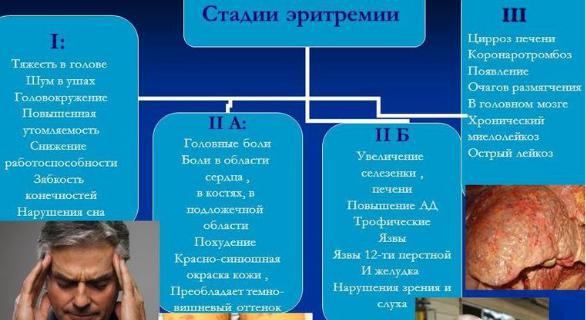
10. Эритроцитозы и эритремия. Этиология эритроцитозов, механизмы формирования.
Эритроцитоз встречается не только при развитии в организме каких-то нарушений (патологический эритроцитоз), но и в физиологических условиях (физиологический эритроцитоз).
В зависимости от механизма возникновения эритроцитозы делятся на абсолютные и относительные.
Эритремия - заболевание кроветворной системы, возникающее в результате тотальной пролиферации всех ростков мозга и проявляющееся прогрессирующим течением, увеличением общего объема крови и содержания в ней эритроцитов, лейкоцитов и тромбоцитов.
(По патогенетическому признаку эритремия может быть названа панмиэлозом, т.е. тотальной гиперплазией клеток костного мозга. Эритремия является состоянием противоположным панмиэлофтизу, тотальному опустошению костного мозга. Встречается эритремия преимущественно в пожилом возрасте и значительно чаще у мужчин.)
Патогенез: увеличение массы циркулирующей крови ---- |
возрастание ее вязкости----- |
возникают нарушения |
гемодинамики----нарушения тканевого дыхания и метаболизма |
|
|
Абсолютный эритроцитоз - встречается при заболеваниях легких, сердечной недостаточности, нарушениях внешнего дыхания. При отравлении медью, фосфором, кобальтом, марганцем - Возрастание количества эритроцитов происходит в результате прямого стимулирования костного мозга.
Во всех случаях абсолютного патологического эритроцитоза устранение основного патологического процесса ведет к нормализации эритропоэза и количества эритроцитов в крови, т.е. увеличение количества эритроцитов является временной реакцией гемопоэтической ткани.
Относительные эритроцитозы являются патологическим, связаны с уменьшением жидкой части крови и ее сгущением. Увеличивается количество эритроцитов лишь в единице объема крови, а не во всей ее массе. исчезает при ликвидации причин, его вызывающих.
(Совершенно иначе обстоит дело в тех случаях, когда пролиферация эритропоэтических элементов в костном мозге является не реактивной, а первичной, вызванной повреждением костного мозга. В таких случаях наблюдается развитие истинной полицитемии или эритремии.)
(Странца23 учебника)
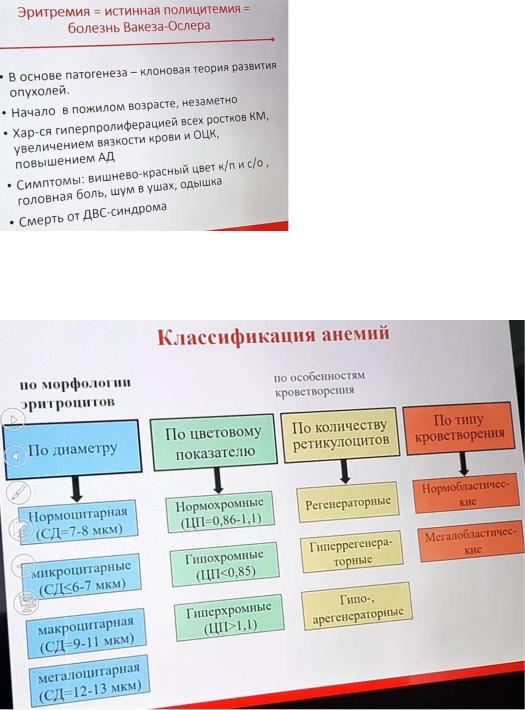
11. Анемии. Определение, принципы классификации. Патогенетическая классификация анемий.
Анемия (бескровие) - уменьшение количества гемоглобина и (или) эритроцитов в единице объема крови.
( В соответствии с изменениями цветового показателя принято делить все анемии на три группы: нормохромные (цветовой показатель нормален), гипохромные (цветовой показатель ниже нормы) и гиперхромные (с повышенным цветовым показателем).
Однако эта классификация анемий для врача не может иметь основное значение, т.к. в ее основу положен феноменологический или симптоматический принцип.
В зависимости от способности костного мозга к регенерации различают регенераторные анемии, (когда имеется хорошая способность костного мозга к восстановлению нормаль-ного состава крови); анемии гипорегенераторные (когда эта способность снижена), и анемии арегенераторные, (когда почти полностью отсутствует способность костного мозга к регенерации). )
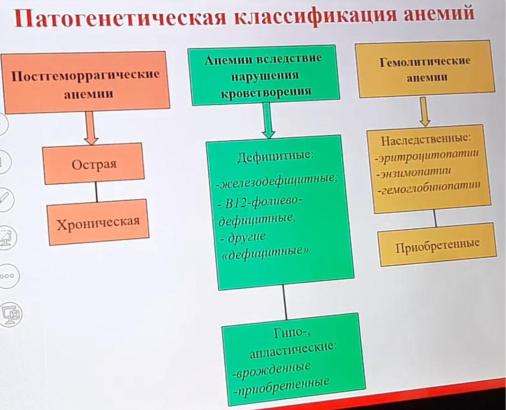
Патогенетическая Классификация:
I. Анемии вследствие потери крови:
а) острая постгеморрагическая (нормохромная) анемия; б) хроническая постгеморрагическая (гипохромная) анемия.
II. Анемии вследствие нарушенного кроветворения.
A. Анемии дизрегуляторные (при недостаточности почек, гипофиза, надпочечников, щитовидной железы). Б. Анемии при дефиците гемопоэтических веществ:
1.Железодефицитные анемии;
2.В12-фолиеводефицитные анемии;
3.Дефицитные анемии смешанного характера: а) агастральные анемии; б) анэнтеральные анемии;
в) анемии при беременности.
B.Анемии вследствие угнетения или истощения костного мозга: а) апластические или гипопластические анемии;
б) анемии из-за метаплазии рака в костный мозг (при лейкозах, метастазах рака в костный мозг).
III. Анемии вследствие повышенного кроверазрушения:
1.Анемии, обусловленные экзоэритроцитарными гемолитическими факторами (преимущественный внутрисосудистый гемолиз): токсические, инфекционные, посттрансфузионные, иммунные.
2.Анемии, обусловленные эндоэритроцитарными факторами (пре-имущественно внутриклеточный гемолиз): врожденные эритроцитопатии, гемоглобинопатии, энзимопатии.
12. Острая и хроническая постгеморрагическая анемия. Этиология, патогенез, особенности картины крови.
ОСТРАЯ ПОСТГЕМОРРАГИЧЕСКАЯ АНЕМИЯ
Не надо(Собственно анемия возникает лишь в гидремическую фазу компенсации, когда в кровяное русло поступает тканевая жидкость и развивается разжижение крови. В период до 2-3 суток гематологическим показателем является уменьшение количества эритроцитов и гемоглобина в единице объема крови. Спустя 2-3 дня после
кровопотери - нарастание в крови полихроматофилов и ретикулоцитов из-за развития гипоксии, которая стимулирует образование эритропоэтина в почках, и как результат возникает стимуляция эритропоэза. Усиленная регенерация крови приводит к поступлению недостаточно насыщенных гемоглобином клеток (гипохромия). Появляется анизоцитоз, размер эритроцитов слегка увеличивается. Стойкость эритроцитов к гипотоническим растворам в первые сутки после кровопотери понижается. Происходит повышенный распад эритроцитов, приводящий в дальнейшем к регенерации крови. Когда регенерация выражена уже значительно, наблюдается повышение осмотической резистентности эритроцитов, т.е. молодые элементы более устойчивы к гипотоническим растворам поваренной соли.)
Надо
При потерях значительных количеств крови и очень активной регенерации в крови могут появляться ядерные формы эритроцитов. В период восстановления отмечается более быстрая нормализация количества эритроцитов, а содержание гемоглобина нарастает медленнее. Харак-терным для острой постгеморрагической анемии является появление в период реабилитации лейкоцитоза со сдвигом влево и тромбоцитоза, что указывает на восстановление и этих, потерянных с кровью элементов.
Обычно вслед за острой потерей значительного количества крови отмечается интенсивная пролиферация эритробластов в костном мозге не только плоских костей, но и возникновение очагов кроветворения в трубчатых костях, где происходит замещение желтого мозга на красный.
Уже спустя 24 часа после кровопотери в костном мозге преобладают полихроматофильные и оксифильные эритробласты, резко возрастает количество митозов. Наблюдается ускоренное превращение эритробластов в эритроциты и увеличение их поступления в периферическую кровь. Это состояние костного мозга получило название реактивной гиперплазии эритропоэтической ткани с повышенным эритропоэзом.
ХРОНИЧЕСКАЯ ПОСТГЕМОРРАГИЧЕСКАЯ АНЕМИЯ
Развивается при длительных повторных, даже незначительных потерях крови. Этот тип анемий обычно наблюдается при почечных, желудочно-кишечных или маточных кровопотерях.
Основным патогенетическим фактором, приводящим к анемизации больного, является недостаточность железа.
(Для поддержания баланса гемоглобина в организме человек должен получать за сутки с пищей до 1,5-1,8 мг железа. Всасывается же в кишечнике взрослого человека 1-1,5 мг железа, дефицит его развивается при потере уже 2 мг железа. У женщин такая опасность возникает при беременности в результате усиленного потребления железа и менструациях из-за значительнойпотери его с кровью.)
Содержание гемоглобина снижено, цветовой показатель резко уменьшен (до 0,4-0,5). уменьшен диаметр эритроцитов( микроцитоз). Эритроциты выглядят резко гипохромными, имеют обычно расширенную бесцветную часть, такие клетки называют перстневидными или аннулоцитами. В неосложненных случаях -лейкопения.
Потеря железа, развивающаяся продолжительная гипоксия ведут к развитию процессов дистрофии в ряде органов, в том числе и в ЖКТ. Это затрудняет всасывание железа в кровь (порочный круг). Прямым следствием потери железа при кровопотере и нарушения его всасывания является уменьшение содержания сывороточного железа.
Плазма крови имеет обычно более светлый вид, в ней уменьшено содержание билирубина.
В костном мозге при выраженной хронической анемии отмечается торможение пролиферации эритробластов, они преимущественно базофильны. Количество митозов уменьшено. Резко расстраивается гемоглобинизация эритробластов. Подобное состояние костного мозга получило название гипорегенераторного.
13. Железодефицитные анемии. Этиология, патогенез, картина крови.
ЖДАнарушение, при котором снижается содержание железа в сыворотке крови, костном мозге, депо, что приводит, к нарушению образования Hb, эритроцитов, возникновению анемии и трофических расстройств в тканях.

Этиология/Причины:
-нарушение поступления железа с пищей ( у детей при иск. вскармливании, у вегетарианцев) -нарушение ионизации железа (гиповитаминоз С)
-нарушение всасывания (энтериты, резекции кишечника) -уменьшение активности или количества трансферрина
- повышенное потребление железа(беременность, лактация, постоперационный синдром) -повышенные потери железа(жаркий климат, хр. Кровопотери)
-истощение депо -нарушение усвоения эритробластами КМ Патогенез:
Дефицит железа тормозит образование гемоглобина (замедляется синтез гемма), нарушение синтеза железосодержащих соединений -снижение активности антиоксидантных факторовусиление липопероксидации - повреждение мембран эритроцитов и их лизисанемия.
Картина крови:
Снижено: количество эритроцитов, гемоглобина, ЦП, эритропоэз. Не изменяется билирубин, присутствует анизоцитоз, пойкилоцитоз. Микроцитарная, гипохромная, гипорегенераторная.
Симптомы:
Пожелтение глаз, кожа холодная, пожелтение, побледнение , отдышка, мышечная слабость, изменение цвета стула, усталость, головокружение, низкое кровяное давление, учащение сердечного ритма, увеличение селезенки.
При тяжелой форме + обморок, боль в груди, стенокардия, боль в сердце.
14. Анемии при недостаточности витамина В12 и фолиевой кислоты. Механизмы развития, картина крови. Клинические проявления, их патогенез.
В12-фолиеводефицитная анемияэта анемия обусловлена недостачным поступлением в организм или невозможностью утилизации витамина В12 и фолиевой кислоты, обладающих гемостимулирующими свойствами.
Этиология/причины:
-недостаточное поступление В12 в организм - нарушение всасывания витамина В12;
1.снижение желудочной секреции внутреннего фактора Кастла (анемия Аддисона-Бирмера) 2.резекция желудка, подвздошной кишки и/или атрофия их слизистой
3.наследственно-обусловленное отсутствие рецепторов к витамину В12 в кишечнике(болезнь Имерслунд)
-Повышенное потребление витамина В12 организмом( при многократной беременности) -значительные потери В12:
1.при глистной инвазии(дифиллоботриоз)
2.при множественных дивертикулах (слепых мешках) тонкого кишечника
-нарушение транспорта витамина ( наследственно-обусловленное отсутствие белкатранскобаламина) -нарушения усвоения витамина В12 костным мозгом( метастазы рака в костный мозг, лучевая болезнь, нарушение усвоения витамина В12 эссенциальной природы)
Патогенез: 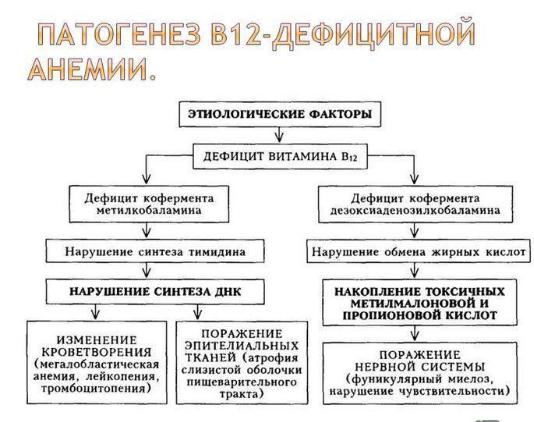
Картина крови: 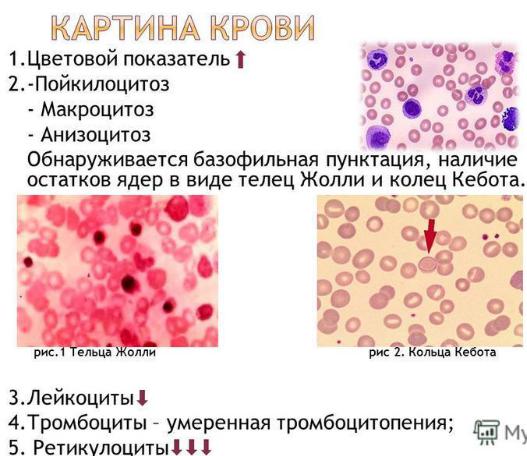
Клинические проявления:
