
Виноградов_Антиаритмические_средства
.pdf«АНТИАРИТМИЧЕСКИЕ СРЕДСТВА»
1.Электрофизиологические основы работы сердца. Потенциал действия кардиомиоцита, ОРП, АРП и ЭРП.
2.Аритмии. Основы патогенеза аритмий.
3.Определениеантиаритмическихсредств.
4.Влияниеантиаритмическихсредствнаосновныеэлектрофизиологическиепараметры (наклонфазы 0
иЭРП)
5.Классификацияантиаритмических препаратов (E. M. Vaughan Williams в модификации D. Harrison (1979)). см. Приложение 1.
6.Характеристика отдельных антиаритмических препаратов
Хинидина сульфат. Химическая структура и физико-химические свойства. Особенностидействия. Показанияипротивопоказаниякприменению. Побочные эффекты.
Прокаинамид. Химическая структура и физико-химические свойства. Особенности действия. Показанияипротивопоказаниякприменению. Побочные эффекты.
Лидокаин. Химическая структура и физико-химические свойства. Особенности действия. Показанияипротивопоказаниякприменению. Побочные эффекты.
Пропафенон. Химическая структура и физико-химические свойства. Особенности действия. Показанияипротивопоказаниякприменению. Побочные эффекты.
Пропранолол. Химическая структура и физико-химические свойства. Особенности действия. Показанияипротивопоказаниякприменению. Побочные эффекты.
Амиодарон. Химическая структура и физико-химические свойства. Особенности действия. Показанияипротивопоказаниякприменению. Побочные эффекты.
Верапамил. Химическая структура и физико-химические свойства. Особенности действия. Показанияипротивопоказаниякприменению. Побочные эффекты.
Приложение 1.
Класс I (Препараты, угнетающие проведение, опосредованное через быстрые натриевые каналы). Ia (Замедлениефазы 0 деполяризации мембраны. Задержка проведения. Удлинение реполяризации): Дизопирамид, Прокаинамид, Хинидин
Ib (Минимальный эффект на фазу 0 в нормальных кадиомиоцитах и подавление фазы 0 в очаге патологического процесса. Укорочение реполяризации): Дифенилгидантоин, Лидокаин,
Мексилетин, Токаинид
Ic(Выраженное угнетениефазы 0. Выраженное замедление проведения. Слабое воздействие на реполяризацию): Флекаинид, Морицизин, Пропафенон
Класс II (Бета-адреноблокаторы): Пропранол, Надолол, Пиндолол, Эсмолол, Метопролол, Атенолол, Бисопролол, Бетаксолол, Ацебутолол
Класс III (Препараты, удлиняющие реполяризацию): Амиодарон, Азимилид, Бретилиум, Дофетилид,
Ибутилид, Соталол, Тедизамил
Класс IV (Антагонистыкальция): Верапамил, Дилтиазем
Противоаритмическиесредства
Противоаритмическиесредства (ПАС) применяютсяприразличных нарушенияхритма сердечных сокращений. При тахиаритмиях снижают возбудимость и автоматизм проводящей системы сердца, подавляютактивностьэктопических(гетеротопных) очаговвозбуждения.
При брадиаритмиях восстанавливают автоматизм синусового узла и проводимость импульсов в миокарде.
Нарушенияритмасердечныхсокращенийразногохарактераилокализацииосложняют: - многиезаболеваниясердца(миокардит, кардиосклероз, пороки, ИБС, ИМ),
-операциинаэтоморгане, накрупныхсосудахилегких;
-могутвозникатьпритяжелойтравме, интоксикацииивдругихкритическихситуациях,
-атакжепринаркозе (галотаномидр.),
-применении ряда фармакологических препаратов (адреномиметики, сердечные гликозиды, кофеин, аминофиллин).
Аритмиизначительноутяжеляютсостояниеисоздаютугрозудляжизнибольного. ВкаждомконкретномслучаевидаритмииопределяетсяподаннымЭКГ.
Взависимостиотлокализациипатологическогоочагавыделяютаритмии:
—наджелудочковые (суправентрикулярные);
—желудочковые.
Похарактерунарушенийритма различают:
—т а х и а р и т м и и (экстрасистолии, пароксизмальные тахикардии, трепетание, фибрилляция предсердийилижелудочковит. п.);
—брадиаритмии (различныевидыблокад, синдромслабостисинусовогоузла).
Встречаются и более сложные смешанные варианты аритмий. Особенно опасны аритмии желудочковые, которыетребуютнемедленнойтерапии.
В основе патогенеза разнообразных тахиаритмий лежат два самостоятельных механизма или их сочетание:
1) нарушения образования импульсов — возникновение дополнительных к синусовому узлу водителей ритма (эктопических или гетеротопных очагов возбуждения) в результате локально возросшегоавтоматизма.
С этим механизмом может быть связано появление: предсердных и желудочковых экстрасистолий, трепетание и фибрилляция (мерцание) предсердий, постоянная тахикардия предсердий, постоянная атриовентрикулярная (узловая) тахикардия, пароксизмальная тахикардияжелудочковприИМ, фибрилляцияжелудочков;
2) нарушения проведения импульсов как результат однонаправленного блока проведения и рециркуляции («re-entry» — «повторного входа», или «кругового движения») возбуждения в структурах проводящей системы врезультате несовпаденияпо времени рефрактерныхпериодов соседнихучастковмиокарда.
Потакомутипувозникают:
-пароксизмальнаятахикардияпредсердий,
-трепетаниепредсердий(сочетанныймеханизм),
-пароксизмальнаяатриовентрикулярная (узловая) тахикардия,
-пароксизмальнаятахикардияжелудочков, несвязаннаясИМ.
Непосредственные причины нарушений ритма разнообразны, наиболее общими, повидимому, являются местные нарушения электролитного обмена (дефицит K+ и Mg2+, избыток Na+ и Ca2+), возникающие в миокарде под влиянием: гипоксии,воспалительного процесса, токсического или аутоиммунного повреждения, повышения тонуса симпатической иннервации, избыткагормоновщитовиднойжелезыит. п.
Для лечения нарушений сердечного ритма назначаются ПАС, которые предупреждают или корригируют нарушения ионного баланса волокон миокарда и проводящей системы и восстанавливают таким образом связанные с ними функции:автоматизм, проводимость, возбудимость.
Для лучшего понимания механизма действия различных ПАС на клеточном уровне необходимо иметь четкие представления о том, как происходит генерация электрических импульсоввклеткахпроводящейсистемысердца.

Физиологическимводителем ритма сердца внорме являетсясинусовый (синоатриальный, СА) узел, расположенныйвстенкеправогопредсердияоколоустьяверхнейполойвены.
Отсинусовогоузлаимпульсыпередаютсянаатриовентрикулярныйузел, далее — напучок Гиса и его ветви, затем на волокна Пуркинье. Эти образования представляют собой проводящую системусердца. Понейимпульсыдостигаютмышечныхволоконжелудочков, которыесинхронно сокращаются.
Графическипроцессформированияимпульса (потенциаладействия, ПД) представленнарис. 20.
Рис. 20. Потенциалдействия (ПД) клетоксинусовогоузла (а) иклетоксократительногомиокарда желудочковсердца(б)(объяснениевтексте):
4 — фазаспонтаннойдиастолическойдеполяризации(диастолывжелудочках);
0 — фазабыстройдеполяризации;
1 — фазаначальнойбыстройреполяризации(невыраженавсинусовомузле);
2 — «плато»;
3 — фазаконечнойбыстройреполяризации; КУ — критическийуровеньбыстройдеполяризации; ДП — диастолическийпотенциал; ЭРП — эффективныйрефрактерныйпериод
Клетки синусового узла обладают уникальной способностью к медленной спонтанной деполяризации(автоматизму) впериоддиастолы (фаза 4 потенциаладействия).
В других участках проводящей системы в норме функция автоматизма выражена слабее и подавлена более высоким автоматизмом СА-узла. Этот процесс в синусовом узле связан с вхождением ионов кальция по медленным кальциевым каналам внутрь клетки во время диастолы. Как только диастолическая деполяризация достигает критической величины, происходит резкое скачкообразное увеличение проницаемости мембраны для ионов кальция (или натрия), развивается быстрая деполяризация (фаза 0 потенциала действия) и происходит распространениеволныдеполяризациинасоседниеучасткимембраны.
Вследзаэтимразвиваетсяреполяризацияклеточноймембраны, вкоторойвыделяюттрифазы:
—начальная быстраяреполяризация, связаннаясвыходом ионов калия (фаза 1), невыражена вклеткахсинусовогоузла;
—плато — входионовкальцияи/илинатриянафонепродолжающегосявыходакалия (фаза2);
—конечная быстрая реполяризация (фаза 3), первоначально обусловленная ускоренным токомкалияизклетки, затемработойнатрий-калиевого «насоса», восстанавливающегоисходное соотношениеионов (потенциалпокоя).
Клетки сократительного миокарда имеют свои электрофизиологические особенности (здесь в зарождении потенциала действия основную роль играет быстрый входящий ток ионов натрия, возникающийприпоступленииимпульса).
Эти клетки названы клетками «быстрого ответа», в отличие от клеток синусового узла и отчасти атриовентрикулярного, характеризующихся «медленным ответом».Возбуждение и сокращение миокарда в ответ на импульс возникает, если последний попадает в определенную фазу потенциаладействия.
В фазы 0, 1 и 2 возбуждения не произойдет — это абсолютный рефрактерный период. Только вконцефазы3 импульсповышенноймощностиспособенвызватьвозбуждение.
Время от начала потенциала действия до момента, когда может возникнуть следующий потенциалдействия, обозначаетсякак эффективныйрефрактерныйпериод(ЭРП).
Рефрактерность препятствует круговому движению волны возбуждения по миокарду, защищает миокард от слишком быстрого повторного возбуждения, которое могло бы нарушить его сократительнуюфункцию.
Активирующее (ускоряющее) влияние на медленную деполяризацию мембраны (фаза 4 ПД), возникновение импульса и связанные с этим процессом функции миокарда (автоматизм, проводимость, возбудимость, сократимость) оказывает симпатическая иннервация (через β1адренорецепторы).Тормозитавтоматизмсинусовогоузлаиатриовентрикулярнуюпроводимость, ослабляетсократимостьпредсердий — парасимпатическая (черезМ2-холинорецепторы).
Фармакологические средства для лечения тахиаритмий различаются по спектру противоаритмического действия, механизмам развития эффекта, переносимости больными и другимсвойствам.
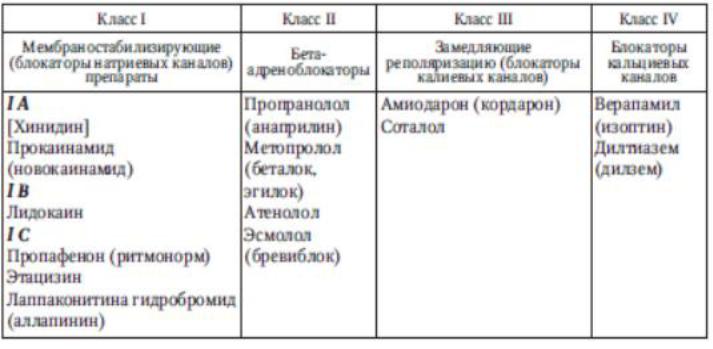
Попреобладающему механизмудействияПАСразделяютсяначетырекласса: I — мембраностабилизирующие (блокаторынатриевыхканалов);
II — бета-адреноблокаторы;
III — замедляющиереполяризацию (блокаторыкалиевыхканалов); IV — блокаторыкальциевыхканалов.
ОсновныепредставителикаждогоклассаПАСпредставленывтабл. 73.
В ряде случаев при тахиаритмиях применяются и другие средства: дигоксин, трифосаденин
(натрия аденозинтрифосфат), магния сульфат, калия хлорид, калия и магния аспарагинат (панангин) идр.
Таблица 73
Классификацияпротивоаритмическихсредств
Класс I — мембраностабилизирующиепрепараты.
Общим свойством ПАС этого класса является способность блокировать потенциалзависимые натриевые каналы в мембранах волокон проводящей системы, через которые осуществляется вход ионов натрия в период деполяризации (фазы 0 и 4 ПД). В результате затягивается скорость развитияпотенциаладействия.
Препараты гораздо сильнее замедляют спонтанную деполяризацию и нарастание потенциала действия в очагах с частыми разрядами (в эктопических очагах возбуждения) и, подавляя их автоматизм, гасятаритмии.
По характеру взаимодействия с натриевыми каналами ПАС I класса подразделяются на три группы:
I A (хинидин, прокаинамид) — блокируют в основном активированные (открытые) натриевые каналы, замедляютпреимущественнофазу 0(быстройдеполяризации) иотчастифазу4.
Кроме того, блокируют калиевые каналы и замедляют процесс реполяризации (фаза 3), увеличивая таким образом продолжительность потенциала действия и эффективный рефрактерныйпериод (времядовозможностиначалаочередногопотенциаладействия);
IB (лидокаинидр.)— блокируютинактивированные (закрытые) натриевые
каналы, быстро их освобождают и замедляют преимущественно фазу 4 (медленной деполяризации), укорачивают фазу 2 (плато), при этом ускоряют реполяризацию и уменьшают длительность потенциала действия и эффективный рефрактерный период (главным образом в волокнахПуркиньеивмышцежелудочков);
I C (пропафенон, этацизин и др.) — прочно связываются с активированными натриевыми каналами, очень медленно их освобождают и выраженно тормозят процесс деполяризации на всем протяжении (фазы 0 и 4), продолжительность потенциала действия существенно не изменяют.
ПАС IA группы историческибылипервыми (хинидин предложенв 1918 г., прокаинамид — в 1950егг.), лучшедругихизученывэкспериментеиклинике.
Отличаются высокой универсальностью и надежностью противоаритмического действия, но угнетаютсократимостьмиокардаидаютнаибольшеечислопобочныхитоксическихреакций. Хинидинкакболеетоксичныйпрепаратсейчасвклиническойпрактикенеприменяется.
ПротивоаритмическийэффектПАС I Агруппыобусловленспособностью:
-понижать возбудимость и автоматизм клеток в дополнительных (эктопических) очагах возбуждения,
-замедлятьпроводимостьимпульсови
-удлинятьэффективныйрефрактерныйпериод.
Наавтоматизмсинусовогоузлапрепаратывлияютслабее.
Замедление проводимости главным образом в местах перехода волокон Пуркинье в мышечныеволокнажелудочковпрерывает «круговоедвижение» волнывозбуждения.
Умеренная холиноблокирующая активность, свойственная прокаинамиду и в большей степени хинидину, может привести к снятию вагусного тормозного влияния на синусовый узел, атриовентрикулярную проводимость и распространение предсердного ритма на желудочки, что, по-видимому, являетсяоднойизпричиннередконаблюдающихсяслучаевусиленияаритмиипри леченииэтимипрепаратами (аритмогенныйэффект).
Показаниямикприменениюпрепаратов I Агруппы являются:
1)различныевидыжелудочковыхтахиаритмий;
2)наджелудочковыеаритмии(пароксизмальнаятахикардия, фибрилляцияпредсердийидр.). Дляликвидацииаритмиипрокаинамидвводятвнутривенно (медленно).
Для поддерживающей терапии назначают внутрь. Дозы и схемы лечения подбирают индивидуально.
Побочныеэффекты:
-снижениесократимостимиокардаипоявлениепризнаковсердечнойнедостаточности,
-понижениеАД,
-вбольшихдозахможетвозникатьатриовентрикулярнаяблокада;
-характернытакжесухостьворту,
-нарушениезрения;
-приприемевнутрьтошнота, рвота.
При длительном применении прокаинамида могут быть и другие токсические явления — судороги, нервно-психическиерасстройства, состояние, похожеенасистемнуюкраснуюволчанку.
ПАС IB группы.
Основными представителями группы являются местноанетезирующие средства — лидокаин и некоторыеегоаналоги (вРФнеприменяются).
Обычно препараты хорошо переносятся больными, существенно не ухудшают сократимость миокарда и гемодинамику, отличаются высокой эффективностью при желудочковых тахиаритмиях.
Механизм противоаритмического действия ПАС I B группы связан с подавлением автоматизма эктопическихочаговвозбуждениявжелудочкахзасчетзамедлениядеполяризациивфазе 4.
Они не оказывают отрицательного влияния на проведение потенциала действия и могут даже егоускорять (восстанавливать), устраняя «круговоедвижение» импульсоввжелудочках.
Невлияютвтерапевтическихдозахнаавтоматизмсинусовогоузлаисократимостьмиокарда.
Лидокаин является препаратом выбора для лечения и профилактики различных желудочковых тахиаритмий (экстрасистолии, тахикардии, фибрилляция), в том числе возникающих при ИМ, в послеоперационномпериоде, приинтоксикациисердечнымигликозидами.
Для купирования желудочковой аритмии лидокаин вводят внутривенно сначала одномоментно (1,5 мг/кг за 2 мин), затемпереходятна длительное капельноевведение (1—4 мг/мин), действие препаратапослеинфузиисохраняется 2—3 ч.
При оказании неотложной помощи больным ИМ, осложненным желудочковыми аритмиями, а такженапериодихэвакуациилидокаин (3,5—6 мг/кгсинтервалами 3 ч) вводятвнутримышечно, лучшевдельтовиднуюмышцу.
Из побочныхэффектов могутнаблюдаться: головокружение, слабость, спутанностьсознания, онемениеязыкаигуб, понижениеАД, оченьредкоблокипроведения, судорожныереакции.
Поиск аналогов лидокаина с более длительным действием и удовлетворительно всасывающихся изкишечникаведетсяинтенсивно.
Изновыхсредствэтойгруппы, назначаемыхприжелудочковыхаритмияхвнутрь, можноназвать мексилетин.
ПАС IC группы — пропафенон, этацизин, лаппаконитинагидробромид (аллапинин) — повлиянию на натриевые каналы и электрофизиологические свойства миокарда отличаются от ПАС I А и I В групп.
Пропафенониэтацизиннезначительноблокируютикальциевыеканалы.
ПАС I С группы характеризуются более избирательным подавляющим влиянием на проводимость импульсов в атриовентрикулярном узле, системе Гиса —Пуркинье, желудочках, приэтомпрактическинеизменяютпродолжительностьпотенциаладействияиЭРП.
Пропафенон и этацизин могут незначительно снижать автоматизм синусового узла и сократимостьмиокарда.
ПрепаратынепонижаютАД.
Обладают высокой собственной аритмогенной активностью, поэтому применяются только при угрожающихжизнижелудочковыхинаджелудочковыхтахиаритмиях, устойчивыхкдругимПАС.
Используютпрепаратыподстрогимврачебнымконтролем(мониторированиеЭКГ, АДит. п.).
Для купирования аритмий пропофенон вводят внутривенно капельно, для поддерживающей терапии— внутрь.
Этацизиниаллапининназначаютвнутрь.
Побочныеэффекты: тошнота, головокружение, атриовентрикулярнаяблокада,аритмииидр.
Пропафенон проявляет М-холиноблокирующее и бета-адреноблокирующее действие, может снижатьсократимостьмиокарда.
Класс II — бета-адреноблокаторы
(пропранолол, метопрололидр.).
Помимо основного адреноблокирующего действия, некоторым из них (пропранолол) присуще сходное с ПАС I класса влияние на натриевую проницаемость мембраны в фазе 0 («хинидиноподобный»мембраностабилизирующийэффект).
Однакоприобычныхклиническихдозировкахоноимеетвторостепенноезначение.
Основной же механизм противоаритмического действия связан с блокадой β1-адренорецепторов всердцеиснятиемаритмогенногодействиякатехоламинов.
β-адреноблокаторыснижаюткислородный запросмиокарда, выраженностьишемии исвязанных с ней изменений электролитного баланса, энергетического обмена и нарушений функциональныхсвойствклеточныхмембран.
Препятствуют тому ускорению спонтанной диастолической деполяризации, которое вызывают катехоламины, напроцессреполяризациипрактическиневлияют.
В результате подавляется автоматизм (фаза 4 ПД) синусового, атриовентрикулярного узлов и активностьэктопическихочаговвозбуждениявжелудочках.
Снижение проводимости они вызывают преимущественно в атриовентрикулярном узле, что также обусловлено β1-адреноблокирующим эффектом и доминированием тормозных влияний холинергическойиннервации.
β-адреноблокаторыособенноэффективны принаджелудочковыхи желудочковых тахиаритмиях, обусловленных высокимсимпатоадреналовымтонусом (нейрогенные, гормональныенарушения ритма, начальныйпериодИМит. п.).
Применяются как для купирования (внутривенно), так и для поддерживающей терапии (внутрь) различныхтахиаритмий.
Недостаткамипрепаратовявляются:
-снижениесократительнойспособностимиокардавплотьдоОСН,
-замедлениепроводимости — доатриовентрикулярнойблокады.
Поэтому применение β-адреноблокаторов может быть опасно в остром периоде ИМ при наличии признаковнедостаточностисердца.
Препараты неселективного действия (пропранолол) вызывают побочные эффекты, связанные сблокадой β2-адренорецепторовдругихорганов:
-бронхоспазм,
-похолоданиеконечностейиз-заухудшенияпериферическогокровообращенияидр.).
Селективные β1-адреноблокаторы (метопролол, атенолол и др.) таких осложнений практически невызывают.
Эсмолол — высокоселективный β1-адреноблокатор, обладает ультракоротким хорошо управляемымдействием (Т1/29 мин).
Применяетсядлякупированиятахиаритмии, втомчислевовремяипослеопераций.
ВводитсявнутривеннокапельноподконтролемЭКГиАД.
Класс III — замедляющиереполяризацию (блокаторыкалиевыхканалов).
Наибольшийинтересизпрепаратовстакимдействиемпредставляет амиодарон (кордарон).
Он обладаетширокимспектромпротивоаритмической активности, несколькоболеевыраженной вотношениинаджелудочковыхаритмий.
Основной механизм противоаритмического действия связан с замедлением скорости реполяризацииволокна (торможениемвыходаионовкалиявфазу 3 ПД) засчет:
- блокадыкалиевыхканалов, -тудлинениемпотенциаладействияи
- значительнымувеличениемпродолжительностиэффективногорефрактерногопериода.
Амиодаронпроявляеттакжеумеренноеблокирующеедействиена:
-натриевыеканалы,
-β1-адренорецепторывмиокарде,
-слабоблокируеткальциевыеканалы,
т. е. отчастипроявляетсвойстваПАС I,II иIV классов.
Обладаетантиангинальнымдействием, оказывает α-адреноблокирующеедействие, понижаетАД.
Какпротивоаритмическоесредствоамиодаронимеетряд преимуществ:
-эффективностьприразличныхвидахнаджелудочковыхижелудочковыхаритмий,
-возможностьвнутривенногоипероральноговведения,
-длительноедействие (до 20—24 ч),
-отсутствиезаметногоотрицательноговлияниянасократимостьипроводимостьсердца,
- невысокийрискаритмогенногодействия.
При приеме внутрь максимальный терапевтический эффект наступает через 2—3 нед. и длительносохраняетсяпослеотменыпрепарата.
Т1/2 составляетвсреднем 50 дней, препаратимеетсклонностьккумуляции.
При длительном приеме (месяцы) образуется желтовато-коричневый микроосадок в роговице глаза, которыймедленнорассасываетсяпослепрекращенияприема.
Возможныидругиепобочныеэффекты:
-головнаяболь,
-снижениеАД,
-брадикардия,
-атаксия,
-парестезии,
-нарушенияфункцийщитовиднойжелезы(гипоилигипертиреоз),
-печени,
-воспаление (пневмонит) и
-фиброзлегкихидр.
Применяется внеотложныхслучаяхпритяжелыхтахиаритмиях
-мерцательнаяаритмия,
-фибрилляцияпредсердий,
-фибрилляцияжелудочковит. п.)— внутривенномедленно.
Дляподдерживающейтерапиипрепаратназначаютвнутрьвтаблетках.
Дозыисхемыприменениястрогоиндивидуальны.
Соталол — другой препарат класса III — обладает выраженной способностью блокировать калиевыеканалы, атакжесвойстваминеселективногоβ-адреноблокатора (II классПАС).
Как и амиодарон, продлевает реполяризацию (фаза 3 ПД) и увеличивает рефрактерность во всех отделахсердца.
Вместе с тем угнетает автоматизм синусового и атриовентрикулярного узлов, тормозит проводимость.
Применяетсяпринаджелудочковыхижелудочковыхтахиаритмиях.
Назначаютпрепаратвнутрьдляпрофилактикииподдерживающеголечениятахиаритмий.
Т1/27—12 ч, длительностьдействияоколо 24 ч.
Втяжелыхслучаяхвводятвнутривенно.
Побочныеэффекты такиеже, какунеселективных β-адреноблокаторов.
Обладаетсобственнымаритмогеннымдействием.
Класс IV — блокаторыкальциевыхканалов
(верапамил, дилтиазем).
Механизм их противоаритмического действия связан с блокадой «медленных» кальциевых каналовиугнетениемвходакальциявклетку, вследствиечего:
-замедляется кальцийзависимая деполяризация (фаза 4, отчасти фаза 0 ПД) в синусовом и в атриовентрикулярномузлах,
-подавляетсяавтоматизмпоследних,
-замедляетсяатриовентрикулярнаяпроводимость.
ПрепаратыпонижаютАД, обладаютантиангинальнойактивностью.
Верапамил и дилтиазем относятся к препаратам выбора для купирования наджелудочковых тахиаритмий (пароксизмальнойнаджелудочковойтахикардии, фибрилляциипредсердий).
Верапамил вводят внутривенно в дозе 5—10 мг за 2—3 мин (при необходимости повторяют через 30 мин), затем продолжают капельное введение (5 мкг/кг/мин) или назначают препарат внутрь (40—160 мгкаждые 6 ч).
Припримененииввысокихдозахверапамил(вменьшейстепенидилтиазем) может:
-снижатьсократительнуюспособностьмиокарда,
-сильноподавлятьактивностьсинусовогоузлаи
-вызыватьатриовентрикулярнуюблокаду.
Квторостепеннымпобочнымэффектамотносятся:
-запоры,
-отекивобластиголеней,
-головнаяболь,
-утомляемость.
Издругихпрепаратов, используемыхпритахиаритмиях, следуетотметитьследующие:
—аденозин — применяется исключительно для купирования приступов над-желудочковой тахикардии, в качестве препарата аденозина используется трифосаденин (натрия аденозинтрифосфат);
—сердечныйгликозиддигоксин — толькоприфибрилляцииитрепетаниипредсердий;
—магниясульфат— вспомогательноесредствоприжелудочковыхтахиаритмиях;
—калия хлорид, калия и магния аспарагинат (панангин, аспаркам) — при нарушениях ритманафонегипокалиемии, приинтоксикациисердечнымигликозидами.
Препаратыдлялечениябрадиаритмий
(различныхвидовблокад, синдромаслабостисинусовогоузла).
Непосредственнымипричинамибрадиаритмийявляются:
—атриовентрикулярныйблок II—III степени(чащевсего);
—синоатриальныйблок;
—блокпучкаГиса;
—предсерднаяасистолиясмедленнымзамещающимузловымилижелудочковымритмом.
Этапатологияобычнобываетследствием:
-ИМразнойлокализации,
-острыхвоспалительныхидистрофическихпроцессоввмиокарде,
-интоксикациисердечнымигликозидамииПАС,
-холиномиметиками,
-солямикалия.
