
5 курс / Детская гинекология / ВОЗМОЖНО НОВЫЕ ВОПРОСЫ и Ответы на Экзамен по Гинекологии 2024-2025 (зав. каф. Петров Ю.А
.).pdf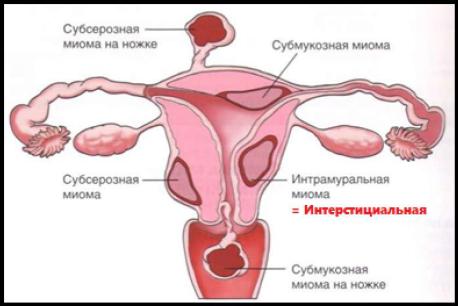
Этиология:
Существует две теории происхождения клеткипредшественницы миомы матки: Одна из них подразумевает появление дефекта клетки во время онтогенетического развития матки (вследствие удлиненного, самого нестабильного периода эмбриональных гладкомышечных клеток), вторая – предполагает возможность повреждения клетки в зрелой матке.
По данным аутопсийных исследований, распространенность миомы матки составляет около 50%, что позволяет считать вторую теорию происхождения клетки-предшественницы более правдоподобной.
Кфакторам риска возникновения миомы матки относятся:
•наследственная предрасположенность (наличие миомы матки у прямых родственниц); • нарушения менструальной функции;
•нарушение репродуктивной функции (бесплодие, невынашивание беременности);
•нарушение обмена веществ (ожирение, сахарный диабет);
•неоднократные аборты и диагностические выскабливания.
Патогенез:
Причины возникновения миомы матки до настоящего времени окончательно не установлены.
-Сокращение миометрия, обеспечивающее прекращение менструальных кровотечений, способствует ишемии и гипоксии гладкомышечных клеток. Гладкомышечные клетки отвечают на ишемию усилением клеточной пролиферации и выработкой вне клеточного матрикса. В этих клетках могут происходить соматические мутации. Таким образом, миома матки может развиваться из одной измененной в результате мутации гладкомышечной клетки миометрия за счет взаимодействия половых стероидов, цитокинов во время повторяющихся менструальных циклов.
-По современным представлениям, миома матки является дисгормональной опухолью, сочетающейся
снарушениями в системе гипоталамусгипофиз-кора надпочечников-яичники.
-Число ядерных эстрогенных рецепторов и суммарное число проге стероновых рецепторов в клетке при миоме матки значительно меньше, чем в норме. Это дает основание считать, что рост и развитие миомы матки в значительной степени обусловлены нарушениями эстрогенрецепторной системы миометрия. Прогестерон играет ключевую роль в инициировании каскада молекулярно-генетических нарушений, возникающих в процессе развития опухоли, и вместе с эстрадиолом является физиологическим регулятором роста миомы.
Классификация:
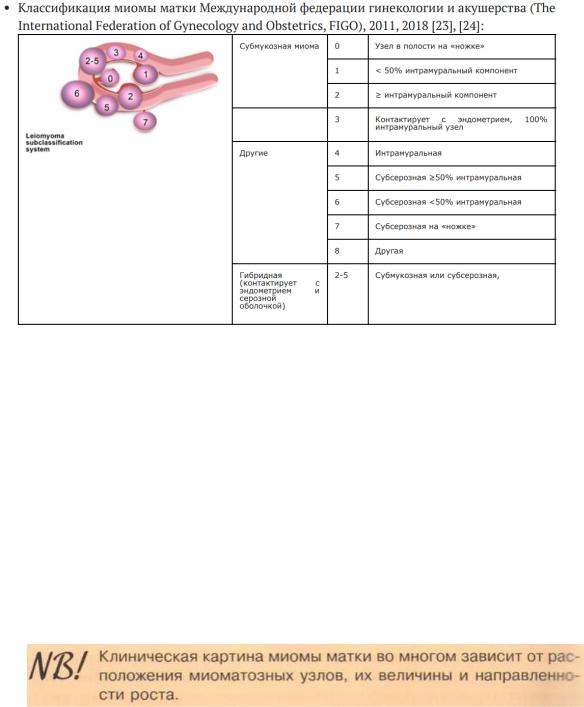
Клиническая картина:
У 50-60% больных миома матки протекает бессимптомно. Основными симптомами у женщин репродуктивного возраста она проявляется АМК (аномальными маточными кровотечениями), ОМК (обильными = меноррагии), ММК (межменструальные = метроррагии), бесплодием, сдавлением смежных органов (мочевой пузырь, прямая кишка), хроническими тазовыми болями, острым болевым синдромом при ишемин узла (некроз, подкрут, перекрут миоматозного узла = острый живот), железодефицитная анемия.
Около 4% беременностей протекают на фоне миомы матки. У 10-40% беременных на фоне миомы матки развиваются осложнения: прерывание беременности, гипотрофия и анатомические повреждения плода, преждевременные роды, кровотечения в послеродовом периоде. При этом у 50-60% женщин выявляют незначительные изменения в размерах миоматозных узлов, у 22-32% беременных происходит рост узлов, а у 8-27%, напротив уменьшение размеров узлов. Как правило, на фоне беременности растут в основном большие миоматозные узлы, маленькие, наоборот, стабилизируются или даже уменьшаются в размерах.
При субсерозной миоме, менструальная функция обычно не изменяется. Характерный симптом миомы такой локализации - бола внизу живота. Боль может быть связана с сопутствующим воспалительным процессом в придатках матки или остаточными явлениями воспаления тазовой брюшины, но чаще обусловлена сдавлением соседних органов, рас тяжением опухолью серозного покрова матки, натяжением или частичным перекрутом ножки опухоли.
Диагностика, обследование:
Размеры миомы определяются в сантиметрах или неделях. Если гинеколог указал, что размер опухоли составляет «12 недель», это значит, миоматозный узел достиг размеров плода на 12 неделе беременности.
~4 недели – куринное яйцо;
~8 недель – гусиное яйцо или же яйцо крокодила ;)
~10 недель – кулак среднего размера;
~12 недель – голова новорожденного.
Несмотря на отсутствие патогномоничных жалоб и специфического анамнеза, диагностика обычно труд ностей не представляет.
При сборе анамнеза следует активно выявлять факторы риска возникновения миомы (см. выше).
При физикальном обследовании нужно обращать внимание на бледность кожного покрова и слизистых оболочек (железодефицитная анемия), иногда - на повышенную массу тела.
С помощью специального гинекологического исследования можно пропальпировать увеличенную матку с бугристой поверхностью неправильной формы или опухоль на ножке (>3см), исходящую из матки
Для дифференциации источника опухоли применяют пробу с пулевыми щипцами: опухоль, исходящая из матки, смещается при тракциях вместе с ней.
Лабораторно: для диагностики анемии выполняют общий клинический анализ крови, определяют содержание железа в сыворотке крови. Возможны изменения в свертывающей системе крови.
Инструментально: УЗИ (трансвагинальное, трансабдоминальное) позволяет определить размеры матки, выявить наличие узлов, их локализацию, состояние кровотока, сопутствующую патологию. Зондирование матки с последующим раздельным диагностическим выскабливанием слизистой оболочки цервикального канала и полости матки. Гистероскопия применяется для диагностики субмукозных узлов и интрамуральных узлов с ростом внутрь просвета матки. Спиральная КТ. МРТ в ряде случаев позволяет уточнить локализацию узлов и положе ние относительно матки, но при наличии УЗИ применение МРТ становится неоправданным. При неясности диагноза обследование больной заканчивают лапароскопией. С помощью этого метода можно уточнить диагноз миомы, определить характер изменений в придатках, а при необходимости взять кусочек ткани для патоморфологического исследования, удалить обнаруженные узлы или провести гистерэктомию.
Консервативные методы лечения:
Цели лечения миомы матки: восстановление репродуктивной функции. сохранение органа, устранение симптомов.
Условия для консервативного метода лечения миомы матки:
-Размеры миомы < 12 недель и нет прогрессирующего роста;
-Детородный возраст;
-Нет болей и АМК.
Консервативное лечение должно быть комплексным, оно предусматривает коррекцию нейроэндокринных нарушений, определяющих причину возникновения и патогенез миомы, лечение экстрагенитальных и гинекологических заболеваний, способствующих росту опухоли, устранение симптомов, отягощающих течение заболевания.
Основой консервативной терапии миомы матки являются гормональные препараты:
-Гестагены: Противоопухолевое действие гестагенов проявляется в сниже нии митотической активности клеток опухоли, что способствует торможе нию ее роста.
-Препараты с антигонадотропным эффектом. Используют агонисты гонадолиберина пролонгированного действия, подавляющие секрецию гонадотропинов и вызывающие тем самым псевдоменопаузу.
-Антипрогестагены. Вызывают блокаду эффектов эндогенного стероида, конкурируя с прогестероном на уровне клеток-мишеней за взаимодействие с рецепторами (мифепристон).
-Возможно применение фитоэстрогенов.
Показания к оперативному лечению:
-Субмукозная миома с обильными АМК;
-Миома размером ≥ 12 недель;
-Быстрый рост опухоли (больше чем на 4 недели за 1 год (с куринного до гусинного яйца за год);
-Рост опухоли в менопаузе;
-Некроз миоматозного узла (экстренная операция);
-Хроническая тазовая боль;
-Другие опухоли в малом тазу;
-Бесплодие, Нарушение нормального функционирования соседних с маткой внутренних органов (прямая кишка, мочевой пузырь, мочеточники)
Показания для экстренной госпитализации:
-Экспульсия (рождение) миоматозного узла (↑tо, боли, АМК);
-Симптомы острого живота (например, при перекруте ножки, либо некрозе миом. узла).
Предоперационная подготовка (DeepSeek):
1.Лабораторные исследования:
•общий и биохимический анализ крови.
•коагулограмма.
•анализ крови на группу и резус-фактор.
•общий анализ мочи.
•исследование на инфекции (ВИЧ, гепатиты B и C, сифилис).
•мазок на флору и онкоцитологию (ПАП-тест).
•при необходимости – гормональный профиль.
2.Медикаментозная подготовка
А. Коррекция анемии (если есть):
•препараты железа (перорально или внутривенно).
•в тяжелых случаях – переливание крови или эритроцитарной массы.
Б. Гормональная терапия (по показаниям):
•агонисты ГнРГ (золадекс, диферелин) – для уменьшения размеров миомы перед операцией.
В. Профилактика тромбозов (при высоком риске):
•низкомолекулярные гепарины (клексан, фраксипарин).
•компрессионные чулки.
3.Подготовка к операции
•отмена антикоагулянтов (по согласованию с врачом).
•очищение кишечника (клизма или слабительные накануне).
•голод за 8–12 часов до операции.
•гигиеническая подготовка (бритье лобковой области, душ).
•профилактика инфекций (антибиотики перед операцией, если высокий риск инфекционных осложнений).
4.Психологическая подготовка
•обсуждение с пациенткой объема операции (миомэктомия, гистерэктомия).
•информирование о возможных рисках и послеоперационном периоде.
5.Выбор метода хирургического лечения
Зависит от возраста женщины, репродуктивных планов, размера и локализации миомы:
•Органосохраняющие операции (лапароскопическая, лапаротомическая или гистероскопическая миомэктомия).
•Радикальные операции (гистерэктомия – удаление матки).
•Эмболизация маточных артерий (ЭМА) – альтернатива хирургии.
46. Лечение больных с миомой матки. Показания к консервативным методам лечения. Органосохраняющие методы.
Цели лечения миомы матки: восстановление репродуктивной функции. сохранение органа, устранение симптомов.
Условия для консервативного метода лечения миомы матки:
-Размеры миомы < 12 недель и нет прогрессирующего роста;
-Детородный возраст;
-Нет болей и АМК.
Консервативное лечение должно быть комплексным, оно предусматривает коррекцию нейроэндокринных нарушений, определяющих причину возникновения и патогенез миомы, лечение экстрагенитальных и гинекологических заболеваний, способствующих росту опухоли, устранение симптомов, отягощающих течение заболевания.
Основой консервативной терапии миомы матки являются гормональные препараты:
-Гестагены: Противоопухолевое действие гестагенов проявляется в сниже нии митотической активности клеток опухоли, что способствует торможе нию ее роста.
-Препараты с антигонадотропным эффектом. Используют агонисты гонадолиберина пролонгированного действия, подавляющие секрецию гонадотропинов и вызывающие тем самым псевдоменопаузу.
-Антипрогестагены. Вызывают блокаду эффектов эндогенного стероида, конкурируя с прогестероном на уровне клеток-мишеней за взаимодействие с рецепторами (мифепристон).
-Возможно применение фитоэстрогенов.
Выбор метода хирургического лечения
Зависит от возраста женщины, репродуктивных планов, размера и локализации миомы:
•Органосохраняющие операции (лапароскопическая, лапаротомическая или гистероскопическая миомэктомия).
•Радикальные операции (гистерэктомия – удаление матки).
•Эмболизация маточных артерий (ЭМА) – альтернатива хирургии.
47.Показания к оперативному лечению миомы матки. Виды операций.
Показания к оперативному лечению:
-Субмукозная миома с обильными АМК;
-Миома размером ≥ 12 недель;
-Быстрый рост опухоли (больше чем на 4 недели за 1 год (с куринного до гусинного яйца за год);
-Рост опухоли в менопаузе;
-Некроз миоматозного узла (экстренная операция);
-Хроническая тазовая боль;
-Другие опухоли в малом тазу;
-Бесплодие, Нарушение нормального функционирования соседних с маткой внутренних органов (прямая кишка, мочевой пузырь, мочеточники)
Показания для экстренной госпитализации:
-Экспульсия (рождение) миоматозного узла (↑tо, боли, АМК);
-Симптомы острого живота (например, при перекруте ножки, либо некрозе миом. узла).
Предоперационная подготовка (DeepSeek):
1.Лабораторные исследования:
•общий и биохимический анализ крови.

•коагулограмма.
•анализ крови на группу и резус-фактор.
•общий анализ мочи.
•исследование на инфекции (ВИЧ, гепатиты B и C, сифилис).
•мазок на флору и онкоцитологию (ПАП-тест).
•при необходимости – гормональный профиль.
2.Медикаментозная подготовка
А. Коррекция анемии (если есть):
•препараты железа (перорально или внутривенно).
•в тяжелых случаях – переливание крови или эритроцитарной массы.
Б. Гормональная терапия (по показаниям):
•агонисты ГнРГ (золадекс, диферелин) – для уменьшения размеров миомы перед
операцией.
В. Профилактика тромбозов (при высоком риске):
•низкомолекулярные гепарины (клексан, фраксипарин).
•компрессионные чулки.
3.Подготовка к операции
•отмена антикоагулянтов (по согласованию с врачом).
•очищение кишечника (клизма или слабительные накануне).
•голод за 8–12 часов до операции.
•гигиеническая подготовка (бритье лобковой области, душ).
•профилактика инфекций (антибиотики перед операцией, если высокий риск инфекционных осложнений).
4.Психологическая подготовка
•обсуждение с пациенткой объема операции (миомэктомия, гистерэктомия).
•информирование о возможных рисках и послеоперационном периоде.
5.Выбор метода хирургического лечения
Зависит от возраста женщины, репродуктивных планов, размера и локализации миомы:
•Органосохраняющие операции (лапароскопическая, лапаротомическая или гистероскопическая миомэктомия).
•Радикальные операции (гистерэктомия – удаление матки).
•Эмболизация маточных артерий (ЭМА) – альтернатива хирургии.
48.Рак яичника. Классификация, диагностика, стадии распространения.
Среди злокачественных новообразований всех локализаций рак яичников является наиболее сложным как для диагностики, так и для адекватного лечения. Это заболевание может возникать в любом возрасте, даже у новорожденных. Конечно, рак в пожилом возрасте бывает наиболее часто, однако это заболевание наблюдается и у детей (герминогенный рак), и у молодых женщин. Морфологическое разнообразие, асимптомное начало злокачественных поражений яичника добавляет сложностей в выборе правильного лечения.
Классификация:
Классификация TNM:
Т– первичная опухоль (tumor).
•Т1 - опухоль ограничена яичниками.

-Т1а - опухоль ограничена одним яичником, капсула не поражена,
-Т1b - опухоль ограничена двумя яичниками, капсула не поражена,
-Т1c - опухоль ограничена одним или двумя яичниками с разрывом капсулы
•Т2 - опухоль поражает яичники и распространяется на органы и ткани малого таза.
•Т3 - опухоль поражает один или оба яичника с микроскопически подтвержденными внутрибрюшными метастазами за пределами таза и/или метастазами в регионарных лимфатических узлах.
•Т4 - отдаленные метастазы (исключая внутрибрюшные метастазы в брюшину и в капсулу печени).
N – поражение регионарных лимфатических узлов (nodules).
•Nx - недостаточно данных для оценки состояния регионарных лимфатических узлов.
•N0 - нет признаков поражения лимфатических узлов.
•N1 - метастазы в регионарных лимфатических узлах.
М– отдаленные метастазы (metastases).
•М0- нет отдаленных метастазов.
•М1 - имеются отдаленные метастазы.
!Странная классификация, потому что Т3 и Т4 вообще описывают параметры N и М?!?!
G– степень дифференцировки.
•Gx - степень дифференцировки не может быть установлена;
•G1 - высокая степень дифференцировки;
•G2 - средняя степень дифференцировки;
•G3 - низкая степень дифференцировки;
•G4 - недифференцированные опухоли.
Классификация по стадиям распространения:
I – опухоль в пределах одного яичника;
ІІ – поражены оба яичника, матка. маточные трубы;
III – кроме придатков матки поражается париетальная брюшина, сальник, выявляется асцит;
IV – вовлечение в процесс соседних органов: мочевого пузыря, кишечника, диссеминация по париетальной и висцеральной брюшине; метастазы в отдаленных лимфатических узлах, сальнике; асцит, кахексия.
Клиническая картина:
При оценке жалоб больных надо учитывать, что рак яичников часто остаётся «скрытым», малосимптомным, стёртым. Больные часто недооценивают свое состояние, а врачи уделяют недостаточное внимание неспецифическим жалобам.
Ha поздних стадиях, как правило, больные раком Яичников предъявляют жалобы на вздутие живота, ощущение неловкости, тяжести в животе, тошноту, изжогу, быстрое насыщение пищей, снижение аппетита вплоть до анорексии, сухость во рту, повышенную утомляемость, субфебрильную температуру, учащенные позывы к мочеиспусканию, уменьшение количества мочи, увеличение объема талии, запор. У этих больных нередко имеются жалобы, свойственные гинекологическим заболеваниям: изменения менструального цикла в виде мено- и метроррагий, позднее или слишком раннее наступление менопаузы, появление кровянистых выделений в менопаузе. Боли в животе могут быть различными: от неопределенных «тянущих» ощущений до острого приступа.

Современные методы диагностики:
Следует обращать внимание на общий вид больной. Бледность и дряблость кожного покрова, худоба вплоть до кахексии, но увеличение объема живота («юбка стала мала в поясе»), отеки нижних конечностей часто свидетельствуют о запущенном опухолевом процессе. Следует пальпировать периферические лимфатические узлы. Нередко первым проявлением заболевания служит их увеличение вследствие метастатического поражения.
Гинекологическое исследование выполняют по обычной методике и заканчивают обязательным ректовагинальным исследованием, которое позволяет определить нижний полюс опухоли, его связь с прямой кишкой, выявить опухолевый «клюв» в дугласовом пространстве и получить представление о состоянии параметральной клетчатки. Помимо этого с целью дифференциальной диагностики опухоли яичников и тела матки можно использовать пробу с пулевыми щипцами и зондирование полости матки (опухоль, исходящая из матки, смещается при тракциях вместе с ней).
УЗИ органов малого таза можно рассматривать как скрининговый метод для выявления доброкачественных новообразований яичников и ранних стадий злокачественных опухолей. Зачастую результаты УЗИбывают первым симптомом рака задолго до клинической манифестации процесса.
Цитологическое исследование пунктата брюшной полости, полученного через задний свод влагалища, позволяет получить достоверные сведения о характере процесса у 80% больных. Однако следует помнить, что диагностическое значение имеют только положительные находки и данные цитологического исследования, в которых имеется информация о состоянии клеток мезотелия.
Цитологические заключения типа «атипии не обнаружено» и те, в которых не указано, имеется ли мезотелий в исследуемом материале, не следует принимать во внимание при установлении диагноза.
Для распознавания заболевания, помимо традиционного физикального и гинекологического исследований, используют: ультразвуковую томографию с цветным допплеровским картированием, рентгеновскую КТ, МРТ, диагностическую лапароскопию. Колоноскопия, цистоскопия, внутривенная урография, сцинтиграфия костей скелета
выполняются по дополнительным показаниям.
В последнее время широко применяется определение опухолевых маркёров (СА-125, РЭА, СА-19-9, ростоопухолевой тест), позволяющих с высокой чувствительностью (до 80%) диагностировать рак, а также осуществлять контроль эффективности лечения. Определение маркёра CA-125 является стандартом обследования при подозрении на рак яичника.
Принципы лечения:
Основной метод лечения рака яичников начальных стадий — хирургический. Объем оперативного вмешательства определяется стадией заболевания, характером гистологического строения опухоли и степенью её дифференцировки, возрастом больной.
Радикальная операция – удаление всей опухоли и метастазов. Как правило, выполняется у больных с 1 и II стадиями заболевания. У молодых женщин с высоко- и среднедифференцированными опухолями на начальных стадиях ракового заболевания возможно ограничиться овариоэктомией со стороны поражения и удалением большого сальника. Следует помнить, что во время хирургического вмешательства при I-IIа стадиях необходимо обязательно проводить биопсию париетальной брюшины, лимфатических узлов или оставшегося яичника, брать асцитную жидкость и смывы из брюшной полости на дополнительное гистологическое исследование. Это помогает уточнить стадию рака и предотвратить «рецидивы».

Циторедуктивная операция – это удаление максимально возможного объема опухоли. Может быть полной (микроскопические размеры оставшейся опухоли), оптимальной (размеры оставшейся опухоли менее 1 см) и субоптимальной (размеры оставшейся опухоли более 1 см). Первичная циторедуктивная операция считается стандартным методом на первом этапе лечения местно-распространенного рака яичников. Возможна вторичная циторедуктивная операция (после курса химиотерапии).
Паллиативная операция — хирургическая коррекция заболеваний, препятствующих нормальной жизнедеятельности (кишечная непроходимость и т.д.), проводится в случае невозможности провести циторедуктивную операцию.
Химиотерапию (цитостатическое лечение) больным раком яичников проводят также на любой из стадий. Применяют цитостатические лекарственные сред ства - производные платины.
Лучевая терапия при раке яичников почти не применяется.
49. Вторичный и метастатический рак яичников. Диагностика, тактика ведения.
Вторичный рак яичников (цистаденокарцинома) встречается наиболее часто и составляет 80-88% злокачественных опухолей этого органа. Рак возникает на фоне доброкачественных или пограничных опухолей.
Метастатический рак яичников (опухоль Крукенберга) представляет собой метастаз из первичного очага, который чаще всего располагается в желудочно-кишечном тракте, желудке, молочной железе, щитовидной железе, матке. Метастазы из злокачественных опухолей желудочно-кишечного тракта распространяются гематогенным, ретроградно лимфогенным и имплантационным путями. Метастазы обычно двусторонние. В 60-70% наблюдений возникает асцит. Опухоль растет очень быстро.
Диагностика:
Алгоритм обследования пациенток с подозрением на рак яичника:
1.двуручное влагалищное и ректовагинальное исследование;
2.УЗИ органов малого таза с ЦДК;
3.УЗИ брюшной полости, щитовидной железы, молочной железы;
4.компьютерная томография;
5.МРТ;
6.маммография;
7.рентгеноскопия, гастроскопия, ирригоскопия;
8.рентгеноскопия органов грудной клетки;
9.хромоцистоскопия.
Целесообразно произвести рентгеноскопию органов грудной клетки для исключения метастазов.
Лечение. При выборе тактики лечения больных раком яичников следует учитывать стадию процесса, морфологическую структуру опухоли, степень дифференцировки, потенциальную чувствительность данного гистиотипа опухоли к химиотерапии и лучевому лечению, отягощающие факторы, возраст больной, иммунный статус, хронические заболевания как противопоказания к проведению того или иного метода лечения.
Лечение рака яичников всегда комплексное. Ведущим, хотя и не самостоятельным, методом остается хирургический.
50.Перекрут ножки опухоли яичника. Клиника, диагностика, лечение.
В15—25% наблюдений встречается перекрут ножки опухоли яичника, но возможен перекрут ножки любой опухоли (например, субсерозного узла), маточной трубы, неизмененного яичника и даже всей матки или ее придатков. Перекруту подвержены подвижные зрелые тератомы, а также параовариальные кисты, плотные фибромы яичника. Перекрут может быть полным (более чем на 360 °) и частичным (подкрут) (менее 360°). При частичном перекруте ножки опухоли нарушается, прежде всего, венозный отток при относительно сохраненном артериальном кровоснабжении.
Различают анатомическую и хирургическую ножку опухоли яичника:
Анатомическая ножка опухоли (кисты) яичника состоит из растянутых воронкотазовой и собственной связок яичника и его брыжейки. В ножке проходят сосуды, питающие опухоль и ткань яичника (яичниковая артерия, ветвь восходящей части маточной артерии), лимфатические сосуды и нервы.
В хирургическую ножку, образующуюся в результате перекрута, помимо анатомической, входит растянутая маточная труба.
Клиническая картина:
Заболевание начинается внезапно с появления резкой боли внизу живота на стороне поражения, тошноты, рвоты, задержки стула и газов (парез кишечника). При медленном перекруте симптомы заболевания выражены менее резко, могут периодически усиливаться или исчезать.
Диагностика:
Основана на жалобах, данных анамнеза (указание на кисту или опухоль яичника), типичных симптомах, данных объективного исследования. Кожные покровы становятся бледными, выступает холодный пот, повышается температура тела (обычно до 38 ° С), учащается пульс. Язык сухой, обложен налетом. Живот вздут, болезнен в месте проекции опухоли, мышцы передней брюшной стенки напряжены, симптом Щеткина— Блюмберга положительный. В крови лейкоцитоз, СОЭ повышена.
Подтвердить заболевание позволяет гинекологическое исследование, позволяющее выявить объемное образование в области придатков матки обычно овальной формы, тугоэластической консистенции, ограниченно подвижное, резко болезненное при пальпации и попытке смещения. Матка и придатки с другой стороны не изменены. Двуручное гинекологическое исследование нередко затруднено из-за резкой болезненности и напряжения мышц передней брюшной стенки, особенно у девочек, что заставляет осматривать их под наркозом.
Важным методом диагностики перекрута ножки опухоли служит ультразвуковое сканирование, при котором в области придатков матки определяется объемное образование с признаками опухоли или кисты яичника. У девочек диагноз нередко ставят несвоевременно, так как врачи не всегда помнят о возможности опухолей гениталий у детей и подростков.
Наиболее точные сведения можно получить при лапароскопии. Эндоскопическое исследование выявляет в малом тазу багрово-цианотичное образование — яичник с перекрутом ножки, с признаками некроза или без них, а также серозный или серозногеморрагический выпот.
Дифференциальную диагностику при перекруте ножки опухоли яичника следует проводить прежде всего с острым аппендицитом (особенно при тазовом расположении
