
Госпиталка
.pdf
Биохимический анализ крови. Важное значение имеет определение активности ферментов – амилазы (в норме 20-100 Ед/л в крови), липазы(в норме 13-60 Ед/л в крови), трипсина в крови(в норме 98.2-229.6нг/мл), амилазы в моче (в норме до 64 Ед)
Глюкозотолерантный тест В копрограммекреаторея (содержание непереваренных мышечных волокон) и
стеаторея (наличие нейтрального жира в кале) в большом количестве
Определение эластазы-1.
•УЗИ органов брюшной полости: увеличение эхогенной плотности железы, появление неровности контуров и изменение размеров, у части больных отмечается уменьшение железы, выявление кальцинатов и различных деформаций протоков железы.
•ФЭГДС: выбухание задней стенки желудка – признак увеличенной в размерах поджелудочной железы, признаки воспаления слизистой и дискинезии постбульбарного отдела ДПК, болезненность при проведении дуоденоскопа, признаки дуоденального папиллита.
•КТ, МРТ– позволяют выявлять различные структурные изменения поджелудочной железы (признаки острого или хронического воспаления, аномалии развития, опухоль).
Лечение:
Диета в фазе обострения панкреатита характеризуется физиологическим содержанием белка, умеренным ограничением жиров, углеводов и максимально полным исключением экстрактивных веществ и сокогонных продуктов (сырые овощи, фрукты, соки). В первые дни выраженного

обострения рекомендуется воздержание от приема пищи. Разрешается отвар шиповника, несладкий чай, щелочные минеральные воды (Боржоми, Славяновская, Смирновская). Постоянно с помощью назогастрального зонда производят аспирацию желудочного содержимого.
Медикаментозная терапия панкреатита у детей включает анальгетики и спазмолитические средства; антисекреторные препараты (пирензепин, фамотидин), препараты ферментов поджелудочной железы (панкреатин); при тяжелом течении - ингибиторы протеаз (пентоксил). В состав комплексного лечения панкреатита у детей могут входить кортикостероиды, антибиотики, антигистаминные средства; препараты, улучшающие микроциркуляцию (дипиридамол, пентоксифиллин).
Хирургическое лечение проводится при прогрессировании деструкции поджелудочной железы, развитии панкреонекроза и неэффективности консервативной терапии панкреатита у детей. В этом случае операцией выбора
может |
служить резекция |
поджелудочной |
железы, некрэктомия, холецистэктомия, дренирование |
абсцесса поджелудочной |
|
железы. |
|
|
Легкая форма острого панкреатита у детей имеет благоприятный прогноз; при геморрагической и гнойной форме, а также панкреонекрозе велик риск летального исхода. Прогноз хронического панкреатита у детей зависит от частоты обострений.
Профилактика панкреатита у детей включает рациональное, адекватное возрасту питание, предупреждение заболеваний ЖКТ, инфекционных, системных, глистных заболеваний, прием медикаментов строго по назначению врача. Дети с хроническим панкреатитом подлежат диспансерному наблюдению педиатра и детского гастроэнтеролога, курсовому противорецидивному и санаторнокурортному лечению.
Кистозный фиброз (Муковисцидоз - МВ) — аутосомно-рецессивное моногенное наследственное заболевание, характеризующееся поражением всех экзокринных желёз, а также жизненно важных органов и систем.

задержки прибавки веса, частый обильный, с примесью жира и зловонным запахом стул. Кожные покровы имеют «соленый» привкус.
При обследовании желудочно-кишечного тракта живот увеличен в размерах («лягушачий»), в случае развития цирроза – гепатоспленомегалия
Патология более 60ммоль/л
+ УЗИ брюшной полости
проведение фиброэластометрии печени с целью оценки степени выраженности фиброза по шкале METAVIR
Ферментосодержащие препараты предназначены для улучшения процесса переваривания жиров, углеводов и белков. Выпускаются они, как правило, в виде капсул и употреблять их необходимо перорально. Дозировка таких препаратов определяется лечащим врачом в индивидуальном порядке. Кроме того, пациентам могут назначать жирорастворимые витамины, такие как A, D, E, K.
Препараты Урсофальк, + рекомендована трансплантация пчени с терминальной стадией цирроза.
5. Классификация хронических гепатитов. Основные клинические синдромы хронических гепатитов. Хронические вирусные гепатиты. Патогенез хронических вирусных гепатитов В, С. Особенности клиники. Диагностика. Определение стадии вирусного процесса, степени биохимической активности. Биопсия печени
(показания, оценка результатов). Принципы терапии. Аутоиммунный гепатит: механизмы развития, особенности клиники, принципы диагностики и лечения, прогноз. Дифференциальный диагноз, исходы хронических гепатитов у детей. Первичная и вторичная профилактика.
По этиологии и патогенезу:
•Хронический вирусный гепатит В
•Хронический вирусный гепатит С
•Хронический вирусный гепатит D (деьта)
•Хронический вирусный гепатит неопределённый (вирусы F, G, агент G В?)
•Аутоиммунный гепатит:
•Лекарственно - индуцированный
•Криптогенный (неустановленной этиологии)
По клинико - биохимическим и гистологическим критериям:
•По активности (определяется тяжестью некровоспалительного процесса в печени)
а) минимальная б) слабо выраженная
в) умерено выраженная г) выраженная
•Стадия ХГ (определяется распространённостью фиброза и развитием ЦП)
0 - фиброз отсутствует
1 - слабо выраженный перипортальный фиброз
2 - умеренный фиброз с портопортальными септами
3 - выраженный фиброз с портоцентральными септами
•Цирроз печени (степень тяжести и стадия цирроза определяются выраженностью портальной гипертензии и печёночно - клеточной недостаточности)
При вирусных гепатитах нужно установить фазу вирусной инфекции:
•а) репликации
•б) интеграции
Причиной хронического гепатита чаще всего является ранее перенесенный вирусный гепатит В, С, Д. Каждый возбудитель по-разному воздействует на печень: вирус гепатита В не вызывает разрушения гепатоцитов, механизм развития патологии связан с иммунной реакцией на микроорганизм, который

активно размножается в клетках печени и других тканях. Вирусы гепатита С и Д оказывают непосредственное токсическое воздействие на гепатоциты, вызывая их гибель.
Синдромы:
▪синдром цитолиза;(желтуха, темная моча, гепатомегалия, АЛТ, АСТ, биллирубин оба)
▪холестатический синдром; (желтуха, темная моча, светлый кал, ЩФ, ГГТП)
▪синдром имунно-воспалительных изменений; (гамма-глобулины, антитела)
▪синдром печеночно-клеточной недостаточности; (снижение белка, дислипиды)
▪синдром печеночной энцефалопатии; (сопор, ступор, судороги, наруш координации)
▪синдром портальной гипертензии; (тошнота боль, гепатоспленомегалия, асцит)
▪отечный синдром; (отки нижних конечностей, асцит, анасарка)
▪геморрагический. (кровоточивость, звездочки сосудистые)
Биопсия печени и морфологическое исследование биоптата выполняется на заключительном этапе обследования для оценки активности хронического вирусного гепатита.
Хронический гепатит остаётся основным показанием к биопсии печени, которая необходима для установления диагноза, прослеживания прогрессирования и особенно для оценки эффективности лечения. + для установления диагноза "цирроз"
ЛЕЧЕНИЕ. В стадии ремиссии хронического вирусного гепатита необходимо придерживаться диеты и щадящего режима, проводить профилактические курсы приема поливитаминов, гепатопротекторов, желчегонных средств. Обострение хронического вирусного гепатита требует стационарного лечения.
Основу базисной терапии хронического вирусного гепатита составляет диетический стол № 5; назначение препаратов, нормализующих кишечную микрофлору (лактобактерин, бифидумбактерин, бификол); ферментов (фестал, энзистал панкреатин); гепатопротекторов (рибоксин, карсил, гептрал, эссенциале и др.). Целесообразен прием настоев и отваров, обладающих противовирусным

(календула, зверобой), спазмолитическим и слабым желчегонным и действием (спорыш, мята).
При цитолитическом синдроме необходимы внутривенные инфузии белковых препаратов и свежезамороженной плазмы, проведение плазмафереза. Купирование холестатического синдрома проводится с помощью адсорбентов (активированный уголь, полифепам, билигнин), препаратов ненасыщенных жирных кислот (хенофальк, урсофальк). При аутоиммунном синдроме назначаются иммунодепрессанты, глюкокортикоиды, делагил, проводится гемосорбция.
Этиотропная терапия хронического вирусного гепатита требует назначения противовирусных препаратов: синтетических нуклеозидов (ретровир, фамвир), интерферонов (виферон, роферон А) и др.
Аутоиммунный гепатит (АИГ) – прогрессирующее гепатоцеллюлярное воспаление неясной этиологии, характеризующееся наличием перипортального гепатита, гипергаммаглобулинемии, печеночно-ассоциированных сывороточных аутоантител и положительным ответом на иммуносупрессивную терапию.
Патогенез. В настоящее время приходится констатировать, что этиология АИГ неизвестна, а патогенез изучен недостаточно. В качестве основного фактора патогенеза АИГ рассматривается генетическое предрасположение, то есть иммунореактивность к аутоантигенам. Для АИГ характерна тесная связь с рядом антигенов главного комплекса гистосовместимости (МНС, HLA у человека), участвующих в иммунорегуляторных процессах.
+ УЗИ БП

Лечение. В связи с оотсутствием возможности проведения этиотропного лечения рекомендуется проводить патогенетическую иммуносупрессивную терапию, основой которой в настоящее время являются глюкокортикостероиды.
С целью повышения эффективности иммуносупрессии и уменьшения дозы и, соответственно, побочного действия кортикостероидов, к терапии нередко добавляется азатиопринж,вк, представляющий собой производное 6-меркаптопурина и обладающий антипролиферативной активностью.
Возможность отмены иммуносупрессоров рассматривается у пациентов не ранее, чем через 24 мес после достижения биохимической ремиссии. Перед отменой терапии целесообразно выполнение биопсии печени для констатации отсутствия некровоспалительных изменений.
Отсутствие достаточного эффекта или плохая переносимость преднизолона и азатиоприна дает основание попытаться назначить другие иммуносупрессоры. Рекомендуется терапия с применением циклоспоринаж , будесонидаж,вк, такролимусаж , циклофосфамида
В связи с наличием в настоящее время реальной возможности проведения трансплантации печени у детей рекомендуется стремиться к наиболее ранней диагностике АИГ и своевременному выявлению показаний к проведению трансплантации печени у детей с признаками цирроза печени (ЦП), печеночноклеточной декомпенсацией и развитием гепатоцеллюлярной карциномы
АИГ без проведения необходимого лечения имеет плохой прогноз: 5-летняя выживаемость у таких больных составляет 50%, 10-летняя - 10%. В то же время, своевременное применение современных схем иммуносупрессии позволяет контролировать течение заболевания.
6. Цирроз печени у детей. Этиология, патогенез, клиника, диагностика, дифференциальный диагноз цирроза печени. Принципы лечения. Осложнения. Трансплантация печени: показания, противопоказания.

Цирроз печени (ЦП) по определению ВОЗ – это диффузный процесс, характеризующийся фиброзом и трансформацией нормальной структуры печени с образованием узлов. ЦП представляет собой финальную стадию ряда хронических заболеваний печени.
Прогноз для жизни больных циррозом печени во многом зависит от развития его осложнений, к наиболее серьѐзным из них относят следующие:
•Асцит
•Спонтанный бактериальный перитонит
•Печеночная энцефалопатия
•Варикозное расширение вен пищевода
•Гепаторенальный синдром
•Гепатопульмональный синдром
•Гепатокардиалный синдром
•Синдром гиперспленизма
•Тромбоз портальной вены
•Гепатоцеллюлярная карцинома

Симптомы и синдромы цирроза печени:
-общая симптоматика: сонливость, слабость, повышенная утомляемость и зуд кожи. При выраженной сонливости, равно как и при раздражительности и агрессивном поведении, необходимо исключать печѐночную энцефалопатию;
-изменения печени и селезѐнки: печень уплотнена и увеличена, однако иногда может быть небольших размеров, может пальпироваться увеличенная селезѐнка;
-желтуха: начальные признаки могут быть незаметны для больного и характеризоваться иктеричностью склер и слизистых оболочек, уздечки языка, лѐгким потемнением мочи;
-затруднения дыхания (дыхание поверхностное, учащѐнное) могут быть обусловлены асцитом с повышением внутрибрюшного давления и ограничениями подвижности диафрагмы, хронической сердечной недостаточностью (ХСН), гидротораксом на фоне отѐчно – асцитического синдрома;
-геморрагический синдром (вследствие нарушения синтеза факторов свѐртывания крови в печени и тромбоцитопении при гиперспленизме): кровоточивость дѐсен, носовые кровотечения, петехиальные кровоизлияния, синячки в местах инъекций;
-асцит (появление портальной гипертензии): увеличение живота в объѐме за счѐт скопившейся жидкости (может скапливаться более 10 – 15 литров жидкости), при большом еѐ количестве создаѐтся картина «напряжѐнного асцита», выбухание пупка, иногда с его разрывом, перкуторные признаки жидкости в брюшной полости, положительный симптом флюктуации;
-портальная гипертензия: асцит, варикозное расширение вен пищевода и желудка, расширение вен передней брюшной стенки в виде «головы медузы», спленомегалия и расширение диаметра печѐночных вен при УЗИ, печѐночная энцефалопатия, как результат шунтирования крови.
ОАК: Пониженный гемоглобин. Снижение количества лейкоцитов и эритроцитов. Повышение ретикулоцитов. Увеличение СОЭ.
ОАМ: Увеличение числа клеток плоского эпителия, эритроцитов. Присутствует белок, лейкоциты, уробилин.
Биохимия: Высокий уровень общего и прямого билирубина, щелочной фосфатазы, АСТ и АЛТ. Пониженное (иногда повышенное) количество глюкозы. Низкий уровень общего белка, холестерина и всех его фракций. Сниженный протромбиновый индекс.
УЗИ: Увеличенная или уменьшенная печень. Есть участки очагового уплотнения с повышенной эхогенностью. Это признак того, что гепатоциты замещены соединительной тканью. Наличие мелких или крупных узелков. Изменение размеров селезенки (она увеличена).
ФГДС: Расширенные вены в пищеводе
Лапароскопия: Плотная, бугристая поверхность печени. Разросшаяся соединительная ткань. Крупные, маленькие или смешанные узлы. Деформация правой доли печени (обнаруживается на последней стадии цирроза).
Цели лечения:
-этиотропная терапия
-предупреждение развития осложнений цирроза печени (кровотечения из варикозно расширенных вен, асцита, печѐночной энцефалопатии, спонтанного бактериального перитонита и т.д.)
-подбор длительной терапии развившихся осложнений
-повышение качества и продолжительности жизни больных циррозом печени
-подготовка пациента к ТП
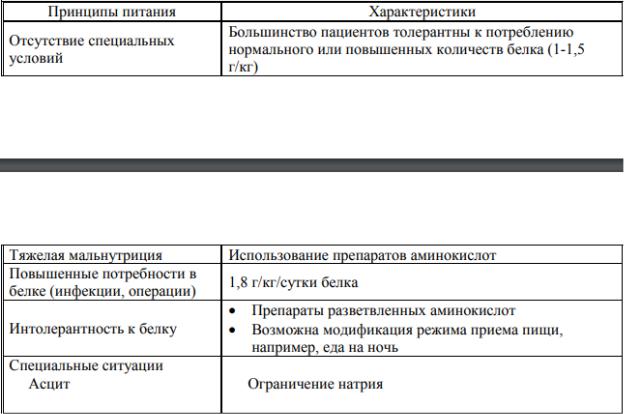
Режим: максимально отдыхать, ничего не поднимать Диета с ограничением жидкости и соли (при асците)
Этиотропная терапия(вирусов) Лечение осложнений
Сравнительная таблица патологий
Заболевания |
Признаки |
|
|
|
|
Гепатит |
Повышение температуры, желтизна кожных покровов оттенка охры. Головная боль, |
|
ломота в суставах и мышцах. Слабость, тошнота, рвота. Темная моча, кожный зуд. |
||
|
||
|
|
