
Пропедевтика РК4
.pdf1.Расспрос больных с заболеваниями сердечно-сосудистой системы.
2.Характеристика болевого синдрома в области сердца.
3.Данные осмотра области сердца в норме и при заболеваниях сердца. Клиническое значение.
4.Данные пальпации области сердца в норме и при заболеваниях сердца. Клиническое значение.
5.Конфигурация сердца (перкуторные и рентгенологические формы). Клиническое значение.
6.Относительная и абсолютная тупость сердца в норме и при патологии.
7.Исследование пульса, полная его характеристика, виды аритмии, выявляемые по пульсу, дефицит пульса.
8.Ритм перепела: этиология, механизм возникновения.
9.Ритм галопа: механизмы возникновения, виды галопа.
10.Экстрасистолы: виды, происхождение, клиническое значение, характеристики на ЭКГ.
11.Шумы сердца: механизмы их возникновения, классификация по происхождению и фазам сердечной деятельности.
12.Органические шумы сердца: этиология, классификация, физическая и инструментальная диагностика.
13.Функциональные шумы сердца: этиология, классификация, физическая и инструментальная диагностика.
14.Функциональные и органические шумы сердца: критерии их различия.
15.Промежуточные шумы сердца: этиология, классификация, физическая и инструментальная диагностика.
16.Экстракардиальные шумы: классификация, клиническое значение.
17.Интракардиальные шумы: классификация, клиническое значение.
18.Формирование тонов сердца (1-го, 2-го, 3-го, 4-го).
19.Физиологическое и патологическое изменение тонов сердца.
20.Блокады сердца: классификация, характеристики на ЭКГ.
21.Ревматическая лихорадка. Этология, диагностика, клинические формы.
22.Недостаточность митрального клапана: этиология, нарушения гемодинамики, симптомы.
23.Стеноз левого атриовентрикулярного отверстия: этиология, нарушения гемодинамики, симптомы.
24.Недостаточность клапанов аорты: этиология, нарушения гемодинамики, симптомы.
25.Периферические симптомы недостаточности аортального клапана, причина их появления, выявление.
26.Стеноз устья аорты: этиология, нарушения гемодинамики, симптомы.
27.Недостаточность трехстворчатого клапана: этиология, нарушения гемодинамики, симптомы.
28.Артериальное давление и обуславливающие его факторы.
29.Гипертоническая болезнь: клинические симптомы, классификация по стадиям, по степени гипертензии, по степени риска осложнений.
30.Стенокардия: классификация, клинические симптомы, инструментальная диагностика.
31.Клинические формы инфаркта миокарда: их причина, особенности.
32.Типичный инфаркт миокарда: этиология, патогенез, клинические симптомы.
33.Осложнения инфаркта миокарда: классификация, клинические симптомы, инструментальная и лабораторная диагностика.
34.Классификация недостаточности кровообращения (сосудистой и сердечной).
35.Левожелудочковая сердечная недостаточность: этиология, патогенез, клинические симптомы.
36.Правожелудочковая сердечная недостаточность: этиология, патогенез, клинические симптомы.
Расспрос больных с заболеваниями сердечно-сосудистой системы
Специфические жалобы сердечной патологии:
•Одышка;
•Боли в области сердца (за грудиной);
•Сердцебиение и перебои в работе сердца;
•Кашель + кровохарканье;
•Отеки
Одышка является ранним признаком сердечной недостаточности. Изначально возникает при тяжелой физической работе. С нарастанием недостаточности, начинает появляться при ходьбе, разговорах, в покое. Носит преимущественно смешанный характер. Причины:
•Застой крови в легочных венах;
•Повышение давления в малом круге кровообращения;
•Замедление кровотока в большом круге;
•Повышение в крови углекислоты и недоокисленных продуктов обмена (стимуляция дыхательного центра).
Одышка может усиливаться в горизонтальном положении (из-за затруднения работы дыхательных мышц и диафрагмы и увеличения объема циркулирующей крови). При тяжелой сердечной недостаточности одышка уменьшается, когда больной в полусидячем положении опустит ноги в теплую воду (уменьшается приток крови к сердцу и легким).
Удушье (сердечная астма) возникает внезапно ночью. Причины:
•Систолическая сердечная недостаточность;
•Диастолическая сердечная недостаточность;
•Митральные и аортальные пороки;
•Инфаркт миокарда;
•Кардиосклероз;
•Высокое АД крови.
Сердцебиение выражается в ощущении больным каждого сокращения. Может возникать как рефлекторная реакция при тонзиллите, холецистите, тиреотоксикозе. Также может быть признаком тяжелой патологии.
Часто больные могут жаловаться на ощущение перебоев в области сердца, которые обычно связаны с нарушениями сердечного ритма.
Отеки связаны со снижением сократительной способностью обоих желудочков.
Левожелудочковая недостаточность. Возникает венозный застой в малом круге кровообращения, из которого кровь поступает в левый желудочек. При этом в межуточную ткань начинает поступать плазма, развивается интерстициальный отек. Клинически он проявляется сухим кашлем, который возник из-за отека слизистой бронхов. Прогрессирование застоя
приводит к пропотеванию плазмы в альвеолы и бронхиолы (альвеолярный отек). Кашель становится влажным с выделением жидкой пенистой мокроты + кровохарканье. При микроскопии в такой мокроте находят
клетки сердечных пороков (сидерофаги) – макрофаги с поглощенным гемоглобином.
Правожелудочковая недостаточность. Кровь депонирует в большом круге, что приводит к нарушению функций во многих органах. Признаки правожелудочковой недостаточности:
•Запоры (нарушение перистальтики вследствие гипоксии кишечника)
•Отеки на ногах (на ранних стадиях определяются только пальпаторно, по отстающим ямкам – пастозность).
Сердечные отеки носят гидростатический характер и развиваются обычно симметрично. На ранних стадиях они появляются после тяжелой физической работы, после продолжительного пребывания в вертикальном положении. Прогрессируя, они начинают носить постоянный характер.
Характеристика болевого синдрома в области сердца
Боли:
1.При недостаточном кровоснабжении сердечной мышцы - ишемические
(стенокардия, инфаркт миокарда, миокардит, аортит, эндокардит).
2.При поражении окружающих тканей - кардиалгические (плеврит, перелом ребра, миозит, межреберная невралгия).
Причины ишемической боли:
Происходят изменения в коронарных артериях (атеросклеротического характера), ухудшается кровоток, повышается концентрация CO2, вследствие чего развивается метаболический ацидоз, приводящий к раздражению хеморецепторов коронарных сосудов и генерации боли.
Описание болевого синдрома:
Локализация:
•Ишемическая – за грудиной или левее ее.
•Кардиалгическая – в области верхушки сердца или иных местах грудной клетки.
Характер:
•Ишемическая – жгучая, ломящая, сжимающая, давящая.
•Кардиалгическая – колющая, режущая.
Иррадиация:
•Ишемическая – левая рука, область левой лопатки (или под лопаткой), левая половина шеи, нижняя челюсть с левой стороны.
•Кардиалгическая – либо не имеет иррадиации, либо распространяется на левую половину грудной клетки.
Интенсивность:
•Ишемическая – умеренная/высокая интенсивность (при инфаркте миокарда – высокая, при стенокардии – разная интенсивность).
•Кардиалгическая – слабая интенсивность.
Продолжительность:
•Ишемическая – от нескольких секунд до 20 мин (стенокардия). Более 30 мин (острый инфаркт миокарда).
•Кардиалгическая – либо кратковременная, либо длится несколько суток.
Причины возникновения:
•Ишемическая – возникает на высоте физических или тяжелых эмоциональных нагрузках.
•Кардиалгическая – связана с нервно-психическим перенапряжением, травмой, переохлаждением.
Факторы, облегчающие боль:
•Ишемическая - в состоянии покоя или при приеме нитроглицерина и подобных по действию препаратов (стенокардия).
•Кардиалгическая – купируется в случае приема седативных средств.
Данные осмотра области сердца в норме и при заболеваниях сердца. Клиническое значение
1.Возможно выявить выбухание грудной стенки в области сердца – сердечный гроб, который свидетельствует о том, что у пациента в детском возрасте были увеличены размеры сердца, прежде всего правого желудочка (горб нужно отличать от рахитической деформации). Также горб можно обнаружить при выпотном перикардите.
2.При обнаружении асимметричного выбухания и пульсации в области рукоятки грудины или правее, можно говорить о развитии недостаточности аортального клапана или о аневризме аорты в начальной стадии.
3.Пульсация во II и III межреберьях слева от грудины вызывается расширением легочного ствола при митральном стенозе.
4.Пульсация в III и IV межреберьях слева от грудины вызвана постинфарктной аневризмой левого желудочка.
5.Ритмичная пульсация в области верхушки сердца – верхушечный толчок (у здоровых и больных).
6.Отрицательный верхушечный толчок, который встречается при слипчивом перикардите, а также при обширных спаечных процессах перикарда с плеврой.
7.Сердечный толчок, который появляется при гипертрофии правых отделов сердца.
8.Извитые артерии, особенно височные, «симптом червяка» - при гипертонической болезни и атеросклерозе.
9.Пульсация периферических артерий при недостаточности аортального клапана.
10.Расширение и переполнение вен при затруднении оттока.
Данные пальпации области сердца в норме и при заболеваниях сердца. Клиническое значение
1. Верхушечный толчок. Он вызван ударом верхушки сердца о переднюю грудную стенку. У здорового человека - V межреберье, кнутри от среднеключичной линии, ширина - 1-1,5 см. Виден только у худощавых людей
•Высота зависит от силы сокращения сердца;
•Сила зависит от давления верхушечного толчка на пальцы;
•Резистентность зависит от плотности сердечной мышцы.
Патологические изменения верхушечного толчка:
↑Силы – гипертрофия ЛЖ;
↑Высоты – тиреотоксикоз, лихорадка, физ. работа;
↑Резистентности – гипертрофия ЛЖ;
↓ Силы и высоты – миокардит;
← Смещение - гипертрофия и дилатация;
Разлитая площадь – гипертрофия;
Ограниченная площадь – далеко лежащий.
2.Сердечный толчок. Образуется ударом ПЖ о грудную стенку (только при патологии – гипертрофии ПЖ).
3.Передаточная пульсация в эпигастральной области
(пульсация печени, передаточная от брюшного отдела аорты, гипертрофия или дилатация ПЖ).
4. Передаточная пульсация дуги аорты (некоторые пороки,
гипертрофия ЛЖ, высокое АД и пульсовое давление).
5. «Кошачье мурлыканье» - появляется при препятствии току крови в физиологическом направлении.
•Диастолическое – в области верхушки сердца (митральный стеноз);
•Систолическое – у основания седца во II межреберье справа от грудины (стеноз устья аорты).
Конфигурация сердца (перкуторные и рентгенологические формы). Клиническое значение
Определение конфигурации сердца проводят строго по межреберьем (палецплессиметр располагается перпендикулярно межреберьям). Начинают со II межреберья, двигаясь до V-VI, выполняя перкуссию справа и слева. Отметку найденного притупления отмечают в сторону ясного звука. Затем найденные точки соединяют и получают правый и левый контуры сердца.
Талия сердца – угол между сосудистым пучком слева и левым контуром сердца, образованным левым желудочком. В норме – 140-150°.
Митральная конфигурация – встречается при недостаточности митрального клапана и далеко зашедшей стадией стеноза митрального отверстия. Сердце приобретает округлую форму (за счет увеличения ПЖ и ЛП). Талия сглажена или может выбухать (за счет ЛП).
Аортальная конфигурация – встречается при недостаточности аортального клапана, стенозе устья аорты и тяжелой гипертонической болезни. Значительно увеличивается ЛЖ (изолированно). Талия подчеркнута, ее угол приближается к прямому. Конфигурацию при этом сравнивают с формой сапога.
Рентгенологические формы:
Увеличение ЛЖ. При увеличении левого желудочка в прямой проекции выявляется расширение тени сердца влево на уровне четвертой дуги – она выходит на срединно-ключичную линию. Если увеличение левого желудочка обусловлено гипертрофией, левый кардио-диафрагмальный угол становится острым, то есть верхушка сердца приподнимается над диафрагмой.
Увеличение ЛП. При увеличении левого предсердия в прямой проекции выявляется выбухание третьей дуги левого контура, то есть талия сердца сглаживается или исчезает. При значительном увеличении левого
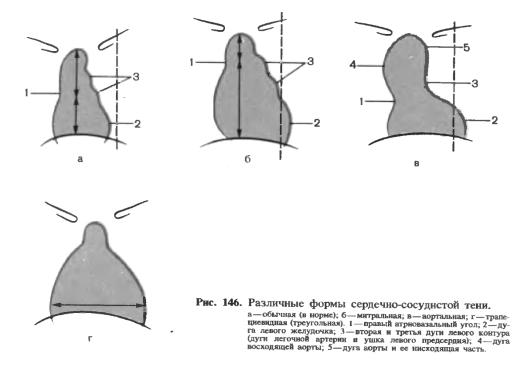
предсердия появляется дополнительная дуга на правом контуре тени сердца между первой и второй дугами, то есть правый контур становится состоящим из трех дуг: восходящая аорта, левое предсердие, правое предсердие. В этом случае правый атрио-вазальный угол образован дугой аорты и дополнительной дугой левого предсердия.
Увеличение ПЖ даёт расширение тени сердца на уровне второй дуги – она выбухает от края позвоночника более чем на 2 см, а правый атриовазальный угол смещается вверх. На левом контуре исчезает талия сердца вследствие выбухания дуги легочной артерии.
Увеличение ПП. В прямой проекции при увеличении правого предсердия тень сердца расширяется, как и при увеличении правого предсердия, вправо, со смещением вверх правого атриовазального угла, но талия сердца остается сохранённой.
Увеличение аорты. При увеличении восходящей аорты в прямой проекции первая дуга правого контура сравнивается по степени выбухания с нижней дугой, или даже выбухает больше. При увеличении дуги аорты первая дуга левого контура выбухает от края позвоночника более чем на 1,5 см.
Увеличение лёгочной артерии приводит к выбуханию второй дуги левого контура сердца, которая сравнивается с дугой аорты или даже выступает больше. Это тоже приводит к исчезновению талии сердца.
Относительная и абсолютная тупость сердца в норме и при патологии
Перкуторно можно определить только верхнюю, левую и нижнюю границы сердечной тупости. Нижняя граница сердечной тупости не определяется, так как снизу к сердцу прилежит пузырь желудка (пространство Траубе),
дающее перкуторный тимпанический звук.
В норме границы относительной сердечной тупости:
Правая граница - на 1 - 1,5 см кнаружи (вправо) от правого края грудины в IV межреберье;
Левая граница - на 1 - 1,5 см влево от левой срединно-ключичной линии в V межреберье, то есть левая граница совпадает с наружной границей верхушечного толчка в норме
Верхняя граница - нижний край III ребра или III межреберье (у астеников верхняя граница - на верхнем крае IV ребра)
Верхняя граница относительной тупости образована ушком левого предсердия и начальной частью легочной артерии.
Левая граница относительной тупости образована левой частью дуги аорты, легочным стволом, ушком левого предсердия, узкой полосой левого желудочка.
Правая граница относительной тупости образована верхней полой веной, правым предсердием (из Бутова) (или (из методички) - правым предсердием).
Причинами увеличения границ относительной тупости являются:
•Дилатация (и гипертрофия) левого желудочка приводит к увеличению левой границы сердца (также расширению левой границы может способствовать дилатация правого желудочка сердца, который будет оттеснять левый желудочек кзади и влево);
•Дилатация правого предсердия приводит к смещению правой
границы сердца вправо (Нтакже увеличению правой границы может способствовать дилатация правого желудочка сердца, который будет оттеснять правое предсердие вправо);
•Дилатация левого предсердия приводит к увеличению верхней границы сердца;
•Дилатация обоих желудочков левого предсердия приводит к расширению всех границ сердца (формируется бычье сердце);
•Гидроперикард приводит к увеличению всех границ сердца
•Высокое стояние диафрагмы у гиперстеников, беременных, больных с асцитом и метеоризмом.
Причинами уменьшения границ относительной тупости являются:
•Опущение диафрагмы;
•Энтероптоз;
•Эмфизема легких;
•Пневмоторакс.
В норме границы абсолютной сердечной тупости:
Правая граница - левый край грудины;
Левая граница - на 1 - 1,5 см от левой границы относительной сердечной тупости;
Верхняя граница - нижний край хряща IV ребра слева/
Причинами увеличения границ абсолютной тупости являются:
•Увеличение правого желудочка сердца;
•Гидроперикард;
•Сморщивание легких;
•Большие опухоли заднего средостения;
•Экссудативный плеврит.
Причинами уменьшения границ абсолютной тупости являются:
•Эмфизема легких;
•Подкожная эмфизема в области сердца;
•Пневмоторакс;
•Пневмоперикард;
