
- •Системные аутоиммунные заболевания соединительной ткани.
- •Ревматические болезни.
- •(Острая) ревматическая лихорадка (ревматизм, болезнь Сокольского-Буйо)
- •Ревматоидный артрит (ра)
- •Анкилозирующий спондили́т, или боле́знь Бе́хтерева.
- •Системний червоний вовчак.
- •Системна склеродермія.
- •Дерматоміозит. Болезнь Вагнера.
- •Кардиомиопатии.
- •Пороки сердца.
- •Системные васкулиты.
- •Неспецифічний аортоартериїт (хвороба Такаясу).
- •Вузликовий периартериїт;
- •Гранулематоз Вегенера.
Системные аутоиммунные заболевания соединительной ткани.
Этиология: нарушение аутотолерантности возникает из-за наследственных генов, влияющих на лимфоциты, и внешних факторов (например, инфекций).
Клинико-морфологические признаки:
1. Системная прогрессирующая дезорганизация соединительной ткани в четыре фазы: мукоидное набухание, фибриноидные изменения (фибриноидное набухание и фибриноидный некроз), воспалительные клеточные реакции и склероз
2. Системное поражение сосудов микроциркуляторного русла с развитием артериолитов, капилляритов, венулитов, артериоло-, капилляро- и венулосклероза.
3. Выраженные иммунопатологические изменения с манифестацией аутоиммунных реакций.
4. Течение заболеваний хроническое и волнообразное.
5. Выражены висцеральные изменения, проявляющиеся поражением внутренних органов.
Ревматические болезни.
Ревматические болезни — системные заболевания соединительной ткани характеризуются иммунными нарушениями, поражением сосудов, волнообразным течением с чередованием атак и ремиссий, которые могут длиться годы.
Ревматические болезни:
Ревматизм (острая ревматическая лихорадка, болезнь Сокольского–Буйо)
Ревматоидный артрит
Анкилозирующий спондилоартрит (болезнь Бехтерева),
Системная красная волчанка
Системная склеродермия
Узелковый полиартериит (периартериит)
Дерматомиозит
Синдром Шёгрена
Общие черты ревматических болезней:
1. Отсутствие четко установленного этиологического начала (кроме ревматизма), однако можно выявить наличие хронического инфекционного очага в организме
2. Нарушения иммунного гомеостаза в виде реакций гиперчувствительности немедленного и замедленного типов
3. Непрерывное хроническое клиническое течение с периодами обострений и ремиссий;
4. Системная прогрессирующая дезорганизация межклеточных структур соединительной ткани и сосудов, коллагена, аморфной субстанции с выраженными в той или иной степени клеточными реакциями; генерализованный васкулит, повышение сосудистой проницаемости
Патогенез:
Гуморальный иммунитет:
Высокие титры антистрептококковых и антивирусных антител.
Аутоантитела (антинуклеарные, ревматоидный фактор).
Иммунные комплексы (гетерологичные и аутологичные).
Перекрёстно-реагирующие антитела.
Клеточный иммунитет:
Сенсибилизированные клетки-эффекторы, атакующие собственные ткани.
Морфогенез (фазы дезорганизации соединительной ткани при ревматических болезнях)
1. Мукоидное набухание — поверхностная и обратимая дезорганизация соединительной ткани сопровождается увеличением метахроматической реакции на гликозаминогликаны и гидратацией основного вещества.
2. Фибриноидные изменения (фибриноидное набухание, фибриноидный некроз) — фаза глубокой и необратимой дезорганизации, гомогенизацию коллагеновых волокон и их пропитывание плазменными белками, включая фибрин.
3. Клеточные воспалительные реакции
4. Склероз
(Острая) ревматическая лихорадка (ревматизм, болезнь Сокольского-Буйо)
-- системное инфекционно-аллергическое заболевание соединительной ткани, поражающее сердце и сосуды, возникающее через 2–3 недели после инфекции (скарлатина, ангина, рожа), вызванной β-гемолитическим стрептококком группы А, у предрасположенных детей 7–15 лет.
Этиология. Штаммы ревматогенных серотипов характеризуются наличием на поверхности специфической антигенной детерминанты (эпитопа) -- М-протеина, имеющего сходство с компонентами сердечной мышцы, мозга и синовиальных оболочек суставов. Ревматогенные серотипы: 3, 5, 18, 24.
Патогенез. Прямое токсическое повреждение соединительной ткани ферментами стрептококка группы А стрептолизинами -О и -Ѕ, стрептокиназой, гиалуронидазой, дезоксирибонуклеазой В и др. приводит к воспалительно-иммунному ответу, в ходе которого может возникнуть перекрестное реагирование из-за «молекулярной мимикрии» (АГ стрептококка похожи на кл. нашего организма) и АТ атакуют свои же клетки сердца, мозга.
Морфогенез.
Проявления ревматического кардита:
Эндокардит
Миокардит
Перикардит
Ревматический кардит — сочетание эндокардита и миокардита, а панкардит — дополнительно с перикардитом.
Патогенез.
Мукоидное набухание.
Фибриноидные изменения.
Воспалительные клеточные реакции – выражаются образованием специфической ревматической гранулемы (Ашофф-Талалаевская гранулема). В миокарде гранулемы называются узелками Ашоффа, в эндокарде - бляшками Мак-Каллума.
Литическая — «цветущая»: повреждение АТ вызывает фибриноидный некроз, вокруг которого веерообразно (палисадоподобно) собираются акт.мф + Тлц (выделяют лимфокины для акт.фибробластов), которые трансформируются в клетки Аничкова -- большие клетки с гиперхромными ядрами (так называемые клетки-гусеницы, или очкастые клетки.
Синтетическая — «увядающая»: начало склерозирования гранулемы, уменьшение количества макрофагов и размеров очагов некроза.
Репаративная — «рубцующаяся»: склероз (диффузный мелкоочаговый кардиосклероз, который приведет к ХСН).

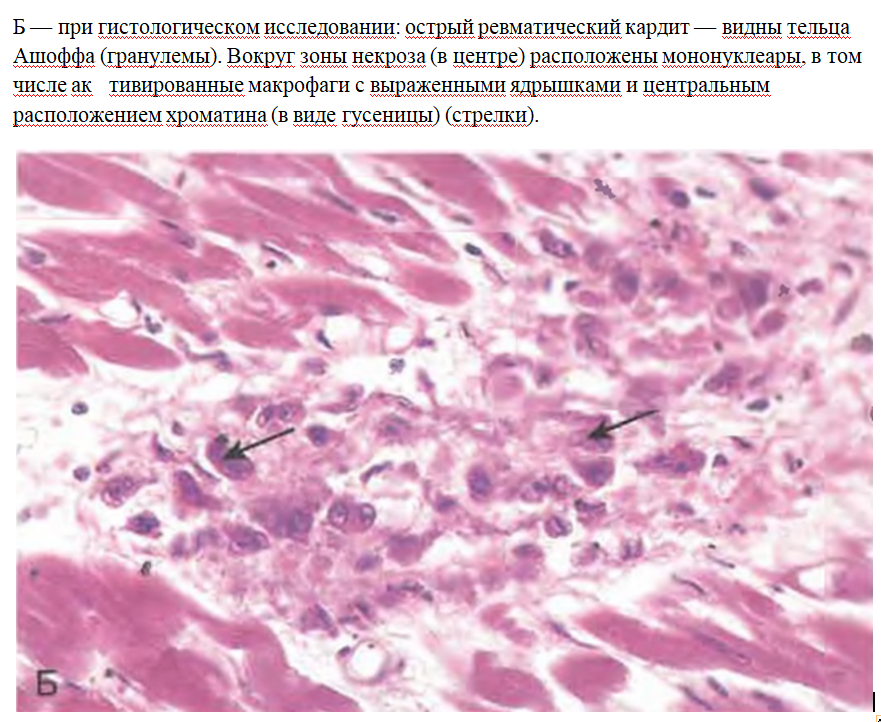
Более подробно про каждый.
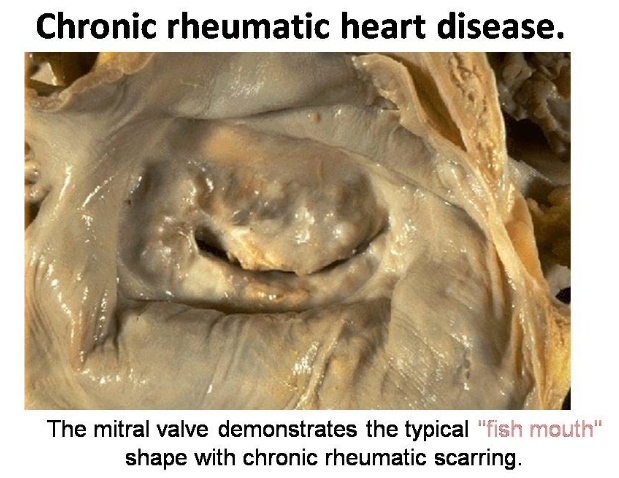
Эндокардит. Эндокардит (склероз и гиалиноз) поражает клапаны, хорды и стенки сердца, чаще митральный и аортальный клапаны приводя к порогу сердца.
Из-за стеноза митрального клапана кровь с трудом проходит из левого предсердия в левый желудочек. Из-за этого левое предсердие постепенно растягивается (расширяется) и перегружается давлением. Со временем это может вызвать хаотичное сокращение предсердий (фибрилляцию). Когда кровь застаивается в расширенном предсердии, это способствует образованию тромбов. В дальнейшем из-за нарушения кровообращения развивается хронический венозный застой, что влияет на лёгкие (застойная сердечная недостаточность). Со временем из-за этих изменений в лёгких и их сосудах правый желудочек сердца начинает работать с перегрузкой, утолщается (гипертрофируется) и теряет свою функцию. Однако левый желудочек при митральном стенозе почти не изменяется, так как основная нагрузка приходится на левое предсердие.
Ревматизм является единственной причиной приобретенного порока митрального клапана.
Стадии:
Диффузный эндокардит, или вальвулит Талалаева — диффузное поражение ткани АТ (лц) ведущее к мукоидному набуханию.
Острый бородавчатый эндокардит — повреждение эндотелия продолжается и это ведет к тромбообразованию в виде бородавок. В итоге это может привети к тромбоэмболии сосудов большого круга кровообращения с возникновением гематурии или инфаркта в почках, селезенке, сетчатке, очагами размягчения в головном мозге, гангреной конечности.
Фибропластический эндокардит — воспаление пролифелируется, происходит рубцевание фиброзной тканью с гиалинозом и склерозом = порок сердца.
Возвратно-бородавчатый эндокардит — тромбоз на фибропластическом эндокардите
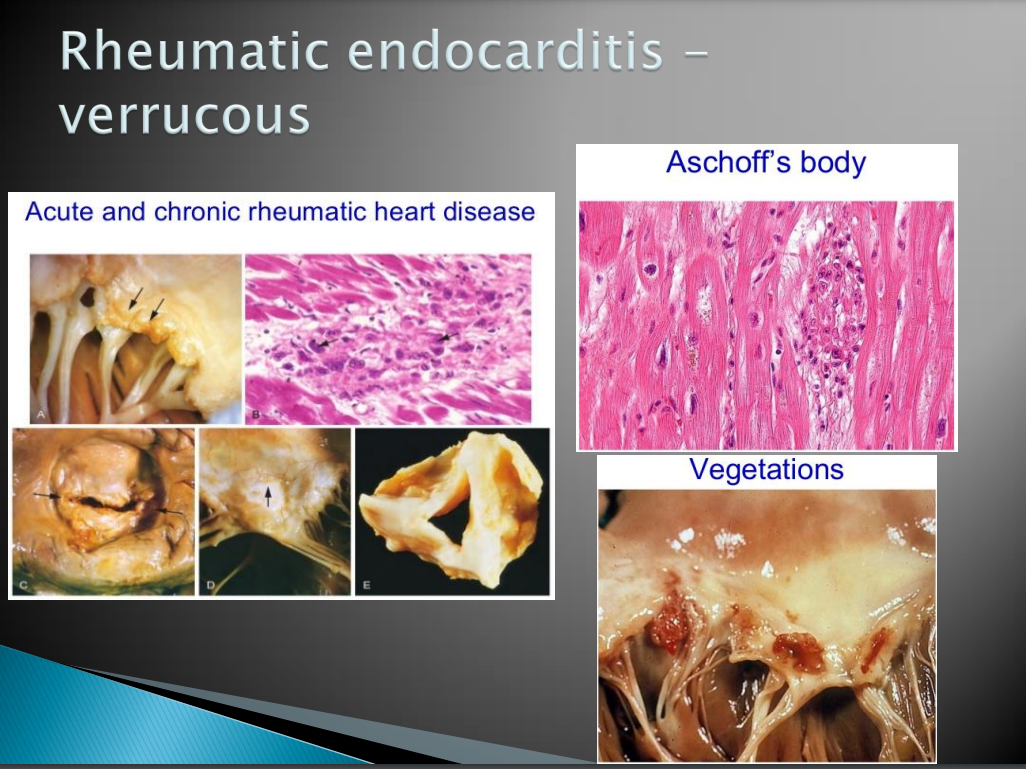
Миокардит
Выделяют 3 формы ревматического миокардита.
Гранулематозный миокардит – образование гранулём в миокарде, чаще в ушке левого предсердия, перегородке и задней стенке левого желудочка.
Диффузный межуточный экссудативный миокардит – отёк, полнокровие и массивная инфильтрация миокарда, делает сердце дряблым, расширяет его полости, снижает сократимость. В детстве ведёт к смерти или кардиосклерозу.
Очаговый межуточный экссудативный миокардит – слабая очаговая инфильтрация, гранулёмы редки, характерен для латентного ревматизма.
Перикардит. Воспаление перикарда может быть серозным, серозно-фибринозным или фибринозным, иногда приводя к спайкам, облитерации и обызвествлению («панцирное сердце»).
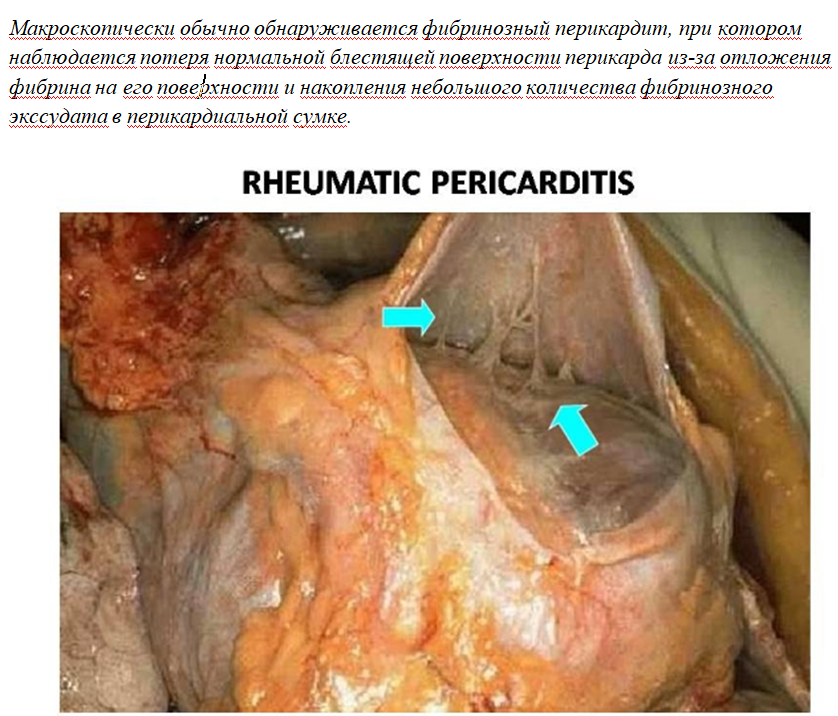
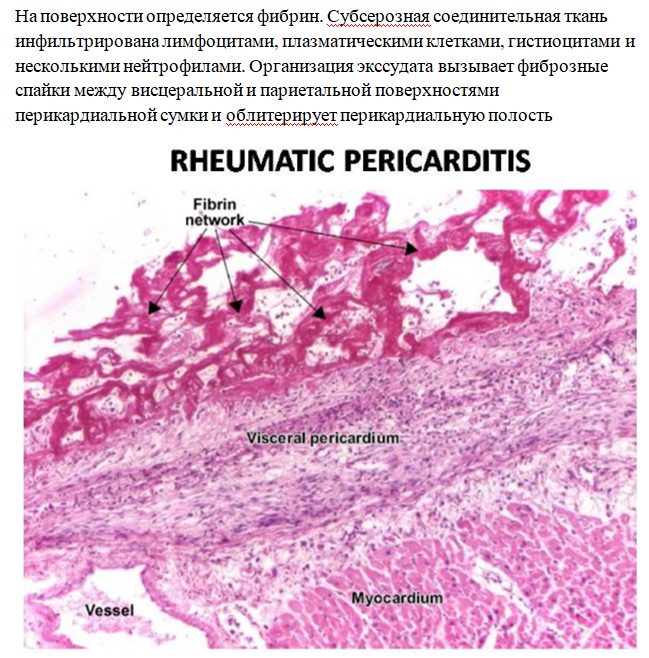
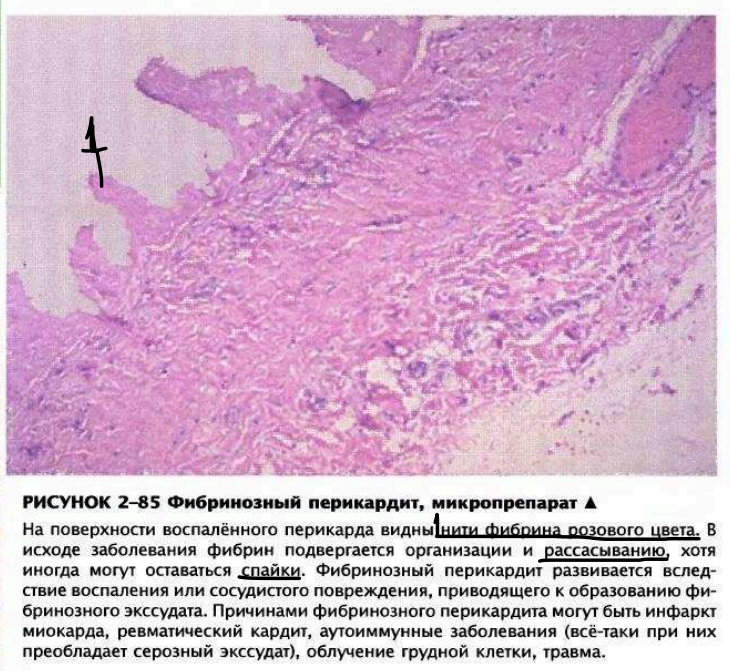
Хроническая ревматическая лихорадка — развивается после острых эпизодов и характеризуется длительным воспалением с рубцеванием и утолщением клапанов. Тельца Ашоффа замещаются фиброзной тканью, а гранулёмы редко обнаруживаются. Основные изменения касаются клапанов: утолщение, укорочение и сращение створок, укорачивание хорд. Митральный клапан приобретает форму «рыбьего рта» или «пиджачной петли», вызывая симптом «кошачьего мурлыканья» при пальпации.
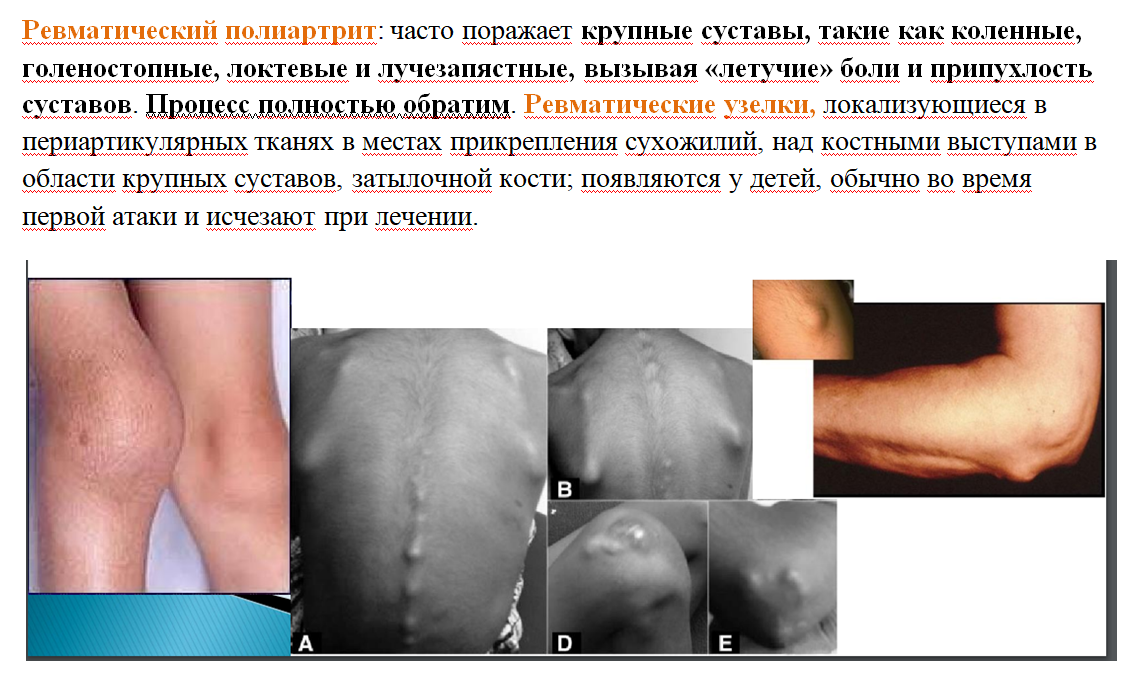
Проявление острой лихорадки вне сердца:


Смерть наступает от сердечной недостаточности, вызванной митральным стенозом, перегрузкой ЛП и ПЖ. Декомпенсация сопровождается отёками, асцитом, гипоксией. Тромбообразование приводит к инсультам, тромбоэмболии сосудов большого круга (гематурия, инфаркт почек, селезёнки, сетчатки, инсульт, гангрена, сепсис).
