
Учебники / Глыбочко урология
.pdf
Цистит |
|
|
|
411 |
|
|
|
|
|
|
|
|
|
Окончание табл. 21.2 |
|||
|
|
|
|||
Антибиотик |
Режим дозирования |
Продолжительность |
|||
терапии |
|||||
|
|
||||
|
|
|
|
|
|
|
Альтернативные препараты |
|
|
|
|
|
|
|
|||
Цефиксим |
Внутрь 400 мг 1 раз в сутки |
5 дней |
|||
|
|
|
|||
Цефтибутен |
Внутрь 400 мг 1 раз в сутки |
5 дней |
|||
|
|
|
|||
Офлоксацин |
Внутрь 200 мг 2 раза в сутки |
3 дня |
|||
|
|
|
|||
Ципрофлоксацин |
Внутрь 500 мг 2 раза в сутки |
3 дня |
|||
|
|
|
|||
Левофлоксацин |
Внутрь 500 мг 1 раз в сутки |
3 дня |
|||
|
|
|
|
|
|
Цистит при беременности. Для лечения цистита при беременности рекомендуется короткий курс антибактериальной терапии, но не все препараты разрешены к применению. В целом допустимо назначать пенициллины (амоксициллина клавуланат), фосфомицин, цефалоспорины (цефиксим, цефуроксим, цефтибутен), нитрофурантоин (только со II триместра, не применять перед родами в связи с опасностью развития гемолитической анемии у новорожденных, имеющих дефицит глюкозо-6-фосфат- дегидрогеназы). Беременных, перенесших острый цистит, осложненный цистит или его рецидив, а также пролеченных от бессимптомной бактериурии, необходимо динамически наблюдать вплоть до родов, исследуя мочу для доказательства эффективности антибактериальной терапии, в связи с угрозой для течения беременности.
Цистит у мужчин. У мужчин неосложненный цистит без вовлечения простаты встречается редко, поэтому при появлении у мужчин симптомов ИМП рекомендуются препараты, проникающие в ткань простаты. Длительность терапии должна составлять не менее 7 дней, предпочтительно с назначением фторхинолонов при наличии чувствительности к ним.
Наблюдение. Рутинное выполнение общего анализа мочи или культуральное исследование мочи у бессимптомных пациентов не показаны. У женщин, у которых симптомы не проходят к концу лечения, разрешаются, но рецидивируют в течение 2 нед., следует провести культуральное исследование мочи с определением чувствительности выделенных

412 |
|
Глава 21 |
|
|
|
возбудителей к антибиотикам. В этой ситуации следует предположить, что возбудитель нечувствителен к применяемому антибиотику, поэтому необходимо провести повторную терапию другим препаратом в течение 7 дней. При часто рецидивирующем цистите, неосложненном пиелонефрите необходимо детальное урологическое обследование.
Рецидивирующие инфекции мочевых путей
Рецидивирующие ИМП представляют собой рецидив неосложненных и/или осложненных ИМП с частотой не менее 3 эпизодов в год или 2 эпизодов в течение последних 6 мес. Рецидивирующие ИМП требуют исключения наличия осложняющих факторов развития воспалительного процесса.
Рецидивирующие ИМП встречаются часто. Факторы риска представлены в табл. 21.3.
Таблица 21.3. Возрастные факторы риска рецидивирующих инфекций мочевыводящих путей (ИМП) у женщин
Молодые женщины |
Женщины в постменопаузе |
и женщины в пременопаузе |
и пожилого возраста |
|
|
Половой акт |
Анамнез ИМП в пременопаузе |
Использование спермицидов |
Недержание мочи |
Новый половой партнер |
Атрофический вагинит (урогенитальная |
Анамнез ИМП у матери |
атрофия) вследствие дефицита эстргенов |
Анамнез ИМП в детском возрасте |
Цистоцеле |
Группа крови: статус секретора |
Увеличение объема остаточной мочи |
|
(более 100 мл) |
|
Группа крови: статус секретора |
|
Катетеризация мочевого пузыря и на- |
|
рушение функционального состояния |
|
нижних мочевыводящих путей у жен- |
|
щин пожилого возраста, живущих в до- |
|
мах престарелых |
|
|
Цистит |
|
413 |
|
|
|
Диагностика. Диагноз рецидивирующей ИМП устанавливается на основании посева мочи. Рутинное выполнение цистоскопии и методов визуализации у женщин с рецидивирующими ИМП не рекомендуется в связи с низкой диагностической ценностью, однако их необходимо проводить при нетипичной клинической картине, например при подозрении на камни почек и нижней трети мочеточников, обструкцию, интерстициальный цистит или переходноклеточный рак (уротелиальный).
Профилактика. Профилактика рецидивирующих ИМП включает информацию по избеганию факторов риска, неантибактериальным мероприятиям и антибактериальной профилактике. Рекомендуется соблюдать именно такой порядок мер профилактики, а также выявлять и устранять любые урологические факторы риска. При наличии у пациентов большого количества остаточной мочи требуется ее коррекция, при необходимости с использованием чистой периодической (интермиттирующей) катетеризации.
Изменение образа жизни. Для снижения риска ИМП предложены различные поведенческие мероприятия и меры личной гигиены (исключение недостаточного употребления жидкости, рекомендация мочеиспускания после полового акта, рекомендация подмывания после акта дефекации спереди назад, исключение спринцевания и ношения тугого синтетического нижнего белья).
Профилактика иммуноактивными препаратами. Эффективность ОМ 89 (лизат бактерийE. сoli) хорошо описана; в ряде рандомизированных клинических исследований показано его превосходство над плацебо ихороший профиль безопасности, в связи с чем он может быть рекомендован с самыми высокими степенью доказательности и уровнем рекомендации для иммунопрофилактики у женщин с рецидивирующими ИМП.
Неантибактериальная профилактика. Доступно много методов неантибактериальной профилактики рецидивирующих ИМП, но только ряд из них изучался в хорошо спланированных исследованиях. Например, доказан положительный эффект применения растительных препаратов как для профилактики, так и для лечения ИМП у женщин, включая беременных.
Гормональная терапия. У женщин в постменопаузе показана тенденция к снижению риска рецидивирующих ИМП при использовании вагинальных эстрогенов — местной заместительной гормонотерапии, но не пероральных форм.
Профилактика пробиотиками (штаммы лактобактерий). В объединенных данных недавно проведенного метаанализа не показано
414 |
|
Глава 21 |
|
|
|
эффективности препаратов лактобактерий для профилактики рецидивирующих ИМП. Однако различия в эффективности доступных препаратов свидетельствуют о необходимости дальнейших исследований, прежде чем можно будет дать рекомендации за или против.
Профилактика клюквенным соком. В небольшом числе исследований получены доказательства, подтверждающие, что прием клюквы эффективен для снижения частоты инфекций нижних мочевыводящих путей у женщин. Однако в метаанализе, включавшем 24 исследования и 4473 пациентов, показано, что продукты, содержащие клюкву, статистически значимо не снижают частоту симптоматических ИМП у женщин. Учитывая противоречивые результаты, нельзя дать рекомендаций по ежедневному приему препаратов клюквы.
Профилактика D-маннозой. В рандомизированном плацебо-контро- лируемом исследовании без ослепления показано, что D-манноза в ежедневной дозе 2 г превосходит плацебо и сопоставима с 50 мг нитрофурантоина в профилактике рецидивирующих ИМП. Тем не менее этих данных недостаточно, чтобы дать рекомендации, поэтому D-маннозу в настоящее время можно использовать только в рамках клинических исследований.
Внутрипузырные инстилляции. Внутрипузырные инстилляции гиалуроновой кислоты и хондроитинсульфата используют для восстановления гликозаминогликанового слоя при лечении интерстициального цистита, гиперактивного мочевого пузыря, постлучевого цистита и для профилактики рецидивирующих ИМП.
Антибактериальная профилактика. При неэффективности изменений образа жизни для профилактики рецидивирующих ИМП рекомендуется непрерывная антибактериальная терапия или посткоитальная профилактика, однако необходимо предупреждать пациентов о возможных побочных эффектах. Антибактериальная профилактика может проводиться непрерывно в течение более длительного периода времени (3–6 мес.) или в режиме однократного применения после полового акта, поскольку оба режима позволяют снизить частоту рецидивов. Посткоитальная антибактериальная профилактика должна применяться только после консультирования и поведенческой терапии, когда другие методы лечения неэффективны. Посткоитальная профилактика для снижения риска рецидива показана беременным с частыми обострениями ИМП до беременности.
Самодиагностика и самолечение. При хорошем соблюдении предписаний врача допустимы самодиагностика и самолечение коротким курсом

Цистит |
|
415 |
|
|
|
антибиотика. Выбор препаратов аналогичен таковому при спорадических острых неосложненных ИМП.
Прогноз. Прогноз благоприятный при отсутствии нарушений уродинамики и сопутствующих заболеваний, типичном возбудителе и хоро шей его чувствительности к антибактериальным лекарственным средствам, рациональной эмпирической антибактериальной терапии. При рецидивирующем цистите лечение может быть эффективным только при соблюдении принципов патогенетической терапии, целенаправленной антибактериальной терапии и профилактики рецидивов заболевания.
КЛЮЧЕВЫЕ ПОЛОЖЕНИЯ
■■ Цистит — это инфекционно-воспалительный процесс в стенке мочевого пузыря, локализующийся преимущественно в слизистой оболочке.
■■ Рецидивирующие инфекции мочевыводящих путей — это рецидив неосложненных и/или осложненных ИМП с частотой не менее 3 эпизодов в год или 2 эпизодов в течение последних 6 мес.
■■ Циститом болеют преимущественно женщины, что связано с анатомо-физио- логическими и гормональными особенностями их организма.
■■ При неосложненной инфекции мочевыводящих путей основными уропатогенами являются: наиболее часто — E. coli, далее по частоте встречаемости идет
Klebsiella pneumoniae, Staphylococcus saprophyticus и P. mirabilis.
■■ Необходимо выделять бессимптомную бактериурию, которая рассматривается не как инфекция, а скорее как комменсальная микрофлора, которая не требует лечения, за исключением случаев, когда она считается специфическим фактором риска.
■■ Инструментальные вмешательства при остром цистите или обострении рецидивирующего цистита противопоказаны. УЗИ почек и мочевого пузыря показано всем больным, страдающим рецидивирующим циститом, хотя его диагностическая ценность при цистите невелика.
■■ Беременных, перенесших острый цистит, осложненный цистит или его рецидив, а также пролеченных от бессимптомной бактериурии, необходимо динамически наблюдать вплоть до родов, исследуя мочу для доказательства эффективности антибактериальной терапии, в связи с угрозой для течения беременности.

416 |
|
Глава 21 |
|
|
|
■■ Препаратами первой линии в лечении острого неосложненного цистита у женщин являются фосфомицина трометамол, фуразидина калиевая соль с карбонатом магния и нитрофурантоин.
■■ Фторхинолоны не рассматриваются в качестве препаратов первой линии в лечении острого неосложненного цистита у женщин.
■■ У женщин в постменопаузе отмечается тенденция к снижению риска рецидивирующих ИМП при использовании вагинальных эстрогенов — местной заместительной гормонотерапии, но не пероральных форм.
■■ Для снижения риска рецидивирующих ИМП у женщин любого возраста рекомендуется иммуноактивная профилактика.
КОНТРОЛЬНЫЕ ВОПРОСЫ
1. В каком случае можно применить термин «рецидивирующий цистит»? 2. Какие микроорганизмы являются основными уропатогенами?
3. Какие антибактериальные препараты относятся к группе первого выбора в лечении неосложненного цистита?
4. Какой метод профилактики инфекции мочевывх путей у женщин имеет самые высокие степень доказательности и уровень рекомендаций?
5. Какие группы антибактериальных препаратов рекомендованы в лечении цистита у беременной?

22Простатит
Простатит — это воспаление простаты. Простатит диагностируется при наличии клинической картины, а также соответствующих результатов лабораторных методов исследования, таких как: трехстаканной пробы мочи, микроскопии секрета простаты или спермы, бактериологического посева третьей порции мочи, секрета простаты или спермы.
Простатит — наиболее частое урологическое заболевание у мужчин репродуктивного возраста. По данным разных авторов, хроническим простатитом страдает 8–35 % мужчин в возрасте 20–40 лет.
Классификация. В настоящее время общепризнанной в мире является клиническая классификация простатита по категориям, разработанная
в1995 г. Национальным институтом здоровья (NIH) США и включающая
всебя острый бактериальный простатит, хронический бактериальный простатит, хронический абактериальный простатит либо синдром хронической тазовой боли (СХТБ) и/или бессимптомный воспалительный простатит (см. табл. 22.1).
Категория I (острый бактериальный простатит) составляет около 10 % всех простатитов.
Хронический бактериальный простатит (категория II) составляет около 5 % всех простатитов, поэтому не так часто встречается в клинической практике. Хронический бактериальный простатит также определяется наличием инфекционного агента, однако в отличие от острого простатита этот агент присутствует более 3 мес. и заболевание развивается медленно.
Из четырех категорий простатита категория III (хронический абактериальный простатит) является наиболее распространенной и насчитывает около 90 % всех случаев простатита. Два типа абактериального простатита, которые также называются хроническим простатитом/СХТБ, могут быть как воспалительной, так и невоспалительной природы. По классификации NIH они соответствуют категориям IIIa и IIIb соответственно. Оба типа
417

418 |
|
Глава 22 |
|
|
|
могут проявляться СХТБ. Простатит является многофакторным заболеванием, которое требует комплексного подхода в лечении таких пациентов. При бессимптомном воспалительном простатите (категория IV) больной жалоб не предъявляет. Его выявление обычно бывает случайной находкой при гистологическом исследовании биоптатов и микроскопии секрета простаты или 3-й порции мочи.
Таблица 22.1. Критерии классификации простатита по категориям
Простатит по категориям
I категория
Острый бактериальный
II категория
Хронический бактериальный
IIIа категория
Небактериальный. Синдром воспалительной хронической тазовой боли
Острая инфекция |
Возбудитель при посеве секрета простаты или 3-й порции мочи |
Повышение числа лейкоцитов при микроскопии секрета простаты или 3-й порции мочи |
Да |
Есть |
Есть |
Нет |
Есть |
Есть |
|
|
или нет |
Нет |
Нет |
Есть |
IIIb категория |
Нет |
Нет |
Нет |
Небактериальный. Синдром нево |
|
|
|
спалительной хронической тазовой боли |
|
|
|
(простатодиния) |
|
|
|
|
|
|
|
IV категория |
Нет |
Есть |
Есть |
Бессимптомный воспалительный |
|
или нет |
или нет |
|
|
|
|
Этиология и патогенез. Бактериальный простатит (острый и хронический) в большинстве случаев вызван бактериями семейства Enterobacteriaceae, в частности кишечной палочкой (Е. coli).

Простатит |
|
419 |
|
|
|
Наиболее часто выявляемые возбудители бактериального простатита представлены в табл. 22.2.
Таблица 22.2. Возбудители бактериального простатита
Основные доказанные возбудители |
Возбудители, значение которых |
простатита |
не доказано, но возможно |
|
|
Кишечная палочка (Escherichia coli) |
Стафилококки (Staphylococcus spp.) |
Клебсиелла (Klebsiella spp.) |
Стрептококки (Streptococcus spp.) |
Протей (Proteus mirabilis) |
Коринебактерии (Corynebacterium spp.) |
Энтерококк (Enterococcus fecalis) |
Хламидия (Chlamydia trachomatis) |
Синегнойная палочка (Pseudomonas |
Уреаплазма (Ureaplasma urealyticum) |
aeruginosa) |
Микоплазма (Mycoplasma hominis) |
|
Анаэробы |
|
Дрожжевые грибы |
|
Вирус герпеса 1-го и 2-го типов |
|
Трихомонада (Trichomonas vaginalis) |
|
|
Один из наиболее важных этиологических факторов развития проста- тита — наличие интрапростатического рефлюкса (рис. 22.1). Пусковым моментом в патогенезе простатита является повышение тонуса гладких мышц за счет увеличения активности α1-адренорецепторов. Вследствие этого повышается давление в уретре и возникает турбулентный ток мочи, который приводит к интрапростатическому рефлюксу (т. е. попаданию мочи из уретры по протокам в простату). В результате в простате происходит повышение внутрипростатического давления, что обусловливает нарушение дренирования, застой секрета и отек, а это, в свою очередь, приводит к активации каскада арахидоновой кислоты. С одной стороны, все описанные выше процессы ведут к ишемии, а с другой стороны, сама ишемия ткани простаты в еще большей степени усугубляет воспаление в ней. Также увеличение активности α1-адренорецепторов вызывает нарушение дренирования и нарастание ишемии ввиду спазма сосудов, а воспалительный процесс, в свою очередь, влияет на активность α1-адренорецепторов, замыкая таким образом круг причинно- следственных связей.
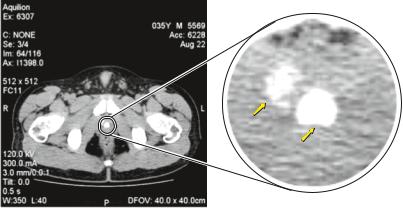
420 |
|
Глава 22 |
|
|
|
Рис. 22.1. Микционная компьютерная томограмма органов малого таза
Регистрация интрапростатического рефлюкса мочи непосредственно при мочеиспускании (стрелки)
Таким образом, существует определенное количество патогенетических факторов, играющих роль в развитии абактериального простатита
иСХТБ, основными из которых являются интрапростатический рефлюкс мочи, аутоиммунное асептическое воспаление, нарушение кровообращения
ииннервации простаты и органов малого таза.
Симптоматика. Основными проявлениями простатита являются боль и расстройство мочеиспускания.
Острый простатит проявляется выраженным дискомфортом или болью в перианальной области, болью в пояснично-крестцовой области, высокой лихорадкой (до 39–40 °С с ознобом) и общими симптомами интоксикации. Характерны расстройства мочеиспускания: учащенное, болезненное, затрудненное, иногда (вследствие отека простаты) — острая задержка мочи.
Боль при хроническом простатите чаще всего локализуется в промежности и надлонной области, может иррадиировать в яички, мошонку, половой член, поясницу. Большинство пациентов отмечают дизурию — болез- ненное мочеиспускание, учащенное мочеиспускание, нестерпимые позывы, слабость струи, боль, затрудненное мочеиспускание. Безусловно, эти симптомы не угрожают жизни больного, но могут сильно влиять на общее здоровье и качество жизни. Многие пациенты с хроническим простатитом
