
Учебники / Глыбочко урология
.pdfОпухоли почки и верхних мочевых путей |
|
291 |
|
|
|
зоны или прорастание ЧЛС опухолью. Как уже отмечалось, в моче неред ко появляются сгустки крови, которые являются слепком мочеточника и имеют червеобразную форму.
Несмотря на то что пальпируемое образование в подреберье зача стую трактуется как проявление запущенности, оно может стать и пер вым симптомом заболевания. Далеко не всегда при пальпации живо та и поясничной области можно определить признаки, характерные для опухоли почки: плотность, бугристость. Доступность пальпации неизмененной нижней половины почки может быть обусловлена сме щением почки книзу в случае локализации новообразования в верх нем ее сегменте. При этом ошибкой будет отказ от поиска опухоли поч ки, связанный с тем, что врач на основании пальпации диагностирует нефроптоз.
Экстраренальные симптомы отмечают приблизительно у 30 % паци ентов, имеющих клинические признаки ПКР. Наиболее распространен ными являются следующие: повышенное АД, кахексия, снижение мас сы тела, лихорадка, нейромиопатия, амилоидоз, повышенная СОЭ, ане мия (токсическое угнетение красного ростка костного мозга), нарушения функции печени, гиперкальциемия, полицитемия.
К экстраренальным симптомам также относятся симптоматическое варикоцеле из-за опухолевого тромбоза почечной или нижней полой вены либо сдавление яичковой вены опухолью или лимфатическими узлами.
Рак почки небольшого размера метастазирует очень редко. Однако у 5 % больных первым проявлением заболевания бывают симптомы, об условленные метастазами в отдаленных органах (постоянный кашель, кровохарканье при метастазах в легких; упорная головная боль при ме тастазах в головном мозге; часто рецидивирующие или постоянные ра дикулиты, межреберные невралгии и патологические переломы при метастазах в костях).
Диагностика. Диагноз опухоли почки основан на клинических при знаках, результатах лабораторных, рентгенологических, радионуклид ных исследований, УЗИ, а также данных гистологического исследования биоптатов опухолевого узла и метастазов.
Важное значение для постановки правильного диагноза имеет тщатель ный опрос больного. При беседе с пациентом учитывают изменения мас сы тела, аппетита, эпизоды немотивированного повышения температуры
292 |
|
Глава 15 |
|
|
|
тела. При опросе особое внимание уделяют динамике АД и эпизодам ма крогематурии. Роль физикального исследования в диагностировании ПКР невелика. Однако обнаружение следующих симптомов должно стать поводом для проведения более детального лучевого обследования: на личие пальпируемой опухоли в брюшной полости, пальпируемые шей ные лимфатические узлы, выраженное варикоцеле, двусторонний отек нижних конечностей (может свидетельствовать о вовлечении венозной системы).
Лабораторная диагностика. К наиболее часто определяемым ла бораторным параметрам относят уровень сывороточного креатини на, СКФ, содержание гемоглобина, СОЭ, уровни щелочной фосфатазы, лактатдегидрогеназы и сывороточного кальция.
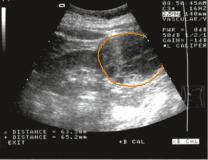
Лучевая диагностика. Обследование больного с подозрением на опу хольпочкидолжноначинатьсяс УЗИ,котороеотноситсяк методамскринин говойдиагностики.Визуализацияможетиспользоватьсядляразделенияобра зованийпочекна солидныеи кистозные.Длясолидныхобразованийв почках важнейшим дифференциальным критерием злокачественных новообразо ваний является эхоплотность выше плотности воды и наличие кровотока. Также к признакам опухоли при УЗИ относят неровность контуров почки и образования, различие эхоструктуры образованияи нормальной почечной ткани, отсутствие усиления эхосигналов по дистальной границе образова ния, деформацию ЧЛС. Типичный рак почки представлен плотным эхоген ным образованием. Оценить распространениеопухолевого тромба при ПКР можно также с помощью ультразвукового ЦДК (рис. 15.1).
МСКТ или МРТ применяют для уточнения характеристик и локализа ции новообразований почки (рис. 15.2 и 15.3), местной распространен
Рис. 15.1. Эхограмма
Опухоль почки (выделена цветом)

Опухоли почки и верхних мочевых путей |
|
293 |
|
|
|
Рис. 15.2. Мультиспиральная компьютерная томограмма (фронтальная реконструкция)
Опухоль правой почки (стрелка)
ности (прорастание в соседние органы, наличие опухолевых тромбов в почечных венах, поражение лимфатических сосудов), а также исклю чения метастатического поражения других органов: печени, надпочеч ников, легких и т. д. Необходимо условием проведения лучевых методов диагностики является контрастирование. На КТ-сканах контрастирова ние в новообразованиях почек определяется путем сравнения контраст ности по шкале Хаунсфилда (в единицах шкалы HU) до и после введения контраста. Изменение контрастности на 20 HU или более является убеди тельным доказательством контрастирования. Для более точной диффе ренциальной диагностики оценку следует проводить по изображениям, соответствующим нефрографической фазе, поскольку эта фаза позволя ет получать оптимальные изображения образований в почках, которые, как правило, не проявляют контрастирования в той степени, в какой это свойственно почечной паренхиме.
Рис. 15.3. Магнитно-резонансная томограмма (фронтальная проекция)
Опухоль левой почки (стрелка)
294 |
|
Глава 15 |
|
|
|
В случае если результаты МСКТ остаются неопределенными, можно прибегнуть к выполнению МРТ и получить дополнительную информацию относительно:
■жидкостных образований почки;
■выявления контрастирования в новообразованиях почек;
■оценки местного распространения злокачественного образования;
■изучения степени поражения венозной системы, если на КТ-скане имеется плохо определяемое распространение опухолевого тромба в нижнюю полую вену.
МРТ также показана пациентам с аллергией на внутривенный кон траст и беременным без нарушения функции почек.
Почечная артериография и кавография в настоящее время практически не проводятся, поскольку МСКТ, как правило, отвечает на все вопросы, связанные с сосудистой системой.
Отдаленные метастазы чаще всего локализуются в легких, костях, печени, головном мозге. КТ органов грудной клетки является наибо лее точным методом выявления метастазов в легких. На сегодняшний момент считается, что большая часть метастазов в костях и головном мозге имеют те или иные клинические проявления к моменту поста новки диагноза, поэтому рутинное выполнение сканирования костей скелета и КТ головного мозга обычно не показано. Тем не менее при наличии соответствующих показаний (боль в костях, патологические переломы, а также повышение уровня щелочной фосфатазы крови) показано выполнение остеосцинтиграфии, КТ и МРТ костной систе мы, при наличии неврологической симптоматики — МРТ головного мозга.
При планировании оперативного пособия с целью оценить операбель ность и резектабельность опухоли дополнительно к лучевым методам диагностики можно применять компьютерное моделирование патоло гического процесса и 3D принтинг. 3D моделирование позволяет без ис кажений эффективно совместить все четыре фазы визуализации на од ном интегральном изображении, что дает исчерпывающую информацию об анатомических особенностях пораженной опухолевым процессом поч ки. При этом становится возможным создать эффект послойной ткане вой прозрачности, что обеспечивает оперирующего хирурга уникальны ми данными о взаимоотношении новообразования с внутрипочечными сосудами и элементами ЧЛС (рис. 15.4).

Опухоли почки и верхних мочевых путей |
|
295 |
|
|
|
Рис. 15.4. Компьютерное моделирование опухолевого процесса
Двусторонние опухоли почки (указаны фиолетовым цветом)
Использование 3Д принтинга на основании моделирования позволяет создавать трехмерные модели почки с опухолью, которые могут исполь зоваться для дооперационного обучения хирурга (рис. 15.5).
Помимо совмещения всех фаз контрастного усиления на одном ин тегральном изображении с патологическим процессом данная иннова ционная методика позволяет проводить при этом «вычитание» и «при бавление» этих фаз в соответствии с поставленными задачами, опреде лять при этом точное расположение опухолевого узла и направление его роста. Поворачивать трехмерно совмещенные изображения в различных направлениях, получая таким образом точки обзора из различных ракур сов. Получаемые изображения могут быть представлены в виде двухмер ных построений в произвольной плоскости виртуального среза, а также в статичных и динамично вращаемых 3D-реконструкиях.
Рис. 15.5. 3D-принтинговая почка на основании компьютерного моделирования

296 |
|
Глава 15 |
|
|
|
Дифференциальная диагностика при опухоли почки должна прово диться с солитарной кистой, множественными кистами почки, полики стозом, гидронефрозом, нефроптозом, карбункулом почки, пионефро зом, опухолью забрюшинного пространства и другими заболеваниями, при которых почка увеличивается и меняет свою конфигурацию. ПКР часто приходится дифференцировать с кистами почек, особенно при неоднородном их содержимом.
Простая киста почек — доброкачественное тонкостенное объемное образование, имеющие фиброзную капсулу и эпителиальную выстилку, развивающиеся из паренхимы почки и содержащие серозную жидкость. В 1986 г. M. A. Bosniac на основании данных КТ предложил классифика цию кист почек (рис. 15.6). Классификация помогает врачам подразде лить кисты почек на категории по степени их возможной малигнизации. При категории I риск малигнизации сложных кист почек составляет ме нее 2 %. При категории II риск малигнизации кист почек равняется 18 %. Кисты III категории по Bosniac следует рассматривать как вариант ПКР
илечить их соответствующим образом. Большинство кист почек при категории IV по Bosniac имеют риск озлокачествления 92 %, что требует такой же лечебной тактики, как и при раке почки.
I категория — неосложненные, простые доброкачественные кисты по чек, которые четко визуализируются при УЗИ, КТ или МРТ. Они наи более часто встречаются и никак не проявляются, а также не требуют никакого лечения, кроме наблюдения (рис. 15.6, а).
II категория — доброкачественные минимально осложненные кисты (т. е. кисты с минимальными изменениями). Они отличаются от кист I кате гории появлением перегородок, отложением кальция в стенках или перего родках. Данная категория кист практически никогда не озлокачествляется
инуждается в динамическом УЗ-наблюдении (рис. 15.6, б).
IIF категория — доброкачественные кисты, которые содержат боль шое количество тонких перегородок, стенки и перегородки могут быть
Рис. 15.6. Классификация кист почек по Bosniac
Опухоли почки и верхних мочевых путей |
|
297 |
|
|
|
утолщены, содержать отложения кальция в виде узелков. Практически никогда не накапливают контраст, т. к. не содержат тканевого компонен та. Нуждаются в динамическом наблюдении. Как правило, не требуют оперативного лечения (рис. 15.6, в).
III категория — эта группа более неопределенная и имеет тенденцию к озлокачествлению. Радиографические особенности включают нечеткий контур, утолщенные перегородки с накоплением контрастного препара та и неоднородные участки отложения кальция. Требуют оперативного лечения (рис. 15.6, г).
IV категория — образования имеют большой жидкостный компо нент, неровный и даже бугристый контур и, что особенно важно, места ми накапливают контрастное вещество за счет тканевого компонента, что косвенно указывает на малигнизацию. Всегда требуют оперативного лечения (рис. 15.6, д).
Высокая информативность лучевых методов диагностики заставляет прибегать к биопсии почки в редких ситуациях. Биопсия опухоли почки нужна пациентам, которым планируются аблативные методы хирургиче ского лечения, а также пациентам с метастатической болезнью в крайне тяжелом состоянии и/или неоперабельным больным с целью верификации диагноза и выбора медикаментозной терапии.
Лечение. Оперативное вмешательство (открытая, лапароскопиче ская и робот-ассистированная нефрэктомия и резекция почки) на се годня остается основным радикальным методом лечения больных ра ком почки. За последние годы значительно изменился характер опе раций как при локализованном, так и диссеминированном раке почки. Возросла доля органосохраняющих операций, которые стали применять ся не только по абсолютным показаниям (опухоль единственной поч ки, двусторонние опухоли), а все чаще по относительным и избиратель ным показаниям. Отдаленные результаты органосохраняющих операций на ранних стадиях ПКР достигают 95–100 %, не уступая, а иногда и пре восходя результаты органоуносящих. При диссеминированном раке все чаще выбирается агрессивная хирургическая тактика, целью которой является удаление не только первичной опухоли, но и отдаленных мета стазов. Лапароскопический и робот-ассистированный доступы счита ются предпочтительными в связи с малой травматичностью, минималь ным сроком реабилитации больного, хорошим косметическим эффектом. Нефрэктомию проводят в том случае, когда выполнение резекции почки
298 |
|
Глава 15 |
|
|
|
невозможно — при крупных образованиях (> 7 см) с распространением на соседние органы и наличии опухолевого тромба в почечной и нижней полой венах. Лапароскопическая нефрэктомия в настоящее время явля ется стандартом органоуносящего лечения. При выполнении нефрэкто мии по поводу рака почки предъявляют основные онкологические тре бования — абластичность и радикальность. Абластичность достигается предварительным лигированием почечных сосудов (предупреждает ми грацию опухолевых клеток в общий ток крови и тем самым интраопе рационное метастазирование), удалением почки единым блоком с пара нефральной клетчаткой, фасцией Героты и прилегающим участком брю шины (это служит профилактикой местного рецидива в ложе удаленной почки).
Радикальность достигается удалением регионарных и юкстарегионар ных лимфатических узлов, а также удалением или резекцией органов, вовлеченных в онкологический процесс.
Органосохраняющие операции при опухоли почки разделяют на ре зекции почки и энуклеации (энуклеорезекции) опухолевого узла. Под резекцией почки понимают удаление опухоли с прилежащим участком нормальной почечной паренхимы шириной 0,5 см и более. При энукле ации (энуклеорезекции) опухоль вылущивается в пределах истиной кап сулы или псевдокапсулы. Резекции и энуклеации (энуклеорезекции) мо гут выполняться на перекрытом кровотоке в почке (тепловая ишемия), а также без пережатия почечного кровотока (нулевая ишемия).
Выделяют абсолютные, относительные и избирательные (элективные) показания к органосохраняющей операции.
Абсолютные показания: двусторонний синхронный и асинхронный рак почек; рак анатомически или функционально единственной поч ки; рак одной и поражение другой почки неонкологическим процессом, который привел к развитию в ней существенных изменений, вследствие чего почка не сможет обеспечивать жизнедеятельность организма после выполнения нефрэктомии с противоположной стороны.
Относительные показания к органосохраняющей операции при раке одной почки включают поражение другой неонкологическим процессом с наличием ХБП или риска развития последней; избирательные показа ния — наличие здоровой противоположной почки. При относительных и избирательных показаниях необходимо применять резекцию почки в пре делах здоровых тканей. Если по техническим причинам ее выполнение невозможно, следует провести нефрэктомию.
Опухоли почки и верхних мочевых путей |
|
299 |
|
|
|
В связи с тем, что ПКР развивается из проксимальных канальцев собира тельной системы, в клетках данной опухоли наблюдается высокий уровень экспрессии гликопротеида P (белок множественной лекарственной устой чивости), что является причиной резистентности этого вида рака к боль шинству химиопрепаратов. При диссеминированном раке почки использу ется иммунная и таргетная терапия, а также иммуноонкологические препа раты. Таргетные препараты действуют на факторы, играющие важную роль в развитии и прогрессировании ПКР: эндотелиальный фактор роста сосу дов (VEGF) и тромбоцитарный фактор роста (PDGF), каждый из которых участвует в стимуляции неоангиогенеза. Иммуноонкологические препараты делают опухоль видимой для иммунной системы организма человека.
Прогноз и профилактика. Всем больным, перенесшим оперативное лечение, показано пожизненное наблюдение, что обусловлено возможным прогрессированием опухолевого процесса, развитием местного рецидива, а также асинхронного рака почки спустя длительный промежуток времени. В первый год больных обследуют каждые 3 мес., после первого года — каж дые 6 мес., через 5 лет — 1 раз в год. Помимо сбора анамнеза и физикаль ного исследования показаны УЗИ почек, МСКТ органов брюшной поло сти и легких, общий и биохимический анализы крови. Прогноз определя ется стадией заболевания на момент постановки диагноза. При раке почки T1N0M0 общая 5-летняя выживаемость составляет 88–100 %, T2N0M0 — 60–70 %, T3aN0M0 — 48 %, T3bN0M0 —36 %, Т3с — 15 %. Общая 5-летняя выживаемость при диссеминированных опухолях не превышает 20 %.
Опухоли верхних мочевых путей
Мочеточник и ЧЛС относятся к верхним мочевым путям (ВМП), и ново образования этих органов, как правило, описывают вместе как опухоли ВМП.
Эпителиальные опухоли почечной лоханки и мочеточника представ ляют собой отдельную группу новообразований, значительно отлича ющихся по своим характеристикам от опухолей почечной паренхимы. Данная группа новообразований является относительно редкой и состав ляет всего лишь 6–7 % первичных опухолей почки и около 5 % всех уроте лиальных опухолей (95 % составляют уротелиальные опухоли мочевого пузыря). Опухоли ВМП бывают доброкачественные и злокачественные,

300 |
|
Глава 15 |
|
|
|
Рис. 15.7. Многоочаговая опухоль верхних мочевых путей (стрелки)
первичные и вторичные, солитарные и многоочаговые (рис. 15.7), одно сторонние и двусторонние. До 90 % злокачественных новообразований ВМП представлены переходноклеточным раком.
Эпидемиология. Уротелиальный рак занимает 4-е место по распро страненности злокачественных опухолей после рака простаты (или мо лочной железы), легкого и колоректального рака. Данный вид опухоли может возникать как в нижних (мочевой пузырь или уретра), так и верх них мочевых путях (ЧЛС почки или мочеточник). Однако рак почечной лоханки и мочеточника нельзя считать изолированной патологией. У 30–50 % больных с одиночной опухолью ВМП развивается рак мочево го пузыря, у 2–4 % — опухоли контралатеральных почечной лоханки или мочеточника. Опухоли лоханки почки встречаются в 2 раза чаще, чем опу холи мочеточника. В 8–13 % случаев выявляется сочетанный рак мочево го пузыря. Мужчины болеют в 2–4 раза чаще, чем женщины. Пик заболе ваемости уротелиальным раком верхних мочевых путей (УРВМП) при ходится на возраст 70–90 лет. Около 60 % переходноклеточных опухо лей
