
Учебники / Глыбочко урология
.pdf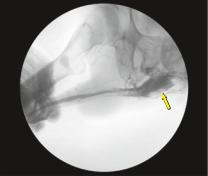
Травма почек, мочевых путей и мужских половых органов |
|
281 |
|
|
|
Рис. 14.13. Ретроградная уретрограмма
Отрыв уретры, отсутствие контрастирования задних отделов уретры, затек рентгеноконтрастного вещества (указан стрелкой)
Осложнения. Повреждения заднего отдела уретры могут осложняться стриктурой (до 95 % случаев), импотенцией (до 50 %) и недержанием мочи (до 30 %).
Травма переднего отдела уретры
Повреждения переднего отдела мочеиспускательного канала встреча ются чаще повреждений заднего отдела и обычно возникают по механиз му «удара промежности о седло». Кроме того, травмы уретры бывают ятрогенного генеза, например как осложнение катетеризации мочевого пузыря или эндоуретральных манипуляций.
Симптоматика. Как и при повреждении задних отделов, больные предъявляют жалобы на затрудненное с болью (странгурия) мочеиспу скание или его невозможность (ишурия), выделение крови из наружно го отверстия мочеиспускательного канала (уретроррагия) и/или наличие крови в моче.
Диагностика. При разрывах в пределах фасции Бака отмечается рас пространение гематомы по ходу тела полового члена, в результате чего формируется гематома в форме рукава.
При экстравазации крови и мочи за пределы фасции Бака (но в преде лах фасции Коллиса) на мошоночную и промежностную области в про межности определяется характерная гематома в форме бабочки. Всем больным с подозрением на повреждение мочеиспускательного канала
282 |
|
Глава 14 |
|
|
|
показана ретроградная уретроцистография. Выявление экстравазации контрастного вещества позволяет подтвердить диагноз.
Лечение. У больных с тупой травмой уретры без разрывов прово дят дренирование мочевого пузыря уретральным катетером в течение нескольких дней. При большинстве повреждений передних отделов мо чеиспускательного канала показана его открытая ревизия, первичная хи рургическая обработка и реконструкция. При обширных дефектах уре тры может рекомендоваться заместительная пластика. В ряде ситуаций ограничиваются цистостомией.
Осложнения. Наиболее частым осложнением травмы передних отделов уретры является формирование стриктуры.
Травма мужских половых органов
Из всех урологических травм наружные половые органы поражают ся в 33–66 % случаев. Травма половых органов чаще встречается у муж чин, чем у женщин. В большей степени это связано с анатомическими различиями.
Тупая травма полового члена в расслабленном состоянии, как прави ло, не приводит к разрыву белочной оболочки. Наиболее частой тупой травмой полового члена является его перелом. Чаще всего он связан с по вреждением полового члена в эрегированном состоянии во время поло вого акта. Перелом полового члена проявляется разрывом белочной обо лочки пещеристых тел и нередко сопровождается образованием подкож ной гематомы и повреждением пещеристых тел или уретры. Тщательный сбор анамнеза и физикальное исследование обычно подтверждают диа гноз. В сомнительных ситуациях выполняется кавернозография, УЗИ, МРТ. При подозрении на сопутствующую травму уретры выполняют ретроградную уретрографию.
Подкожная гематома без повреждения белочной оболочки не требует хирургического лечения. При выявлении перелома полового члена тре буется хирургическое лечение с ушиванием белочной оболочки. Все по вреждения, связанные с отрывом или ампутацией полового члена, требуют незамедлительного оперативного лечения.

Травма почек, мочевых путей и мужских половых органов |
|
283 |
|
|
|
Что касается повреждений мошонки, то ее тупая травма может при вести к дислокации яичка, гематоцеле, разрыву яичка или гематоме мо шонки. При диагностике разрыва яичка ревизия показана во всех случаях и при сомнительных данных визуализации (УЗИ, МРТ).
КЛЮЧЕВЫЕ ПОЛОЖЕНИЯ
■■ Различают закрытые и открытые повреждения почек. В мирное время закрытые повреждения отмечаются более чем у 90 % пострадавших.
■■ Травмы почек сочетаются с повреждениями органов брюшной полости у 10– 15 % пациентов.
■■ Среди закрытых повреждений 70 % приходятся на ушиб почки, 15 % — сопро- вождаются разрывом капсулы, 10–15 % — проникающие в ЧЛС.
■■ Основными симптомами являются гематурия различной интенсивности, деформация поясничной области, нестабильное АД при тяжелых травмах.
■■ Используемые для диагностики методы (УЗИ, обзорная и экскреторная урография, ангиография, МРТ, МСКТ) преследуют не только установление факта травмы почки и ее характера, но и оценку противоположного органа.
■■ При подозрении на повреждение почки амбулаторное лечение недопустимо.
■■ Большинство больных с закрытыми повреждениями почки (при отсутствии признаков продолжающегося внутреннего кровотечения, небольшом размере гематомы) подвергаются консервативному лечению.
■■ Консервативное лечение при травме почки подразумевает строгий постельный режим, холод на поясничную область на стороне повреждения, антибактериальную терапию для предупреждения нагноения забрюшинной гематомы, гемостатики.
■■ Показания к операции: продолжающееся внутреннее кровотечение, большого размера забрюшинная гематома (урогематома) или ее нарастание, гематурия, приводящая к анемии, профузная гематурия со сгустками.
■■ Ушибы почек требуют консервативной терапии.
■■ При разрывах почки выполняют ушивание почечной паренхимы, резекцию почки, нефрэктомию.
■■ Внутрибрюшинный разрыв мочевого пузыря возникает при переполненном мочевом пузыре, внебрюшинный — при пустом.
284 |
|
Глава 14 |
|
|
|
■■ Тяжесть состояния больного обусловлена временем, прошедшим с момента повреждения мочевого пузыря, а также сопутствующими травмами: переломом костей таза, повреждением других органов (печени, селезенки, черепа).
■■ Основным методом диагностики разрывов мочевого пузыря является цистография с жидким контрастным веществом в количестве не менее 250 мл.
■■ При внутрибрюшинном разрыве пузыря необходимы срочная лапаротомия, ушивание разрыва. У женщин устанавливают катетер Фоли по уретре, у мужчин чаще выполняют эпицистостомию. При перитоните обязательно дренирование брюшной полости.
■■ При внебрюшинном разрыве наряду с ушиванием разрыва мочевого пузыря необходимо дренирование клетчатки таза по Буяльскому—Мак-Уортеру или Куприянову. Дренирование мочевого пузыря у мужчин чаще осуществляют эпицистостомией, у женщин — катетером Фоли, проведенным по уретре.
■■ Травмы мочеиспускательного канала существенно чаще имеют место у мужчин, чем у женщин, и подразделяются на травмы заднего и переднего отделов уретры.
■■ Травмы заднего отдела мочеиспускательного канала у 90 % больных возникают в результате перелома костей таза.
■■ Повреждения переднего отдела мочеиспускательного канала встречаются чаще повреждений заднего отдела и обычно возникают по механизму «удара промежности оседло».
■■ Характерные жалобы: странгурия, ишурия, уретроррагия.
■■ Всем больным с подозрением на повреждение мочеиспускательного канала показана ретроградная уретроцистография — выявление экстравазации контрастного вещества позволяет подтвердить диагноз.
■■ Первоочередной задачей у больных с травмой мочеиспускательного канала является отведение мочи из мочевого пузыря путем цистостомии.
■■ В большинстве случаев повреждения половых органов у мужчин и женщин связано с тупой травмой.
■■ У мужчин травма половых органов встречается чаще в связи с анатомическими различиями.
■■ При переломе полового члена проводится раннее хирургическое лечение с ушиванием белочной оболочки для достижения хороших отдаленных результатов и сохранения эрекции.
■■ При травме яичка хирургическая ревизия показана во всех случаях и при сомнительных данных визуализации.

Травма почек, мочевых путей и мужских половых органов |
|
285 |
|
|
|
КОНТРОЛЬНЫЕ ВОПРОСЫ
1. Какие бывают травмы почки? 2. Каков механизм разрыва почки?
3. На каких методах исследования строится современная диагностическая тактика при травме почки?
4. Каким будет лечение при разрыве почки?
5. При каких видах травмы почки может быть показано оперативное лечение? 6. Каковы признаки внутреннего кровотечения при травме почки?
7. Каковы показания к консервативному лечению травмы почки? 8. Что включает в себя консервативное лечение при травме почки?
9. В каких случаях стентирование верхних мочевых путей при травме мочеточника наиболее эффективно?
10. В чем отличие механизмов возникновения внутрибрюшинного и внебрюшинного разрывов мочевого пузыря?
11. Какие рентгенологические симптомы наблюдаются при внутрибрюшинном и внебрюшинном разрывах мочевого пузыря?
12. Каков объем операции при внутрибрюшинном разрыве мочевого пузыря? 13. Каков объем операции при внебрюшинном разрыве мочевого пузыря?
14. Какая особенность выполнения ретроградной цистографии очень важна при диагностике прикрытых перфораций мочевого пузыря?
15. Повреждения какого отдела уретры чаще имеют место при переломе костей таза?
16. Какие симптомы характерны для пациента с травмой мочеиспускательного канала?
17. Какое исследование позволяет подтвердить диагноз и определить локализацию повреждения уретры?
18. Как осуществить дренирование мочевых путей при разрыве уретры? 19. При каких условиях может быть выполнен первичный шов уретры? 20. С какой травмой чаще всего связано повреждение половых органов? 21. У кого чаще встречается травма половых органов?
22. Какое лечение наиболее целесообразно при переломе полового члена? 23. Какие действия необходимо предпринять при подозрении на разрыв яичка?

15Опухоли почки и верхних мочевых путей
Опухоль паренхимы почки
Опухоль паренхимы почки включает многочисленную группу новооб разований различной морфологической структуры. Различают доброкаче ственные и злокачественные опухоли паренхимы почки. Наиболее часто встречается почечноклеточный рак (ПКР) (старое название — опухоль Гравитца, гипернефрома, гипернефроидный рак). На долю рака приходится 85–90 % всех злокачественных опухолей почки. ПКР развивается из эпите лия проксимальных извитых канальцев. Одной из особенностей рака поч ки является венотропность, т. е. распространение его в виде опухолевого тромба по интраренальным венам в основной ствол, а затем — в нижнюю полую вену, иногда вплоть до правого предсердия. Среди доброкачествен ных новообразований почки, составляющих 6–8 %, преобладают ангиомио липома, аденома и онкоцитома. Ангиомиолипома — доброкачественная мезенхимальная опухоль, состоящая из гладкомышечных волокон, крове носных сосудов с утолщенными стенками и зрелой жировой ткани, пред ставленных в разном количественном соотношении. При УЗИ и МСКТ для ангиомиолипомы характерна плотность, соответствующая плотности жира. Крупные ангиомиолипомы (> 5 см) склонны к самопроизвольному разрыву. Онкоцитома — хорошо дифференцированная эозинофильная зернистоклеточная опухоль паренхимы почки, состоящая из онкоцитов. Данная опухоль имеет характерную ультразвуковую и томографическую картину в виде симптома «спиц велосипедного колеса».
Эпидемиология. Число заболевших ПКР во всем мире ежегодно уве личивается на 2–3 %. В России рак почки занимает 10-е место по уров ню заболеваемости злокачественными новообразованиями, а по тем пам прироста переместился на 2-е место, уступая только раку простаты. Частота заболеваемости среди мужчин в 1,5 раза выше, чем среди женского
286

Опухоли почки и верхних мочевых путей |
|
287 |
|
|
|
населения . Пик заболеваемости приходится на возрастной промежуток 60–70 лет. При обнаружении опухоли почки у детей в первую очередь сле дует заподозрить эмбриональную аденомиосаркому почки или опухоль Вильмса. Частота других опухолевых поражений почек в детском воз расте крайне низкая. У взрослых, напротив, опухоль Вильмса встречает ся редко (0,5–1 % случаев). При одностороннем раке почки заболевания другой почки (хронический пиелонефрит, мочекаменная болезнь, гидро нефроз и др.) имеют место у 2 % пациентов. У 3,1–4,7 % больных встреча ется двусторонний рак почки. В настоящее время принято различать син хронный (выявляемый одновременно) и асинхронный (диагностируемый в контралатеральной почке с интервалом не менее чем 6 мес.) рак почки.
Классификация. Для стадирования рака почки применяется меж дународная классификация по системе TNM (7-е издание) (табл. 15.1).
Выделено несколько гистологических подтипов ПКР: cветлоклеточный (80–90 %), папиллярный (10–15 %), хромофобный (4–5 %). Папиллярный ПКР, в свою очередь, подразделяют на два подтипа: 1-й и 2-й, отличаю щийся неблагоприятным клиническим течением. Среди многочисленных морфологических градаций ПКР наиболее распространена классификация ядерной градации по Фурману (см. табл. 15.2).
Таблица 15.1. Классификация рака почки TNM (7-е издание)
Стадия заболевания
I
Т — первичная опухоль
Тх — первичная опухоль не может быть оценена
T0 — первичная опухоль не определяется
Т1 — опухоль ≤ 7 см, ограничена почкой
Т1а — опухоль ≤ 4 см, ограничена почкой
Т1b — опухоль 4–7 см, ограничена почкой
N — регионарные лимфатические узлы |
М — отдаленные метастазы |
N0 — М0 — поражения метастазов нет нет
288
Стадия заболевания |
Т — первичная опухоль |
|
IIТ2 — опухоль > 7 см, ограничена почкой Т2а — опухоль 7–10 см, ограничена почкой Т2b — опухоль > 10 см, ограничена почкой
III |
Т1, Т2 |
|
Глава 15 |
Окончание табл. 15.1 |
|
N — регионарные лимфатические узлы |
М — отдаленные метастазы |
N0 — |
М0 — |
поражения |
метастазов |
нет |
нет |
N1 — |
М0 |
метастазы |
|
в лимфатических узлах
|
Т3 — опухоль распространяется на круп- |
N0 или N1 |
М0 |
|
ные вены или в паранефральную клетчат- |
|
|
|
ку, но не на ипсилатеральный надпочечник, |
|
|
|
не выходит за фасцию Героты |
|
|
|
Т3а — опухоль распространяется на по- |
|
|
|
чечную вену или ее сегментные (мышцы- |
|
|
|
содержащие) ветви либо прорастает в пе- |
|
|
|
риренальный и/или почечный синусовый |
|
|
|
жир, но не выходит за пределы фасции |
|
|
|
Героты |
|
|
|
Т3b — опухоль распространяется на полую |
|
|
|
вену ниже диафрагмы |
|
|
|
Т3с — опухоль распространяется в по- |
|
|
|
лую вену над диафрагмой или прорастает |
|
|
|
стенку вены |
|
|
|
|
|
|
IV |
Т4 — опухоль распространяется за преде- |
N0, N1 |
М0 |
|
лы фасции Героты (в т. ч. прорастает ипси- |
|
|
|
латеральный надпочечник) |
|
|
|
|
|
|
|
Т — любая |
N — любая |
М1 — есть |
|
|
|
отдаленные |
|
|
|
метастазы |
|
|
|
|

Опухоли почки и верхних мочевых путей |
|
289 |
|
|
|
Таблица 15.2. Система ядерной градации почечноклеточного рака по Фурману
Степень |
Характеристика ядер |
5-летняя выживаемость, % |
|
|
|
I |
Ядра опухолевых клеток округлые, около |
65–86 |
|
10 мкм в диаметре, правильной формы; |
|
|
ядрышки, как правило, не определяются |
|
|
|
|
II |
Контуры ядер слегка неправильные, |
30–72 |
|
их диаметр около 15 мкм, определя- |
|
|
ются ядрышки (при увеличении × 400) |
|
|
|
|
III |
Умеренная или выраженная неравно |
21–51 |
|
мерность контуров ядер, их диаметр |
|
|
около 20 мкм, определяются крупные |
|
|
ядрышки (при увеличении × 100) |
|
|
|
|
IV |
Ядра примерно такие же, как при степени |
8–24 |
|
III, но часто мультилобулярные, уродли- |
|
|
вые, с крупными зернами или глыбками |
|
|
хроматина |
|
|
|
|
Этиология и патогенез. Этиологические факторы включают такие составляющие образа жизни, как курение, ожирение и повышенное АД. Наличие рака почки в анамнезе у родственников первой степени также связано с повышенным риском развития ПКР. Наиболее эффективными мерами профилактики заболевания являются отказ от курения и борьба с ожирением. Риск появления опухоли почки у курильщиков обеих поло вых групп возрастает с 30 до 60 % по сравнению с некурящим населени ем. Колебания массы тела, а также значительное ее увеличение у взрос лых являются независимыми факторами риска ПКР. Ожирение приво дит к увеличению частоты заболеваемости ПКР на 20 %. Возможный механизм влияния ожирения на развитие рака связан с увеличением кон центрации эндогенных эстрогенов и с активностью инсулиноподобных факторов роста. Кроме того, ожирение способствует развитию гипер тензии, нефросклероза, метаболических нарушений и других факторов, ассоциированных с опухолевой индукцией.
Отмечено увеличение риска развития рака почки у больных артериаль ной гипертензией на 20 %. Остается открытым вопрос, является ли при чиной развития ПКР собственно гипертензия или развитие опухоли
290 |
|
Глава 15 |
|
|
|
потенцируется применением гипотензивных препаратов. Было выявле но, что, несмотря на нормализацию АД у пациентов, страдающих артери альной гипертензией, риск рака почки остается на прежнем уровне. Риск развития рака почки повышен у больных с гипертензионным анамнезом длительностью 5 лет и более.
Отмечен повышенный риск развития ПКР при терминальной стадии ХПН, особенно у пациентов, находящихся на гемодиализе.
Генетические исследования у больных ПКР продемонстрировали воз можность транслокации хромосом 3 и 11. Определенное значение в разви тии рака почки имеют наследственные факторы, причем наследуется не са мо новообразование, а предрасположенность к нему. Например, у больных с такими наследственными заболеваниями, как болезнь Гиппеля—Линдау и болезнь Бурневилля—Прингла (туберозный склероз), помимо наруше ний эмбриогенеза имеется генетическая предрасположенность к ПКР. Опухолевый процесс у них зачастую двусторонний и мультифокальный, а очаги опухолевого процесса чередуются с кистами.
Симптоматика. Выявляемые в последнее время опухоли паренхимы почки у 35–70 % больных бессимптомны. В настоящее время более 50 % всех случаев ПКР обнаруживаются случайно во время проведения визуа лизирующих исследований. Симптомы рака почки чрезвычайно многооб разны и разделяются на ренальные и экстраренальные, или паранеопласти ческие. Ренальные симптомы включают классическую триаду: гематурия, боль и пальпируемое образование в подреберье. Эта триада не позволяет установить диагноз своевременно, т. к. она характерна для далеко зашед шего опухолевого процесса и наблюдается сегодня лишь у 6–10 % больных. Сочетание двух из этих симптомов, а именно боли и гематурии, встречается также при нефролитиазе. При этом дифференциально-диагностическим признаком является последовательность появления этих симптомов: при мочекаменной болезни сначала появляется почечная колика и лишь после ее купирования или стихания определяется наличие крови в моче, а при опухоли почки колика возникает после или в момент тотальной макроге матурии вследствие обтурации мочеточника сгустком крови. Тем не менее необходимо отметить, что боль при опухоли почки обычно имеет ноющий характер.
Эпизод тотальной безболевой макрогематурии может внезапно возник нуть среди полного здоровья и также неожиданно прекратиться. Причинами гематурии является разрыв варикозно-расширенных вен форникальной
